摘要
上呼吸道刺激(UAS)使用用于舌下神经的单方面植入神经是阻塞性睡眠呼吸暂停患者的持续气道正压的不容忍的有效疗法。该研究与觉醒以评估响应于UAS机械关系相比药物诱导的镇静期间评估在软腭后和retrolingual尺寸刺激作用。
患者具有植入刺激器进行清醒时和/或期间,在仰卧位药物诱导的镇静鼻视频内窥镜检查。的横截面面积,前 - 后和软腭后和retrolingual区域的横向尺寸基线和刺激期间进行测量。
15例患者在清醒状态下接受内窥镜检查,12例患者接受药物镇静内窥镜检查。刺激水平的增加与腭后区和舌后区面积的增加有关。在清醒状态下,刺激治疗水平使腭后区面积增加56.4% (p=0.002),舌后区面积增加184.1% (p=0.006)。在刺激过程中,腭后区域的前-后维度增大,舌后区域的前-后维度和侧维度增大。在药物镇静内窥镜检查中,同样的刺激使腭后区增加了180.0% (p=0.002),舌后区增加了130.1% (p=0.008)。治疗反应者在刺激下比无反应者有更大的腭后扩大。
UAS同时增加软腭后和retrolingual领域。此多级放大可以解释在选定的患者呼吸暂停 - 低通气指数的减少接受这种疗法。
摘要
对于OSA上呼吸道刺激增加了在舌根和腭两个气道的尺寸http://ow.ly/zZ4hk
介绍
阻塞性睡眠呼吸暂停(OSA)是由上呼吸道的完全或部分阻塞物的反复发作睡眠期间引起的[1]。上气道塌陷的这些重复周期产生夜间低氧血症和睡眠片段化,有助于若干OSA相关的合并症[1]。持续气道正压通气(CPAP)是OSA的一线治疗方法。尽管疗效显著,但治疗效果受患者依从性的限制,许多中度至重度患者仍未得到治疗[2]。一种用于中度至重度OSA,如口腔矫治器治疗或上呼吸道手术,可视为替代品,而且一些非CPAP治疗的有他们的挑战[3.- - - - - -5]。
使用舌下神经和颏舌肌的神经肌肉电刺激治疗应用已经被设计和评估的一种潜在替代气道正压治疗和上气道的外科手术[6- - - - - -13]。该疗法包括一个植入的可编程神经刺激系统,在右侧舌下神经的突出分支周围有一个刺激电极,并在右侧肋间隙放置一个呼吸传感器来检测呼吸[10,14,15]. 更具体地说,使用植入式神经刺激器单侧刺激舌下神经并定时通气的上气道刺激(UAS)疗法是对已失败或对CPAP不耐受的中重度OSA患者的有效治疗[15]。
UAS防止崩塌的机制值得进一步研究。UAS可能被怀疑仅在舌后塌陷的患者中使用;然而,根据经验,刺激可能缓解也有腭后塌陷成分的呼吸暂停[16,17]。虽然UAS对retrolingual区域中的效果可以通过颏舌肌的活化直接归因于舌根进步,刺激对软腭后区域中的效果不太直观。在急性舌下神经的刺激,其他小组已经证实在手术期间急性刺激的时段增加在矢状颈部透视图像retrolingual和软腭后透明,表示前 - 后尺寸的增大的气道大小的[16];然而,使用单一刺激设置可能无法充分捕捉定量和动态上呼吸道尺寸此二维的方法。分级刺激观察期间能更好地形容行动和帮助开发的无人机系统影响的认识。
我们用清醒nasopharyngoscopic评价[18]和药物诱导的镇静内镜(DISE)。后一种技术是一种广泛使用的方法来确定患者选择用于非治疗CPAP当OSA [上呼吸道阻塞的程度,配置和现场19]. DISE提供了一种视觉量化镇静期间上气道变化的方法,该方法已被证明可模拟睡眠期间上气道塌陷[20.,21]。这种可控的设置允许评估不同的刺激水平。
在本研究中,我们测量了慢性植入UAS系统的阻塞性睡眠呼吸暂停患者在清醒和迷走状态下,分级刺激对气道多水平维度的影响。假设刺激会同时扩大腭后气道和舌后气道的尺寸,增加刺激幅度会产生更大的上呼吸道的尺寸相比没有刺激的时期。
方法
病人的选择
部分患者是从参与多中心欧洲三大中心就读,前瞻性试验用于植入UAS系统(启发医疗系统,明尼阿波利斯,MN,USA)的对患者的治疗中度至重度OSA的安全性和有效性不能耐受CPAP [15]. 根据方案,所有患者在植入前都进行了疾病筛查,腭后完全同心塌陷的患者被排除在植入之外。其他术前选择标准已单独描述[15]。所有患者为研究提供了书面知情同意书,该协议是经当地医疗伦理委员会。
植入后2和6个月,患者必须过夜滴定多导睡眠图(PSG),以确定所述治疗刺激幅度植入后取消睡眠期间呼吸事件和12个月需要,在所识别的治疗振幅进行了PSG。植入后至少2个月,在此研究三个欧洲中心的患者被邀请参加一个清醒胃镜和/或DISE。
醒着的内窥镜检查
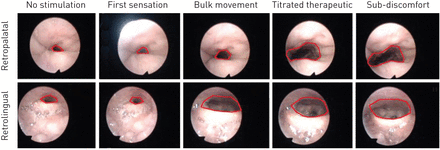
在病人仰卧位进行清醒的鼻内窥镜检查,同时进行鼻呼吸。内窥镜通过鼻腔插入,直到腭后区显示出来。以四种递增幅度进行刺激,分别为第一感觉、舌体运动、根据滴定睡眠研究确定的治疗水平和亚不适,同时确保在有刺激和没有刺激期间内窥镜位置保持不变。同样的技术在远端定位后进行,以观察舌后水平。
药物引起的镇静内窥镜检查
清醒内窥镜检查后,患者仍仰卧位,异丙酚和/或咪达唑仑作为镇静药物[19]。按照研究的DISE协议,采用与植入前筛选相同的方式进行。目标镇静深度是对言语刺激反应的丧失,以及打鼾和/或气道阻塞事件的存在[19]。当达到目标镇静,内窥镜插入远侧形象化鼻咽,软腭后,口咽,retrolingual和retroepiglottic区域,并且使用标准化协议[评估吸气期间基线方向和上气道塌陷在几个呼吸周期的程度15]。刺激DISE为觉醒期间期间,在相同幅度施加,并且所述软腭后和retrolingual区域的内窥镜图像以相同的方式被捕获。
图像分析
图像进行刺激之前和在软腭后和retrolingual区两者刺激期间捕获。其中软腭后或retrolingual区域不能被可视化由于唾液,气泡,透镜起雾或其它视觉伪影图像被从分析中排除。从刚刚之前和UAS的时段期间为软腭后区和retrolingual地区的图像进行数字化通过使用ImageJ(美国国立卫生研究院,贝塞斯达,MD,USA)的单个观察者(F. Safiruddin)测量。
如通过B中所述类似地进行该方法上呼吸道尺寸的定量测量orek等。(20.]。在基线和刺激期间,在气道管腔中心测量气道的前后和侧方尺寸。横断面积和尺寸以总范围图像的百分比计算,以使各研究中心内窥镜机的数字图像分辨率的变化正常化。
上呼吸道面积与12个月呼吸暂停-低通气指数反应标准的比较
从12个月的访问呼吸暂停低通气指数(AHI)的内窥镜图像分析合并了解刺激过程中上气道面积的变化和反应者和无反应者之间的AHI的变化之间的关联。治疗响应前瞻性定义为减少的AHI的50%从基线到<20次事件·H−1(22,23]。
统计分析
对人口统计学变量和上呼吸道面积测量进行描述性统计。Wilcoxon符号秩检验用于比较刺激前和刺激期间的测量值,Mann-Whitney-Wilcoxon双样本检验用于比较应答者和无应答者。p值<0.05被认为具有统计学意义。
结果
患者人口统计
15例行清醒鼻内镜检查,12例行疾病检查。其中一名患者因胃镜引起的呕吐反射而被排除在清醒胃镜检查之外,因此11名患者同时接受了两项检查。人口统计和基线信息如表所示1。
刺激过程中唤醒气道尺寸
当患者通过鼻子正常呼吸时,腭后区和舌后区在没有刺激的情况下都是开放的。经刺激后,可见轻度舌突出。从上气道的内窥镜观察,腭后区和舌后区立即增加。气道面积在刺激后恢复到基线,舌头恢复到其静止位置(图。1)。刺激幅度的增加与面积的增加有关(图3)。2)。
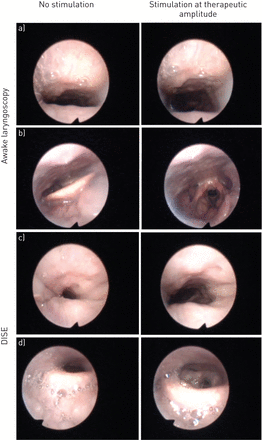
a、b)清醒内窥镜检查和c、d)药物镇静内窥镜检查时同一患者气道图像的例子。a, c)图像顶部是咽后壁,底部是软腭。b, d)图像顶部为后壁,底部为舌底。
a)腭后区和b)舌后区在刺激前和刺激中,在清醒状态下的四个功能刺激振幅。条形表示均值,而须形表示标准差。
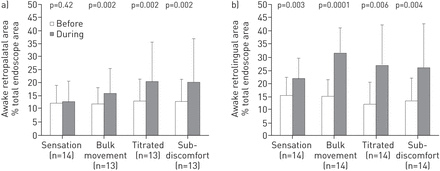
过程中,在治疗醒振幅刺激,软腭后面积增加了56.4%和retrolingual面积增加了184.1%,与面积相比无刺激(P = 0.002和p = 0.006,分别地)。该retrolingual区域似乎刺激最敏感的,作为最低刺激幅度(感觉)是足够的,无刺激(P <0.005),但更高的刺激幅度(整体运动)相比增加retrolingual区域被要求显著增加软腭后区对没有刺激(p = 0.002)。
在形状方面,刺激增加了腭后前后径,而没有改变外侧径,同时刺激增加了前后径和外侧径均比基线增加(表2)。
刺激时镇静的气道尺寸
镇静清醒内窥镜相比在软腭后和retrolingual两级减小的横截面面积。在无刺激的基线,多数患者有软腭后和retrolingual气道塌陷(N = 9),而3例患者仅retrolingual崩溃。前后崩溃是在软腭后区最常见的倒塌方向。在软腭后,4例患者完成前后坍塌,3名患者分前后塌陷5例无腭崩溃。在retrolingual水平,9例患者完成前后坍塌,两名患者有部分前后崩溃,一个病人有完整同心崩溃。
与清醒内窥镜检查相似,在体部运动幅度和更高幅度的刺激下,与不刺激相比,腭后和舌后区域显著增加(图。3.)。过程中,在治疗性振幅刺激,软腭后面积增加了180.0%(P = 0.002)和retrolingual面积增加了130.1%(P = 0.008)。有在与无刺激相比更高水平的刺激和软腭后区retrolingual逐步增加,尽管在retrolingual面积增大似乎高原超出整体运动阈值(图4)。
在药物镇静内窥镜检查中,没有刺激与逐渐增加的刺激相比,腭后和舌后区域增加。轮廓表示测量的腭后区和舌后区;该区域被记录为内窥镜图像总区域的百分比。腭后图像(顶部)位于图像顶部的咽后壁和图像底部的软腭/小舌。舌后图像(底部)也有类似的定位,在图像的底部有舌根后部和会厌。
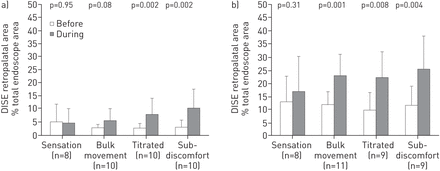
a)刺激前和刺激中,进行药物镇静内窥镜检查(DISE)时,腭后和舌后气道区域。条形表示均值,而须形表示标准差。
在治疗性弥漫性刺激时,气道面积的增加是由于腭后区前后增大具有统计学意义,而外侧长度没有变化。舌后区前后、外侧边增大,但外侧边尺寸变化略低于统计学意义(表2)2)。
比较清醒胃镜和DISE之间在上呼吸道区域的相对变化
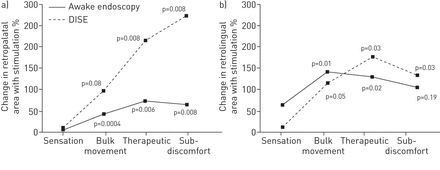
用无刺激和有刺激时的面积百分比变化来比较刺激振幅对清醒内窥镜和神经外科开放气道面积的影响。所测量的百分比变化,而不是绝对差异,以控制任何变化的内窥镜位置深度清醒内窥镜和盆。
清醒胃镜检查时的刺激曾在retrolingual和软腭后区类似的百分比增幅。DISE期间,但是,刺激了在软腭后比retrolingual面积较大的增长百分比。当与retrolingual水平相比这是因为DISE过程中软腭后区更大的基线崩溃。成比例地,在软腭后面积的变化几乎三倍的刺激更广泛DISE比清醒期间,而retrolingual区域DISE比清醒内镜(图中为1.3倍,以刺激更加膨胀。5)。
比较清醒内镜与药物诱导镇静内镜(DISE)刺激对a)腭后和b)舌后气道面积的影响。p值用于与感觉幅度的区域进行比较。
刺激对反应者和无反应者气道面积影响的比较
刺激减少在AHI应答从29次±3事件·H−1基线至8±3个事件·h−112个月时(p=0.02),无应答者AHI(31±10事件·h)无变化−1至43次±23事件·H−1,p = 0.30). Using the awake endoscopy data, both responders and nonresponders had a statistically significant increase in retrolingual area during stimulation at the therapeutic amplitude, compared with no stimulation. However, responders had a statistically significant increase in retropalatal area during stimulation, while in contrast, nonresponders had a smaller increase in retropalatal area during stimulation, which was not statistically significant. There was no difference in the degree of retrolingual area change during stimulation between responders and nonresponders (p=0.71); however, responders had a greater degree of retropalatal enlargement during stimulation than nonresponders (p=0.047) (table3.)。
讨论
本研究的主要发现证实了以下假设,即使用可植入的UAS系统对舌下神经进行单侧刺激,并与通气同时进行,可在多个水平上增加气道面积,且上气道开放的程度对应于更高的刺激振幅。这些发现多层次开放的可折叠的水平不同的上呼吸道刺激可能解释“无人飞行系统”疗法的有效性在减少AHI严重性在最近的多中心,前瞻性的试验评估这“无人飞行系统”疗法,以及解释患者的回到基线AHI随机治疗戒断症状(15]。
单边舌下神经刺激时上呼吸道腭后横截面积改善的结果与麻醉下直接膝舌肌刺激时腭后横截面积可视化组的结果一致[6,8],以及其他可视化腭前移位,并从可植入的神经刺激器舌下术测试期间透视图像变薄[16]。本研究发现,这样的结果在患者接受治疗的临床试验。
刺激对气道前后和侧方的影响是相关的,尤其是气道形状在OSA治疗中的作用。一般认为,腭后形态由圆形变为椭圆形,特别是侧椭圆形,是CPAP的治疗机制[24]及口腔用具[18]。在这项研究中,刺激的显性效应是软腭后和retrolingual气道中前 - 后尺寸,这可能是由于患者的选择,治疗机构或二者的增大。首先,患者被预先选择与软腭后前后塌陷,和患者的软腭后同心崩溃被排除,因为数据的指示他们将从治疗中获益较少[17]。放置刺激导线以使膝舌肌得到补充,从而在刺激时至少使舌后气道区域前后增大。膝舌骨的激活可能与膝舌骨活动减弱的OSA的一种特殊表型有关[25]。除了增加的前 - 后尺寸,也有一种添加剂retrolingual横向效应,尽管是更小的一个。的这一发现增加前 - 后软腭后尺寸,并且增加的前 - 后和从刺激横向retrolingual尺寸可建议的添加剂治疗机制,从口腔器具,将其用在横向软腭后尺寸和前 - 后增加相关的不同retrolingual尺寸[18]。
解决在腭和舌根多发生崩溃,以达到治疗成功的关键可能。虽然大多数患者有中度至重度OSA的建立诊断有多层崩溃,因为也看到在这个队列中,软腭上气道的最可折叠区域[26]。在本研究中,上颌在刺激时的横截面积的增加是最大的,部分原因是刺激前的基线面积减少。当比较有反应者和无反应者时,腭后扩大对刺激的反应程度仅在有反应者中有统计学意义。
通过舌下刺激增加软腭后区的机制值得考虑。Retrolingual开口与颏舌肌的刺激预期,但该区域软腭后是不是。一个概念是,刺激过程中观察到的软腭后效果是由于软腭和舌根[之间的机械联动27,28]。在解剖学上,软腭通过腭前柱与舌根相连。前柱还包括腭舌肌,它穿过软腭和小舌,插入舌头的两侧[29]。这种结构可以有一个被动和主动的作用,向下和向前拉动软腭。在OSA患者中,腭舌肌表现出阶段性的呼吸肌电图活动和对负压的反射激活[29],这表明它可以在恢复气道通畅起到一定的作用。当刺激向前移动舌根,它可能会导致腭前进穿过前腭柱和腭肌向前移位,向前移动所述软腭,并造成在所述软腭后的横截面面积和尺寸的增加。
从其他研究中可以推断,舌基操作会导致腭后开口。在动物模型中,舌骨器向前运动导致鼻咽开口[28]。此外,下颌前伸装置,由于其与下颌骨的连接,也具有移动舌基部的效果,已显示出腭后面积的不同程度的增加[三十,31]。此外,计算出的气道的断层摄影成像,而穿着在软腭后和retrolingual气道区域中的下颌设备证明增加[32]。
观察到变化的患者中的软腭后区域响应于刺激。应答者和非应答者有相似度retrolingual开口的刺激;然而,应答者在软腭后区更大的提高。这些差异的一个可能的解释是,软腭后和retrolingual地区之间的联系可能因人而异。舌下神经激活及上呼吸道构造运动之间的互连值得进一步研究。
这项研究与先前的研究一致,即增加刺激幅度会增加气流,直到达到较高幅度的高原[13]。在流动此前公布的平台效应,很可能是由气道大小的高原在retrolingual区域解释,因为本研究中发现。可能有两个原因天花板效应。首先,咽的被动膨胀是由周围的组织边界的限制如硬腭或脊柱。其次,如果颏舌肌的所有纤维被激活时,有较高的幅度的减小效果,如在刺激进一步增加不太可能以进一步稳定上气道。气道区和气流的增加幅度的关系是相关的临床管理OSA患者的UAS。这表明,刺激幅度可滴定到足以消除OSA事件,类似于CPAP,但低于会引起从睡眠患者水平的水平。在我们的研究,在刺激的幅度小于幅度会在醒着的时候不舒服获得气道面积显著增加。因此,UAS可以有效地在临床上自然睡眠过程中没有引起患者滴定。
限制
本分析中的患者是另一项独立调查中报告的患者的一个子集,该调查评估了更大的队列中刺激AHI的疗效。值得注意的是,本次亚组分析中患者的基线年龄、体重指数和AHI与更大试验中的整个队列相似[15]。不过,由于本次调查是病人在一个较大的临床试验的亚组分析,本文的结论可能并不适于推广到更大的人群。此外,为响应者和无反应者之间的刺激气道反应的比较,结合本次调查,从12个月后植入之前访问的多导睡眠图数据的内镜结果是可能的。我们关于应答者和无反应者的上呼吸道的反应,以刺激研究结果是初步的,数量有限;然而,这表明在软腭后气道刺激的鉴别反应值得进一步探讨。
由于协议设计,患者预先选择用于植入是没有软腭后完整同心崩溃,均有不同程度的软腭后前 - 后塌陷[15]。因此,我们的研究结果仅限于本研究人群。我们提出用刺激根据功能动作而不是固定的数字振幅幅度的决定。由于患者之间在电导的个体差异,神经电极阻抗和个性化的刺激参数,我们选择了比较功能刺激幅度,而不是绝对的刺激幅度。此外,在感觉阈值,散装舌头的运动,治疗振幅单独刺激幅度为睡眠和子不适水平描述跨学科刺激可比的功能反应。因此,我们认为幅度设置以这种方式选择是合理的。
关于与天然气相比,睡眠DISE的可靠性,在非OSA控制呼吸事件和OSA患者异丙酚镇静和昼夜睡眠中经历PSG的研究并没有发现呼吸暂停的严重程度显著差异[33];因此,在一定程度上,盆骨可能是一种近似于上呼吸道功能的镇静作用。由于在手术过程中或患者之间镇静深度的不同可能会影响折叠性,因此,在进行标准化评估时可能会出现可变性。在我们的研究中,标准化的程序设定了镇静深度目标,即对刺激失去言语反应,以及打鼾和/或睡眠呼吸暂停事件的存在[19]. 虽然我们的方法是基于气道阻塞的视觉症状,定量方法测量疾病的镇静深度通过也有人建议做脑电图检查[34]. 其他疾病的局限性包括镇静对稳定的中度镇静平面开始后上气道塌陷和/或形状的时间依赖性影响。通过随机应用刺激幅度,可以避免由于镇静状态的细微变化而引起的混淆。
使用nasopharyngoscopic内窥镜的依赖于图像质量和上气道结构的可见性。这项研究的多中心性质导致使用不同的成像分辨率不同的内窥镜系统,使其难以中心之间的直接比较的图像。此外,在气道中的内窥镜摄像机末端的准确位置并没有醒胃镜和DISE之间标准化的,使得难以患者中比较图像,和清醒镇静和内窥镜在同一病人之间。为了解决这个问题,我们归我们的测量总内窥镜图像,这是有和无刺激周期之间不变。将来的研究将使用与校准距离标记的内窥镜,以确定精确的范围深度[20.]。另一个限制是在刺激时缺乏关于气道硬度的信息,因为气道硬度的变化,特别是沿着气道纵向尺寸的变化,在测量神经或清醒喉镜时的面积或尺寸变化时可能是不可见的。关于盆叶神经,不同的研究已经评估了观察者之间和观察者内部的差异的影响,这些研究表明,这种差异是中等到相当大的[21,35]。
结论
舌下神经的UAS增加软腭后和retrolingual区域,主要在前后方向上。与刺激软腭后开口的机构的理由是由于一个键与舌根效果,同时retrolingual开口发生由于单方面舌下刺激。AHI患者的减少与UAS可能是由于舌下神经刺激期间定时通风对上气道开放一个多层次的效果。
脚注
支持声明:本研究得到了美国明尼苏达州枫树林市Inspire医疗系统公司的支持。
利益冲突:披露能够随本文的在线版本中找到www.qdcxjkg.com
- 收到2014年3月29日。
- 接受2014年7月21日。
- 版权所有©ERS 2015年