摘要
关于一氧化碳在肺内的一次呼吸转移因子,有许多参考公式可供参考(TLCO);然而,在临床实践中,并不总是清楚应该使用哪个参考集。该研究的目的是制定全球肺功能倡议(GLI)的全年龄参考值TLCO.
收集了14个国家19个中心的数据来定义TLCO参考价值。与GLI肺活量测量项目类似,参考值是使用R中的LMS (lambda, mu, sigma)方法和GAMLSS(位置,规模和形状的广义可添加模型)程序得出的。
660年12TLCO提交了无症状、终生不吸烟者的测量结果;85%的提交数据来自白种人。所有数据均未校正血红蛋白浓度。在对海拔高度、气体浓度和用于计算解剖死亡空间体积的假设进行调整后,数据集之间存在高度重叠。5-85岁白种人的参考值为TLCO,肺对一氧化碳的传递系数和肺泡容积。
这是最大的规范集合TLCO数据,以及第一个全局参考值TLCO.
摘要
这是最大的规范集合TLCO数据和代表了迈向标准化解释的一步http://ow.ly/4PcZ30dB1tn
背景
肺功能测试(LFTs)是评估呼吸系统的重要工具。LFT结果的正确解释依赖于适当参考值的可用性,以帮助区分健康和疾病,并评估任何功能损害的严重程度和性质。全球肺功能倡议(GLI)多种族全年龄肺活量参考值可用[1].然而,临床上第二常用的LFT(肺一氧化碳单呼吸转移因子)并没有标准化参考值(TLCO,或肺对一氧化碳的扩散能力(DLCO))。TLCO是肺内气体交换效率的有力指标,经常用于诊断和监测患者。
欧洲呼吸188bet官网地址学会(ERS)和美国胸科学会(ATS)最近更新了测量肺部一氧化碳气体转移的标准[2]和其他技术解释指南可供参考[3.].有几个方法学方面可能会影响结果的解释,详细信息在文件中列出。解释指南提供了一个列表TLCO引用值;然而,关于哪种方程最适合儿童、成人或各种族群体的儿童,会议没有达成共识,也没有提出建议,只是建议实验室主任深思熟虑地选择参考值,使其与在自己实验室测试的具有适当背景的健康个体所获得的参考值相匹配。设备、软件和测量技术的变化,加上人口特征的变化,意味着以前公布的一些参考值TLCO也许不再合适了。本研究的目的是对当代文化进行梳理TLCO数据来自健康个体,并得出GLI参考值TLCO测量。
方法
批准了ERS工作组开发全局的申请TLCO参考价值。特别小组的联合主席是由急诊室批准的。工作组成员是具有国际指南经验、常规肺功能检测临床经验和气体转移知识的科学家,包括研究出版物。潜在的利益冲突被披露和审查。
数据源
发表论文的作者TLCO2000年以后健康个体的数据被联系并邀请与GLI分享他们的数据TLCO工作小组。在确定的17项研究中,70%提交了数据。所使用的设备和方法的细节是从已发表的论文中收集的,或者直接从作者或制造商那里收集的,以确认这些方法与目前可供客户使用的方法兼容。此外,关于工作组的信息通过国际和当地呼吸学会传播,以征求未发表的数据或尚未确定的已发表的研究。所有投稿作者都明确同意与GLI小组共享数据。开发了一个安全的网上数据入口,以撷取未识别身份的数据(www.gligastransfer.org.au).数据贡献者签署了一份数据共享协议,提交了关于他们的研究人群、设备、环境和研究道德的详细信息。所有数据都使用标准数据模板提交;执行初始数据查询,并要求贡献者在数据被接受之前纠正错误。纳入标准包括无呼吸道疾病史的非吸烟者。所有数据均未校正血红蛋白(Hb)浓度。异常值识别使用先天的标准:用力呼气量在1秒(FEV1)儿童(年龄≤18岁)的z评分为>5或< - 5,身高z评分为>5或< - 5。这些限制用于确定数据差异,并排除健康人群中处于极端的受试者。此外,观察结果被认为是异常值,如果肺泡体积(V一个)小于强迫肺活量(FVC)。敏感性分析排除了肥胖个体,其中肥胖定义为儿童体重指数(BMI)百分位>85% [4],体重指数>30 kg·m−2成人(年龄>岁19岁)。使用配对t检验比较完整数据集和“正常权重”数据集中为个人推导的z分数。
所有TLCO数据(以及由此产生的肺一氧化碳转移系数(K有限公司)数据)调整至标准气压下的吸气氧分压(PB;760mmhg或101.3 kPa)使用以下公式[2,5]:
 为TLCO数据集没有提供PB在数据(n=11)中,用得到参考值的中心高度进行估计PB,使用以下公式[2,6其中h为海拔高度,单位为m:
为TLCO数据集没有提供PB在数据(n=11)中,用得到参考值的中心高度进行估计PB,使用以下公式[2,6其中h为海拔高度,单位为m:
 此外,我们对使用150 mL固定死区校正的中心的校正值进行了校正(VD,一个固定的),使解剖死区计算为2.2 mL·kg−1(VD,一个,美国东部时间) [7]:
此外,我们对使用150 mL固定死区校正的中心的校正值进行了校正(VD,一个固定的),使解剖死区计算为2.2 mL·kg−1(VD,一个,美国东部时间) [7]: 计算的完整细节可以在网上的补充资料中找到。
计算的完整细节可以在网上的补充资料中找到。
此外,在合并提交的数据之前,还研究了以下方法上的考虑因素:设备类型、屏气计算、肺泡样本收集的大小和时间以及数据收集的年份。
统计分析
体型、年龄、性别与肺功能之间关系复杂,特别是在快速生长期间,这意味着传统的线性回归分析不足以得出肺功能结果的适当参考值[8].更灵活的统计建模技术可以解释复杂的关系,并反映肺功能与年龄、性别和身高之间生物学上合理的关系。在这种情况下TLCO结果方面,我们将体表面积作为一个独立的预测因子。体表面积定义为0.007184·(体重^0.425^)·(高度0.725) [9].我们之前已经证明了GAMLSS(位置形状和规模的广义可加性模型)[10]建模方法非常适合于推导肺功能结果的参考值[1,8,11].lambda, mu, sigma (LMS)方法是回归分析的扩展,它包括三个部分:1)偏度(λ),它使用Box-Cox转换对变量从正态性的偏离进行建模;2)中值(μ);3)变异系数(σ),它模拟值在中值周围的扩散,并调整任何不均匀离散[12].这三个数量(LMS)允许随着身高和/或年龄的变化而变化,以反映随着人们的增长分布的变化。我们在统计程序R中应用了使用GAMLSS包的LMS方法[10].拟合优度采用Schwarz Bayesian准则、Q-Q图和蠕虫图进行评估[8].
结果
研究人群
19个中心提供了来自14个国家的数据。收集了年龄在4 ~ 91岁之间的12 659人的数据,其中12 639人(99.8%)有效TLCO可用的数据。所有TLCO使用传统单位(mL·min)收集的值−1·毫米汞柱−1)转换为国际单位制(mmol·min−1·kPa−1), (TLCO传统单位= 2.986421 ×TLCO国际标准单位)。总体而言,均数±sdFEV111473例有肺量测定数据的患者的z-score为0.1±1.1,表明与GLI肺量测定人群吻合良好[1].85%的研究人群为白种人,其余的非白种人人群(n=1874)均来自单一地点(如。日本(10%)和香港(4.5%))以及非白种人的个人。由于缺乏非白种人的数据,TLCO仅为白种人制定的参考值(表1).
由于屏气时间为5 s,排除了一个中心(n=211)。排除了58个观测值V一个小于植被覆盖度。11项观测因FEV被排除1值为>5 z-scores或<-5 z-scores。由于缺少身高、体重或年龄,775个观察结果被排除。纠正TLCO对于大气压,这样TLCO已标准化至海平面(PB=760 mmHg或101.3 kPa),平均(95% CI)校正TLCO−1.5(−1.54 -−1.51)SI单位(在线补充图S1)。调整解剖死区可以降低TLCO平均增加0.02(0.01-0.02)个SI单位(在线补充图S2);修正导致的相对变化更大TLCO儿童(1.5%)高于成人(0.7%)。不出所料,因为女性的体重比男性轻(女性平均65公斤;男性78 kg)解剖死亡空间校正在成年男性为阴性,在成年女性为阳性。
参考价值
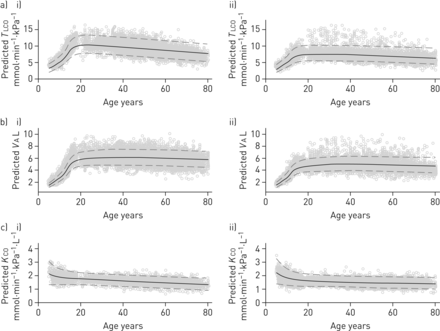
用于推导参考方程的总体TLCO结果(n=9710),年龄范围为4.5至91岁(中位数(四分位数范围)45岁(26-57岁)(在线补充图S5);其中一半是男性。初步建模的结果表明,男性(n=4859)和女性(n=4851)之间的预测值存在显著差异,因此为TLCO,V一个和K有限公司(图1).身高和年龄都是独立的预测因素TLCO,其中身高的自然对数变换和年龄的样条函数是必要的。儿童体表面积与肺泡表面积相关[13],我们研究了体表面积作为模型中的独立预测变量。然而,体表面积与身高高度相关,因此不作为一个独立的预测因素。
a)预测的一氧化碳肺转移因子(TLCO) i)男性n=4859, ii)女性n=4851;B)肺泡容积(V一个)(在标准温度、压力和干燥条件下)i)男性n=4793, ii)女性n=4837;c)肺对一氧化碳的转移系数(K有限公司) i)男性n=4793, ii)女性n=4837。数据显示为年龄的预测值(假设每个年龄的平均身高)和95%置信限。预测方程叠加在观测值上。儿童使用的平均身高是疾病控制和预防中心生长图表中年龄身高的第50个百分位[4],而在成年人中,使用的是研究人群中观察到的平均身高(男性172厘米,女性162厘米)。
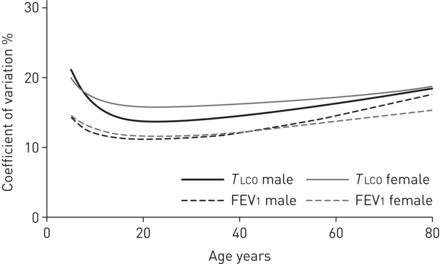
个体间的变异性TLCO值与年龄有关,儿童和老年人的差异更大(图2).平均而言,的变异性TLCO是否大于FEV的观察值1.与中位数预测值一起,由LMS方法推导出的个体间可变性和偏度调整允许计算正态下限(LLN),以及z-scores (图1和表2).得到的z分数的平均值为0,标准差为1,表明与数据拟合良好。
肺部一氧化碳转移因子在受试者间的变异性(TLCO)跨越年龄;用力呼气量在1 s内的变异性(FEV1)作为比较指标。
敏感性分析
为了测试是否纳入超重个体(n=2630;总人口的27%)影响结果的解释,我们创建了参考值,将样本限制为BMI <30 kg·m的成年人−2或BMI <85%百分位的儿童(n=7771)。无论是否包括超重个体,个体的z得分差异为- 0.05个单位(95% CI为- 0.050-0.048)。由于包括超重个体不会对预测模型产生偏差,我们选择在最终模型中包括这些个体,以最大化最终参考值的样本量和概括性。
生理相关差异
根据所观察到的变率TLCO我们确定0.5的z值为生理相关差异的阈值。这相当于~ 0.3-0.8 mmol·min−1·kPa−1或者10%的相对变化TLCO这在老年人中更高。
方法论的差异
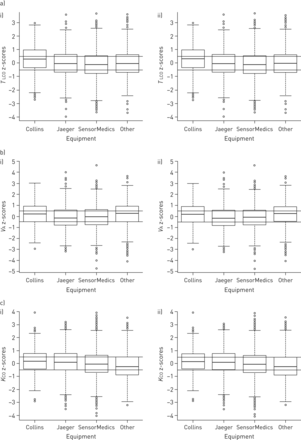
我们只纳入了报告屏气时间为10秒的数据。13个中心报告使用了琼斯-米德计算方法;5家报告称计算方法未知。差异很小TLCOz得分(平均差异0.04,95% CI 0.0005-0.08;n=9630)使用Jones-Meade方法的与未报告方法的;这些差异被认为与临床或生理学无关。大多数数据收集于商业设备(SensorMedics (29.5%;5个中心)、积家(29.4%;5个中心)和Collins (11.8%;2个中心)),而26.7%(6个中心)报告的“其他”设备未列在我们预先定义的商业设备清单上,一个中心没有报告设备类型。差异很小TLCO不同设备类型间,男女比例一致(图3).四个中心报告使用19%的氧气TLCO值用K修正一个和Crapo[14](在线补充图S3)。在大多数中心,TLCO报告的值为可接受测试的平均值(8个中心,47.1%)。其他人报告了最大的价值(三个中心,17.7%),由设备软件产生的价值(三个中心,17.7%),没有报告使用的方法(两个中心,11.8%)或选择“其他”(一个中心,5.9%)。报告结果的方法没有导致生理相关的差异TLCO.数值的报告是针对设备的,但积家和“其他”的情况除外,其中数值的报告是针对中心的。对原文的总结和最后的修正TLCO用于推导参考值的数值已载于在线补充图S4。
a)肺对一氧化碳的转移因子(TLCO) i)男性n=4859, ii)女性n=4851;B)肺泡容积(V一个) i)男性n=4793, ii)女性n=4837;c)肺对一氧化碳的转移系数(K有限公司)根据高加索受试者的设备,i)男性的z得分n=4793, ii)女性的z得分n=4837。箱线图表示中值(中心线);四分位数范围(方框)和最小值和最大值,不包括大于三倍于下四分位数的异常值(误差条)。
血红蛋白校正TLCO结果
所有的TLCO纳入健康人群的数据均未进行Hb校正。然而,TLCO取决于肺毛细血管床中Hb的数量。测定与标准参考值8.31 mmol·L变化的潜在影响−1(134克·L−1),为9.06 mmol·L−1(146克·L−1)对于成年男性,我们使用国家健康和营养检查调查(NHANES) III年龄、性别和种族特定的Hb参考值[15]来计算所有个体的预期Hb水平,然后计算TLCO根据预测的Hb水平进行调整TLCO乙肝=TLCO×(1.7×Hb/(0.7×Hb参考+Hb)) [2].使用hb校正计算的z评分没有差异TLCO参考价值与的Hb-uncorrectedTLCO参考值(平均差值<0.0001)。此外,在预测模型中调整Hb作为协变量并不能改善整体模型拟合,年龄和性别预测Hb也不是预测的独立因素TLCO.
民族差异
85%的数据来自白种人,其他族裔的数据不足,无法推导全年龄方程,因此最终预测方程仅限于白种人。大多数非白种人是来自日本的成年人(10%)。TLCO根据白种人数据计算的z-scores平均比白种人低−0.1±1.4,呈较高的格局TLCO年轻人的z分数值。为V一个,平均z分数比白种人高0.31±1.1个单位。TLCO香港成年男性的z-score比白种人低- 0.25±1.2,老年人的z-score更低。
讨论
这些GLI参考值TLCO是针对这一常用肺功能测试的最大和第一个具有国际代表性的来自健康白种人的数据收集。GLI参考值的制定已考虑到几种已知会产生影响的方法和设备差异TLCO重视并提出一种解释结果的标准化方法。用于人群肺活量测定的z分数TLCO方程很好地拟合了GLI 2012肺活量测定人群。然而,现在TLCO方程仅限于白种人,因此迫切需要更多的非白种人数据来增加这些发现的普遍性。
与肺活量的预测方程相似,性别、年龄和身高是肺功能的独立且显著的预测因素TLCO.的TLCO因此,方程是性别特有的,并描述了与年龄和身高的乘法关系。以前的研究使用体重和/或表面积作为预测变量TLCO[26].在我们的分析中,无论数据集中是否包括超重个体,预测方程几乎是相同的;我们选择在最终的预测方程中使用更具包容性、更大的数据集。此外,高度与表面积高度相关,因此表面积不包括在预测模型中。
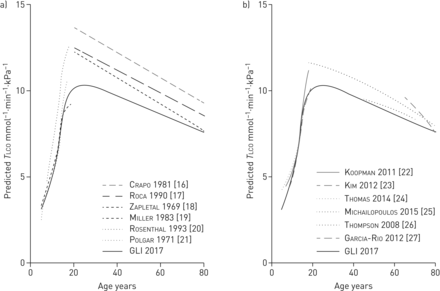
以往研究表明,不同预测方程之间的预测值存在较大差异[23,26].许多老出版物报道TLCO参考值是基于不再可用的过时设备,通常应用不同的假设和算法,并使用不同的气体浓度。最近,参考值已可用于TLCO在儿童中[22,23],这些数据包括在GLI数据集中。GLI方程具有无缝持续到成年的优势,考虑到先前发表的儿科和成人方程之间的巨大不连续,这是一个显著的优势(图4 b).
没有足够的数据来创建多种族参考值。非白种人数据的最大样本来自日本成年人,他们的智商较低TLCOz分数的平均值和年龄的偏差。年龄较大的日本人TLCOz得分,部分原因可能是日本社会经济和一般健康状况的长期变化影响了身体框架和腿长;这一假设需要进一步研究[29].
2005年ATS/ERS肺功能解释标准规定,对于每个肺功能指数,在参考人群中测量值的频率分布的第5百分位以下的值被认为低于预期的“正常范围”[3.].这通常被称为LLN。分布的上端值通常被认为是生理变异,因此,不存在正常的上限。有人可能会说,需要一个正常的上限TLCO,因为出现红细胞增多症、左向右心脏分流或肺泡出血等情况(如。good牧草综合症)会导致高于预期的数值。此外,一些作者指出哮喘会增加TLCO[30.],但通常不是很大程度。其他增加肺毛细血管血容量的因素,如运动或胸内压的降低,如穆勒动作,也会增加TLCO.左向右心脏分流或急性肺泡出血的病例在肺功能测试中非常罕见TLCO并不是诊断的标准测试。由于这些原因,LLN用于TLCO在这些参考值中提供的是第5百分位。类似地,第5百分位数用于V一个.
的参考值也可以应用相同的参数K有限公司,有必要考虑的效果V一个在K有限公司.不能完全吸气,总肺活量就会降低TLCO,但K有限公司将会增加。的K有限公司与参考值相比,次最大吸入将被高估,产生正常或高于正常K有限公司当TLCO实际上减少了[31].因此,参考值与正常范围为K有限公司仅当V一个是正常的。LLN在此报道K有限公司是第5百分位,但口译员必须谨慎使用时V一个与参考值不同。低智商的人TLCO低V一个可能会有K有限公司错误地处于正常范围内[3.,31].
如所料,的变异系数较高TLCO比FEV1,因为TLCO除了肺的大小外,还取决于其他几个因素(图2).如在图2的个体间变异TLCO在女性中比在男性中观察到的要大。这种与性别相关的变异系数差异可能是由于先前观测到的中13%的平均变化TLCO女性在月经周期中[32].最高值出现在月经前,最低值出现在月经第三天。GLI对合并数据集的全年龄分析进一步支持了这一机制TLCO在较年轻(年龄<10岁)的个体中,变异系数最小,其中女性可能处于青春期前,而在较年长(年龄为> ~ 55岁)的个体中,女性可能已绝经。对于男性和女性,随着肺年龄的增长,肺结构的改变和通气的异质性可能会减少TLCO在一些人身上,这反过来可能会导致的变异的增加TLCO在老年人中[33].
方法论的差异
GLITLCO仅限于使用现代设备和标准化方法的研究,尽管我们没有基于5-s屏气器以外的设备或方法进行具体的排除。在可能的情况下,我们校正了海拔高度、氧浓度和解剖死区数据,以标准化中心之间的结果解释。
在为GLI工作组收集的数据中,确定了数据集之间的两个关键方法差异:1)校正死区的方法和2)站点的海拔高度,这两者都有直接影响TLCO值。更新后的标准[2,34]注意,设备死空间(过滤器、阀门和吹口)不可忽略(高达350 mL),在确定时应结合解剖死空间考虑TLCO值。在成人中,与肺的大小相比,合并死亡空间可能相对较小,但样本量污染的可能性较高,并可能导致较低的死亡V一个和TLCO值。然而,死空间的影响在较小的个体中可能更大,特别是在儿童中,设备和解剖死空间的组合相对于他们的肺的大小来说相对较大。在GLI数据集中,使用了两种不同的方法来估计解剖死空间:1)150 mL的固定体积和2)基于身体尺寸估计(详细信息请参阅在线补充材料)。我们观察到,具有固定死空间容量的儿科数据集低估了TLCO.当TLCO根据相对于体重的估计死空间调整值,尽量减少数据集之间的差异。其次,我们观察到TLCO在海平面以外的地方会更高。的增加的一个促成因素TLCO这些部位可能是肺泡氧张力降低所致PB随着高度的增加。用这个地点的海拔作为代表PB,我们全部纠正了TLCO数据达到101.3 kPa (760 mmHg)。自K有限公司计算为TLCO/V一个,K有限公司还对标准压力进行了校正。虽然使用固定PB对于一个给定的地点,根据其海拔高度校正的平均效应PB,它并没有校正发生的日常变化PB由于高压和低压电池,很少超出±3.33 kPa(±25 mmHg)的范围。这些压力变化转化为±1.5% in的变化TLCO,这导致了合并数据集的个体间差异。高度修正是根据实验数据来测量的TLCO,因此不认为有任何潜在的生理异常[5].最后,虽然我们调整了该部位的海拔,但我们无法调整个体的Hb水平,并且较高的海拔可能对Hb水平有残留影响。
TLCO取决于肺泡毛细血管膜的总表面积和厚度以及肺毛细血管血中Hb的数量。当一氧化碳与氧气竞争与Hb结合时,TLCO也取决于肺毛细血管氧浓度。Ruiz -一个rguelles等.[35]表明,生活在海拔2670 m的墨西哥成年人Hb为5 g·L−1成年男性高15 g·L−1与生活在海平面上的墨西哥人口相比,成年女性的死亡率更高。海拔1000米以上>的实验室需要考虑Hb,并意识到可能需要进一步调整。理想情况下,个人TLCO测量应根据个人的血红蛋白水平进行修正[3.,34],因为血红蛋白浓度会影响一氧化碳摄取的速度;但很少有临床肺功能实验室常规进行这种校正。只有四个可用的数据集提供了Hb值,因此我们无法推导出Hb校正TLCO参考价值。2005年ATS/ERS报告建议预测TLCO用C推导出的方程将Hb值修正为标准Hb值选票同事们[36,37];然而,修正依赖于以下假设:肺泡分压为14.63 kPa (110 mmHg),膜扩散能力与肺毛细血管血容量之比乘以一氧化碳与氧血红蛋白的反应速率为0.7 mL−1·敏−1·毫米汞柱−1·mL-blood。而这些方程提供了对146 g·L的简单修正−1≥15岁男性,134 g·L−1对于女性和儿童,一般美国人群中Hb水平的测量(NHANES III)与这些固定参考值有很大差异,特别是在儿童、男性和非白种人中[15,38].白人男性Hb峰值为155 g·L−1而男性和女性非裔美国人的Hb水平都比白人低8-10%。进一步,之间的关系TLCO健康个体中的Hb可能不能反映疾病组中观察到的Hb,因此有必要定义Hb的临床相关校正因子。
实现
更新后的TLCO标准建议TLCO报告为测量值,以及调整到标准压力的值[39].此外,表4总结了用户在应用GLI之前应该做的额外调整TLCO参考价值。的格式TLCO方程和查找表与GLI肺活量测定方程相同,这将有助于在许多已经编程了GLI肺活量测定方程的设备中实现。预测方程(表2)和以国际单位制和传统单位制(www.lungfunction.org),并在网上补充资料中包含一个工作示例。与以前的GLI工具类似,研究人员、临床医生和制造商可以访问个人计算器,而将这些方程应用于大型研究数据集的其他工具也可在www.lungfunction.org.
限制
而GLITLCO数据代表了规范数据的最大集合TLCO,缺乏来自非白种人的数据限制了这种概括性。种族差异的程度TLCO由于非白种人的样本有限,目前的GLI数据集中无法探索。在不同设备类型之间和不同中心之间观察到一些差异,但这些差异一般都在生理变异的限度之内。在少数情况下,结果超出了生理学定义的范围,需要进一步调查,因为不可能确定当前数据集内的差异是否可归因于设备、人群或方法。由于潜在的差异的原因很多TLCO在相反的方向上影响结果,个体间的变异性预计会增加,从而低估LLN,但这不应该影响预测值。传统上使用的调整TLCO修正氧张力、气压和血红蛋白水平的方法受到了挑战。气压(或高度)的修正是基于有限的数据[5],并可能不是线性的[39].进一步研究海拔高度对TLCO有充分的理由。
结论
的GLI参考值TLCO(2017)为标准化的报告和解释提供了一个可概括的参考TLCO白种人的数据。有必要收集非白种人的数据,并使用现代设备和更新的ATS/ERS建议进行测量,进行未来的验证。
补充材料
补充材料
请注意:补充材料不是编辑部编辑的,上传时是作者提供的。
补充材料erj - 00010 - 2017 - _supplement
查找表(S.I.单位);该补充文件已以修订后的形式重新发表,随后发表在2020年10月的《美国医学杂志》上的修正文章欧洲呼吸杂志erj - 00010 - 2017 - _lookup_table_si_units
查找表(传统单位);该补充文件已以修订后的形式重新发表,随后发表在2020年10月的《美国医学杂志》上的修正文章欧洲呼吸杂志erj - 00010 - 2017 - _lookup_table_traditional_units
TLCO计算器erj - 00010 - 2017 - _tlco_calculator
TLCO计算器帮助文档erj - 00010 - 2017 - _tlco_calculator_help
确认
全球肺功能倡议(GLI)TLCO工作组由作者和下列其他成员组成。Philip Quanjer(荷兰鹿特丹),Janet Stocks(英国伦敦),Darcy Marciniuk(萨斯卡通,SK,加拿大),Mary Sau Man叶(中国香港)和Juan-Carlos Vazquez(墨西哥墨西哥城)。
GLI的贡献者TLCO数据库分别是Emma Smith(澳大利亚布里斯班)、Debbie Zagami(澳大利亚昆士兰)、Stefan Kostianev(保加利亚普罗夫迪夫)、Winfried Baden (Tübingen,德国)、Pavlos Michailopoulos(希腊塞萨洛尼基)、Mary Sau Man叶(中国香港)、Vito Brusasco(意大利热热亚)、Masaru Kubota(日本相模原)、Laura Gochicoa(墨西哥Texcoco)、Hubertus Arets(荷兰乌得勒支)、Bruce Thompson(澳大利亚墨尔本)、Ivo van der Lee(荷兰Hoofddorp)、Andrew Collingwood(奥克兰)、新西兰),Piotr Boros(波兰华沙),Linda Ekerljung(瑞典哥德堡),Kim Young-Jee(印第安纳波利斯,美国)和Gerald Zavorsky(亚特兰大,佐治亚州,美国)。
脚注
这篇文章有补充资料可从www.qdcxjkg.com
本文件于2017年7月由ERS执行委员会批准,并于2017年8月由美国胸科学会、美国胸科医师学会和亚太呼吸学会批准。
支持声明:资金来自欧洲呼吸学会,资助号TF-2013-05。188bet官网地址本文的资助信息已存入交叉参考基金注册.
利益冲突:没有声明。
- 收到了2017年1月3日。
- 接受2017年6月14日。
- 版权所有©ERS 2017