摘要
背景肺炎支原体是因社区获得性肺炎(CAP)而住院的儿童肺炎最常见的细菌原因。在出现大环内酯耐药的情况下,通过疫苗预防感染可能是一项重要策略m .肺炎。然而,免疫反应的知识m .肺炎有限,使疫苗设计复杂化。
方法我们研究了期间的抗体反应m .肺炎呼吸道感染和无症状携带在两个不同的队列。
结果的嵌套病例对照研究(n=80)m .肺炎我们观察到载体和匹配的控制m .肺炎不会导致粘膜或全身的升高吗m .肺炎,特异性抗体,即使持续怀孕几个月。我们在第二个队列(n=69)中重复了这一发现,并发现在m .肺炎CAP,粘膜水平m .肺炎,特异性IgA和IgG明显升高。在体外粘连试验显示高水平的m .肺炎,儿科患者鼻腔分泌物中的特异性抗体可防止粘连m .肺炎呼吸上皮细胞。
结论我们的研究表明m .肺炎,特异性的粘膜抗体可以防止细菌粘附到呼吸道上皮细胞,并且只在呼吸道上皮细胞粘附的过程中被诱导m .肺炎感染,而不是在无症状携带期间。这与携带细菌,如链球菌引起的肺炎细菌携带引起粘膜抗体。
摘要
抗体m .肺炎,这是儿童肺炎最常见的细菌原因,能够防止粘连m .肺炎但仅在感染期间而非无症状携带期间诱发https://bit.ly/3CNdAhM
简介
上呼吸道携带对许多细菌性呼吸道病原体的生命周期至关重要,如链球菌引起的肺炎,金黄色葡萄球菌而且肺炎支原体.m .肺炎由于其基因组小,代谢能力有限,因此氨基酸、胆固醇和叶酸等必需营养物质高度依赖宿主[1].m .肺炎因此,利用由粘附素组成的特殊多蛋白粘附复合物(如P1),强烈地粘附在上呼吸道上皮细胞上[2].m .肺炎妊娠可持续数月,本身并无症状[3.- - - - - -5].然而,m .肺炎携带可导致疾病,因为携带可先于宿主感染,导致有症状的呼吸道感染m .肺炎.此外,m .肺炎马车还形成了一个横向传播到其他密切接触的宿主的蓄水池。横向传播常发生在家庭内部、长期护理设施中的儿童以及新兵之间[6- - - - - -11].
肺炎是全世界儿童发病和死亡的主要原因m .肺炎是儿童细菌性肺炎最常见的原因[12- - - - - -14].虽然m .肺炎一般会导致中重度肺炎,m .肺炎可导致严重肺炎,并可伴有严重的肺外表现[15].治疗m .肺炎肺炎在大环内酯耐药流行率高的国家具有挑战性m .肺炎因为其他针对细胞壁合成的抗生素无效,因为支原体缺乏细胞壁。此外,与大环内酯类药物一样,喹诺酮类和四环素类药物对其他细菌靶标起作用,由于担心毒性,不建议常规用于儿童[16].一个m .肺炎目前还没有疫苗,但可能预防儿童发病和住院,特别是在(大环内酯耐药)发生率较高的地区。m .肺炎高,如。在东亚[14,17].这种疫苗的开发受到缺乏粘膜免疫知识的阻碍m .肺炎携带,因为携带对于随后的感染和水平传播至关重要。
上呼吸道中潜在病原体的无症状存在可分为两个不同的阶段:1)携带是指将微生物引入宿主;2)携带是指已成功引入上呼吸道的微生物持续存在。然而,需要清除哪些免疫反应的数据m .肺炎从鼻黏膜的各个阶段都是有限的。相反,这已经被很好地描述了肺炎链球菌:肺炎链球菌,特异性抗体已被证明是重要的,以防止获得肺炎链球菌而t辅助性17型介导的吞噬细胞募集已知对清除持久性的重要肺炎链球菌运输(18- - - - - -21].对侵入性肿瘤患者的研究m .肺炎感染和小鼠携带研究表明,这可能是一种作用m .肺炎,特异性抗体m .肺炎运输(22- - - - - -25].
因此,在本研究中,我们确定了的存在和功能m .肺炎,儿童上呼吸道的特异性抗体。我们假设粘膜抗体是在上呼吸道运输过程中诱导的m .肺炎这些抗体会干扰孩子的健康m .肺炎病毒最重要的致病因素:附着于呼吸道上皮细胞。
方法
组1:m .肺炎无症状儿童携带
我们在先前发表的接受择期手术的无症状儿童队列(n=405)中进行了嵌套病例对照研究[3.].我们认为粘膜水平高出50%m .肺炎,特异性IgAm .肺炎携带者与非携带者对照相比存在生物学上的差异。根据α设为5%,期望功率为90%,预期因可用鼻灌洗样品数量或质量不足而损失样品为10%的样本量计算,我们选择了40个m .肺炎携带者和40个非携带者对照。的情况下m .肺炎携带被定义为那些目前或近期没有呼吸道疾病症状的儿童m .肺炎定量PCR (qPCR)阳性上呼吸道样本,即。咽拭子和/或鼻腔灌洗样本.所有情况下,即肺炎支原体携带者根据年龄(差异<1岁)和纳入日期(间隔<60天)与非携带者对照(定义为无呼吸道症状的儿童)1:1匹配,以考虑季节性m .肺炎qPCR-负的。入选时采集上呼吸道样本,并对一部分患者进行每月随访。分析上呼吸道样本是否存在m .肺炎,特异性和总IgA, IgM和IgG抗体水平。
组2:m .肺炎马车和呼吸道感染
我们分析了前瞻性观察性纵向队列研究中所有可用的咽拭子样本[26],包括无症状m .肺炎带菌者,非带菌者对照组,儿童m .肺炎社区获得性肺炎(CAP)和非传染性肺炎m .肺炎CAP根据英国胸科学会指南定义为临床诊断为发烧>38.5°C和呼吸急促,包括3-18岁的儿童[26].m .肺炎CAP患者咽拭子阳性m .肺炎qPCR和m .肺炎,特异性抗体分泌细胞(ASCs),而非特异性抗体分泌细胞m .肺炎CAP患者两者均为阴性。在入选、就诊2(症状出现后2周至2个月)和就诊3(症状出现后2 - 6个月)时采集咽拭子样本。样品被测量为m .肺炎,特异性和总黏膜和全身抗体水平。
鼻灌洗的检测及作用m .肺炎,特异性和总免疫球蛋白
总和总水平m .肺炎,特异性IgA、IgM和IgG均采用内部ELISA法测定(补充材料)。血清样本被认为是血清阳性m .肺炎当测量的特异性抗体水平超过对照对照的汇集血清的患者没有m .肺炎感染(virrion \Serion,维尔茨堡,德国)。目的:探讨鼻灌洗抗体对肿瘤的潜在抑制作用m .肺炎上皮粘附,A549呼吸道上皮细胞与稀释的鼻腔灌洗液样品孵育,随后109每口井的CFUm .肺炎加入菌株M129。培养4小时后,洗去未结合的细菌,并在PPLO(胸膜肺炎样生物)琼脂板(补充材料)。
统计分析
使用Prism版本5 (GraphPad, San Diego, CA, USA), G*Power版本3.1.9.7 (Universität Düsseldorf, Düsseldorf,德国)和IBM SPSS Statistics版本25 (IBM, Armonk, NY, USA)进行统计分析。组间比较采用t检验和Mann-Whitney u检验。采用Pearson相关系数和Spearman秩相关系数进行统计学显著性检验,量化相关大小。配对t检验和McNemar检验用于比较来自同一患者的多个样本和比较匹配的患者。除非另有报告,否则试验是双面的,α设为0.05。
结果
无症状携带m .肺炎不增加粘膜吗m .肺炎,特异性抗体水平
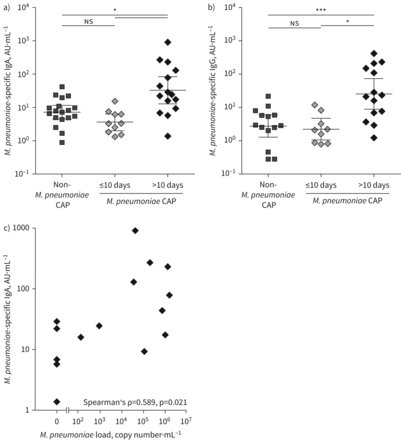
研究…的作用m .肺炎,我们首先研究了上呼吸道粘膜中的特异性抗体m .肺炎,无症状儿童在治疗过程中会产生特异性抗体m .肺炎马车。因此,我们在队列1中进行了嵌套的病例对照研究并进行比较m .肺炎非承运商控制的承运商(表1)。的评估m .肺炎,鼻灌洗液中特异性IgA显示m .肺炎特异性IgA水平在两组间无显著差异m .肺炎携带者和非携带者对照组(p=0.230) (图1一个)。也有类似的观察结果m .肺炎,特异性IgG (p=0.351)和IgM (p=0.385) (图1 bc).重要的是,鼻腔灌洗m .肺炎45.6% (n=36/79)的研究对象的特异性IgM水平低于检出限。自m .肺炎运营商本可以收购m .肺炎最近才出现粘膜抗体反应[18,27],我们分析了每月随访的鼻灌洗样本m .肺炎运营商。的水平没有增加m .肺炎,在2个月的时间里,在鼻腔灌洗液中检测到特异性IgA或IgG (图1 de)。此外,鼻灌洗液中总IgA、IgG和IgM的平均水平无差异m .肺炎承运商及非承运商管制(补充图S1)。平均而言,鼻灌洗液中总IgA水平比总IgG水平高70倍,而总IgG水平又比总IgM水平高10倍(补充图S1)。除了粘膜抗体水平外,我们还评估了系统性抗体的存在m .肺炎,特异性抗体水平的反应m .肺炎携带,因为呼吸道携带的全身抗体反应已显示肺炎链球菌而且金黄色葡萄球菌[18,28].同样,血清流行率无显著差异m .肺炎,特异性IgM (19%与11%)、血清m .肺炎,特异性IgA (0%与2.8%)或血清m .肺炎,特异性IgG (25%与17%) (表1)。m .肺炎包括承运人和非承运人控制。因为我们的研究结果m .肺炎是在对比数据吗肺炎链球菌,会在婴儿期产生黏膜抗体[18],我们测量m .肺炎,来自独立队列(队列2)的无症状儿童鼻腔灌洗中的特异性免疫球蛋白[3.,26].在第二组中,我们再次进行了比较m .肺炎带菌者和非带菌者对照(n=29)。与我们在队列1中的观察结果相似m .肺炎,特异性IgA (补充图S2a),m .肺炎,特异性IgG (补充图S2b)在鼻灌洗液中无显著性差异m .肺炎运营商和非运营商控制。
肺炎支原体上呼吸道定植不诱导粘膜m .肺炎-特异性抗体反应。a-c)年龄和季节匹配的队列1鼻灌洗样本m .肺炎用ELISA法检测携带者(n=39/40)和健康对照(n=40/40)m .肺炎a) IgA, b) IgG和c) IgM。d, e)m .肺炎-特异性d)鼻灌洗液中IgA和e) IgG水平m .肺炎携带者(n=10) 2个月。直线和误差条表示95%置信区间的几何均值。ns:不显著(配对t检验)。
综上所述,我们的数据显示无症状携带m .肺炎在上呼吸道不诱导粘膜或全身抗体反应。
出现症状后黏膜特异性抗体水平升高m .肺炎感染
接下来我们评估是否下呼吸道感染m .肺炎诱发生产m .肺炎,上呼吸道的特异性抗体,这在实验中已经证明m .肺炎感染(25].因此,我们检查了队列2的鼻灌洗样本,其中m .肺炎CAP患者与非CAP患者有区别m .肺炎CAP患者的存在m .肺炎,外周血中的特异性ASCs (表2) [26].我们比较m .肺炎,在首次临床症状出现后10天采集的鼻灌洗样本中检测特异性IgA和IgG,在感染早期(症状出现后≤10天)采集的同一患者的鼻灌洗样本中检测抗体水平。我们观察到m .肺炎CAP患者出现粘膜m .肺炎症状出现后10天出现特异性抗体,与抗体对其他病原体反应动力学一致[29].两者的水平都显著增加m .肺炎,特异性IgA(几何平均3.66与32.8 AU·毫升−1;P =0.033)以及m .肺炎,特异性IgG(几何平均2.35与26.6 AU·毫升−1;P =0.038)图2一个b)症状出现后1-2个月的随访样本中黏膜抗体水平仍然升高。来确认这些反应是针对m .肺炎我们评估了非感染的粘膜特异性抗体水平m .肺炎帽的病人。我们发现两者m .肺炎-特异性IgA和IgG在鼻灌洗液中明显升高m .肺炎CAP患者(n=15)与非CAP患者比较m .肺炎CAP (n=18) (图2一个b).我们对全身抗体反应进行了类似的观察,即肺炎分枝杆菌血清特异性IgA和IgG(数据未显示)。
肺炎支原体感染引起粘膜增加m .肺炎-特异性抗体水平。a, b)队列2鼻灌洗样本m .肺炎社区获得性肺炎(CAP) (n= 9-15/18)和非m .肺炎采用ELISA法检测CAP患者(n= 14-18/22)m .肺炎-特异性a) IgA和b) IgG。直线和误差条表示95%置信区间的几何均值。c)的基因组拷贝数m .肺炎通过PCR检测上呼吸道中m .肺炎-特异性IgAm .肺炎症状出现后10天,>时CAP患者(n=15/18)。*: p < 0.05;* * *: p < 0.001;ns:不显著(配对t检验≤10与>10天和其他比较的未配对t检验)。
粘膜m .肺炎-特异性抗体与m .肺炎负荷在小儿上呼吸道有m .肺炎帽
虽然粘膜水平m .肺炎-特异性IgA水平升高m .肺炎感染后的CAP患者(>症状出现后10天),患者之间特异性IgA水平存在相当大的差异。我们假设抗体反应的高度由免疫刺激水平决定,而免疫刺激水平又取决于细菌负荷。的确,m .肺炎,鼻灌洗液中特异性IgA水平正相关(Spearman ρ=0.589, 95% CI 0.133-0.850;P =0.021)与上呼吸道细菌负荷测定m .肺炎副本编号(图2 c)。我们观察到IgG反应遵循类似的模式,因为粘膜间存在很强的相关性m .肺炎,特异性IgA和m .肺炎,特异性IgGm .肺炎,感染患者(Pearson的r=0.879, 95% CI 0.756-0.946;p < 0.001) (补充图S2c)。
总之,相对于m .肺炎马车,有下呼吸道感染的症状m .肺炎明显诱导产生粘膜m .肺炎,特异性IgA和IgG,其水平表现出中等强度的相关性m .肺炎负荷在上呼吸道。
粘膜m .肺炎,特异性抗体针对的成分m .肺炎附件细胞器
然后我们对其进行评估m .肺炎表位的粘膜抗体反应可以指导,因为这一信息将是必不可少的设计m .肺炎疫苗我们假设抗体反应将在很大程度上被导向m .肺炎因此专注于免疫显性m .肺炎已知参与细菌粘附呼吸道上皮的蛋白质,即。P1, P30及P116 [30.,31].当比较m .肺炎早期采集CAP患者鼻腔灌洗液样本与我们发现,在感染过程中,上呼吸道中诱导了针对P1、P30和P116的黏膜抗体m .肺炎感染(表3而且4)。对这些黏着素的抗体反应在非小鼠中是不存在的m .肺炎CAP患者,表明这些抗体是特异性的感染m .肺炎(补充表S2)。黏附蛋白特异性的IgA和IgG也存在m .肺炎携带者和非携带者,尽管水平低于m .肺炎CAP患者(补充表S2)。
鼻灌洗液特异性IgA抗体水平诱导抗肺炎支原体P1, P30和P116蛋白片段m .肺炎社区获得性肺炎患者在早期(症状出现后≤10天)和后期(>症状出现后10天)时间点
粘膜m .肺炎,特异性抗体可以预防m .肺炎呼吸道上皮细胞粘附
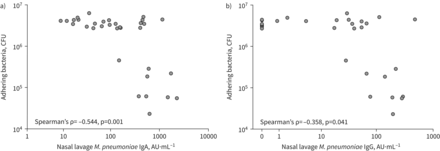
发现粘膜特异性IgA和IgG抗体未升高m .肺炎携带者提出了这些抗体是否具有保护作用的问题[32],特别是因为我们发现粘膜抗体是针对m .肺炎蛋白质P1, P30和P116,它们与上皮细胞的附着有关。我们因此评估了…的能力m .肺炎,儿童鼻腔灌洗液中抗粘连的特异性抗体m .肺炎对呼吸道上皮的影响在体外附着力试验。我们发现鼻腔灌洗液中含有低水平的m .肺炎,特异性IgA和IgG均未阻断粘连m .肺炎而鼻腔灌洗液中含有高水平的A549细胞则可以预防A549细胞m .肺炎粘连(图3一和b).这种对细菌粘附的干扰与m .肺炎,特异性IgA水平(Spearman ρ=−0.544,95% CI−0.806 -−0.197;P =0.001)m .肺炎,特异性IgG水平(Spearman ρ=−0.358,95% CI−0.690-0.050;p = 0.041)。重要的是,对细菌粘附的干扰与鼻灌洗液中总IgA、总IgG或总蛋白水平无相关性(数据未显示),排除了这些因素混淆了我们的观察结果m .肺炎,特异性抗体被阻止m .肺炎呼吸道上皮细胞粘附。
肺炎支原体-特异性抗体在鼻分泌物阻断粘连m .肺炎呼吸上皮细胞。粘附的m .肺炎到A549细胞在体外在有或没有的情况下培养m .肺炎-特异性抗体包含来自队列1和队列2的鼻灌洗液(n=33)。粘附菌数(以CFU表示)相对于m .肺炎-特异性a)鼻分泌物中的IgA或b) IgG水平。
综合来看,这些结果表明m .肺炎,存在于儿童上呼吸道的特异性抗体可以预防m .肺炎呼吸道上皮细胞粘附。
讨论
我们的研究为体液免疫提供了新的见解m .肺炎儿童的马车。这些数据是设计的基础m .肺炎干扰传播的疫苗,随后m .肺炎感染和传播,最终降低肺炎对儿童健康的负担[33].此外,我们的研究增加了我们对呼吸道病原体上呼吸道运输动力学的理解,通过显示之间的黏膜抗体反应的差异m .肺炎还有其他病原体,比如肺炎链球菌而且金黄色葡萄球菌.
令人惊讶的是,粘膜和全身的平均水平m .肺炎,携带抗体的儿童特异性抗体和总抗体均未升高m .肺炎与非携带者对照相比,即使持续携带2个月,也足以诱导抗体反应。一些研究表明,这是系统性的m .肺炎,特异性免疫球蛋白可检测到m .肺炎带菌者和非带菌者对照组,提示这些是这些患者最近感染的结果[3.,26].抗体反应的缺失m .肺炎马车与上的发现相反肺炎链球菌而且金黄色葡萄球菌携带,携带这些病原体已被证明可提高特异性、粘膜性或系统性IgA和IgG [18,28].我们的结果似乎不太可能被解释为无法产生成熟的抗体反应,因为我们队列中的大多数儿童年龄为> - 4岁,没有人患有基础疾病。无抗体诱导反应m .肺炎因此,携带可能与细菌的内在因素和/或细菌行为的差异有关肺炎链球菌而且金黄色葡萄球菌。事实上,在运输过程中m .肺炎被认为位于上呼吸道上皮[25),而肺炎链球菌即使在分娩过程中也可穿过上皮进入固有层[34].这些所谓的微入侵肺炎链球菌随后免疫系统的激活可能会导致抗体反应的诱导肺炎链球菌马车。另一种解释是没有抗体反应m .肺炎马车可以是这样m .肺炎细胞膜含有较少的免疫原性脂蛋白或糖脂肺炎链球菌而且金黄色葡萄球菌导致免疫活性降低。此外,m .肺炎甚至可能会主动降低宿主的免疫反应。
这是粘膜m .肺炎,特异性抗体针对的关键蛋白m .肺炎的附着细胞器,即。P1, P30和P116,这与之前的研究相一致,即上呼吸道中抗体的存在与预防疾病有关m .肺炎。此外,我们在体外数据表明,当其含量较高时,m .肺炎,特异性抗体在小儿鼻腔灌洗液中有抑制作用m .肺炎呼吸道上皮细胞的粘附。足够高的抗体水平可能存在于儿童的上呼吸道,因为在我们的在体外粘附试验我们使用稀释10倍的样品,仍然有效地阻止细菌粘附。在我们的粘附试验中,我们没有评估特异性抗体是否可以清除现有的携带m .肺炎,因为在我们在体外分析m .肺炎,在细菌悬液之前加入特异性抗体.然而,在小鼠模型中m .肺炎感染后携带,我们之前观察到b细胞缺陷小鼠上呼吸道的细菌载量高于野生型小鼠,这表明特异性抗体可以清除现有的携带[25].有趣的是,用感染野生型小鼠的血清被动免疫并不能挽救清除m .肺炎从b细胞缺陷小鼠的上呼吸道,这表明粘膜而不是全身抗体是清除的必要条件m .肺炎马车。
m .肺炎,特异性粘膜IgA与阻断细菌粘附能力的相关性较强m .肺炎特异性粘膜IgG。这并不排除IgG在阻止细菌粘附中的作用,而是表明特定的IgA更重要。同线性关系m .肺炎,特定的IgA和IgG水平使我们无法解剖这两种同型的相对重要性。重要的是,m .肺炎,特异性IgG还有助于免疫m .肺炎通过激活补体和调理细菌促进吞噬作用的运输[35].
在我们的队列中m .肺炎携带者中仅有1例出现强烈升高m .肺炎,特定的抗体。考虑到m .肺炎感染导致粘膜抗体的强烈诱导,在上呼吸道停留数月,这一观察表明,主要m .肺炎马车比感染后马车普遍得多。此外,我们的发现还表明,免疫后m .肺炎感染可能提供预防感染后感染的保护m .肺炎马车。这得到了一项对人类志愿者的研究的支持,这些志愿者的呼吸道水平已经存在m .肺炎,特异性IgA与实验性感染保护相关[32].
我们的研究有几个优势和局限性。我们研究的一个重要优势是,两组患者都包含多个时间点的数据m .肺炎运营商和m .肺炎帽的病人。此外,两个队列都包含相关匹配的非携带者和非携带者对照组m .肺炎帽的病人。局限性是由于研究的设计,我们无法评估是否粘膜m .肺炎,特异性抗体能够保护儿童免受随后的肺炎发作。
总之,在本研究中,我们只表明在有症状感染期间,而不是在无症状携带期间m .肺炎时,粘膜和全身均有诱导m .肺炎,特定的抗体。这与对其他呼吸道病原体的免疫力存在显著差异,比如肺炎链球菌而且金黄色葡萄球菌这表明不同病原体对呼吸道微生物运输的免疫反应是不同的。粘膜m .肺炎,特异性抗体有效阻止呼吸道上皮细胞粘附。考虑到m .肺炎在很大程度上取决于宿主的营养,通过防止黏膜抗体诱导来保持对上呼吸道上皮的粘附可能是必不可少的m .肺炎存活和传播给其他宿主。
补充材料
补充材料
请注意:补充材料不是编辑部编辑的,上传时是作者提供的。
补充图S1erj - 00129 - 2021。Figure_S1
补充图S2erj - 00129 - 2021。Figure_S2
可共享的PDF
确认
我们要感谢所有患者和他们的护理人员参与这些研究。
脚注
作者贡献:R.C.A. de Groot, A.M.C. van Rossum和W.W.J. Unger构思了该项目,解释了数据并起草了手稿。R.C.A.德格鲁特,S.C. Estevão,下午Meyer Sauteur, A. Perkasa和T. Hoogenboezem进行并分析了实验。点Meyer Sauteur和E.B.M. Spuesens收集患者样本。点Meyer Sauteur和L.M. Verhagen解释了数据。所有作者都严格审查了手稿,并为研究做出了智力贡献。
利益冲突:没有声明。
支持声明:本研究得到了索菲亚科学研究基金会(SSWO 2018-04/WO)和Stichting Coolsingel(503)的资助。资助者在研究设计、数据收集和分析、发表决定或手稿准备中没有任何作用。
- 收到了2021年1月14日。
- 接受2021年8月5日。
- 版权所有©作者2022。
本版本根据知识共享署名非商业许可4.0的条款发布。