摘要
Covid-19患者应监测快速发作蜂窝纤维化https://bit.ly/2b7frca.
到编辑:
38岁男性,6天的咳嗽和虚弱逐渐加重,继发性嗅觉丧失和白蛋白尿。他之前没有个人病史他的母亲有糖尿病病史,而他的儿子则有血友病a症。他的配偶于一周前亦有类似症状。
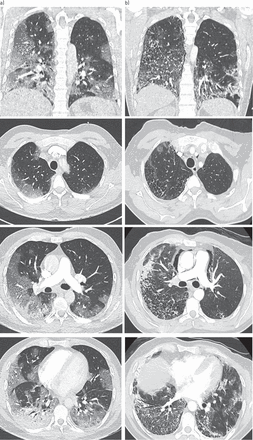
临时临床检查,临床检查揭示了右肺的裂纹,呼吸率为40分钟,心动过速,每分钟脉冲119次,呼吸环境空气时的氧饱和度为66%。体温为39.8°C和血压117/72 mmHg。初始计算的断层肺血管造影(CTPA)显示双侧底玻璃不透明度,右下叶中的凝结,肺栓塞的迹象(图1A).采用鼻拭子检测SARS-CoV-2, RT-PCR检测结果为阳性。
a)初始CT扫描:双肺广泛毛玻璃影,以胸膜下为主,影响50-75%肺实质,右下叶有凝结。b)第10天的对照CT显像:轴位CT显示广泛的蜂窝囊肿,伴间隔增厚,以胸膜下为主(在此最初观察到毛玻璃影,特别是在右下叶和上叶),并伴有牵引性支气管扩张。纵隔气肿也发达。没有肺栓塞的迹象。
患者迅速转移到重症监护病房中,其中通过50升氧气流出的高流量鼻腔套管进行氧气治疗-1和一小部分灵感氧气(FIO2),与一个经验疗程的抗生素(头孢曲松和左氧氟沙星)。一项倾向疗法的试验开始了,立即产生了积极的结果。在俯卧位时,患者不再出现呼吸急促,需要更低水平的氧气支持,从而可以延迟机械通气的启动。
在接下来的几天内,经常进行俯卧定位。虽然动脉氧气张力(P.敖2)的水平约为75毫米汞柱FIO20.8,对应于Horowitz(P.敖2/FIO2)比例为90,患者没有表现出任何呼吸窘迫的临床迹象,没有呼吸急促也不是下巴腹肌。他的rox指数((S.宝2/FIO2) /呼吸速率)1]稳步优于5.考虑到上述情况,未启动机械通气。发烧迅速消退,炎症标志物水平降低。由于缺乏任何二级细菌感染的证据,在第4天停止抗生素。
第10天,因为病人仍然需要高水平的氧气通过高流量鼻插管,对照组CTPA (图1B.).没有肺栓塞的迹象,但在磨玻璃混浊的区域迅速发生广泛的肺蜂窝纤维化。多学科会议得出结论,快速发性肺纤维化使2019冠状病毒病(COVID-19)肺炎的病程复杂化。对间质性肺病(包括自身免疫性疾病)的其他原因的调查结果为阴性。治疗包括每日高剂量静脉注射糖皮质激素250mg,连续3天,然后每天1 mg / kg,与nintedanib抗纤维化治疗相关。患者病情好转,于第18天转气科病房吸氧(6 L·min)-1).
血管紧张素转换酶2 (ACE-2)被确定为SARS-CoV-2受体,在不同类型的肺细胞中表达。COVID-19中观察到的II型肺细胞损伤以及过度和异常的宿主免疫和/或修复反应可导致不同严重程度的肺纤维化,其发生率在COVID-19队列的大规模前瞻性随访中仍有待确定。SARS-CoV-2的其他靶点是肺内皮细胞,导致如上所述的肺血管特征[2].据我们所知,到目前为止报道的SARS-CoV-2感染后的快速肺纤维化病例很少。C母鸡等.[3.[急性呼吸窘迫综合征(ARDS)纤维化引起的三种肺移植患者引起的SARS-COV-2,但在移植前严重ARDS,所有三名患者都经历了3周以上的机械通风。据我们所知,本案例是第一个描述在从未要求机械通气的Covid-19患者中快速发作的快速发病巨大肺纤维化。与肺损伤后常用的纤维化反应相比,肺纤维化的模式和其发展的速度是非典型的,这表明病毒对肺肺泡和内皮细胞的直接效应的组合,与异常局部免疫反应相结合诱发易患患者的侵袭性肺纤维化。
可分享的PDF.
脚注
利益冲突:M. Conget无需披露。
利益冲突:A. PAVOT无需披露。
利益冲突:L. Savale报告了来自Actelion和MSD的个人费用和非财务支持,以及来自GSK的赠款、个人费用和非财务支持。
利益冲突:M. Humbert在研究中报告了诺华的个人费用;从提交的工作之外,Glaxosmithkline的授予,个人费用和非财政支持,阿拉伯西卡,诺华,罗氏,赛诺菲和Teva的个人费用。
利益冲突:X. Monnet无需披露。
- 收到了2020年5月15日。
- 公认2020年6月21日。
- 版权所有©ers 2020
此版本在Creative Commons归因非商业许可证4.0的条款下分发。