摘要
简介谵妄是心脏手术后最常见的并发症之一。虽然已经确定了各种危险因素,但到目前为止,睡眠呼吸障碍(SDB)和谵妄之间的联系还很少被研究。在这里,我们的目的是确定术后谵妄的发生率,并确定有和没有SDB的患者发生谵妄的危险因素。
方法正在进行的前瞻性观察研究consideration - af (ClinicalTrials.gov标识符NCT02877745)调查了141名接受心脏手术的患者谵妄的危险因素。术前一晚用便携式SDB监测仪评估SDB的存在和类型。在拔管当天,用经过验证的重症监护室混淆评估方法对谵妄进行前瞻性评估,为期最多3天。
结果23%的患者被诊断为谵妄:16%的无SDB患者,13%的阻塞性睡眠呼吸暂停患者和49%的中枢性睡眠呼吸暂停患者。多变量logistic回归分析显示谵妄与年龄≥70岁独立相关(OR 5.63, 95% CI 1.79 ~ 17.68;p=0.003),中枢性睡眠呼吸暂停(OR 4.99, 95% CI 1.41-17.69;p=0.013)和心力衰竭(OR 3.3, 95% CI 1.06-10.35;p = 0.039)。谵妄患者的住院时间和在重症监护室/中级护理环境中的时间明显较长。
结论在谵妄的已知危险因素中,中枢性睡眠呼吸暂停与谵妄独立相关。我们的研究结果有助于识别发生术后谵妄的高危患者,他们可能受益于加强谵妄预防策略。
摘要
这项前瞻性观察研究表明,在已确定的危险因素中,中枢性睡眠呼吸暂停与接受择期心脏手术的患者术后谵妄独立相关http://bit.ly/2LPsrSp
简介
术后谵妄是心脏手术后最常见的并发症之一[1].心脏手术后谵妄的发生率在30%至50%之间[2].术后谵妄的特征是一种急性的混乱和注意力不集中的状态,可能伴有意识水平的改变和思维紊乱[3.].直到最近,谵妄被认为是一种短暂的精神障碍,很少有后果和自我限制的特征。然而,术后谵妄与发病率和死亡率的增加有关[4],延长住院时间[5]、认知和功能下降[6]以及生活质量的下降[7].
术后谵妄及其有害后遗症的预防需要了解所涉及的危险因素。大量研究表明,术后谵妄与年龄、糖尿病、房颤、中风史、抑郁症、酗酒、急性肾损伤、低蛋白血症和贫血有关[1,6,8,9].虽然谵妄的各种危险因素已经被确定,但睡眠呼吸障碍(SDB)和谵妄之间的关系迄今为止几乎没有被研究过。
深sdb是一种常见的疾病,在30至70岁的人群中,约有13%的男性和6%的女性受其影响[10].流行病学研究表明,由于共同的危险因素和极有可能的双向因果关系,冠状动脉疾病患者中SDB的患病率很高[11].约46%的慢性心力衰竭患者患有深sdb,其中约50%被诊断为中枢性睡眠呼吸暂停(CSA), 50%被诊断为阻塞性睡眠呼吸暂停(OSA) [12,13].
迄今为止,很少有前瞻性观察性研究涉及SDB与术后谵妄之间的关系[14,15],其中一项研究关注心脏手术患者的术后谵妄[15].以往的研究受限于相对较小的研究人群和没有考虑到CSA的事实。
本亚分析的目的是确定在接受选择性冠状动脉搭桥术(CABG)手术的有或没有SDB的患者中术后谵妄的发生率,并确定诱发术后谵妄的危险因素。
方法
研究设计与患者
该亚分析是正在进行的前瞻性观察研究consideration - af的一部分(SDB对行CABG手术患者房颤和围手术期并发症的影响;ClinicalTrials.gov标识符NCT02877745),评估在雷根斯堡大学医学中心(德国雷根斯堡)心胸外科接受择期冠状动脉搭桥手术的患者中,SDB对主要不良心脑血管事件发生率的影响[16].这项研究得到了雷根斯堡大学伦理委员会的批准(批准号15-101-0238)。
在2016年5月至2017年10月期间,年龄在18至85岁之间的患者接受了资格测试。所有符合条件且愿意参与研究的患者均获得知情同意。排除标准为严重阻塞性肺疾病、吸氧治疗、夜间气道正压支持或机械通气以及需要使用血管升压药物、收缩性药物或循环辅助设备[16].为减少偏倚,以标准化方式进行SDB监测和围手术期临床治疗(如。“快速康复”护理方案[16];看到补充材料).医务人员,包括护士、麻醉师和重症监护室(ICU)医生以及物理治疗师,对患者的SDB诊断一无所知。因此,所有患者在围手术期均未接受针对SDB的特殊治疗。为了评估术后结果,评估了住院时间和在ICU/中级护理(IMC)环境中的时间。住院时间定义为手术至出院日之间的时间[17].
术后谵妄的评估
由训练有素的医务人员使用重症监护室(CAM-ICU)的错乱评估方法在拔管当天反复评估谵妄,最多3天,周末和节假日除外[18].经验证的CAM-ICU由美国重症监护医学会推荐[19].在CAM-ICU评估前,使用Richmond躁动-镇静量表(RASS)评估镇静状态为标准特征[20.].请参阅RASS和CAM-ICU工作表补充图E1欲知详情。
统计分析
根据已发表的consideration - af研究方案中描述的数据处理计划,对该亚分析进行数据管理和统计分析[16].使用SPSS 24.0版本(IBM, Armonk, NY, USA)进行统计分析。对于正态分布数据,数据以均值和标准差表示;对于非正态分布数据,数据以中位数(四分位差(IQR))表示;分类变量被描述为绝对频率和相对频率。正态分布连续变量采用t检验,非正态分布连续变量采用Wilcoxon-Mann-Whitney检验,类别变量采用卡方独立检验,比较组间差异。以诱发危险因素为自变量,谵妄为因变量,进行单变量logistic回归分析。计算多变量逻辑回归模型,包括单变量模型中p<0.1的所有自变量。所有分析的双侧p值≤0.05被认为具有统计学意义。
结果
研究的患者
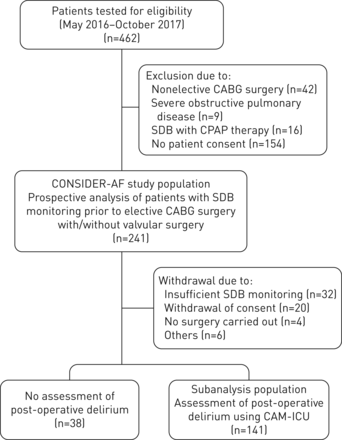
总共招募了241名患者参与正在进行的前瞻性观察性consideration - af研究。62例患者因SDB监测不足和撤回同意被排除在本亚分析之外(图1).由于没有在周末和节假日对术后谵妄进行前瞻性研究特异性评估,38例患者被排除在考虑- af的本亚分析中。从亚分析人群中排除的患者的人口统计学特征与亚分析队列相似(补充表E1).
研究流程图。冠状动脉旁路移植术;SDB:睡眠呼吸障碍;CPAP:持续气道正压通气;CAM-ICU:重症监护病房的混乱评估方法。
因此,最终的亚分析队列包括141例根据术后谵妄的存在进行分类的患者(图1).均值±sd分析人群年龄为68±9岁,87%为男性。中位呼吸暂停-低通气指数(AHI)为15.8事件·h−1.在亚分析人群中,51%的患者既往未诊断为SDB, 26%的患者为OSA, 25%的患者为CSA。有关心血管危险因素的患病率,其他共病和实验室数据,请参阅表1.夜间呼吸数据,请参考表2.基线数据和夜间呼吸数据显示根据术后谵妄的存在补充表E2而且E3,分别。
诱发术后谵妄的危险因素
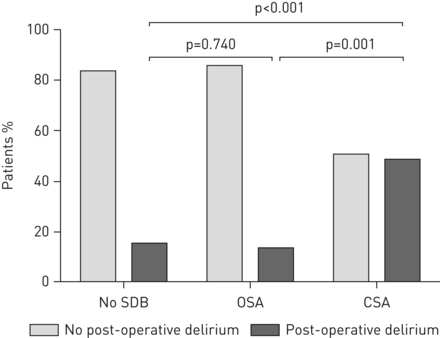
术后谵妄的潜在危险因素的患病率显示在图2而且3..术后谵妄患者的中位AHI明显高于无谵妄患者(23.7与14.4事件·h−1;p = 0.028) (补充表E3).两组患者的OSA患病率相似。术后谵妄患者发生CSA的几率明显高于无谵妄患者(51%)与17%;p < 0.001) (补充表E3).我们没有发现通过脉搏血氧仪测量的平均动脉氧饱和度降低的显著相关性(年代阿宝2)和延长时间年代阿宝2<90%/术后谵妄总记录时间(补充图E3).
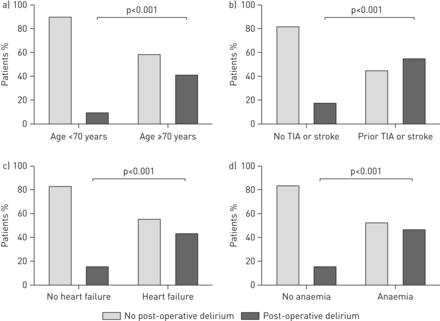
术前预测术后谵妄发生率的因素。短暂性缺血发作。比较有无独立术前预测因素的术后谵妄发生率:a)年龄,b) TIA或中风史,c)心力衰竭和d)贫血。
老年患者(年龄≥70岁)发生术后谵妄的几率明显高于年轻患者(41%)与10%) (图3一).短暂性缺血发作或中风病史使术后谵妄的发生率从18%增加到55% (图3 b).16%的非心衰患者发生术后谵妄,但44%的心衰患者(图3 c), 16%的非贫血患者,而47%的贫血患者(图3 d).虽然术后谵妄患者的搭桥时间明显长于无术后谵妄患者,但我们发现在术后谵妄患者和无术后谵妄患者之间的手术类型和进一步的手术细节或围手术期麻醉给药方面没有显著差异(补充表E5)
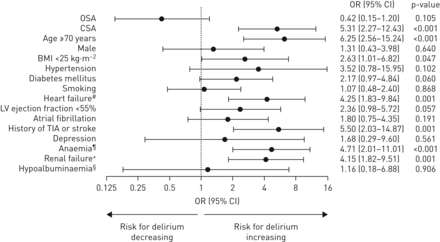
术前因素中,年龄≥70岁、短暂性缺血发作或卒中史、CSA、贫血、心力衰竭、肾功能衰竭和体重指数与术后谵妄显著相关(图4).多变量logistic回归分析显示,术后谵妄与年龄≥70岁、CSA和心力衰竭独立相关(表3).在一个可选的多变量模型中,我们用“左室射血分数<55%”替换了自变量“心力衰竭”,得到了相似的结果(CSA: OR 6.477, 95% CI 1.977-21.219;p = 0.002;左室射血分数<55%:OR 2.115, 95% CI 0.693-6.455;p = 0.188)。在一个扩展的多变量模型中,CSA与术后谵妄之间的独立相关性也仍然显著,该模型还考虑了手术类型和术前对循环利尿剂的需求(CSA: OR 4.33, 95% CI 1.17-16.11;p = 0.029) (补充表E6).
术后谵妄的术前预测因素:术后谵妄的术前危险因素森林图。阻塞性睡眠呼吸暂停;CSA:中枢性睡眠呼吸暂停;SDB:睡眠呼吸障碍;BMI:身体质量指数;LV:左心室;短暂性缺血发作。#: n端脑钠肽前体≥450 pg·mL−1(患者<50岁),≥900 pg·mL−1(50 - <75岁患者)或≥1800pg·mL−1(患者年龄≥75岁);¶:血红蛋白<12 g·dL−1(女性)或<13 g·dL−1(男性);+:肾小球滤过率<60 mL·min−1·1.73−2;§:白蛋白≤35 g·L−1(n = 48)。
评估术后治疗和住院时间
虽然在术后早期,有SDB和无SDB患者的氧流量相似,但从术后第一天开始,有SDB患者的氧流量明显高于无SDB患者(补充图E2a).值得注意的是,有和没有术后谵妄患者的氧流量相似(补充图E2b).
术后发生谵妄的患者与未发生谵妄的患者相比,在术后阿片类药物的给药或术后吗啡(静脉注射)的总等效剂量方面没有显著差异(补充表E4).
所有患者的中位住院时间(IQR)为9.0(7.0-13.5)天。中位(IQR)住院时间(12.0 (8.75-22.25)与9.0(7.0-11.0)天;p<0.001), ICU/IMC住院时间(7.0 (4.0-9.0)与3.0(2.0-6.0)天;P <0.001),谵妄患者的治疗时间明显长于非谵妄患者。
讨论
对thought - af的亚分析为有和没有SDB的患者术后谵妄的预测因素提供了新的见解。首先,23%的患者被诊断为术后谵妄,CSA患者明显比OSA患者和无SDB患者更容易发生术后谵妄。其次,CSA与术后谵妄独立相关。第三,术后谵妄患者的住院时间和ICU/IMC住院时间明显长于无谵妄患者。
术后谵妄发生率
根据CAM-ICU标准,23%的患者术后出现谵妄。我们的发现与先前对接受心脏手术的患者的研究一致,这些患者在11-46%的患者中描述了术后谵妄[21].流行率的差异可能是由于谵妄评估工具的不同使用以及患者特征的不同(如。心脏病的年龄和严重程度)和手术程序(如。微创手术或额外瓣膜置换术)。与以往的报道一致,术后谵妄最常在术后第1天和第2天被诊断出来[22].
诱发术后谵妄的危险因素
术后谵妄的预防需要了解相关的危险因素。为此,已经确定了各种危险因素,高龄是心脏手术后谵妄最确定的独立预测因素之一[15].在本研究中,年龄≥70岁的患者与年龄较低的患者相比,术后谵妄的发生率增加了4倍。在这种情况下,越来越多的老年患者接受心脏手术具有重要的临床意义[23],因为许多患者自动归入谵妄风险较高的患者类别。
此外,有认知障碍的患者有发生术后谵妄的风险[24].由于病情较轻的患者症状可能很轻微,因此认知功能受损往往无法确诊[25].虽然在本研究中没有发现抑郁症对术后谵妄的相关影响,但短暂性缺血发作或中风史与术后谵妄相关。这种增加的风险可能是由于预先存在的脑血管损伤、动脉粥样硬化斑块以及在主动脉插管期间围手术期发生脑栓塞的较高风险[26].
根据以往的研究[14,15],贫血被发现与术后谵妄有关。与术前低氧饱和度、围术期和术后低氧血症类似,贫血可通过降低此类患者的脑氧合而引发术后谵妄[27].拔管后出现缺氧和高碳酸血症的患者采用无创通气,可能与术后谵妄有关,因为脑缺氧加重谵妄,而高碳酸血症可归因于嗜睡和低通气[26].
SDB与术后谵妄的关系
在本研究中,CSA与术后发生谵妄的风险增加5倍以上相关。CSA与术后谵妄之间的联系已在B的病例报告中描述埃克等.[28]: 1例有明确谵妄表现的CSA患者在开始双水平气道正压治疗前没有改善。在本研究中,我们对患有CSA或OSA的患者与没有SDB的患者进行了前瞻性观察,探讨了SDB与术后谵妄之间的关系。迄今为止,关于这一主题的先前研究只关注有或没有OSA或SDB的患者(补充表E7).在F链接等.[14], 25%的择期膝关节置换术患者发生术后谵妄。53%的OSA患者术后发生谵妄,而无OSA患者术后发生谵妄的比例为21% (p=0.0123)。在多变量分析中,OSA被发现是唯一具有统计学意义的术后谵妄预测因子[14].心脏手术后SDB与谵妄之间的关系仅在Roggenbach等.[15],他们报告术前AHI≥19个事件·h−1与术后谵妄事件风险增加近6倍相关(p=0.001)。在多变量分析中,术前AHI与术后谵妄的独立相关性仅次于年龄、吸烟和输血[15].
上述研究是在老年患者队列中进行的[14,15].然而,F链接等.[14]包括接受膝关节置换术而不是心脏手术的患者,并且手术在区域麻醉和全身麻醉下进行,这可能限制了结果的可比性。此外,关于心力衰竭患者的比例没有或只有很少的具体信息[14,15].虽然现在谵妄预防策略通常在ICU/IMC环境中实施,但F链接等.[14]和Roggenbach等.[15在这方面。F链接等.[14]和Roggenbach等.[15]是缺乏关于CSA对术后谵妄影响的信息。F链接等.[14]的研究重点是通过医疗记录确定的OSA患者,他们接受多导睡眠描记术仅仅是为了确认OSA的诊断。R的研究oggenbach等.[15]是通过便携式SDB监测设备进行的,该设备不适合测量胸部呼吸努力,因此无法区分OSA和CSA。
因此,我们的研究从以下几个方面补充了之前的研究。相对于F链接等.[14]和Roggenbach等.[15],推荐的谵妄预防策略在患者术后常规管理中实施。值得注意的是,我们的研究结果表明,只有CSA是心脏手术后谵妄的强预测因子,而OSA患者和无SDB患者术后谵妄的发生率没有差异。由于CSA在普通人群中的患病率低于OSA,因此在以往的分析中,CSA可能被忽略为术后谵妄的危险因素。然而,大约三分之一接受冠脉搭桥手术的患者患有射血分数降低的心力衰竭[2931%的慢性心力衰竭患者存在CSA [13].CSA是独立于心衰严重程度常规测量和其他重要危险因素的术后谵妄的重要术前预测因子。所有患者均接受补充吸氧。由于补充氧气可减少中心性呼吸暂停和低通气37-84% [30.],目前的观察性研究不支持观察到的csa相关的术后谵妄风险可以通过在围手术期和术后阶段补充氧气来降低的观点。
病理生理学
目前的观察性研究不能证明CSA与术后谵妄之间的因果关系。然而,最近的研究表明,有规律的间歇性缺氧可能引发血管功能障碍、神经元丢失和血脑屏障损伤,最终可能导致大脑微环境和突触可塑性的长期破坏[31- - - - - -33].此外,研究结果必须在CSA与心力衰竭之间存在双向关系的背景下进行解释[1,7],这是一个确定的术后谵妄的危险因素。冠脉搭桥手术后,由于心功能障碍、液体过载和肺充血导致呼吸机控制不稳定,CSA可能会恶化[6,8].相反,CSA可能通过使心脏处于间歇性缺氧、交感神经激活以及心率和血压振荡而促进心力衰竭的恶化[10,34].
术后谵妄、术后结果和住院治疗费用
在本研究中,术后谵妄患者需要长期住院治疗。与无谵妄的患者相比,术后谵妄的存在延长了在ICU/IMC的时间4天,住院时间延长了3天。这一发现与Roggenbach等.[15选项B地区等.[5],其中心脏手术后谵妄的诊断显著增加了在ICU/IMC的时间,从4天增加到6天[15]及住院时间为7至9天[5].
一些原因已经确定,可能会增加住院时间的患者术后谵妄。精神错乱的病人常常不仅由于行为不活跃或服用药物而受到限制[35],但他们的行动能力也受到损害,这一因素越来越被认为是康复的重要因素[36].术后谵妄患者易因额外监护及长期使用中心静脉或导尿管而发生医源性感染[5].尽管人们很容易推测,术后谵妄患者的长时间住院可能归因于较高的共病率,但系统综述和荟萃分析尚未得出人口统计学参数或共病对术后谵妄与长时间住院之间独立关联的任何相关影响[37].
在欧洲,重症监护病房的一张病床的每日费用从1168欧元到2025欧元不等,因此住院时间的延长会占用大量的财政资源[38].据报道,偶发谵妄患者的住院治疗费用至少比无谵妄患者高出1300欧元[5,39].由于术后谵妄被认为是延长住院时间的一个可改变的危险因素,因此必须及早发现高危患者。
临床意义
虽然深sdb在接受心脏手术的病人中是一种常见的疾病,但大多数深sdb患者仍未被诊断出来[40].我们的研究结果支持将SDB患者的系统识别纳入心脏手术患者的常规术前风险评估的建议。根据现行SDB及围手术期管理指引[41,42],所有患者术前应评估深发展的风险。择期患者在术前应进行全面的SDB筛查[42].根据现行指引[43],在心脏手术患者的常规围手术期护理中,应实施有效的预防策略,以尽量减少谵妄的发生率及其不良后果。大约30-40%的术后谵妄病例被认为是可以预防的[44].通过发现CSA和确定的危险因素,以及加强对术后谵妄高危患者实施有效的预防策略,可以预防更多的病例。
限制
虽然多导睡眠描记术被认为是诊断SDB的金标准,但本研究使用了便携式SDB监测设备。近年来的研究表明,便携式SDB监测设备诊断OSA具有良好的敏感性和特异性[45],但对CSA的诊断准确性的研究较少。OSA和CSA明显不同的结果表明误分率较低,因为误分会产生保守性偏见,并可能导致OSA和CSA之间的差异缺失。术前认知功能未使用标准化工具评估,尽管认知障碍此前已与术后谵妄有关[8,这可能会混淆我们的发现。目前的观察性研究不能证明CSA与术后谵妄之间的因果关系。结果必须在心衰的严重程度可能导致CSA严重程度的背景下进行解释。
结论
这项研究强调,术后谵妄是一种多因素疾病,影响大约四分之一的心脏手术患者。CSA被证明与谵妄独立相关。我们的研究结果有助于术前识别心脏手术后发生谵妄的高危患者。在此类患者的围手术期管理中实施强化谵妄预防策略可能会改善术后结局。
补充材料
脚注
这篇文章有补充资料可从www.qdcxjkg.com
作者贡献:M. Tafelmeier、S. Wagner和M. Arzt参与了概念、假设描述、研究设计、数据采集、分析和解释这些信息,并参与了文章的撰写和提交前的修改。M. Knapp和S. Lebek参与了数据收集和解释,并在提交前对文章进行了修改。F. Zeman参与了统计分析,这些信息的解释,并在提交前对文章进行了关键修改。B. Floerchinger, D. Camboni, S. Wittmann, C. Schmid和L.S. Maier参与了数据的解释和提交前的文章修改。M. Tafelmeier和M. Arzt已被确定为论文的担保人,并对从开始到发表文章的整个工作的完整性负责。
利益冲突:M. Tafelmeier报告了飞利浦呼吸器和雷根斯堡大学医学院在研究期间的资助。
利益冲突:M.纳普没有什么可透露的。
利益冲突:S. Lebek没有什么可透露的。
利益冲突:B. Floerchinger没有什么可透露的。
利益冲突:D. Camboni没有什么可透露的。
利益冲突:M. Creutzenberg没有什么可透露的。
利益冲突:S.威特曼没有什么可透露的。
利益冲突:泽曼没有什么可透露的。
利益冲突:C.施密德没有什么可透露的。
利益冲突:l。s。迈尔没有什么可透露的。
利益冲突:S.瓦格纳没有什么可透露的。
利益冲突:M. Arzt报告了在研究进行期间,飞利浦呼吸器和ResMed公司提供的讲课补助金和个人费用。
支持声明:这项工作得到了飞利浦呼吸器和雷根斯堡大学医学院的资助。本文的资助信息已存入交叉参考基金注册.
- 收到了2019年2月20日。
- 接受2019年5月8日。
- 版权所有©ERS 2019