摘要
腺扁桃体切除术治疗儿童阻塞性睡眠呼吸暂停综合征(OSAS)的疗效已经确定,但其对吸气力的确切影响尚未得到很好的证明。
在353名参加儿童腺扁桃体切除术试验的儿童中,随机进行早期腺扁桃体切除术(n=182)或观察等待支持治疗策略(WWSC)(n=171),分析了在基线和第7天睡眠期间安静、无呼吸暂停和无低通气呼吸时的胸腹不同步性(TAA) 使用隔夜多导睡眠描记术数月。
接受早期腺扁桃体切除术的儿童术后TAA减少,而WWSC臂无变化。在评估TAA与随访时临床多导睡眠图检查结果的正常化有关时,手术解除阻塞性睡眠呼吸暂停(基于呼吸暂停-低通气指数)的儿童TAA降低,但在呼吸暂停-低通气指数自发正常化的儿童中,TAA没有降低。在后一组中,TAA与生活质量呈负相关。
我们认为腺扁桃体切除术降低了安静睡眠时的TAA。监测瞬时TAA可以对吸气力的动态变化产生额外的了解。结合传统的阻塞性指标,TAA可以更准确地表征儿童睡眠呼吸障碍的程度。
摘要
腺扁桃体切除术治疗儿童阻塞性睡眠呼吸暂停减少睡眠时的呼吸困难http://ow.ly/TJcx304lKdm
介绍
儿童时期睡眠时上呼吸道阻塞相对常见,据报道患病率在3 - 15%之间[1].其严重程度从原发性打鼾到阻塞性睡眠呼吸暂停综合征(OSAS)虽然临床关注主要集中在相关的行为和认知缺陷上,但越来越多的证据表明,儿童时期的OSAS也会影响心血管系统,如果不治疗,可能在以后的生活中发展成心血管疾病 [2,3.].
在其他正常儿童中,当扁桃体和腺样体肿大,且有osa家族史时,最常观察到osa。其特点是增加了上气道的塌陷性和上气道的负荷。因此,腺扁桃体切除术(AT)通常是首选的治疗方法。在治疗急性阻塞性睡眠呼吸暂停综合症(特别是轻度阻塞性睡眠呼吸暂停综合症)儿童中所报告的一系列不良健康结果方面,AT的有效性在很大程度上仍未得到检验。其他的担忧涉及手术后并发症和执行大量at的医疗成本[4- - - - - -6].
临床上,通过夜间多导睡眠描记(PSG)评估osa的严重程度,并观察呼吸事件(呼吸暂停和低呼吸)的发生率。尽管从离散评分事件中获得的简单指数(如呼吸暂停-低呼吸指数(AHI))的局限性在睡眠学界一直存在争议,但它们在当前的临床实践中被认为是有用的[7,8].然而,由于轻度osaas患儿呼吸事件发生率较低,AHI可能不能反映对呼吸负荷的整体影响。因此,其他量化吸气努力的PSG方法可能会为呼吸障碍的评估增加一个有用的维度。虽然AT已被证明能有效减少呼吸暂停和低呼吸的次数,但尚不清楚它是否也能减少睡眠中无呼吸事件期间的吸气努力[9].
本研究的目的是利用儿童腺扁桃体切除术试验(CHAT)的数据,研究AT治疗阻塞性睡眠呼吸暂停综合征(OSAS)对吸气力的间接标记物,即胸腹运动之间的相移(胸腹异步(TAA))的影响。CHAT研究是一项具有里程碑意义的多中心对照试验,评估osaas儿童的健康和行为结果,随机分为早期AT (eAT)或伴支持性护理的观察等待(WWSC) [10,11]我们假设AT在整个无呼吸事件睡眠期间减少吸气努力,从而减少TAA。
方法
研究样本
聊天协议的详细信息已经公布[11].有关数据可在以下网站公开https://sleepdata.org/datasets/chat.5.0 - 9.9岁psg确诊的osaas (即。阻塞性AHI≥2次·h−1或阻塞性呼吸暂停指数(OAI)≥1事件·h−1)、有打鼾史及被认为是牙科诊所的外科候选人,均从六个临床中心的儿科睡眠中心/睡眠实验室、儿科耳鼻喉科诊所、普通儿科诊所和普通社区招募。排除标准包括合并症、精神或行为障碍药物治疗、复发性扁桃体炎、极端肥胖和严重osaas (AHI≥30事件·h)−1, OAI≥20事件·h−1或氧合血红蛋白饱和度<90%,>占总睡眠时间的2%)。该研究由每个机构的机构审查委员会批准。护理人员知情同意,7岁以上儿童同意。这项研究登记在Clinicaltrials.gov(#NCT00560859).
聊天的干预措施
儿童被随机分配到eAT(随机分组后4周内手术)或WWSC策略,在大约7个月时对所有研究变量进行重新评估。使用标准的外科技术完成双侧扁桃体切除术和移除阻塞的腺样组织。
夜间多导睡眠描记术
每个孩子都接受了实验室基线检查和后续PSG检查,由经过研究认证的技术人员根据美国睡眠医学学会儿科指南进行获取和评分[12].多导睡眠图主要由注册的睡眠技术人员评分。随机化后约7个月再次进行夜间多导睡眠监测[11,13].
胸腹不同步分析
利用胸腹电感带的PSG记录测量胸腹远足(TAA)的瞬时相位差。详情请参见补充资料。只有部分PSG与离散评分事件无关(例如觉醒,呼吸暂停,低呼吸,肢体运动)和人工制品被纳入分析。在每个睡眠阶段取瞬时TAA值的平均值。均值±sdeAT组TAA分析中纳入的睡眠比例为基线时的76.8±12.9%,随访时为86.5±7.68%。在WWSC组中,睡眠分量分别为77.8±11.9%和80.4±12.3%(补充表S1)。每个记录的TAA值可以在https://sleepdata.org/datasets/chat
神经生理学测试和调查
作为原始CHAT研究的一部分,进行了神经生理学测试和调查,以评估行为、osaas症状、嗜睡、生活质量和广义智力功能(补充材料)。
统计分析
人体测量数据的比较采用t检验和卡方检验。TAA值对数转换达到正态分布和分析阶段2 (N2)和3 (N3) non-rapid眼球运动(NREM)以及快速眼动(REM)睡眠(R)。单向重复测量方差分析进行调查的影响睡眠阶段TAA,其次是Bonferroni测试基于t统计量事后比较。采用双向ANCOVA检测手术效果和时间点(基线)与随访重复测量)在TAA上。模型中包括可能混淆统计分析的人体测量变量(体重指数(BMI)z评分、随访和基线之间BMI z评分的变化、年龄、性别和种族),作为协变量。随后,进行三向ANCOVA以研究AHI正常化、研究臂和时间点对TAA的影响。Spearman相关分析用于探讨AHI、氧饱和度降低程度、潮气末二氧化碳峰值与TAA之间的关系。为了探讨TAA在OSAS诊断分层中是否具有潜在的临床价值,我们在TAA和先前报告的行为、OSAS症状指标、嗜睡、整体生活质量和智力功能指标之间进行了Spearman相关分析[10]在随访期间AHI正常的儿童中,OSAS被认为已得到解决。
后果
主题人口
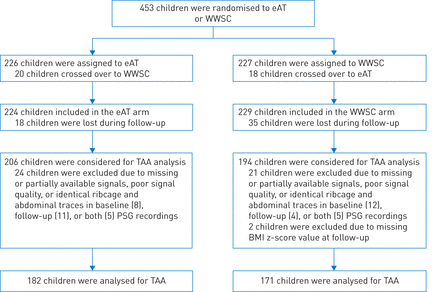
在原始CHAT研究中,共纳入353名接受基线和随访PSG且呼吸电感信号符合技术标准的儿童。其中,182名儿童接受了eAT治疗,171名儿童加入了WWSC组(图1).两组的人口统计资料具有可比性(表1).基线时参与者的平均年龄为6.6岁,49%为男性。大约一半(54%)的样本是非洲裔美国人,34%是肥胖者。在基线PSG时,约5%的儿童接受孟鲁司特治疗,约22%的儿童接受糖皮质激素治疗鼻炎或哮喘。在随访中,eAT组83%的儿童不再患有ahi定义的osaas,即。AHI的价值≤2和审调处≤1,WWSC组40%的儿童AHI评分自发正常化。eAT组约7%的儿童和WWSC组约8%的儿童服用孟鲁司特,随访PSG时24%(eAT)和26%(WWSC)服用糖皮质激素,与基线相比,表现出较小但无统计学意义的增加。
纳入胸腹不同步(TAA)分析的儿童腺扁桃体切除术试验研究参与者总结。BMI:体重指数;eAT:早期腺扁桃体切除术;PSG:多导睡眠图;WWSC:有支持性护理的警惕性等待。
睡眠阶段对TAA的影响
睡眠阶段对TAA有显著影响(以度为对数变换值进行报告和分析)(N2: 3.20±0.72 log°,N3: 3.24±0.81 log°,R: 3.56±0.67 log°;p < 0.001;基线PSG测量)。事后分析显示,与非快速眼动睡眠阶段相比,快速眼动睡眠阶段的TAA显著升高(R与N2: p < 0.001, R与N3: p<0.001),但NREM睡眠各阶段间差异无统计学意义(N2与N3: p = 0.448)。
由于睡眠阶段对TAA的影响,所有后续数据分析都是针对每个睡眠阶段分别进行的。
TAA与临床缺氧和低通气的相关性
使用从基线检查和随访PSG获得的TAA值,观察到与氧饱和度降低程度有统计学意义但弱的正相关关系(氧饱和度时睡眠时间的百分比)≤90%,N2:r=0.179,p<0.001;N3:r=0.135,p<0.001;r:r=0.172,p<0.001)。TAA与二氧化碳分压高于50时的睡眠时间百分比之间存在微弱但具有统计学意义的正相关 在REM睡眠中观察到mmHg(对数转换)(r=0.082,p<0.048)。TAA在所有三个睡眠阶段与AHI之间也显示出统计上显著但微弱的正相关(N2:r=0.281,p<0.001;N3:r=0.251,p<0.001;r:r=0.238,p<0.001)。
手术对TAA的影响
在任何睡眠阶段,基线期和随访期PSG之间的TAA均无显著差异(表2).在N2和N3睡眠阶段观察到显著的研究手臂效应。时间point×study手臂的相互作用在所有睡眠阶段都很显著,一致表明在AT之后eAT手臂的TAA减少。事后比较显示,仅在所有睡眠阶段,随访PSG期间eAT组的TAA显著低于基线水平(N2:p<0.0001;N3:p<0.0001;R:p<0.0001)。在所有睡眠阶段的随访PSG中,eAT组的TAA显著低于WWSC组(N2:p<0.0001;N3:p<0.0001;R:p=0.031)。在模型中包括的协变量中,年龄的增加与REM睡眠中TAA的显著减少相关(F=8.73,p=0.003)。在睡眠阶段N2,性别与TAA的相关性较弱但显著(F=3.99,p=0.046),男孩的TAA低于女孩。
AHI正常化和手术对TAA的影响
在任何睡眠阶段,均未观察到基线检查和随访、eAT组和WWSC组之间的TAA差异,或研究arm×AHI正常化相互作用(表3).AHI正常化和时间point×study arm×AHI正常化交互作用在N2和N3阶段显著。Study×AHI正常化交互作用在所有睡眠阶段都很显著,一致表明at后正常化组的TAA减少。而时间point×study臂互作效应仅在N2期显著。在模型中包含的协变量中,年龄的增加与快速眼动睡眠中TAA的显著减少相关(F=8.99, p=0.003)。在N2睡眠阶段,性表现出与TAA的微弱但显著的相关性(F=4.96, p=0.027),其中男孩的TAA低于女孩。
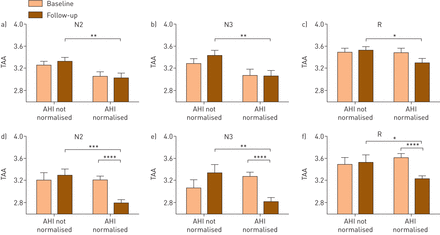
比较两组基线TAA与随访TAA时(图2),仅在随访中AHI恢复正常的eAT组患儿亚组中发现显著差异。这在所有睡眠阶段都是一致的(N2: p<0.00001;N3: p < 0.00001;接待员:p < 0.00001)。
早期腺扁桃体切除术(eAT)儿童的胸-腹不同步(TAA) (d-f)与基线和随访多导睡眠图按呼吸暂停-低通气指数(AHI)标准化分组,观察等待伴支持性护理(WWSC) (a-c)。TAA值作为对数转换值(度)进行报告和分析。数据以平均值±表示扫描电镜.N2:第二阶段非快速眼动睡眠;N3:第三阶段非快速眼动睡眠;快速眼动睡眠。*: p < 0.05;* *: p < 0.01;* * *: p < 0.001;* * * *: p < 0.0001。
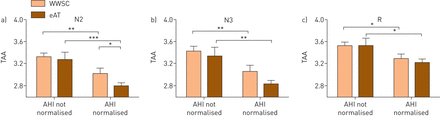
事后随访数据比较显示,AHI正常的儿童与AHI不正常的儿童相比,TAA显著降低(图3).这是在WWSC和eAT臂在所有睡眠阶段中观察到的(WWSC: N2: p=0.0078;N3: p = 0.0044;雷:p = 0.0254;吃:N2: p = 0.0007;N3: p = 0.0023;R: p = 0.0200) (图3).与WWSC组相比,eAT组的儿童TAA降低更为明显(N2: p=0.028)。
多导睡眠描记术在a) N2期,b) N3期,c) R期接受早期腺扁桃体切除术(eAT)的儿童中随访的胸-腹异步(TAA)与根据呼吸暂停-低通气指数(AHI)正常化分组。TAA值作为对数转换值(度)进行报告和分析。数据以平均值±表示扫描电镜. N2:第2阶段非快速眼动睡眠;N3:第3阶段非快速眼动睡眠;R:快速眼动睡眠。*:p<0.05;**:p<0.01;***:p<0.001。
AHI正常儿童TAA与认知、行为及osaas症状指标的相关性
在随访期间临床PSG评分为正常的儿童中,儿童生活质量量表的父母总评分与NREM睡眠期间TAA之间存在显著负相关(N2: r=−0.183,p<0.01;N3: r=−0.147,p<0.05),但对AHI无影响。此外,NREM睡眠期间阻塞性睡眠呼吸暂停总分(OSA-18)与TAA呈正相关(N2: r=0.151, p<0.05;N3: r=0.149, p<0.05),但对AHI无影响。TAA与行为、osaas症状测量或嗜睡之间没有相关性。当分别分析eAT和WWSC组时,WWSC组的儿童生活质量量表的父母总量表得分和TAA之间存在明显的相关性(N2: r=−0.360,p<0.005;N3: r=−0.314,p<0.01;R: R =−0.246,p<0.05) (图4),但不是在eAT手臂。OSA-18评分与TAA之间的相关性不再显著。
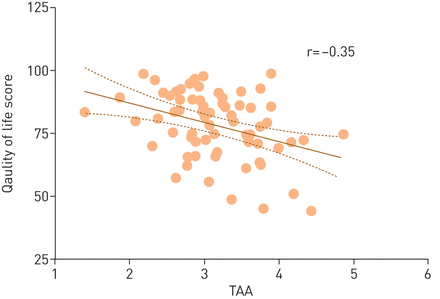
所有睡眠阶段的胸腹不同步(TAA)平均值与儿科生活质量量表父母总量表得分之间的关系。TAA值作为对数转换值(度)进行报告和分析。直线表示线性回归函数(实线)和95%置信区间(虚线)。
讨论
我们的主要发现是,AT后osaas患儿在安静无事件睡眠期间TAA减少,表明吸气努力总体减少。然而,在osa自行消退的儿童中没有观察到这种情况(根据临床诊断标记,即。AHI)结果特异性分析表明,AHI的正常化,特别是在接受AT治疗的儿童中,与7个月随访时TAA的降低有关。在AHI正常化而无手术干预的儿童中,因此在随访时临床诊断为无OSAS的儿童中,高TAA值与较差的治疗质量相关这表明,即使在没有呼吸暂停或低通气的情况下,增加吸气努力也会对健康产生不利影响。
TAA测量胸部和腹部外游之间的相位角,被认为是吸气力的一种无创测量[9].我们最近设计了一种健壮的、全自动的TAA测量方法,可以很容易地在PSG分析中实现[14].虽然TAA不能提供能量消耗方面工作量增加的直接测量,但它反映了气道阻塞引起的吸气力的变化[9].上气道阻塞导致吸气力度增加,以维持气道通畅;这表现为胸腔的非同步或矛盾的向内运动[15- - - - - -17,因此增加了TAA。TAA已被证实适用于因上气道阻塞和osaas而导致吸气力度增加的儿童[18,19].
我们的研究表明,TAA通过量化整体吸气努力,为OSAS的诊断增加了重要信息。在症状轻微的儿童中,弗兰克呼吸暂停事件很少发生,测量事件发生率可能不能代表睡眠期间呼吸紊乱的全部程度。打鼾的儿童必须克服增加的呼吸负荷,但不一定表现出坦率的呼吸事件、不饱和或皮层唤醒[20,21].TAA还与标准的PSG缺氧测量(低于90%氧饱和度的睡眠时间百分比)以及在整个睡眠阶段增加的AHI相关。据推测,有更频繁/严重呼吸事件的儿童在无事件睡眠期间也会经历更高的吸气负荷。虽然在无明显呼吸暂停或低呼吸的情况下,TAA增加的具体影响和潜在机制尚未完全阐明,但对原发性打鼾儿童的研究表明,血压升高和动脉扩张性降低[22,23,血糖稳态微妙失调[24]和神经认知障碍[25].上气道负荷增加(无缺氧)的青春期前大鼠显示生长激素和胰岛素样生长因子I的产生减少,纵向生长受损[26].
正如之前所证明的,AT在解决osa的临床PSG标记是有效的(eAT组83%的儿童AHI正常化)。然而,WWSC组中40%的儿童,主要是那些患有轻度阻塞性睡眠呼吸暂停综合症的儿童,在随访期间AHI值低于临床临界值,这提出了关于治疗对象和治疗时间的重要问题。我们的分析显示,接受手术并随后恢复AHI值的儿童也显示TAA降低。这表明AT通过扩大上呼吸道对吸气力有好处(图2),因为上呼吸道体积的减少与睡眠时呼吸努力的增加有关[27].在WWSC组中,自发AHI正常化与TAA降低并不一致,但随访中AHI值正常的儿童在基线时TAA较低,可能是因为他们的osaas较轻[28]有趣的是,在随访期间AHI自发恢复正常的儿童中,TAA与生活质量呈负相关,表明其中一些儿童持续增加吸气努力,并对他们的健康产生不利影响。
我们之前测量了接受AT的睡眠呼吸障碍儿童与正常儿童相比在安静无事件睡眠期间的TAA,并观察到基线TAA水平增加,与AT后6个月的正常儿童TAA不再不同[29],为AT对吸气努力的有益作用提供了进一步的证据。我们的研究还证实,快速眼动睡眠的TAA值高于非快速眼动睡眠[29].这种差异可能是由于肋间肌肉活动减少,导致了胸腔运动的扭曲[30.]和/或与上气道阻塞相关的咽部肌肉活动减少[31].有趣的是,我们在快速眼动睡眠期间观察到TAA和年龄之间的负相关关系。在快速眼动睡眠中出现的矛盾的胸腔内运动,以及这种运动随着年龄的增长而减弱,已经在婴幼儿中得到了充分的记录[32].虽然胸壁和胸腔在5岁时已完全发育,但神经呼吸控制仍可能成熟,这解释了我们的观察[33].我们的分析也显示了TAA的性别差异;据我们所知,这在青春期前的儿童中之前没有报道过。
我们的研究有几个局限性。本研究中患儿仅为AHI定义的轻度至中度osaas,随访时间相对较短。更严重的osaas可能导致更高的吸气努力。尽管我们的结果是基于一项大型的随机对照试验,包括标准化测量和高随访率,但在解释它们方面存在局限性。由于信号质量差和按方案设计,原始研究的一些记录被省略了。众所周知,睡姿会影响TAA [29].我们无法从PSG数据库中检索到可靠的身体位置信息。此外,抗炎药物可能影响了一些儿童的TAA。
我们的结论是,AT除了在解决阻塞性睡眠呼吸暂停(OSAS)患儿明显呼吸事件方面行之有效的效果外,还可以在安静无呼吸事件睡眠期间减少吸气努力。因此,手术可能有一个额外的,以前未被承认的好处。在有症状的osaas儿童中,TAA似乎是吸气力度增加的敏感标志,与生活质量呈负相关。随着时间的推移,监测TAA可以进一步了解睡眠时吸气力的动态变化,并结合传统的呼吸障碍指标,更准确地表征儿童睡眠呼吸障碍的程度。此外,我们的研究结果表明,自发的AHI正常化并不一定意味着osaas已经解决,因此需要更敏感的措施。
补充材料
确认
我们要感谢美国马萨诸塞州波士顿布莱根妇女医院睡眠和昼夜节律障碍部门的Michael Rueschman,他对CHAT数据集的处理和解释给予了支持。
Xiao Liu, Sarah Immanuel和Mathias Baumert完全访问了研究中的所有数据,并对数据的完整性和数据分析的准确性负责。Yvonne Pamula, James Martin和Declan Kennedy对手稿的解释和写作做出了很大的贡献。
脚注
这篇文章的补充材料可从www.qdcxjkg.com
本研究注册于clinicaltrials.gov带识别号NCT00560859.
支持声明:本项目部分由ARC DP 110102049资助。这项CHAT研究得到了美国国立卫生研究院拨款(HL083075, HL083129, UL1- rr -024134, UL1 RR024989)的支持。本文的资金信息已存入开放基金登记处.
利益冲突:无声明。
- 收到了2016年6月14日。
- 接受2016年9月14日。
- 版权©2017人队