摘要
肺栓塞中右心血栓(RHT)的患病率、预测因素和预后意义缺乏全面的数据。
在这项研究中,我们评估了来自RIETE注册中心的肺栓塞患者的患病率和预测因子,以及肺栓塞治疗开始后30天内,RHT的存在与全因死亡率、肺栓塞相关死亡率、复发和大出血之间的关系。
在12441例有肺栓塞和基线超声心动图数据的患者中,2.6%有RHT。以下因素会增加RHT的风险:年龄较小、既往出血、充血性心力衰竭、癌症、晕厥、收缩压<100 mmHg和动脉氧合血红蛋白饱和度<90%。RHT患者因任何原因死亡的可能性显著增加(校正OR 2.50 (95% CI 1.62-3.84);p<0.001)和肺栓塞(校正OR 4.29 (95% CI 2.45-7.48);P <0.001)。随访期间RHT与复发风险增加相关(1.8%)与0.7%;p = 0.04)。RHT患者与非RHT患者大出血相似。
在肺栓塞患者中,RHT相对少见。与没有RHT的患者相比,RHT患者的预后更差。
摘要
右心血栓是急性肺栓塞患者死亡的独立预测因子http://ow.ly/y5i5302CDCS
简介
肺栓塞是一种可能危及生命的心血管疾病[1].急性肺栓塞具有广泛的临床综合征和不同的临床结局[2,3.].预后评估对肺栓塞患者的治疗选择至关重要[4,5].
人们普遍认为,急性症状性肺栓塞患者很少出现右心血栓[6,7].在这些患者中,二维超声心动图用于预后目的的增加导致了RHT的检测增加,而这种并发症的真实频率还没有很好地确定。关于急性肺栓塞诊断时并发RHT的预后意义的文献也有限[8].这些患者的治疗方案包括抗凝、溶栓或手术栓塞切除术,但最佳治疗方案仍有争议。
RIETE信息登记TromboEmbólica (RIETE)是一个持续的、多中心的、国际性的、前瞻性的有症状的、客观确认的急性静脉血栓栓塞(VTE)患者的连续登记[9- - - - - -11].RIETE具有足够大的样本量和研究时间,可以比较RHT患者和类似治疗的非RHT患者的临床特征和结局。因此,这项研究的目的有三个方面:估计RHT的患病率;确定肺栓塞患者RHT的最强预测因子;并评估RHT与短期临床结果之间的关系。
方法
病人
在每个参与位点,RIETE研究人员的目标是连续招募由高概率通气-灌注显像等客观测试证实的急性症状性或无症状性静脉血栓栓塞患者[12],阳性对比增强,肺栓塞方案,肺栓塞螺旋ct [13],或下肢静脉压缩超声检查为近端深静脉血栓形成(DVT)阳性[14].只有被诊断为急性症状性肺栓塞的患者才符合条件。唯一的排除标准是不能完成经胸超声心动图检查。
基线变量
纳入RIETE的患者在肺栓塞诊断前后收集了数据,包括但不限于:年龄;性;体重;同时存在慢性心脏病或肺病等疾病;近期(肺栓塞前<30天)大出血;存在肺栓塞的危险因素,包括活动性癌症(定义为新诊断的癌症或正在接受治疗的癌症(即。手术,化疗,放疗,激素或支持治疗),近期不活动(定义为在肺栓塞诊断前2个月内被分配卧床休息并享有浴室特权≥4天的非手术患者),手术(定义为在肺栓塞诊断前2个月内接受过重大手术的患者);入院时的临床体征和症状,包括心率和收缩压;入院时的化验结果包括血红蛋白、血小板计数和血清肌酐。
研究结果
本研究以诊断为肺栓塞后30天内的全因死亡率为主要终点,以30天内肺栓塞相关死亡率、复发性静脉血栓栓塞和大出血为次要终点。RIETE的研究人员使用医疗记录审查来评估生命状况。对于死亡的患者,进一步的医疗记录审查,必要时进行代理访谈,协助确定死亡日期和死因。对于经尸检证实的死亡或临床严重肺栓塞后的死亡,无论是最初还是在客观确认的复发事件后不久,在没有任何替代诊断的情况下,研究人员被指示将死亡判断为致命肺栓塞所致。RIETE登记点的临床医生根据当地的实践对疑似复发的患者进行管理。通常,RIETE研究人员将复发性DVT定义为新的不可压缩性静脉段,或与静脉超声检查的最新测量结果相比,静脉直径增加至少4毫米[15];复发性肺栓塞在肺扫描上表现为新的通气灌注不匹配或在胸部螺旋ct上表现为新的腔内充盈缺陷[13];大出血是指需要输注至少2单位血、腹膜后出血、脊柱出血或颅内出血或致命出血[16].
治疗及随访
riete登记地点的临床医生根据他们当地的实践管理患者(即。治疗没有标准化)。在RIETE注册的患者中,大多数患者接受静脉未分离肝素或皮下低分子肝素或磺达肝素的初始抗凝治疗,并与口服抗凝药物重叠和长期治疗。临床医生给予适当的溶栓治疗和/或肌力支持。一般而言,临床医生对心源性休克患者的急性肺栓塞采用溶栓治疗(如。持续收缩压< 90mmhg,有器官灌注不足的临床体征(感觉浑浊、少尿、皮肤冷湿或乳酸性酸中毒)。在大多数抗凝治疗禁忌症或失败的患者中(即。使用抗凝治疗剂量时VTE复发),如果禁忌症消除,临床医生使用下腔静脉滤器治疗,然后抗凝。RIETE记录了急性肺栓塞诊断后3个月的患者结局相关信息,本研究分析了肺栓塞治疗开始后30天的患者结局。
统计分析
我们使用卡方或Fisher精确检验来比较组间的分类数据。我们使用Kolmogorov-Smirnov检验来评估连续数据的正态分布。我们使用双尾未配对t检验来比较两组之间正态分布的连续数据,我们使用Mann-Whitney u检验来比较非正态分布的连续数据。
我们利用单变量logistic回归分析评估了整个队列中RHT的潜在人口统计学和临床危险因素。所有单变量显著性水平<0.1的变量均纳入向后逐步多变量逻辑回归模型。
为了估计死亡时间的结果,计算了Kaplan-Meier概率[17],用log-rank检验评估各组间的差异。生存分析审查随访损失(无)和研究结束。该研究使用逻辑回归来评估在肺栓塞表现时RHT的存在与结局指标之间的独立相关性。对于手动反向逐步多变量逻辑回归模型,我们评估了在单变量分析中p<0.1的显著性水平的变量。该模型以p<0.05的显著性水平保留了与结果相关的变量。相互作用与治疗类型有关(抗凝与溶栓或手术)和肺栓塞严重程度(根据欧洲心脏病学会预后模型,分为低、中、高危肺栓塞)[5], α-水平为0.05。为了检验研究结果的稳健性,排除血流动力学不稳定患者(即。收缩压<90 mmHg),进行评估。分析使用SPSS,版本20的PC (SPSS, Inc.)。芝加哥,伊利诺伊州,美国)。
结果
我们确定了2001年1月1日至2015年12月15日期间纳入RIETE的30254例客观确认的症状性肺栓塞患者。该研究排除了17813例患者,因为他们没有分析所需的完整基线超声心动图数据(58.9%;95% ci 58.3 ~ 59.4%)。与符合条件的患者相比,不符合条件的患者年龄较大,有更多共病(癌症、近期手术、不活动和近期出血),但临床严重程度(晕厥、心动过速和低血压)的迹象较少。本研究共纳入12 441例患者(6718例女性,5723例男性)(图1).
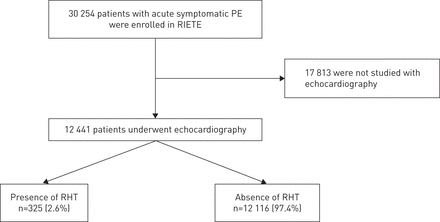
病人流程图。PE:肺栓塞;RIETE:信息注册中心TromboEmbólica;右心血栓。
总共325例患者(2.6%;95% CI 2.3-2.9%)有RHT, 12 116人没有。患有RHT的患者与没有RHT的患者在已有的医疗条件以及相关的临床、生理和实验室参数方面存在显著差异。如表1,与无RHT的患者相比,RHT患者的慢性心脏病、癌症、行动不便或近期大出血的患病率更高。与非RHT患者相比,RHT患者血流动力学受损更严重,收缩压更低,心率更高,低氧血症和晕厥更频繁(表1).RHT患者的肾功能不全发生率也较高。关于相似之处,年龄、男性患病率、呼吸困难、胸痛和伴有DVT的RHT患者与无RHT患者几乎相同,慢性阻塞性肺疾病的频率、VTE病史和近期手术也是如此。在多变量模型中,年龄更小(调整OR 1.01 /年;95% CI 1.01-1.02),既往出血(校正OR 2.56;95% CI 1.51-4.34),充血性心力衰竭(校正OR 2.06;95% CI 1.51-2.81)、癌症(校正OR 1.46;95% CI 1.11-1.91),晕厥(校正OR 1.83;95% CI 1.42-2.36),收缩压<100 mmHg(校正OR 1.97;95% CI 1.48-2.63)和动脉氧合血红蛋白饱和度<90%(校正OR 1.58; 95% CI 1.23–2.03) remained significantly associated with the presence of RHT. Treatment was significantly different between the two groups: 17.8% of patients with RHT received thrombolysis, compared with 4.9% of patients without RHT and 5.3% in the overall RIETE cohort. Embolectomy was performed in 3.7% of patients with RHT and in 0.9% of patients without RHT (表1).
RHT和右心室功能
RHT患者右心室低动率为正常人的2倍(54.3%)与23.4%;P <0.001),更多的是心肌肌钙蛋白升高(51.8%)与36.3%;p<0.001)和BNP水平(87.5%)与70.5%;p < 0.01)。RHT患者的收缩压(54.5±19.3 mmHg)明显高于无RHT患者(45.1±17.3 mmHg) (p<0.001)。三尖瓣环形平面收缩偏移(17.5±5.8 mm与20.1±6.0毫米;p<0.001)显著低于RHT患者。
结果
通过30天的随访研究,所有患者均可获得结局数据(表2).总体而言,12441例患者中有382例(3.1%)死亡(95% CI 2.8-3.4%)。12441例患者中有122例(1.0%)死于肺栓塞(95% CI 0.8 ~ 1.2%), 12441例患者中有260例(2.1%)死于其他原因(95% CI 1.8 ~ 2.4%)。其他死亡原因包括癌症(64例(0.5%)/ 12 441例)、呼吸衰竭(42例(0.3%)/ 12 441例)、感染(24例(0.2%)/ 12 441例)、大出血(22例(0.2%)/ 12 441例)、充血性心力衰竭(18例(0.1%)/ 12 441例)、杂症(58例(0.5%)/ 12 441例)和未知(32例(0.3%)/ 12 441例)。325例急性肺栓塞合并RHT患者中有28例死亡(8.6%)(95% CI 5.8-12.2%),而12 116例无RHT患者中有354例死亡(2.9%)(95% CI 2.6-3.2%)(绝对差异5.7%,95% CI 3.1-9.3%;p < 0.001)。急性肺栓塞合并RHT患者的累积死亡率明显高于无RHT的急性肺栓塞患者(p<0.001, log rank检验)(图2).多变量模型发现年龄(校正OR 1.03, 95% CI 1.02-1.04;p<0.001),癌症(校正OR 4.03, 95% CI 3.26-4.98;p<0.001),近期大出血(校正OR 1.73, 95% CI 1.03-2.88;p=0.04),近期静止(校正OR 2.34, 95% CI 1.87-2.92;p<0.001),收缩压<100 mmHg(校正OR 2.24, 95% CI 1.71-2.93;P <0.001),心率≥110次·分钟−1(调整OR 1.28, 95% CI 1.01-1.63;p=0.04)和RHT(校正OR 2.50, 95% CI 1.62-3.84;P <0.001)独立预测30天全因死亡率(表3).
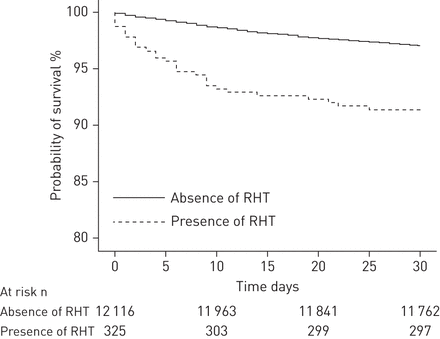
Kaplan-Meier估计存在或不存在右心血栓(RHT)患者的生存(主要终点,全因死亡率)。
肺栓塞诊断后30天内肺栓塞相关死亡在RHT患者中更为常见(5.2%)与0.9%;绝对差值4.3%,95% CI绝对差值2.4-7.4%;p < 0.001)。6例RHT患者(1.8%,95% CI 0.7-4.0%)和87例无RHT患者(0.7%,95% CI 0.6-0.9%)在肺栓塞诊断后30天内复发VTE(绝对差异1.1%,95% CI 0.1-3.2%);p = 0.04) (表2).440例患者(3.5%,95% CI 13.2-3.9%)发生大出血。急性肺栓塞和RHT患者组出现15例出血(325例患者中15例(4.6%),95% CI 2.6-7.5%),而无RHT组出现425例出血(12116例患者中425例(3.5%),95% CI 3.2-3.8%)(绝对差值1.1%,95% CI为绝对差值−0.7-4.0%;p = 0.36)。图3显示治疗类型(抗凝)之间有显著的相互作用与溶栓或手术),肺栓塞的严重程度(低、中、高危)和RHT的预后效果作为森林图。RHT在接受抗凝治疗的患者中显著预测30天全因死亡率(OR 3.24, 95% CI 2.05-5.13),但在接受溶栓或手术的患者中无显著预测(OR 0.92, 95% CI 0.30-2.82)(相互作用p<0.01)。同样,RHT在低危(OR 6.71, 95% CI 2.55-17.66)和中危(OR 2.62, 95% CI 1.56-4.40)患者中显著预测30天全因死亡率,但在高风险患者中不显著(OR 1.03, 95% CI 0.36-2.99)(相互作用p=0.02)。
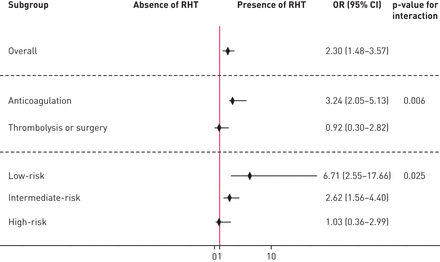
在预先指定的亚组中右心血栓(RHT)的预后意义。
使用相同的模型变量,当低血压患者被排除在分析之外时,RHT仍然是全因死亡率的独立预测因子(校正OR 3.31, 95% CI 2.09-5.24;p < 0.001)。调整后,出现时的RHT也与肺栓塞相关死亡独立显著相关(调整后OR 7.71, 95% CI 4.34-13.69;p<0.001)以及诊断为肺栓塞后30天内复发VTE(校正OR 2.48, 95% CI 1.06-5.82;p = 0.04)。
讨论
RHT的流行率和预后意义存在不确定性。我们的研究结果表明,RHT影响约3%的急性症状性肺栓塞患者。此外,与没有RHT的患者相比,RHT患者的预后更差。
研究队列中RHT的患病率证实了目前的观点,即这种情况并不常见[18].迄今为止发表的该领域唯一一项基于人群的大规模研究报告,超声心动图检测到肺栓塞患者RHT的患病率为3.8% [19].对于我们的患病率估计,我们排除了没有进行超声心动图研究的患者。由于RHT的潜在危险因素(年龄较小,临床严重症状)在不符合条件的患者中比符合条件的患者更少发生,我们认为我们对RHT患病率的估计应被视为上限。
先前的证据表明,在伴有心力衰竭的肺栓塞患者中,RHT的风险大大增加,并且更多的血流动力学损害[19].在我们的研究中,心力衰竭对RHT有很高的预测能力。虽然据推测,只有来自骨盆静脉或腿部近端静脉的非常大的栓子才会卡在右心[20.],由于急性严重肺栓塞或预先存在的充血性心力衰竭,或两者兼而有之,扩张的右心瘀血似乎增加了RHT的风险,无论它是否是由于原位血栓形成或过渡血栓夹闭。在我们的研究中,近期大出血明显与RHT风险增加相关。然而,应该指出的是,临床医生通常在有大出血病史的患者中使用次优剂量的抗凝剂,这导致了风险增加的大小。
右心血栓欧洲注册是一项前瞻性的国际注册,报告了急性肺栓塞患者RHT特征的预后意义[8].主要发现是临床预后评分(即。简化肺栓塞严重程度指数[21]和冲击指数[22])和肺栓塞诊断时的血流动力学状态可以预测死亡率,而RHT特征则不能。在中危肺栓塞患者亚组中(即。右心室功能障碍),与无右心室功能障碍的患者相比,RHT患者的死亡率增加。我们发现,与没有RHT的患者相比,RHT患者的30天预后更差。有趣的是,低风险RHT患者的死亡风险比没有RHT的患者高约7倍。此外,在中危肺栓塞患者亚组中,RHT患者的死亡率比无RHT患者高3倍。我们研究的大样本量、对潜在混杂因素的调整和结果的稳健性提供了强有力的证据,支持急性肺栓塞诊断时的RHT是全因死亡、肺栓塞相关死亡和复发性静脉血栓栓塞的预测因子,特别是在那些没有血流动力学障碍的患者中。
对个别患者的风险评估应有助于调整急性症状性肺栓塞的治疗强度和治疗类型[23].在这项研究中,临床医生在RHT患者中更频繁地使用溶栓或手术,这种方法影响了右侧心脏血栓的预后意义。在接受抗凝治疗的患者中,RHT患者的死亡风险约为未接受RHT患者的3倍。显然,根据我们在队列分析中的发现,不能建议改变治疗方法,如常规使用溶栓或手术。
我们的发现对未来肺栓塞的治疗有什么临床意义?首先,对于伴有晕厥、低血压和/或低氧血症的年轻肺栓塞患者,特别是近期有大出血、癌症或充血性心力衰竭史的患者,医生应提高他们对RHT的潜在认识。其次,对于RHT患者,研究应注重改善肺栓塞的初始治疗,以改善预后。尽管随机对照试验可以为RHT的疗效和安全性提供最有力的证据,但可能存在招募研究参与者所需的过度复杂性、费用和时间以及代表性不足的合理担忧。因此,应该进行精心设计的观察性研究,以检查和推断治疗效果。
RIETE是一个前瞻性的注册中心;报告的数据并非来自前瞻性随机对照试验。与大多数登记一样,诊断检查和治疗都不受控制。然而,本报告的优势在于前瞻性地收集了来自实际实践的数据,这些数据来自大量的肺栓塞患者,基于诊断测试和广泛的跨部门机构的临床实践。另一个缺点是缺乏临床细节[24].尽管关于一些潜在混杂因素的信息无法充分获取(如。抗凝强度),我们的研究设计和一些敏感性分析试图捕捉和减少信息和选择偏差。
总之,本研究对急性症状性肺栓塞患者的研究结果表明,RHT相对较少。年轻、心力衰竭、癌症、近期出血、晕厥、低血压和低氧血症与RHT风险增加相关。由于伴有RHT的患者,与没有RHT的患者相比,预后更差,未来的诊断和治疗策略应尽量减少其后果。
确认
我们感谢赛诺菲西班牙公司以不受限制的教育赠款支持该登记处。我们还感谢拜耳制药公司对该注册中心的支持。拜耳制药公司的支持仅限于西班牙以外的RIETE部分,该部分占RIETE注册表中包括的患者总数的22.90%。我们也感谢RIETE注册协调中心、S & H医学科学服务部提供的质量控制数据、后勤和行政支持。
作者贡献如下。研究概念与设计:D. Barrios, V. Rosa-Salazar, D. Jiménez和M. Monreal;数据的获取,分析和解释数据,以及统计分析:D. Barrios, V. Rosa-Salazar, D. Jiménez, R. Morillo, A. Muriel, J. del Toro, L. López-Jiménez, D. farage - bancel, R. Yusen和M. Monreal;手稿起草:D. Barrios, V. Rosa-Salazar, D. Jiménez, R. Morillo, R. Yusen和M. Monreal;重要知识内容的手稿批判性修订:D. Barrios, V. Rosa-Salazar, D. Jiménez, R. Morillo, A. Muriel, J. del Toro, L. López-Jiménez, D. farg - bancel, R. Yusen和M. Monreal;研究指导:D. Jiménez和M. Monreal。通讯作者D. Jiménez拥有本研究中所有数据的完全访问权,并对是否提交发表的决定负最终责任。
RIETE的调查人员如下。RIETE登记处协调员:M. Monreal(西班牙)。RIETE指导委员会成员:H. sus(法国),P. Prandoni(意大利),B. Brenner(以色列)。RIETE国家协调员:R. Barba(西班牙)、P. Di Micco(意大利)、L. Bertoletti(法国)、I. Tzoran(以色列)、A. Reis(葡萄牙)、M. Bosevski(马其顿共和国)、H. Bounameaux(瑞士)、R. Malý(捷克共和国)、P. Wells(加拿大)、M. Papadakis(希腊)。RIETE登记协调中心:S & H医学科学服务。RIETE集团成员:西班牙:硕士Aibar, m·阿方索诉安杜哈尔,系统Arcelus, a . Ballaz r . Barba m·巴伦b . Barron-Andres j . Bascunana,副总裁j·比内蒂a . Blanco-Molina g .加拿大卡纳斯,Casado, j . de米格尔·j·德尔·托罗,贝拉·迪亚兹,迪亚兹,J.A. Diaz-Peromingo, c . Falga c . Fernandez-Capitan c .字体,l .字体·加利西亚的f . Garcia-Bragado诉戈麦斯,j·冈萨雷斯,e·格劳l . Guirado j·古铁雷斯,g . Hernandez-Comes l . Hernandez-Blasco l . Jara-Palomares M.J.雅拉斯说d·希门尼斯J.L. Lobo m·洛佩兹l·洛佩斯·希门尼斯,r . Lopez-Reyes J.B. Lopez-Saez,硕士Lorente,洛伦佐,o . Madridano P.J.马切纳,m·马丁J.M. Martin-Antoran, f . Martin-Martos m·莫德斯托m . Monreal号莫拉莱斯,d . Nauffal J.A.分担,s, s . Otalora M.J. Nunez说r . Otero异教徒,J.M. Pedrajas, c . Perez-Ductor g·佩雷斯·佩雷斯,马丁珀里斯,脑桥,J.A.波勒斯,o . Reig a . Riera-Mestre a·里瓦斯硕士Rodriguez-Davila,诉罗莎E.M. Rosillo-Hernandez, p . Ruiz-Artacho r . Ruiz-FerrerasN. Ruiz-Giménez, J.C. Sahuquillo, M.C. Sala-Sainz, A. Sampériz, R. Sánchez, O. Sanz, S. Soler, I. Suárez-Lorenzo, J.M. Suriñach, C. Tolosa, J. Trujillo-Santos, F. Uresandi, B. Valero, R. Valle, A. Vargas, J. Vela, J. Villalta, B. Xifre;比利时:T. Vanassche, P. Verhamme; Canada: P. Wells; Czech Republic: J. Hirmerova, R. Malý, T. Tomko; Ecuador: E. Salgado; France: L. Bertoletti, A. Bura-Riviere, K. Champion, D. Farge-Bancel, A. Hij, I. Mahé, A. Merah, I. Quere; Greece: M. Papadakis; Israel: A. Braester, B. Brenner, I. Tzoran; Italy: A. Apollonio, G. Barillari, F. Bilora, E. Bucherini, M. Ciammaichella, F. Dentali, P. De Ciantis, P. Di Micco, R. Duce, P. Ferrazzi, E. Grandone, G. Lessiani, C. Lodigiani, D. Mastroiacovo, F. Pace, R. Pesavento, M. Pinelli, R. Poggio, P. Prandoni, M. Rosa, L. Rota, E. Tiraferri, A. Tufano, A. Visonà; Latvia: A. Skride; Portugal: J. Malheiro, J.L. Ribeiro, M.S. Sousa; Republic of Macedonia: M. Bosevski, M. Zdraveska; Switzerland: H. Bounameaux, L. Mazzolai.
脚注
利益冲突:没有声明。
- 收到了2016年5月25日。
- 接受2016年7月19日。
- 版权所有©ERS 2016















