抽象的
关于抗结核症(TB)药物的可用性和成本数据在国家一级的负担能力中稀缺。
我们对37个欧洲国家的主要结核病参考中心抗结核药物的可用性和成本进行了横断面研究。使用购买力分析比较了用于全敏感结核病、耐多药结核病、广泛耐药前结核病和广泛耐药结核病的标准化治疗方案的成本。负担能力是根据每月人均国民生产总值(国内总产值)来评估的。
所有国家都至少有一种二线注射剂和莫西沙星或左氧氟沙星。79%和46%的国家可获得利奈唑胺和氯法齐明。广泛耐药结核的药物费用是耐多药结核的3倍。泛敏感结核治疗的平均价格最多占各国每月国内生产总值的8.5%,而标准耐多药结核治疗的平均价格仅在6个国家低于30%,在4个国家超过100%。在可获得广泛耐药结核病治疗方案的所有国家,治疗广泛耐药结核病占其一个月国内生产总值的100%以上。
用于治疗耐药结核病的高成本和有限的药物可用性,特别是超越对一线药物的耐药性,是欧洲成功控制的主要障碍。
抽象的
有限的可用性和高成本的药物妨碍欧洲耐药结核病的治疗http:///wly/crhbm.
介绍
关于全球特别是欧洲结核病治疗费用的经验证据很少。就在最近,一项系统的审查评估了欧洲结核病治疗的成本,以建立投资开发新的结核病疫苗的理由[1].这一审查没有详细说明药品费用,由于各国在医疗保健和具体供资机制方面的差异,药品费用可能存在很大差异。药物的成本是否被认为是负担得起的,在很大程度上取决于谁在承担这个负担:病人还是医疗系统。对患者来说,自付费用和间接费用是寻求医疗保健行为和坚持治疗的强大驱动力[2-4.];虽然,对于医疗保健系统,药物和服务交付成本是重要的考虑因素。最近的经济经济衰退表明,医疗保健系统的财政限制对传染病的发病率有害影响[5.那6.].
为了获取有关欧洲TB药物成本的信息,我们在TB治疗中心收集了药品成本的数据,并评估了几乎所有欧洲国家的治疗方案的可用性和可负担性。
方法
TBNET是一个网络,通过协作研究促进欧洲TB领域的临床导向研究[7.].该网络的医生在2013年2月至3月期间通过医院药房、药房或酌情通过国家结核病规划收集数据。
根据世界卫生组织(世卫组织)和国际共识的指南,每次药物适用于每种药物的推荐剂量,价格被拟订的每种药物治疗的费用转化为每天的治疗费用。8.-10].如果单独药物的价格无法获得,我们将固定剂量组合(FDC)的成本平均分摊到属于FDC的药物上。
在世界银行的国际比较计划数据库中使用采购权力平价转换因子(2012),价格被转换为国际美元(I $)11,促进各国和方案之间的直接比较。I $将在特定国家购买与美国的美元相同的商品和服务,以便在美国购买。据报道欧元的价格仅供参考。
可用性被报告为数据收集期间各种药物可用的国家的数量和百分比。我们定义了用于药物敏感TB,多药(MDR)-TB(耐肌醇和利福平),预先广泛的耐药性(XDR)-TB(耐氟喹诺酮或第二个氟喹啉或第二个)的优选和替代治疗方案- 在国际准则之外,除了异喹啉和利福平和利福平的XDR-TB(耐氟喹啉,二线注射,异喹啉和利福平)之外还可注射的可注射的可注射表1)。
可负担性被报告为在标准化治疗方案中购买所有药物所需的国内生产总值(GDP)的人均百分比[12].选择该指标在评估药物方案的昂贵和与国家之间的昂贵和比较时提供参考点(GDP),含义,如果它非常昂贵,患者/医疗保健系统可能无法或愿意负担得起。鉴于MDR-TB治疗的持续时间和(Pre-)XDR-TB延伸到一年多,我们评估了一个月的治疗负担能力。为此,我们将每个制度的总药物成本除以其持续时间(MDR-(前XDR)-TB方案20个月,泛敏TB方案6个月),以及我们采取的GDP 12,之后这两种估计的比例从一个月治疗所代表的每月GDP的百分比。使用Stata 12进行分析(Stata Corp. College Station,TX,USA)。鉴于收集数据的性质和方法,研究不需要正式的道德批准。
结果
除马耳他外,欧洲联盟的所有现有28个成员国都包含在分析中。我们还包括塞尔维亚,前南斯拉夫的马其顿共和国(Fyrom)和黑山(候选人);以及挪威,瑞士,摩尔多瓦共和国,乌克兰,波斯尼亚和黑塞哥维那,阿尔巴尼亚和白俄罗斯。Kosovo的数据被排除在外,因为据报道所有药物在使用时都是免费的。
可用性
调查的药物和方案的可用性被描述为图1。
可获得的选定药物和治疗方案。HRZE:异烟肼、利福平、吡嗪酰胺、乙胺丁醇;SL-inj:二线注入;FQ:氟喹诺酮类;不是:para-aminosalicylic酸;耐多药耐药;广泛耐药。
所有国家都可以在调查的所有国家/地区获得所有第一线药物(异烟肼(H),利福平(R),吡唑胺(Z),乙胺醛(E))。37个国家中的17个表示在一线治疗中使用FDC。只有两国,我们需要使用FDC的成本来估计个别药物的成本。
Amikacin在除保加利亚除外所有县。辣椒霉素在22个(59%)国家提供,而卡那霉素仅在九(24%)国家提供。Moxifloxacin和左氧氟沙星分别在34(92%)和32个(86%)国家提供。所有国家至少有一个二线注射(SL-丙烯)和一种氟代喹啉(FQ)。
丙硫酰胺/乙硫酰胺(Pto/Eto)和环丝氨酸/terizidon (Cs/Trd)在耐多药结核病首选治疗方案中至关重要,而对氨基水杨酸(PAS)在耐多药结核病替代方案中至关重要。这些药物分别在31个(86%)、32个(86%)和26个(70%)国家获得。三个国家(阿尔巴尼亚、塞尔维亚、希腊)没有任何这些药物,而另外两个国家(波斯尼亚-黑塞哥维那、斯洛伐克)只有一种药物。30个国家(81%)提供了首选的耐多药结核病方案(SL-inj+FQ+Pto/Eto+Cs/Trd)。在剩下的7个国家中,只有一个国家(卢森堡)可用PAS替代Pto/Eto的耐多药结核病替代方案,使6个国家(16%)没有足够的耐多药结核病方案。
预XDR-TB的诊断基于对SL-REAN的抵抗力(预XDRinj)或FQS(XDR预FQ.)除了MDR-TB之外。一个XDRinj方案包含linezolid(LZD),而XDR预先FQ.方案含有LZD和Clofazimine(CFZ)。LZD于29名(78%)国家,17个(46%)。五(14%)国家也没有这两种药物。优选的预XDRinj24个国家(65%)提供了FQ+Pto/Eto+Cs/Trd+Lzd方案。在剩下的13个国家中,只有一个国家(卢森堡)采用了xdr前替代方案inj方案(FQ+PAS+Cs/Trd+Lzd)。首选pre-XDRFQ.营地(SL-INJ + PTO / ETO + CS / TRD + LZD + CFZ)仅为16(43%),国家,而没有此类方案的国家没有替代方案(PAS而不是PTO / ETO)。
XDR-TB的治疗需要优选梅洛宁(Mero)和克拉维酸,后者作为欧洲的阿莫西林 - 克拉维酸(AMX-Clav)[10].这些药物分别在28(76%)和31名(84%)分别进行了调查的国家。然而,只有13个(35%)国家,提供优选的XDR-TB方案(PTO / ETO + CS / TRD + LZD + CFZ + CFZ + CFZ + MERO),而没有这种方案的国家没有任何替代方案替代PTO / ETO的PAS。
成本
报告了调查的所有个人药物的平均价格表2以及治疗方案的人表3。
欧洲西北部的一流药物的价格通常比在东欧或南欧国家的欧洲国家。对于Pan敏感的TB的HRZE的6个月治疗方案的成本范围从摩尔多瓦共和国94岁到1165美元在瑞士。
辣椒霉素(每日剂量67 I $)平均,平均昂贵的Amikacin(每日剂量22 I $),而日常剂量的卡那霉素的成本平均仅为6我。每日剂量的左氧氟沙星或Moxifloxacin没有重大价格差异,两者都花费大约7岁。PTO / ETO平均每日服用PAS价格的三分之一(40相对103 I $)。
基于PTO / ETO和CS / TRD的全新20个月MDR-TB方案的价格平均为32 000美元,但可能在摩尔多瓦共和国4600美元,高达79 300美元I $在芬兰,取决于SL-REAN和FQS的可用性。PAS被PTO / ETO取代的替代方案平均昂贵14%。
优选的XDR-TB方案平均,作为优选的MDR-TB方案昂贵几乎是昂贵的两倍,但这种差异可能更大。在匈牙利,首选的前XDRinj方案是182 000美元和首选的XDRFQ.方案为20.7万I美元,而首选的耐多药结核病方案为5.6万I美元。这是由于Lzd在这个国家的价格非常高。反过来,替代的广泛耐药前方案比首选的广泛耐药前方案略贵,在广泛耐药前方案中分别贵9%和8%inj和XDRFQ., 分别。
20个月优选的XDR-TB方案(PTO / ETO + CS / TRD + LZD + CFZ + AMX-CLAV + MERO)的价格位于75 000和90 000美元(芬兰)之间的频谱下端。法国,德国,意大利,荷兰和瑞典)。与这些价格相比,匈牙利的价格(329 000美元),其中LZD和Mero均比其他国家都比在其他国家更昂贵,是一个明确的异常值。替代XDR-TB方案的平均价格比优选的XDR-TB方案高7%。
负担能力
2012年,在所有国家,一个月的一线治疗费用仍低于一个月GDP的8.5%。在7个国家中,这一成本超过了每月人均GDP的5%,其中5个国家位于东欧或南欧(摩尔多瓦共和国(5.5%)、斯洛文尼亚(6.3%)、波斯尼亚和黑塞哥维那(6.7%)、西班牙(6.8%)、阿尔巴尼亚(8.3%),2个国家位于北欧或西欧(芬兰(5.7%)、英国(6.0%))。在意大利和卢森堡,一线方案一个月疗程的费用低于人均一个月GDP的1%,但原因不同:在意大利,一线方案的价格相对便宜,而卢森堡的GDP是调查国家中最高的。
只有三个国家的一个月待遇所代表的每月GDP的每月GDP百分比仍然低于30%,而13个国家持续超过60%,其中七个国家以上100%(乌克兰(101)%)斯洛文尼亚(114%)芬兰(124%)波兰(146%)捷克共和国(147%)匈牙利(155%)黑山(182%))。
基于PAS而不是PTO / ETO的替代MDR-TB方案,在大多数国家的每月GDP的60%占60%。在八个国家,这一百分比高于100%(乌克兰(103%),摩尔多瓦共和国(119%),芬兰(122%),斯洛文尼亚(133%),捷克共和国(137%),匈牙利(162%),Fyrom(208%),黑山(268%))。
对于优选的和替代方案,XDR-TB方案代表的一个月GDP的百分比高,以及XDR预先inj和XDRFQ.方案。在所有四种情况下,百分比可能高达400%。对于预先XDRinj只有7个国家和4个国家的首选和备选方案的比例低于100%。在xdr之前,这种情况更不常见FQ.其中,5个国家的首选方案和替代方案的月GDP百分比均低于100%,0个国家为零。
一个月的待遇,首选的20个月XDR-TB方案在所有国家/地区占每月GDP人均GDP的100%以上(n = 14)。百分比从挪威的104%到匈牙利的915%。对于PAS替代PTO / ETO的替代方案,人均所代表的每月GDP在德国的122%范围为匈牙利的122%,在匈牙利中获得934%,其中九个国家在此类方案可获得的九个国家。
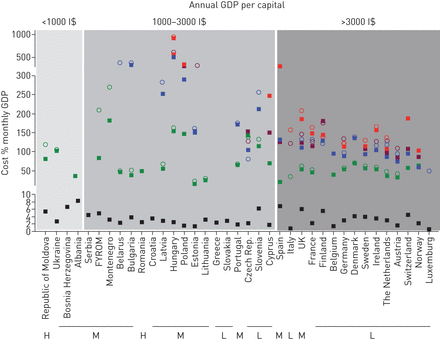
图2描绘了每个调查的各国中每个方案的可用性和可负担性。各国通过人均年度GDP分组。它表明,治疗(Pre-)XDR-TB的方案几乎专门用于人均GDP(> 3000 I $)的国家。在各个人均GDP(1000-3000 I $)中的一些国家(1000-3000),这些方案可用,但代表一个月的GDP的很大一部分。在每个人均GDP(<1000 I $)的四个国家,只有PAN敏感和MDR-TB方案。
治疗方案的负担能力。GDP:国内总产品。广场:首选方案;圈子:替代方案;黑色:泛敏;绿色:多药抗性;红色:广泛耐药(XDR);蓝色:预XDRinjTB(多药抗性结核,具有额外的二线注射抗性耐抵抗力);紫色:XDR前FQ.结核病(对氟喹诺酮有额外耐药性的耐多药结核病);H:高发病率(>100 / 10万人);男:中等发病率(每10万人15-100人);L:低发病率(每10万人中小于15人)。
讨论
结果表明,在调查的各个国家/地区都有标准的一线药物方案,但不适用于MDR-TB或(预)XDR-TB的适当方案。二线药物的有限可用性证实了五个欧洲MDR-TB治疗中心的调查中报告的那些[13].各国之间的成本和实惠性明显不同,MDR-TB方案的药物成本和(前)XDR-TB,代表每月GDP人均每月GDP的大部分地区,并且不很少超过100%。在针对更广泛的耐药性型材的方案中增加药物成本的明显趋势。
鉴于欧洲国家(Pre-)XDR-TB的患者越来越多的患者越来越多,与SL-REC和/或FQS相关的高药物成本是关注的[14].毒品成本观察到的大差异的原因可能与通过国际捐助者或组织的采购行为或可用性的差异有关。最近在艾滋病毒治疗领域,表明,来自适当的国际机构,政治家和患者活动家的共同努力会影响节约药物的可用性和价格[15].没有理由为治疗耐药性TB所需的药物不能重复这种努力。
全球药品设施(GDF)与全球基金和其他资金机构合作,协助通过拨赠或直接采购的选定国家的结核病药物进行采购[16].这确保了及时,实惠和质量保证的药物供应。我们的分析包括2011年与GDF采购毒品的九个国家(摩尔多瓦共和国,罗马尼亚,塞尔维亚,白俄罗斯,保加利亚,爱沙尼亚,波斯尼亚和黑塞哥维那,乌克兰,Fyrom)。这些国家中的四个优选的MDR-TB方案的药物成本低于每月35%的人均GDP的35%,而在其他三个国家,则百分比低于65%,表明GDF通过促销价格贡献的重要作用TB控制。然而,这些国家都没有报告提供提供优选的XDR-TB方案所需的药物的可用性,尽管LZD和CFZ可在GDF提供。这种观察结果的原因仍然不清楚。
该研究表明,卡那霉素显着比其他二线注射形式便宜。Kanamycin被鉴定为第二线可注射剂,其对治疗成功的效果较大,与辣椒霉素相比治疗MDR-TB [17].因此,只有24%的国家只有24%的国家报告了这种药物的可用性。在同一研究中,与PA相比,PTO / ETO显示出更好的效果。在我们的研究中,PTO / ETO也较便宜,并且包括这种药物的方案代表了比包括PAS的中午更少的一个月的GDP。
最近的研究表明,与不含Lzd的方案相比,含有Lzd的方案用于治疗广泛耐药结核导致更快的培养转换[18那19].Lzd的主要缺点是不良事件的高风险,尽管将剂量从600 mg降低到300 mg可能是有益的[19].因此,不幸的是,它是第5组中最昂贵的药物,并不是每个国家都能买到。
可负担性指标是作为一种药物方案有多昂贵的参考点。评估一个医疗系统的实际负担能力取决于许多因素,包括该国耐药患者的实际数量、(结核病相关的)医疗支出与GDP的关系,以及国家选择的相关支付意愿阈值。我们并没有试图对国家卫生系统的负担能力或支付意愿进行这样的评估,而是旨在描述一次治疗一个月的药物费用估计数。
药物成本是与TB-Control相关的总成本的一个组成部分,但通常在研究或健康评估中通常没有报告。虽然承认TB治疗的人力资源或住院费用可以代表治疗总成本的大部分,但我们的研究表明,药物的成本可以非常高,并且随着更复杂的治疗方案增加。
我们的研究的一个潜在局限性是通过对每个国家单个结核病参考中心的调查收集数据。药物费用是指治疗中心从其可获得的任何来源获得这些药物时所产生的费用,包括通过国家结核病规划或药房采购的费用。由于大多数国家的药品价格都是固定的,这一成本对整个国家来说是可以普遍适用的。在大多数国家,结核病参考中心是国家结核控制规划的组成部分,因此中心产生的药物费用反映了国家结核控制规划的价格。虽然不同国家的药物配方具有可比性,但调查方法排除了按活性成分的标准化体积报告价格的方法。此外,我们能够遵守国际药品价格报告准则[20.].
我们的方法还排除了品牌产品和最低价格的通用等效物之间的清晰区别。最有可能,我们的数据反映了这些产品的混合。然而,我们的估计在早期研究和报告中提出的范围内[21].尽管有这些局限性,但与统治成员在战略上置于TB护理和控制活动的情况下,使用既有成员的联盟的方法,使我们能够概述单一药物的价格和首选和替代的TB治疗方案。
我们研究的另一个限制是没有关于FDC价格的全面信息,这可能低于单一药物的增加。处理含有吡嗪酰胺和/或乙胺酸的FDC的方法除了异喹啉和利福平和利福平外,可能对所有方案的挖出量或过度估计的总挖掘成本。然而,与非运动方案组合的其他药物相比,吡嗪酰胺和乙胺醇的相对价格与非月尘方案中的其他药物相比,我们认为效果可以忽略不计,并且该方法并未危及我们的结论。
在欧洲,耐多药结核和广泛耐药结核的治疗面临着挑战,因为并非每个国家都有足够的治疗方案。在这些方案可用的地方,药物成本可能过高,代表了相当多的人均GPD。随着bedaquiline和delamanid等新的抗结核药物的供应,治疗耐多药结核病和广泛耐药结核病患者的价格将进一步上涨。对于一些患者来说,这些新药目前一天治疗的费用超过了泛药物易感结核病患者标准6个月治疗整个疗程的费用。制药公司、政治家和患者活动家需要共同努力,使每个国家都能获得并负担得起治疗耐药结核病的重要药物。首先,预防耐多药结核和广泛耐药结核是每个结核控制规划的优先事项。
致谢
TBNet贡献者(www.tb-net.org)如下:法国阿米森的Claire Andrejak;除了Pieridou-Bagatzouni,尼科西亚,塞浦路斯;Aase Bengard Anderson,Odense,丹麦;Olivera Bojovic,Niksic,Montenegro;格雷厄姆斯佩斯姆利,伦敦,英国;犹太教布鲁克菲尔德,斯德哥尔摩,瑞典;Luigi R. CodeCasa,意大利米兰;曼弗雷德丹尼维茨,塔尔图,爱沙尼亚;埃特塔迪维迪涅,瓦诺斯,立陶宛;Paulina Dalemo,斯德哥尔摩,瑞典; Giorgos Dimopoulos, Athens, Greece; Raquel Duarte, Porto, Portugal; Hasan Hafizi, Tirana, Albania; Ildiko Horvath, Budapest, Hungary; Fusun Eyuboglu, Ankara, Turkey; Elmira Ibraim, Bucharest, Romania; Mateja Jankovic; Zagreb, Croatia; Boris Kan, Stockholm, Sweden; Emilia Kopecka, Prague, Czech Republic; Katarzyna Kruczak, Krakow, Poland; Galyna Kutsyna, Luhansk, Ukraine; Wiel de Lange, Groningen, the Netherlands; Vaira Leimane; Riga; Latvia; Ulrich Mack, Oslo, Norway; Juan Ruiz Manzano, Barcelona, Spain; Roumania Markova; Sofia; Bulgaria; Colm McDonald, Dublin, Ireland; Anne-Marie McLaughlin, Dublin, Ireland; Gjyle Mulliqi, Pristina, Kosovo; Inge Muylle, Brussels; Belgium; Dragica Pesut, Belgrade, Serbia; Veronika Polcova, Prague, Czech Republic; Rudolf Rumetshofer, Vienna, Austria; Doina Rusu, Chisinau, Moldova; Alena Skrahina, Minsk, Belarus; Nicolina Spiric, Banjaluca, Bosnia and Herzegovina; Ivan Solovic, Vysne Hagy, Slovakia; Petra Svetina-Sorli, Golnik, Slovenia; Martina Vasakova, Prague, Czech Republic; Tuula Vasankari, Helsinki, Finland; Piret Viiklepp, Tallinn, Estonia; Gil Wirz, Luxembourg, Luxembourg; Maja Zakoska, Skopje, FYROM; Jean-Pierre Zellweger, Bern, Switzerland.
脚注
通过回答有关本文的问题,获得CME认证。你会发现这些www.qdcxjkg.com/misc/cmeinfo.xhtml
支持声明:该工作得到了欧洲委员会第七框架计划(FP7 / 2007-2013)的支持,授予协议FP7-223681和DZIF的德国感染研究中心。该资助人在研究的设计,实施或分析中没有作用,也没有在制定或决定上发布稿件。
利益冲突:披露可以在本文的在线版本旁边找到www.qdcxjkg.com
- 已收到2014年7月8日。
- 公认2014年9月29日。
- 版权所有©2015