摘要
由于高敏感通气控制而引起的环路增益升高是阻塞性睡眠呼吸暂停(OSA)的主要非解剖学原因,但在临床中无法量化。在这里,我们提供了一种新的方法来估计环路增益的OSA患者使用常规临床多导睡眠描记仪。我们使用的概念是,由呼吸暂停/低通气(干扰)引起的自发呼吸波动导致由环路增益(响应/干扰)决定的呼吸驱动(响应)的相反变化。拟合一个简单的呼吸控制模型(包括化学和唤醒对呼吸驱动的贡献)到OSA的呼吸模式揭示了潜在的环路增益。
下面的数学模型验证,我们严格按使用标准(持续气道正压(CPAP)滴法),并评估其检测与氧气和乙酰唑胺环增益已知的还原能力比较测试,我们在OSA患者的方法。
我们的方法量化了基线多肌气摄影的环路增益(相关性相对cpap估计环路增益:n=28;R =0.63, p<0.001),检测到已知环路增益与氧气的减少(n=11;均值±SEM.回路增益变化(ΔLG)−0.23±0.08,p=0.02)和乙酰唑胺(n=11;ΔLG−0.20±0.06,p=0.005),并预测OSA对环路增益降低治疗的反应。
我们验证了一种使用临床多瘤术来量化对OSA发病机制的通风控制贡献的手段,使可能对靶向通风控制的疗法进行识别。
摘要
透气不稳定可以通过临床多瘤术来指导非致原睡眠呼吸暂停治疗http://ow.ly/AyXT3
介绍
阻塞性睡眠呼吸暂停(OSA)具有主要的健康后果普遍痛苦,但其处理主要限于连续的正气道压力(CPAP),其具有低至50%的粘附率[1].作为靶向解剖学或神经生理折衷的替代治疗具有可变成功率[2-8.,确定谁会对这些疗法有反应的方法显然是需要的[9.].
近年来,研究人员已经证明,OSA严重程度仅略有通过患者的上呼吸道解剖确定的[10那11],导致OSA不仅仅是一个解剖问题。累积证据表明超敏化的化学倒置反馈回路(IE。高环增益)是涉及大约三分之一的患者的关键可修改因子[2那4.那12-14].在OSA患者中,但只有轻度解剖缺陷,循环增益升高[10那12,是呼吸暂停严重程度的重要决定因素[12那15].作为治疗目标,可以用氧,乙唑胺和二氧化碳降低回路增益[2-4.],一种在高环增益的患者子集中特别有效的方法,但不在具有低环增益的患者中[2那3.].同样,睡眠呼吸暂停的解剖治疗在具有过高的环路增益的那些中可能是无效的[16].因此,底层的环路增益的测量可以使临床医生提供明智替代疗法的患者对他们来说,CPAP是不能容忍的或无效的。
我们的目标是弥合科学知识与OSA病理生理学和临床实践之间的差距,以允许OSA的非致原因被靶向治疗。为实现这一目标,目前的研究提供了一种创新的非侵入性方法,可以从标准临床睡眠记录(多组织术)中量化OSA患者的环路增益。在这里,我们通过拟合包含ChemoreFlex响应(增益,时间常数和延迟)的简化控制系统模型来测量环路增益[17自发性阻塞性睡眠呼吸暂停(OSA)通气模式唤醒的通气反应。首先,我们在一个呼吸控制模型中使用数学模拟验证了我们的无创方法[4.那17-19].其次,我们应用了我们的方法来测量OSA患者的基线多核心摄影的环路增益,并将其值与侵入性测量标准进行比较。最后,我们测试了我们的方法是否可以通过氧气检测到环路增益的已知减少[2]和乙酰唑胺[4.,并试图预测这些疗法的成功反应。
理论
环路增益是控制通气的反馈环路的输入-输出函数,它决定了在通气“扰动”(呼吸暂停/低呼吸导致的通气减少)之后的通气“响应”(增加的通气努力或“驱动”)的大小和时间过程。环路增益(响应/扰动)的大小代表通风控制系统的灵敏度。
抑制阻塞性呼吸暂停期间的环路增益
我们方法的关键在于识别阻塞性Apnoeas /低钠释放型逆向控制系统的干扰,改变动脉血液,又提高透气驱动器(V.驾驶).这个上升V.驾驶然后显示为呼吸暂停/低通气终止时气道重新打开时的过度通气程度。原则上,OSA的自发扰动和响应提供了量化环路增益的必要信息(在线补充材料)。
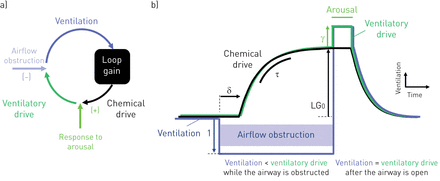
简单地说,我们的模型V.驾驶为“化学驱力”(V.化学)是对二氧化碳升高和氧气减少的反应,以及伴随着觉醒而产生的非化学或“清醒”的呼吸驱动(V.唤醒) (无花果。1A) [20.那21]: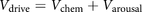 (1)
(1)
该方法的数学基础。a)是表示觉醒和气流阻塞的影响的反馈环路控制通风的示意图。通气驱动是化学驱动器和响应于觉醒(γ)(方程1中的主要文本)的总和。气流阻塞规定,从预期的水平降低了通风的干扰(IE。通气的驱动器)。相应地,由化学控制系统(环路增益)决定的化学驱动上升。b)通风减量过程中化学驱的时间过程(例如阻塞性hypopnoea)。化学驱动的上升是由决定其增益(LG0.),时间常数(τ)和延迟(δ)(主要文本中的等式2);当气道重新打开时,这些系统特征在通风时显示。
的时间过程V.化学本身是由以前的通风水平决定的(V.E.)和一个标准的三参数,一阶模型[17那19那20.]: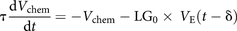 (2)
(2)
其中,δ为延迟时间(主要是肺与化学受体之间的循环时间),τ为特征时间常数(例如由于二氧化碳在肺和组织中缓冲的时间进程)和LG0.是稳定状态的环路增益(无花果。1B.).V.唤醒被建模为伴随有评分的脑电图(EEG)唤醒的呼吸驱动(γ)的持续增加[20.那21].具体来说,在觉醒,V.唤醒=γ,否则,V.唤醒= 0。
该模型输出的估计V.驾驶依赖于观测到的变化的信号V.E.唤醒的存在或缺失(模型输入)。为了表征系统,参数(δ, τ, LG0.和γ)调整直到V.驾驶最适合观察V.E.呼吸通畅时(当V.E.反映了V.驾驶).然后使用这些参数来计算任何频率的环路增益的大小(F) 使用: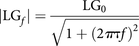 (3)注意,环路增益取决于干扰的定时(频率)(在线补充图S1)。为了与阻塞性睡眠呼吸暂停的动态保持一致[4.]我们的循环增益主要措施是在F= 1·分钟循环-1(LG1).为了评估反馈响应的整体时序特性,我们量化了自然循环周期T.N(T.N如果系统不稳定,则作为周期性呼吸的循环持续时间,并且被定义为导致“在相位”反馈响应的正弦扰动期间。实质上,更高T.N表示到通气刺激较慢的响应化学。
(3)注意,环路增益取决于干扰的定时(频率)(在线补充图S1)。为了与阻塞性睡眠呼吸暂停的动态保持一致[4.]我们的循环增益主要措施是在F= 1·分钟循环-1(LG1).为了评估反馈响应的整体时序特性,我们量化了自然循环周期T.N(T.N如果系统不稳定,则作为周期性呼吸的循环持续时间,并且被定义为导致“在相位”反馈响应的正弦扰动期间。实质上,更高T.N表示到通气刺激较慢的响应化学。
方法
计算模型验证
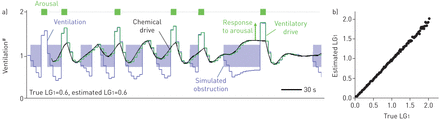
作为第一个验证步骤,我们模拟OSA通过强加阻塞性事件和觉醒我们的数学模型(方程1和2)。只需使用通风和觉醒的信号,我们应用我们的方法来恢复底层环路增益。估计和真实的环路增益之间的协议是作为我们的方法的初步验证。在网上补充材料中提供的详细信息。
在OSA环路增益量化:比较标准公布
然后,我们将我们对发布标准(CPAP滴)的循环增益的衡量标准进行了比较。我们检查了28名患者,他是一个更大的生理调查的子集[10那22].所有呼吸暂停症患者(AHI)⩾15事件·h-1我们的分析包括了在我们附属临床实验室(前马萨诸塞州睡眠健康中心)进行的研究(在线补充图S2)。进行完整的临床多导睡眠描记,包括脑电图和鼻压气流,并根据标准评分[23].发表的环路增益(和其他生理特征,包括解剖/折叠性)的标准测量是通过操纵CPAP水平在额外的晚上进行的[4.那17],并拟合三参数模型(公式2)与从次治疗口罩压力转换为治疗口罩压力后的通气超调量。
检测与氧和乙酰唑胺减少环路增益
最后,我们测试了我们的方法是否可以使用仅使用唤醒和通风信号来检测与干预的循环增益的已知降低。为实现这一目标,我们将我们的新方法应用于OSA患者的多仪表录制[2那4.(无法检索发表的研究中12名患者中的3名患者的原始多导睡眠描记图数据,但可以纳入另外两名未完成完整方案的患者的未发表数据;N =11)或乙酰唑胺(本分析使用了已发表研究的所有数据;n = 12)。
数据分析
我们的环路增益估计是使用来自自发性呼吸性OSA患者的常规多导睡眠图信号进行的。简单地说,7分钟的平卧非快速眼动睡眠包含一个或多个评分的阻塞性呼吸暂停/低呼吸暂停,使用软件程序自动识别。选择7分钟的持续时间为~ 10个循环梗阻事件提供时间(基于~ 40 s的平均事件间间隔),这被认为足以进行分离V.化学并以总通气输出觉醒的贡献。重要的是,使用类似的窗口长度不改变在这项研究中所呈现的结果的意义(在线补充图S6)。鼻压(平方根变换)作为通气流量的替代[24,并进行整合(未校准潮气量×呼吸频率),并通过平均值进行归一化以提供V.E.用于随后的分析数据。我们创建了一个明确的呼吸到的呼吸值的时序EEG觉醒(1 =觉醒,0 =无觉醒)和得分阻碍呼吸(1 =无阻碍,0 =阻塞)。使用这些数据,我们的模型(等式1和2)拟合来确定的系统参数(并且因此环路增益),用于每个历元的最佳集合;中值被报道为每一个病人。
为了与CPAP下降测量的环路增益(主要在睡眠的前4-5小时)进行比较,我们使用了可用的多导睡眠图数据的前50%来控制预期的夜间时间效应。否则,用整晚确定的环路增益来描述治疗效果和与临床参数的关系。
统计分析
相关性分析用于评估我们对循环增益的测量与发布标准(CPAP下降)之间的关系,并评估多个附加变量之间的关系。学生的T检验用于比较我们对氧气和乙酰唑胺的环路增益的测量,并在这些药剂上评估其他变量的变化。P <0.05被认为是统计学意义。
结果
计算模型验证
我们的模拟OSA数据的每个时期的环路增益测量与±0.09的95%置信区间内的已知环路增益匹配,偏差可忽略不计(无花果。图2a-b).
数学模型的验证。a)实施例的仿真示出了回路增益被精确地从通风回收在阻塞性睡眠呼吸暂停的一个模型(环路增益,LG1是将1个周期·分钟的反应-1干扰)。阴影区域表示阻塞的时期。估计的化学驱力(实心平滑黑线)精确地叠加在真实的化学驱力上(由于接近完美的重叠,虚线不可见);同样,在没有障碍物的情况下,估计的通风驱动(绿色楼梯线)紧密地覆盖在观测到的通风(蓝色楼梯线)上。b)群仿真数据表明,该方法准确地揭示了模型给出的真环路增益。模型参数:延迟12秒,时间常数12.5秒,对唤醒的反应0.4(40%呼气换气)。阻塞性事件是通过将控制器增益减半(电阻加倍)在随机时间以分级方式进行三次或三次以上呼吸而造成的。在终止80%的阻塞性呼吸事件和1%的通畅呼吸时进行两次呼吸唤醒。#:标准化使得1 = Eupnoea。
在OSA环路增益量化:比较标准公布
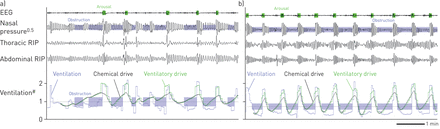
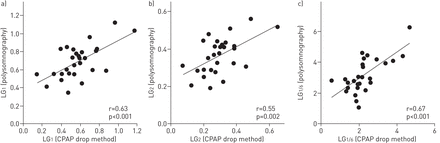
主题特征详细说明表1.实施例示出的痕迹的患者低和高的环路增益的环路增益推定被呈现在图3..组数据表明,我们的测量与使用CPAP下降估计的环路增益值(无花果。4.和在线补充图S3)。
估计使用诊断多导睡眠监测环路增益。例如迹线示出了具有时期)相对低的回路增益(响应于1个周期·分钟-1干扰(LG1)= 0.6)和b)比较高的环路增益(LG1= 1.1)。请注意,通风驱动(化学驱动+对唤醒的反应)在无阻碍的气流期间与通风密切合动。环路增益决定了化学驱动的增加,响应于通风的减少。脑电图:脑电图;RIP:呼吸道电感体积描记。#:标准化。
将本方法与连续气道正压降法测量环路增益进行了比较。在包括a)“中频”(1周期·分钟)在内的频率范围内观察到一致-1(LG1), b)“高频”(LG2)和c)“低频”(LG1/6;6分钟)。请注意,环路增益(化学驱动器对通气的降低)是频率的函数(例如(时间)通气干扰。
我们还观察到循环增益和OSA严重程度之间的重要关联(LG1相对你好;r=0.72, p<0.001),非rem相对优势相对REM阻塞性睡眠呼吸暂停综合症(LG1相对REM AHI减去非REM AHI;r=−0.46,p=0.02)和相邻呼吸暂停/低呼吸持续时间的中位数(LG1相对inter-event间隔;r =−0.47,p = 0.01)。我们没有观察到测量环路增益与解剖/折叠性之间的混杂关系(在线补充图S5)。
检测与氧和乙酰唑胺减少环路增益
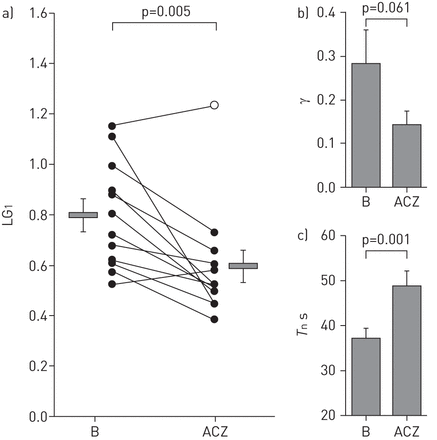
正如预期的那样,与基线相比,我们估计的氧处理环路增益下降(无花果。5A).氧的其他变化包括还原γ (无花果。5B.)和增加T.N(无花果。5C).同样,循环增益与乙酰唑胺(无花果。6A);还有一个趋势达到γ(无花果。6B.)和显著更长T.N(无花果。6C)相对基线。
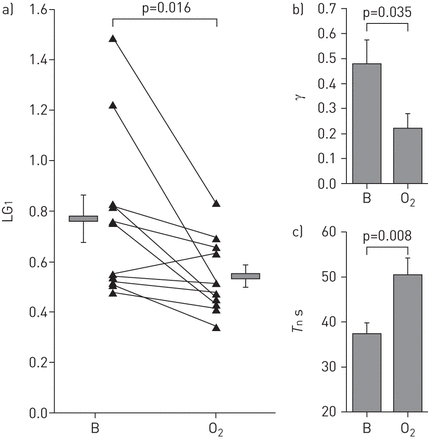
用氧气检测环路增益的降低。a)回路增益降低(响应1个周期·min-1干扰(LG1))用氧气相对基线(B)。B)减少到觉醒(γ通气反应),以平均值通风的一小部分,与氧。c)在反馈系统的自然循环周期(T.N)用氧气玫瑰(IE。反馈更为迟缓)。数据以平均值±表示扫描电镜。
用乙酰唑胺(ACZ)检测回路增益的减少。a)回路增益降低(响应1个周期·min-1干扰(LG1与ACZ))相对基线(B)。B)唤醒通气反应(γ)的减少,作为平均通气的一个分数,ACZ。c)在反馈系统的自然循环周期(T.N)玫瑰与acz(IE。反馈更为迟缓)。请注意,在一个主题中,LG1由于阻塞性事件不足,其他变量未从ACZ的阻塞性睡眠呼吸暂停模式中测量。开圆表示持续气道正压降法证实患者环路增益随ACZ意外上升。数据以平均值±表示扫描电镜。
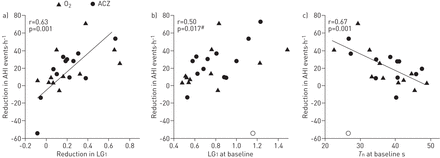
氧和乙酰唑胺对环路增益的减少与OSA严重程度的改善密切相关(无花果。7A)如先前所述[2那4.].LG较高的患者1(无花果。7B.)和更快T.N(无花果。7C.)在基线上表现出循环增益治疗的AHI更加减少。
预测用氧和乙酰唑胺(ACZ)降低环路增益的反应。a)当治疗诱导环路增益在1个周期·分钟内下降更大时,氧或ACZ睡眠呼吸暂停严重程度的降低更大-1干扰(LG1).b)可以预测降低呼吸缺水症指数(AHI)先验通过高基线LG1c)低基线循环期(T.N);也就是说,响应者的反馈响应比无反应者更敏感和快速的反馈响应。异常值(打开圆圈)其LG1从(b)和(c)的协会中排除了大大大大而意外地(由连续的正气道压降法确认),因为意图是检查AHI上降低循环增益的有效性。AHI:呼吸暂停症症指数。#:斯皮尔曼等级相关性。
讨论
我们的研究表明,通过使用阻塞性睡眠呼吸暂停患者的自发呼吸模式,环路增益可以从常规临床多导睡眠描记术中量化。我们使用几个独立的方法确认了我们的测量的有效性。首先,在OSA的数学模型中,我们从呼吸模式估计的环路增益与已知的环路增益精确匹配。其次,在OSA患者中,我们的测量与使用CPAP滴度的实验测量环路增益密切匹配。最后,我们的方法跟踪了氧和乙酰唑胺治疗后环路增益的减少,并从基线多导睡眠描图预测环路增益降低治疗的可能应答者。因此,我们已经全面测试了一种临床可行的方法来量化呼吸控制对OSA的贡献。这种新方法为临床医生针对特定个体的OSA非解剖机制进行治疗打开了大门。
与可用文献一致
以前有几种方法被用于从自发呼吸来描述呼吸控制,但仅限于使用有创测量呼吸驱动[25]或者在气道可以被假设打开时的情况[16那26-28].在中枢性睡眠呼吸暂停(Cheyne-Stokes呼吸)患者中,我们最近证明呼吸模式(呼吸暂停持续时间/周期持续时间)与潜在环路增益唯一相关,并为可能的治疗反应提供重要线索[16].我们的方法结合了以前采用的概念来测量来自自发OSA模式的循环增益:我们的方法是“自动增加”,模型输出(V.驾驶)依赖于它自己以前的值(V.E.)26;它通过比较预测来处理间歇气流阻塞(非谐波干扰)V.驾驶仅当气道无阻碍时(通过加权最小二乘),才能输出到观察到的通风17并通过“减去”其附加的非化学影响来合并唤起V.驾驶[21那29.].
我们的方法确定了与文献一致的通风控制变量的值。平均而言,我们的循环增益值的幅度相似,从CPAP估计在一系列范围内F(无花果。4.).Furthermore, chemoreflex delays were estimated to be 7–16 s (mean±SEM.10.4.±0.4 s), consistent with the lung–chemoreceptor delay time [30.].Chemoreflex(〜2分钟)的时间常数类似于报道的化学倒置对二氧化碳的响应的值[31.].此外,我们测量的环路增益在氧和乙酰唑胺治疗中都下降了,正如这些治疗的已知稳定效果所预期的那样通过减少化学敏感性[32.]和植物增益4.], 分别。我们观察对唤醒的通气反应的~50%的减少也与生理数据一致[20.].对于典型的基线值T.Nof ∼38 s in our study (无花果5度和6C和在线补充表S1)的分数接近于∼37T.N见于特发性中枢性睡眠呼吸暂停患者[30.].此外,我们的结果增加了T.N随着乙酰唑胺和氧气的一致性,随着这些疗法两者引起的周期性呼吸的循环持续时间增加[16那33.].
我们另外将我们的环路增益值与来自氧气的发布标准进行了比较[2]和乙酰唑胺[4.] 数据。我们的环路增益估计与“比例辅助通风”(汇集和后氧气数据)和CPAP下降方法(归类和后乙酰唑胺数据)(在线补充图S7)进行密切匹配。本协议对我们的技术提供了进一步的有效性。
临床意义
OSA在很大程度上由于CPAP缺乏有效的疗法而仍然显着下降。这一主要问题激发了对对OSA的病理生理贡献的简单方式调查。方法以非侵略性评估解剖呼吸暂停的解剖贡献(例如颈围、声咽测量、Kushida指数和强迫振荡)已经被认为是有前途的[34.-36.].然而,在临床中对呼吸控制对阻塞性睡眠呼吸暂停的作用进行无创评估仍然是难以捉摸的。可用的方法需要病人的干预[3.那17那37.],额外的测量(例如终止气体或肺动脉压力)[25那26都扰乱了正在调查的阻塞性睡眠呼吸暂停综合症的模式(例如需要CPAP或清醒)。我们测量环路增益的方法可以应用于使用标准睡眠软件记录的常规多面动力图数据,并且不需要手动分析超出呼吸事件和唤醒的评分;因此,累积了可忽略的额外费用。该方法可以应用于各种临床观察到的睡眠呼吸暂停的表现(阻塞性,并且原则上,中央和混合事件;在线补充图。S8)并且能够在单独的OSA患者中确定通气稳定性原位当它最相关的时候。该方法的计算每位患者在标准个人计算机上占用〜10分钟,因此可以集成在典型的隔夜多核摄录工作流程中。我们目前的软件(在线补充材料)需要使用PolySomNography数据(使用标准标准进行评分)从临床睡眠软件导出,然后以Matlab(Mathworks,Natick,Ma,USA)导入分析的格式。有兴趣的临床医生/调查人员可以联系作者进行技术援助。
我们的方法旨在使具有呼吸控制表型(高环路增益)的患者的临床识别成为可能,这些患者的痛苦预期对稳定呼吸控制的治疗反应相对较好[2那3.那10].我们证明了一个高环路增益和一个快速T.N在基线(暗示快速作用的颈动脉 - 体受累)预测,当在医学上降低环路增益时,对OSA的更大抑制。更高的循环增益(LG1> 0.7)预测AHI的减少⩾20事件·h-180%的灵敏度和67%的特异性;而且更快T.N(<40 s)预测该反应的敏感性为80%,特异性为75% (无花果。7B.c)(选择的临界值使敏感性和特异性最大化)。这种反应在测试前的概率为~ 40% (无花果。7.),基于我们技术的靶向治疗将使阳性预测值大约翻倍(大约三分之二基于高环路增益治疗的患者现在将显示出成功的反应)。同样,对于大多数低环路增益患者可能无效的治疗试验将被避免(阴性预测值为83%)。为了进一步推进我们的方法,有必要检查:1)纳入额外的OSA特征,包括解剖措施(解剖/塌陷性和临界气道闭合压力),是否能进一步提高预测价值;2)我们的方法在预测通过环路增益降低疗法成功解决OSA和后续后遗症方面的应用(例如在一项随机对照调查中。
方法考虑因素
我们的方法有几个限制。首先,我们的研究分析了从回顾性的生理研究中的数据,要求参与者符合CPAP。这些参与者可能更习惯于睡眠仪器,并且预计该组的多酷科图信号质量比在参加初步诊断研究的诊所的人们中可能预期的那些。可能需要开发标准以在此类患者中自动排除信号质量差的差。其次,我们的措施需要存在于通风中的自发扰动。虽然我们的方法理论上可能适用于对照中观察到的微妙干扰(如我们以前的工作中26)和轻度阻塞性睡眠呼吸暂停(OSA),我们选择首先在表现出严重紊乱、治疗可极大影响健康结果的中至重度OSA患者中验证该方法。第三,我们的方法不能确定环路增益升高(增加化学反射灵敏度)的机制相对增加植物生长),尽管包括潮汐末二氧化碳测量将使这种测定可行[26].值得注意的是,它是循环增益,确定振荡行为是否会随之而来,因此,原则上,循环增益是确定通风的反馈控制是否是OSA抑制的可能具有可算法的变量。第四,鉴于当前研究中的环增益与OSA严重程度(AHI)之间的密切关系,我们担心气流阻塞的严重程度(由于气道可折及率)可能具有影响的环路增益估计。然而,我们发现在研究患者的呼吸道脾气性和循环收益的黄金标准措施之间没有发现混淆关系(在线补充图S5)。最后,我们使用线性的鼻压而不是肺炎乐记录仪来测量通风。鼻压提供了不齐全的通气信号,其灵敏度可以随着套管的运动而相对于鼻孔或多种口腔呼吸而变化过夜。然而,环路增益是不需要校准的无单位测量,并且使用相对较短的时期(7分钟,最多〜10个事件)意味着敏感度大多在每个时代内保存。对肺气孔流量的要求将排除我们在临床环境中广泛使用我们的方法,这项研究的主要目标。尽管存在这种实际问题,目前的研究评估了来自典型的实验室临床环境的数据,并且能够有效地确定环路,并预测治疗反应。
进一步的应用
我们的方法提供了一种衡量标准V.驾驶在活动期间,因此铺平了非侵入性地量化其他关键神经生理表型特征的方式(例如唤醒阈值和肌肉反应)促成OSA。例如,低唤醒阈值可以作为前面的令人讨论的低通风驱动,并且可以预测对镇静剂的响应性[5.].同样,在通风方面的改善V.驾驶上呼吸道肌肉的上升和扩张会反映出对阻塞的代偿反应[17那38.];减少环路增益或提高唤醒阈值的药物可能是最有效的,在这类患者中,他们有能力恢复肌肉活动,并自行实现稳定的呼吸。
结论
由于缺乏评估临床环境中OSA的病理生理机制,睡眠医学受到了极大的阻碍。我们的研究提供了一种新颖的验证的方法,可以从标准多面体摄影量化对OSA的通风控制贡献。这种临床上可行的来量化环增益的方法不需要患者干预或专用测量。我们设想了对个人中OSA负责的机制的知识将使拯救疗法能够被引导至阳性反应可能性最高的患者。
致谢
我们非常感谢劳伦·赫斯,帕梅拉·迪扬和Erik Smales在睡眠障碍计划,布莱根妇女医院(波士顿,MA,USA)为他们提供技术援助。
脚注
本文提供了补充材料www.qdcxjkg.com.
支持声明:这项工作得到了美国国家卫生研究院(授权5R01HL048531-16,1001HL090897-01A2,1K24HL093218-01A1和1P01HL095491)和澳大利亚国家卫生和医学研究委员会(NHMRC)项目赠款(1064163)。S.A. Sands由美国心脏协会博士后团契支持11post7360012,目前由NHMRC C.J.Martin奖学金(1053201)和R.G。孟刊奖。B.A.爱德华兹得到了NHMRC C.J.Martin奖学金(1035115)的支持。D.J.Eckert由NHMRC R.D. Wright Fellowship(1049814)提供支持。
利益冲突:可以在本文的在线版本旁找到披露www.qdcxjkg.com.
- 收到了2014年4月2日。
- 公认2014年8月14日。
- 版权©2015人队