摘要
虽然有很强的相关性之间的口头/ oro-nasal呼吸和呼吸暂停/ hypopnoea指数阻塞性睡眠呼吸暂停患者在清醒和正常鼻阻力,它仍然是未知的潜在的药物预防是否在睡眠时鼻塞可以降低口腔/ oro-nasal呼吸,增加鼻呼吸和随后降低呼吸暂停/ hypopnoea指数。本研究评估鼻充血剂与皮质类固醇联合使用对呼吸路径模式和呼吸暂停/低呼吸指数的影响。
21对阻塞性睡眠呼吸暂停(平均呼吸暂停/低通气指数每小时31.1事件),并在觉醒正常鼻阻力以1周的鼻曲马唑啉和地塞米松治疗1周相比鼻安慰剂治疗的随机交叉试验的患者。在每个治疗期的开始和结束,患者接受鼻阻力测量和多导睡眠过夜呼吸路线模式的服务员测量。
与地塞米松曲马唑啉鼻用在口腔/口鼻呼吸时期降低和鼻呼吸历元随之增加,并通过21%呼吸暂停/低通气指数的平均降低相关联。在鼻呼吸时期的变化呈负相关于呼吸暂停/低通气指数(该更换的R年代= 0.78;p < 0.001)。
综上所述,鼻腔曲马唑啉联合地塞米松治疗阻塞性睡眠呼吸暂停患者清醒时鼻腔抵抗正常,可恢复鼻腔呼吸期优势,并可适度改善呼吸暂停/低呼吸指数。
摘要
鼻用曲马唑啉联合地塞米松治疗OSA患者,可适度恢复鼻腔呼吸期,改善AHIhttp://ow.ly/mxu4T
介绍
人类优先呼吸通过鼻道,其目的是过滤、加热和湿润吸入的空气[1]。在睡眠期间,健康受试者自由鼻部疾病的估计吸气通过口腔中的总通风的只有约为4%[2],但是,当鼻塞发生时,口服呼吸的比例增大和阻塞性呼吸暂停出现打鼾[3.,4]。因此,增加的鼻阻力被认为是阻塞性睡眠呼吸暂停(OSA)的独立危险因素5]。
尽管鼻塞和OSA之间的关系,提高对OSA严重性鼻气道通畅的治疗效果仍然猜想的一个点[6]。事实上,在OSA患者鼻内皮质类固醇的给药鼻炎已显示改善嗜睡和减少呼吸暂停/低通气指数(AHI)[7,而使用局部减充血剂、外鼻扩张器和鼻腔手术的结果不一致[8]。
本研究的作者已经证明了AHI与OSA患者口腔/口腔-鼻部呼吸期以及在清醒状态下的正常鼻阻力之间有很强的相关性[9]。此外,K奥et al。(10的研究表明,鼻阻力表现出很大的变异性,并可能在睡眠期间增加。因此,我们可以假设,OSA患者在清醒时表现为正常的鼻阻力,而在睡眠时则表现为夜间鼻阻力增加,这可能使患者倾向于口/口-鼻呼吸,并诱发呼吸暂停/低呼吸。因此,通过药物预防阻塞性睡眠呼吸暂停(OSA)患者夜间鼻塞可能会减少口腔/口腔-鼻呼吸,最终通过减少呼吸暂停/低呼吸降低对OSA有益。此外,评估这种药物干预睡眠可能是了解OSA患者上气道生理学的重要一步。
因此,本研究旨在探讨通过药物预防鼻阻塞以确保睡眠时鼻道气道通畅是否可以改变呼吸路径模式,从而减少OSA患者清醒时鼻阻力正常的呼吸暂停/低呼吸次数。一种快速作用的鼻减充血剂与鼻用皮质类固醇的结合,可减轻阻塞性睡眠呼吸暂停综合征相关的鼻炎症[11,12],将被利用。我们的目的是测试的假设是应用这种组合减少口/口-鼻呼吸,随后AHI。
方法
研究对象
谁提到,从2010年4月至2012年1月“Evangelismos”,雅典,希腊总医院睡眠障碍中心连续病人,疑似睡眠呼吸障碍被招募。登记标准如下。1)AHI>每小时10个事件在基线;2)在仰卧位置测量用活性前鼻测压(<3.0 CMH正常鼻阻力2O·L−1·s);3)近期无涉及上气道的手术;4)每小时中枢呼吸暂停少于3次,占总呼吸暂停的5%;5)未使用已知会影响鼻耐药的药物(抗组胺药和减充血药,等等);6)没有上限或下呼吸道疾病,包括鼻过敏史;和7)禁止吸烟。排除标准被认为是OSA的与研究过程期间持续气道正压(CPAP)治疗。此前在研究招生,每个参与者提供签署知情同意书。该研究经医院伦理委员会批准。
协议
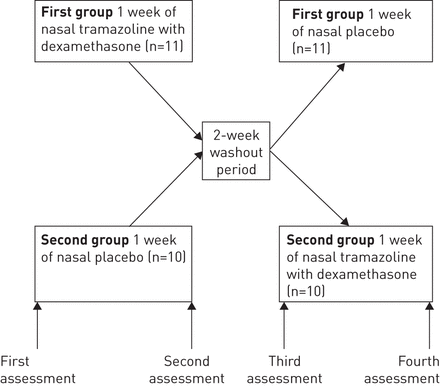
采用随机、双盲、安慰剂对照、交叉设计(图1)。使用随机数表,受试者被随机分为两组。第一组患者最初进行1周,随后用2周的清除期鼻曲马唑啉和地塞米松(每天两次施用)和1星期的相同寻找氯化物鼻安慰剂(钠,0.9%的溶液治疗的疗法;应用程序每天两次)。第二组的患者最初接受治疗1周的鼻腔,随后安慰剂2周清除期1周鼻曲马唑啉和地塞米松治疗。被采用的1周的治疗方案之间的2周的洗脱期,因为所需要的药物消失效果的时间在〜1周[13,14]。这些患者在每个治疗期的开始和结束都接受了四次评估。每一项评估均包括夜间多导睡眠描记术,并同时测量呼吸路径模式(口腔、鼻和口鼻呼吸期),如前所述[9,以及鼻腔阻力测量。本研究已在公共可访问数据库中注册www.clinicaltrials.gov(NCT01601509)。
研究协议。这项研究是根据随机、安慰剂对照、交叉设计进行的。在第一次评估后,患者接受1周的鼻用曲马唑啉和地塞米松或鼻用安慰剂治疗,然后是2周的洗脱期和1周的其他方案的治疗。在每个治疗期的开始和结束时,患者都要接受一项评估,包括一整夜的多导睡眠描记术,同时测量呼吸路径模式和鼻阻力。
Rhinomanometry
对于每一个主题,鼻腔气流阻力测量多导睡眠图在晚清醒没有拥挤的消除,首先,在直立坐的位置然后在仰卧位躺十分钟后,由活动前rhinomanometry (pdd - 301 / r,活塞,布达佩斯,匈牙利)使用标准协议(9]。有关程序采纳了国际建议[15]。简单地说,病人穿了紧密贴合面罩未扭曲鼻孔或鼻瓣,并通过呼吸只有一个鼻孔(第一左边,然后右)与口封闭。压力探测器被放置在对侧闭塞鼻孔不被测试的开口。总电阻然后自动从两个单边测量计算。鼻阻力在150帕的横跨鼻通道的压力差给出。前鼻测压需要最少的合作,并提高了可重复性率和最小的故障率[15]。
障碍的方法
在每个受试者进行;多导睡眠图诊断(Medcare FLAGA,雷克雅未克EMBLA S7000)的满夜。以确定睡眠阶段,脑电图(具有四个通道:C4-A1,C3-A2,O2-A1和O1-A2)获得,眼电图和submentalis肌肉的肌电。动脉血氧合血红蛋白在录制时使用手指脉搏血氧计的。放置在胸廓和腹部;胸腹游览通过呼吸努力传感器(Medcare FLAGA XactTrace皮带设有呼吸感应体积描记(RIP))定性地测量。打鼾用振动打鼾传感器和身体姿势与身体位置传感器检测。插入鼻孔的开口并连接到独立的通道;设置在嘴和鼻插管/压力换能器的前面(Medcare FLAGA 21英寸/ 53厘米);气流被使用口腔热敏电阻(Medcare FLAGA口服流量传感器)监视如先前所述[9]。所有变量用数字采集系统(Somnologica 3.3;Medcare Flaga)。
药物治疗
鼻腔减充血剂(盐酸曲马唑啉120磅)和鼻腔皮质类固醇(地塞米松-21异烟酸20磅/剂)的联合使用(Dexa-Rhinaspray N;勃林格殷格翰,德国殷格翰)。曲马唑林(咪唑啉衍生物)是一种鼻充血药,在使用后30至210分钟达到最大效果[11],而鼻地塞米松可以减弱与OSA [相关的鼻炎12]。
数据分析
药物编码在随机化期间维持,只有在完成数据分析后才被打破。睡眠阶段以30秒为周期手工计分[16]。阻塞性呼吸事件按标准评分[16,17]。因此,呼吸暂停被定义为>在持续呼吸努力存在的10秒内没有气流[16]。低血氧饱和度被定义为胸壁运动幅度小于基线水平的约70%,持续>10 s,并导致血红蛋白饱和度至少下降4% [17]。每小时睡眠中呼吸暂停和低呼吸次数称为AHI,而每小时睡眠中呼吸暂停、低呼吸和呼吸努力相关唤醒次数称为呼吸窘迫指数[16]。
呼吸路线通过使用口腔和鼻传感器信号来评估,根据主要的呼吸路线将每30秒划分为鼻、口腔或oro-鼻部,并以总睡眠时间百分比(TSE)表示,如前所述[9]。在多导睡眠图校准期间,通过定期检测,精心排除了口鼻通道之间的交叉污染。因此,我们要求受试者通过鼻子正常呼吸30秒,随后,通过嘴在仰卧和侧位中再呼吸30秒,以便我们可以验证每个传感器都是被单独激活的。我们在记录过程中不断检查传感器,避免错位。所有的测量结果都由一名研究人员进行分析以确保一致性,所有的多路径睡眠记录都由一名经验丰富的睡眠技术人员进行评分,随后由同一名研究人员进行审查,该研究人员不知道患者的群体身份。
终点
主要成果是AHI。次要终点包括鼻阻力值,呼吸途径图案和Epworth嗜睡量表(ESS)评分作为主观嗜睡的量度[18]。
统计分析
计算80%的功率的基础上的最小样本量和双面0.05显着性水平(G *电源软件版本3.0.10;弗朗兹福勒,基尔大学,德国基尔)。能够检测的药理学干预后的每小时5个事件AHI的变化的样本大小是使用来自我们以前的研究中获得的标准偏差估计[8]。临界样本量估计为19例。数值以平均值±表示sd或使用Kolmogorov-Smirnov检验正态分布后的中位数(四分位数范围)。根据变量的分布,使用参数(配对t检验)或非参数(Wilcoxon符号秩和Spearman秩)检验。资料采用J方法进行分析的和Kenwerd(19]。比较各研究阶段的输入数据,即。在在清除期结束时的研究和开始时,用配对t检验进行。每个变量的治疗效果,使用在治疗结束时的值减去在治疗开始时的值之间的差来估计。之间的治疗效果差异曲马唑啉鼻与地塞米松和鼻安慰剂使用Wilcoxon符号秩检验进行比较。变量之间的关系是由斯皮尔曼等级相关系数来确定(R年代)。双尾p值<0.05被认为具有统计学意义。
结果
共有21例患者(13名男性)入组并顺利完成研究。基线人口统计数据和患者特征在文中有详细说明表1。11例患者随机分为第一组,10例为第二组(图1)。
研究进入和洗脱后
每个研究阶段的患者特征显示在表2。未观察到负载对测量参数的影响。可以看出,在AHI、呼吸窘迫指数、鼻阻力和呼吸路径模式上,进入第一阶段研究之间无显著差异(图1;)及预试期结束后(图1第三次评估)即。进入第二阶段的研究。与第一次评估相比,第三次评估只增加了总睡眠时间和快速眼动睡眠时间。
治疗效果的差异
中总结了治疗效果的差异表3。鼻部曲马唑啉和地塞米松组与对照组比较,鼻部呼吸期、仰卧位AHI、呼吸窘迫指数、鼻阻力、口腔呼吸期、口鼻呼吸期和非快速眼动睡眠时间均减少,而鼻部呼吸期、最小氧饱和度和快速眼动睡眠时间均增加。鼻用曲马唑林和地塞米松组与鼻用安慰剂组ESS评分变化无差异。
地塞米松鼻用曲马唑啉治疗1周后AHI的变化与鼻呼吸期的变化呈负相关年代= 0.78;p < 0.001) (图2一个)。相反,使用鼻安慰剂治疗1周后AHI的变化与鼻呼吸期的变化没有相关性(R年代= 0.38;p值= 0.055)(图2 b)。此外,鼻阻力1周的治疗后与地塞米松曲马唑啉鼻的变化不与任一AHI的(该更换的R归属关系年代= 0.126;p=0.234)或鼻呼吸次数的变化(R年代= 0.228;p = 0.095)。
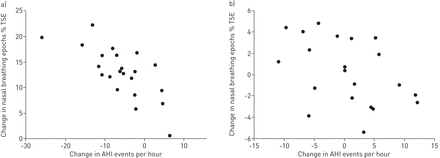
地塞米松鼻腔曲马唑啉治疗1周后鼻呼吸期变化与呼吸暂停/低呼吸指数(AHI) a变化的关系(R年代= 0.78;(p<0.001)和b)术后1周鼻腔安慰剂治疗(R年代= 0.38;p值= 0.055)。TSE:总的睡眠时期。
鼻用曲马唑啉和地塞米松治疗AHI的疗效观察
鼻部曲马唑啉和地塞米松治疗开始和结束时AHI的个体和平均值见图3。AHI平均下降21%。21例患者中,3例(14%)治疗后AHI <10个事件每小时。

鼻用曲马唑啉和地塞米松治疗开始和结束时呼吸暂停/低呼吸指数(AHI)的个体(圆)和平均值(水平线)值。
讨论
这样做的主要结果的随机,安慰剂对照,双盲,与在OSA患者在觉醒状态正常鼻阻力地塞米松鼻曲马唑啉的1个星期的应用程序的影响交叉试验是,这种疗法:1)与相关联的在口 - 鼻呼吸历元和在鼻呼吸历元随之增加的减少;2)与21%在AHI平均减少相关联;和3)在鼻呼吸时期的变化反比于在AHI的变化,使得在鼻呼吸历元的增加解释了AHI降低的方差的63.6%。
本研究结果证实了鼻呼吸与阻塞性睡眠呼吸暂停之间的病理生理通路。事实上,考虑到在夜间开始时测量到的鼻阻力比随后测量到的要低26±20%,我们认为夜间鼻阻力增加可能在鼻阻力正常的OSA患者在觉醒时出现呼吸暂停中起作用[10]。当前的研究增加了文学通过招募阻塞性睡眠呼吸暂停综合症患者正常的鼻阻力在清醒和证明药物预防的潜在夜间增加鼻阻力变化阻塞性睡眠呼吸暂停综合症患者的呼吸路径模式,减少黄鳍金枪鱼,暗示很强的相关性之间恢复鼻呼吸和改善你好。事实上,之前所有关于鼻道导气管在睡眠障碍性呼吸中的作用的研究都招募了具有鼻病理或基线鼻阻力增加的OSA患者[6- - - - - -8]。
可以解释上述相关性的因素已经在几个试验中进行了彻底的研究,并与张口/呼吸或鼻部呼吸缺失有关。因此,米euriceet al。(20.研究表明,由于上呼吸道狭窄和上呼吸道扩张器肌肉收缩效率的降低,张口会增加上呼吸道的塌陷。在同样的方向上,Morikawaet al。(21]谁观察到打开所述颚下降舌和咽后壁之间的平均距离为17.5至11毫米。同样,Kuna和R二粒小麦(22认为张口与下颌骨的下移有关,影响了咽部的直径。结合上述观察及头影测量研究[23,这表明呼吸暂停患者的下颌骨比正常受试者的下颌骨更向后部移位,因此,在OSA患者中,张口更容易导致上气道塌陷也就不足为奇了。此外,有数据表明,在鼻呼吸过程中,鼻腔气流敏感感受器的刺激通过增加口咽肌肉活动,对维持上呼吸道通畅很重要。事实上,W海特et al。(24使用4%的利多卡因局部麻醉阻断这些受体,导致睡眠呼吸障碍事件增加4倍艾斯纳尔et al。(25在清醒人类通过鼻子呼吸]测量增加颏舌肌和鼻翼肌电活动。
与我们的研究相反,很少有随机研究招募了在基线时鼻腔阻力增加的OSA患者,并调查了鼻腔药物对夜间呼吸障碍的影响。事实上,K呃et al。(26[研究了羟美他酮与前庭支架联合使用的效果,发现AHI和睡眠效率没有变化,觉醒指数仅有轻微降低,尽管鼻阻力有相当大的降低。此外,米cleanet al。(27]期间在组合夜间与外部鼻扩张器阀施加带材的羟甲唑啉的两倍。这种干预用在AHI适度减少和改善睡眠效率和体系结构相关联。K即et al。(7[研究了鼻用皮质类固醇在OSA患者鼻炎中的作用,发现鼻耐药适度降低,这与AHI的降低呈正相关。最后,Clarenbachet al。(13使用一次鼻充血药,并在睡眠期间连续测量鼻电导。作者发现在最大鼻充血期间AHI降低,因此提示鼻阻力和睡眠呼吸障碍之间的病理生理学联系。上述大多数试验的结果与目前的研究结果一致,也显示AHI略有下降,睡眠结构有所改善,如快速眼动睡眠时间的增加(表3)。
除了当前的发现的重要性,阐明研究阻塞性睡眠呼吸暂停患者的上呼吸道生理正常的鼻阻力位在基线,临床意义而言,AHI下降了21%,只有三个21个病人,特别是AHI最低的底线,有后处理AHI <每小时10事件。因此,我们的数据表明,鼻减充血剂与皮质类固醇的联合使用并不是一种有效的治疗OSA患者的方法,只能作为较轻病例的潜在治疗方法(即。AHI <每小时15个事件)或作为其他治疗方式的补充治疗。此外,应考虑长期使用鼻减充血剂与鼻类固醇合用可能产生的副作用[28]。事实上,每个疗程不应超过14天,因为长期使用会导致鼻粘膜回弹充血和皮质类固醇的全身效应[28]。因此,很明显,目前试验中使用的药物组合所获得的好处只有在短期基础上才能安全实现,因此,我们的研究结果在长期的临床相关性仍不清楚。
有些问题,目前的研究可能存在的弱点必须承认并值得考虑。首先,这项研究是充分有力的检测每小时5个事件AHI的改善,因为任何少改善是不可能临床相关。其次,鼻插管/压力换能器和口服热敏电阻的仪器来检测气流存在一些缺点已经彻底先前所讨论的[9]。虽然这些设备无突发性且易耐受,但其信号流量关系呈非线性,导致对鼻通气的低估和对口腔通气的高估,尤其是在低流量时[9]。因此,有可能只有口腔呼吸可能仍然有鼻成分,并且任何检测只有口腔呼吸可能实际上很少。第三,虽然值班的技术人员仔细检查了传感器与鼻子或嘴巴的错位,但热敏电阻位置的轻微偏差可能没有完全避免,从而导致鼻腔气流污染口腔信号。第四,在本研究中,没有连续测量鼻阻力,因此无法直接逐分钟评估夜间鼻阻力与鼻呼吸期和AHI的变化之间的关系。第五,第三次评估时快速眼动和总睡眠时间的增加(表2)可以归因于所谓的“第一晚效应” [29]。最后,ESS并不是用来评估1周内入睡倾向的变化。然而,当OSA患者接受CPAP治疗时,患者的主观嗜睡程度发生了迅速的变化,这一经验表明,ESS可能是衡量嗜睡程度波动的合适指标,即使在短期内也是如此[30.]。
综上所述,本研究结果表明,在阻塞性睡眠呼吸暂停患者清醒时鼻腔抵抗正常的情况下,鼻腔曲马唑啉与地塞米松联合应用1周可通过增加鼻腔呼吸次数而降低AHI。然而,AHI的降低是适度的,因此,保持鼻道气道通畅对OSA严重程度的治疗作用仍然是有限的。
脚注
临床试验:本研究注册可公开访问的数据库www.clinicaltrials.gov(NCT01601509)。
利益冲突:无申报。
- 收到2012年9月8日。
- 接受2013年1月27日。
- ©ERS 2013