文摘
症状性阻塞性睡眠呼吸暂停(OSA)已被证明是一个危险因素高血压和血管功能障碍,并提出了有因果联系与心律失常和心脏性猝死。
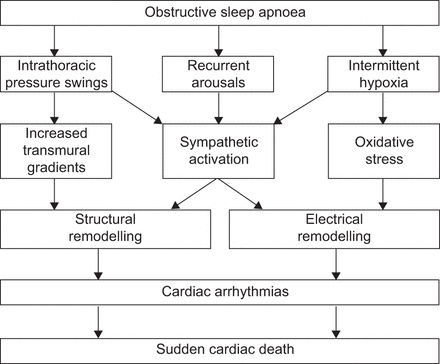
书目的数据库的搜索显示几种机制似乎支撑阻塞性睡眠呼吸暂停综合症之间的联系和心律失常:间歇性缺氧与自主神经系统激活和氧化应激增加,这可能导致心肌细胞损伤和心肌兴奋性的改变;复发性微觉醒,导致交感神经激活和冠状血管收缩;和胸内压增加负面可能机械拉伸心肌壁,因此,促进急性心肌兴奋性的变化以及心肌的结构改造。
发现横断面研究表明高患病率的阻塞性睡眠呼吸暂停患者的心律失常和高发病率与心律失常的阻塞性睡眠呼吸暂停综合症。不受控制的介入研究的初步证据表明,治疗阻塞性睡眠呼吸暂停综合症可以预防心律失常。
总之,有初步证据表明,阻塞性睡眠呼吸暂停综合症是与心律失常的发展有关。数据来自随机对照研究需要明确澄清arrhythmogenesis阻塞性睡眠呼吸暂停综合症的作用。
阻塞性睡眠呼吸暂停(OSA)是一种常见的睡眠呼吸障碍估计影响5%至56%的中年男子在西方国家,根据阻塞性睡眠呼吸暂停综合症的确切定义和肥胖的患病率1,2]。阻塞性睡眠呼吸暂停综合症的特点是瞬态机械中断的上呼吸道气流通过,可以完成(窒息)或部分(hypopnoea)。呼吸暂停或hypopnoea导致氧饱和度下降,增加吸气努力,从睡眠和微觉醒,因此,增加白天嗜睡(3]。
症状阻塞性睡眠呼吸暂停综合征(群)已被证明是一个危险因素高血压、心脏衰竭和血管功能障碍,并提出了非致命的和致命的疾病相关冠状动脉和脑血管事件。治疗阻塞性睡眠呼吸暂停综合症患者持续气道正压(CPAP)似乎减少死亡率从脑和心肌活动4- - - - - -7]。
初步数据显示,睡眠呼吸障碍之间也有关系,心律失常和心脏性猝死8]。阻塞性睡眠呼吸暂停综合症主要与过早心房复杂短运行时,窦性心动过缓、窦停顿,过早心室复合物和阵发性心房纤颤9- - - - - -11),而中央睡眠呼吸暂停(CSA)主要与房颤相关的(12]。也有证据表明心律失常之间的密切的时序关系和阻塞性呼吸暂停13]。
本文的目的是描述病理生理机制之间的联系阻塞性睡眠呼吸暂停综合症和心律失常,并概述现有证据从临床研究这种关系。可能的CSA和心律失常之间的联系,然而,不会解决综述。
搜索和识别方法研究
研究关注心律失常和阻塞性睡眠呼吸暂停综合症被确定的书目数据库,包括搜索PubMed和手动搜索的呼吸和心脏病学杂志。所有抽象数据库评估中发现的两位作者(退役军人罗西和m·科勒)来确定其潜在相关性的全面审查。随后综述了全文的研究。
机制可能支撑阻塞性睡眠呼吸暂停综合症之间的联系和心律失常
几个阻塞性睡眠呼吸暂停综合症的病理生理后果,包括间歇性低氧诱导氧化应激,复发性微觉醒和胸内的压力波动可能引发心律失常(图1),直接或通过对自主神经系统的影响。在下一节中,将讨论这些机制分别重点是对自主神经系统的影响。
可能的机制支撑阻塞性睡眠呼吸暂停之间的关系和心律失常。三个主要的机制被认为引发心房和心室心律失常。胸内的压力波动与透壁的梯度增加,施加张力部队可能导致心脏的结构改造墙壁。交感神经激活引起的周期性的微觉醒,间歇性缺氧、氧化应激和胸内的压力波动是引起电气改造和心肌电不稳定。结构和电气改造代表心律失常发作的衬底。增加氧化应激也可能引起电气改造,从而增加心律失常的风险。
间歇性低氧
在阻塞性睡眠呼吸暂停综合症,反复呼吸暂停和hypopnoea导致重复和动脉氧饱和度下降明显,夜间周期性复发。虽然还未确定是否hypoxaemic阶段,或以下re-oxygenation阶段,运用最损伤,提出了间歇缺氧诱导行动释放活性氧(ROS),通过增加交感神经活动14- - - - - -16]。
间歇性缺氧和自主神经系统
在生理条件下低氧血作用于颈动脉体通过促进换气过度和交感神经激活(14,15]。相比之下,上呼吸道阻塞,防止肺扩张和延伸vagolytic纤维的肺,抒发潜水反射(增加交感神经血管收缩的肌肉和内脏为了保持氧气输送的重要器官9])。这导致血压上升和迷走神经诱导反射心动过缓(14,15]。唤起延伸的合成呼吸增强肺外周传入纤维,这是与vagolytic响应(Herning-Breuer反射),连同arousal-related增加同情的语气,大大增加心率(14,15]。因此,应对阻塞性呼吸暂停包括增加交感和副交感心脏和外周血管。
在啮齿动物中,暴露于间歇性缺氧导致的密度增加去甲终端在三叉神经感觉和运动核(17]。然而,这种机制也导致适应不良的变化,如增加去甲脑干内的通路,从而激活髓地区(17]。髓的激活区域,和直接刺激颈动脉体的间歇性缺氧,导致交感神经系统活动和增强儿茶酚胺分泌肾上腺髓质嗜铬细胞(18,19]。
低氧血已经建议引起心搏徐缓的和tachycardic心律失常。在狗,hypoxaemic颈动脉体的刺激引起心搏徐缓的心律失常通过迷走神经的激活,这可以防止反射阿托品(15];虽然tachycardic心律失常是由于交感神经激活,可以预防ganglionated plexis消融或自主封锁14,15,20.]。
阻塞性睡眠呼吸暂停综合症患者更有交感神经活动在睡眠和清醒与控制相比,因此升高心率和昼夜高血压(以及non-dipping状态)在这些患者普遍观察到21,22]。连续的交感神经刺激重复在每个呼吸暂停可能促进颈动脉化学反射和增加交感驱动导致增加心率和收缩压上升结束时每个apnoeic事件(22]。横断面研究人类的证据表明增加心律失常与氧气的数量和程度稀释在睡眠中注册(23- - - - - -26]。有足够的来自随机对照试验的证据证明接受持续正压通气(CPAP)治疗阻塞性睡眠呼吸暂停综合症的降低交感神经系统活动(27,28]。
间歇性缺氧和氧化应激
在体外研究已经证明,间歇性缺氧和re-oxygenation周期与氧化应激增加,由于一代的ROS产生复杂的抑制我的线粒体电子传递链,提高活性降低NADPH黄嘌呤氧化酶类,减少水平的抗氧化剂(16,29日,30.]。结果从动物研究表明,氧化应激引起的间歇缺氧导致蛋白质氧化和心肌脂质过氧化反应(31日,32]。啮齿动物暴露于间歇性缺氧而产生严重的心肌细胞损伤,如肌细胞肥大、肌细胞细胞长度和细胞凋亡增加血清心肌肌钙蛋白I(就是明证上涨33,34]。此外,评估的左心室功能障碍的证据增加左心室舒张末期压力被发现在大鼠暴露于间歇性缺氧,降低左心室功能的有关的增加脂质过氧化物(31日]。这种心肌的结构改变可能导致micro-ischaemia,促进心脏repolarisation异常,从而增加对开发室性心律失常(35]。
在人类中,增强氧化应激已经建议增加心律失常的风险:消耗ATP水平,线粒体膜电位振荡,以及矩阵的钙浓度的变化2 +K+、NADH、ADP和三羧酸循环中间体(36]。这些改变产生心肌区域不均匀心肌兴奋性倾向的发展重新心律失常(36,37]。
此外,ROS可能不仅直接影响细胞内结构,但也促进颈交感反应的身体和肾上腺髓质儿茶酚胺的生产以应对缺氧(19,38]。
阻塞性睡眠呼吸暂停患者,CPAP疗法已被证明能减少氧化应激的标记在随机对照试验39]。
微觉醒
在阻塞性睡眠呼吸暂停综合症,由于通风的中断,血氧水平下降而二氧化碳水平上升,吸气努力增加。取决于个人的阈值,这可能会导致微觉醒从睡眠为了恢复正常的呼吸模式和正常化血液气体。
微觉醒和自主神经系统
在阻塞性睡眠呼吸暂停综合症动物模型,实验模拟阻塞性呼吸暂停导致微觉醒与交感神经活动增加。在狗,自发微觉醒从睡梦中有关急性心率上升由于副交感神经和交感神经的激活撤军,并可以预防同情块(40]。在猪、气管阻塞引起的微觉醒睡眠与血压升高有关,心率和冠状血管阻力(41]。α-Adrenergic受体封锁了增加血压和降低冠状动脉血管阻力(41]。
在健康受试者的交感神经活动和增加血压记录,以应对在睡眠中唤醒刺激(42]。阻塞性睡眠呼吸暂停患者,微觉醒结束时发生呼吸暂停和hypopnoeas与瞬态增加交感神经活动导致相当大的血压上升(43]。此外,由交感神经系统急性hyperactivation微觉醒引起冠状动脉血管收缩(44导致micro-ischaemia,可能会增加分散,并延长,心肌repolarisation [45]。病例对照研究,包括阻塞性睡眠呼吸暂停和打鼾患者和健康者作为对照,st段抑郁的心电图(ECG)作为代理心室micro-ischaemia观察阻塞性睡眠呼吸暂停患者而不是控制(46]。在后者中,日间和夜间st段抑郁发作相关的兴奋指数和白天尿肾上腺素分泌增加46]。
胸内压增加负
负胸廓内的压力和增加透壁的梯度
阻塞性呼吸暂停和hypopnoea与重复吸气努力对倒塌上呼吸道产生相当大的负面胸廓内的压力,这可能低至-80毫米汞柱。重复在每个apnoeic阶段,这种机制可能心脏壁和胸内的血管可能导致短期电力和长期左心室和心房的机械改造,从而增加了心房和心室心律失常的发病风险47,48]。
在体外和在活的有机体内研究心肌急性stretch-activated Ca的组织提供了证据2 +渠道产生功能显著repolarisation梯度,促进早期和延迟after-depolarisations,从而诱发室性心律失常(49,50]。类似的结果被发现在动物模型中,胸内压,负在阻塞性呼吸事件引起右心房不应期缩短,因此增加了容易过早搏动和心房纤维性颤动51]。
在人类中,穆勒操纵,一个吸气努力对一个封闭的嘴和鼻子,已经被证明是一个适当的方法诱导胸廓内的压力变化类似于这些观察阻塞性呼吸暂停期间;但是没有低氧血的混杂效应,从睡眠微觉醒,并存病通常出现在阻塞性睡眠呼吸暂停综合症患者。在穆勒操纵,胸内压的负面传播到心包腔导致左心室后负荷的增加,压强发达在左室等容的阶段,和左心室体积(52,53]。在健康受试者中,模拟阻塞性呼吸暂停或hypopnoeas与急性近端主动脉直径和增加左心室体积,根据超声心动图评估,而左心室容积和左心室射血分数减少(53- - - - - -55]。这些发现表明,重复胸廓内的压力变化在阻塞性睡眠呼吸暂停综合症可能在心律失常的发病中发挥作用,促进心脏的机电改造,就是明证最新发现(48]。
现有的证据从临床研究阻塞性睡眠呼吸暂停综合症之间的联系和心律失常
在下面几节中,证据从观察和介入研究阻塞性睡眠呼吸暂停综合症和心律失常之间的关系进行了讨论。
心房纤维性颤动,心房心律失常
最常见的心房心律失常包括心房纤维性颤动、室上过早复杂(SVPC)和室上性心动过速(SVT)。
阻塞性睡眠呼吸暂停综合症患者已经被证明在电生理电异常映射研究,如p波持续时间长,长时间的传导时间和延长窦房结恢复,以及机械的改变,如心房扩大和inter-atrial心房内机电延迟,与对照组相比,(48,58]。这些观察表明,阻塞性睡眠呼吸暂停综合症患者可能发展房颤易感性增加。此外,房颤的发展提出了与低氧血,由于夜间氧饱和度下降的数量(ODI)发现房颤的一个独立危险因素,降低夜间血氧饱和度与更高的最初成功后房颤复发复律法(59]。
关于房颤观察性研究
夜间心房纤颤阻塞性睡眠呼吸暂停患者的患病率已经估计在3%和5%之间,而普通人群的患病率在0.4%至1%之间或对照组无阻塞性睡眠呼吸暂停综合症10,23,60]。
在一项观察性研究,包括肥胖病人,阻塞性睡眠呼吸暂停患者的5年房颤的发病率约为4.3%相比,发病率2.1%肥胖病人没有阻塞性睡眠呼吸暂停综合症,从而导致房颤的风险比2.2阻塞性睡眠呼吸暂停患者(59]。
心房纤颤的患病率也被发现是高患者的冠状动脉疾病(CAD)和阻塞性睡眠呼吸暂停综合症,而CAD但没有阻塞性睡眠呼吸暂停综合症患者(分别为32%和18%)61年]。心房纤维性颤动也被更频繁地观察到在心力衰竭患者和阻塞性睡眠呼吸暂停综合症,相比与心力衰竭但没有阻塞性睡眠呼吸暂停综合症(22%与分别为5%)(62年),在肥厚性心肌病(HCM)和阻塞性睡眠呼吸暂停综合症患者,相比与HCM但没有阻塞性睡眠呼吸暂停综合症(31%与分别为6%)(63年]。
在房颤患者,发现阻塞性睡眠呼吸暂停综合症的患病率在21%和49%之间(64年,65年),孤独的心房颤动患者高,匹配的对照组相比,与其他心血管疾病(49%)与32%)(64年,66年]。
建议增加阻塞性睡眠呼吸暂停综合症的风险房颤复律法或导管消融后复发。在一个不受控制的研究的3000名患者肺静脉隔离(元太)治疗心房纤颤,研究人口的21%被诊断出患有阻塞性睡眠呼吸暂停综合症(65年]。最近,发现严重阻塞性睡眠呼吸暂停综合症是一个心房颤动复发的独立危险因子在病人接受元太67年]。
平均年限为32个月后,32%的病人没有CPAP治疗经验丰富的房颤复发,而只有21%的患者有效CPAP疗法是(65年]。此外,174年病人治疗房颤导管消融治疗,房颤消融失败的风险已被证明是独立与阻塞性睡眠呼吸暂停综合症的严重程度(68年]。复发的概率无阻塞性睡眠呼吸暂停综合症的病人中,52%和86%的患者严重的阻塞性睡眠呼吸暂停综合症(68年]。
研究阻塞性睡眠呼吸暂停患者的心房纤维性颤动的患病率是总结表1。
观察性研究对于心房心律失常
室上的患病率(心房和窦)心律失常已经估计大约50%患者严重的阻塞性睡眠呼吸暂停综合症,相比之下,25%在轻度阻塞性睡眠呼吸暂停综合症患者和对照组的20%没有阻塞性睡眠呼吸暂停综合症(71年]。在看新诊断阻塞性睡眠呼吸暂停综合症患者的一项研究中,一个流行的室上异位(SVE)高达98%,和SVT的35%,被发现(70年]。此外,阻塞性睡眠呼吸暂停综合症的病人被发现有更多的窦性心动过速和SVE与简单的打鼾者和对照组相比无阻塞性睡眠呼吸暂停综合症。夜间SVT和SVE的数量明显高于已被证明是在患者夜间缺氧和夜间与最低血氧饱和度(46,71年]。在这些研究白天SVT的发病率与增加夜间和全日尿儿茶酚胺排泄,和白天的窦性心动过速的数量与呼吸暂停/ hypopnoea指数(AHI) [46]。
介入研究
在一个小的前瞻性研究,复发心房颤动复律法一年后被发现在82%的病人,或很差,用CPAP治疗相比,42%患者有效的治疗与[69年]。然而,使用CPAP不是后者的研究中,随机的和病人一般不使用CPAP可能不符合医学疗法,所以可能会引入偏见。在另一个不受控制的研究,包括316例新诊断阻塞性睡眠呼吸暂停综合症,CPAP疗法的数量明显减少夜间阵发性心房纤颤和SVE从14%降至4%60]。
随机对照试验(RCT)包括新诊断患者中度到重度阻塞性睡眠呼吸暂停综合症显示无效的治疗CPAP SVE的频率和SVT相比,患者sub-therapeutic CPAP [70年]。然而,后者研究不充分的肯定回答的问题是否CPAP改善SVE和SVT的频率。介入研究CPAP对阻塞性睡眠呼吸暂停患者的心房纤维性颤动的影响总结表1。
由于缺乏适当的驱动相关的,特别是看着CPAP房颤、室上性心律失常的影响,目前几乎没有坚实的证据支持的假设阻塞性睡眠呼吸暂停综合症是房颤、室上性心律失常有因果联系。进一步的相关调查CPAP的影响在房颤的发生和室上性心律失常,以及相关的复发率房颤复律法后,迫切需要。
心动过缓、窦停顿和房室块
观察性研究
心动过缓,患病率在8%至95%之间,通常发现阻塞性睡眠呼吸暂停患者72年,73年],心动过缓的发生似乎是低血氧症的相关程度(26]。Bradyarrhythmias,如房室块,窦停下来心搏停止,发生在多达18%的阻塞性睡眠呼吸暂停综合症的病人,即使在没有心脏传导疾病(23,25,26,72年,74年]。相比之下,在一个健康的老年人口60至85岁的流行夜间bradyarrhythmias仅为3% (75年]。障碍在欧洲多中心研究中,58%的患者植入起搏器的窦房结功能障碍,和68%的起搏器治疗房室块,最低限度阻塞性睡眠呼吸暂停综合症症状,27%完成严重的阻塞性睡眠呼吸暂停综合症的标准76年]。
已经提出,心搏徐缓的心律失常的发生率取决于阻塞性睡眠呼吸暂停综合症的严重程度,并观察到约8%的患者诊断为一个AHI < 60事件·h−1在大约20%的患者非常严重的阻塞性睡眠呼吸暂停综合症(你好> 60事件·h−1)[73年]。另一项研究显示了类似的结果,bradyarrhythmias患病率为8%在阻塞性睡眠呼吸暂停综合症患者AHI > 30事件·h−1相比之下,2%的患者AHI < 30事件·h−1(11]。房室块,主要是第二和第三级,一般注册在快速眼动(REM)睡眠时呼吸暂停通常长,血氧饱和度下降更明显,和已报告发生在阻塞性睡眠呼吸暂停综合症患者的10%左右,而健康的老年人口的1% (23,73年,75年]。研究报告的患病率bradyarrhythmias阻塞性睡眠呼吸暂停患者总结表2。
介入研究
在早期不受控制的研究包括15阻塞性睡眠呼吸暂停综合症患者和严重心动过缓(心率< 30次·分钟−1),或心搏停止的2.5到3.6年代或二级房室块,阿托品是部分有效和治疗阻塞性睡眠呼吸暂停综合症的气管造口术是非常有效的,在防止这些心律失常在睡眠中72年]。阻塞性睡眠呼吸暂停患者的窦暂停怀疑再同年龄组相比,似乎和预防用CPAP治疗在80 - 90%的患者(73年,75年]。此外,CPAP似乎是有效预防心脏停顿时间> 3 s和心搏徐缓的事件(< 40胜·敏−1),因为这些心律失常的频率显著降低在8周;CPAP治疗6个月后,他们完全消失在两个不受控制的介入研究25,77年]。相反,在一个随机和对照研究,包括新诊断患者严重阻塞性睡眠呼吸暂停综合症,CPAP不降低心搏徐缓的事件(70年]。然而,这种不和谐的发现可能是由于不同的研究群体或治疗时间(70年]。研究描述的影响,归纳了bradyarrhythmias阻塞性睡眠呼吸暂停综合症的治疗表2。
总之,到目前为止有初步的证据支持的假设与bradyarrhythmias易导致阻塞性睡眠呼吸暂停综合症。然而,目前还没有相关的数据证明CPAP治疗是一种有效减少心脏停顿和心搏徐缓的集。在介入这个问题需要澄清相关的包括一个精心挑选的阻塞性睡眠呼吸暂停综合症患者心搏徐缓的频繁集。
心室repolarisation干扰
在体外研究利用心肌细胞已经确定了几个心电图描记的心室电活动有关,被认为是反映心室心律失常的发病的风险(78年]。最重要和常用的分析指标是QT间隔,QT离散,T峰T结束(TpTe)间隔。
QT间隔是心室两极化的心电图描记的表示和repolarisation重返心动过速(包括脆弱的时期图2)[74年,79年]。QT离散的区别是最大和最小的QT间隔长度在同一个12导心电图记录和被认为代表了不同的当地repolarisation向量,从而创建不同的表面T-loops心电图(80年]。几项研究已经确定了继承以及收购QT延长的风险因素的发生恶性心律失常和心脏性猝死(SCD) [74年,79年]。在鹿特丹的前瞻性分析以人群为基础的研究中,已经证明,那些最高的QTctertile任何心脏死亡风险高2.5倍和心脏性猝死的风险高1.9倍(80年]。
心脏repolarisation的措施。一)同质异构心肌心肌和b)。QT间隔是心室两极化的总和(QRS波群)和心室repolarisation (ST段和T波)。这个间隔的延长与风险增加有关的室性心律失常和心脏性猝死(SCD)。T峰T结束区间代表心室repolarisation的色散。T峰代表了repolarisation心外膜的细胞,T结束代表的repolarisation subendocardial M细胞,那些repolarisation时间较长,因此更容易受到早期after-depolarisation。这个区间的长度的增加是一个测量心室心肌内的电异质性从而增加室性心律失常和SCD的风险。
TpTe是衡量心脏repolarisation透壁的分散,这是解释为一个梯度subendocardial M细胞的动作电位持续时间(最长)心外膜的细胞(最短)(图2)[78年,81年]。TpTe间隔的延长> 100 ms提出与脆弱性增加有关早期after-depolarisations的发生,因此,室性心动过速和SCD (82年- - - - - -84年]。
观察性研究
阻塞性睡眠呼吸暂停患者的QT间隔(纠正心率;QTc)已被发现是相当长时间发作的呼吸暂停和缩短post-apnoea换气过度时期(85年]。此外,阻塞性睡眠呼吸暂停患者QT动态性,增强心肌易受心律失常的一个标志,被发现与AHI[的严重性86年]。
介入研究
在一个小的不受控制的研究中,repolarisation改变注册主要在非快速眼动睡眠期和CPAP治疗后消失,因此暗示因果阻塞性睡眠呼吸暂停综合症(所扮演的角色85年]。此外,阻塞性睡眠呼吸暂停综合症可能导致心室repolarisation异常,特点是一个扁平的QT持续时间与心率之间的关系;这一发现也反映了自主功能的改变,似乎是可逆的CPAP治疗(87年,88年]。
在一个随机对照试验,分析QTc和TpTec(TpTe纠正心率)间隔12导心电图发现CPAP撤军的2周与延伸,增加色散,repolarisation,阻塞性睡眠呼吸暂停综合症之间提供一个可能的机械联系,心律失常和SCD (89年]。这些间隔的长度的增加呈正相关,阻塞性睡眠呼吸暂停综合症的严重程度的变化,表明恶性心律失常的风险与阻塞性睡眠呼吸暂停综合症的严重程度增加。此外,QT的变化有相关性c和尿去甲肾上腺素水平的变化,表明交感神经系统活动增强可能是阻塞性睡眠呼吸暂停综合症之间的潜在机制和心脏repolarisation分散的增加89年]。根据Panikkathet al。(83年)非矫正TpTe间隔> 100 ms, QTc间隔> 430 ms在静息心电图,与风险增加有关的化合物。使用这些阈值在后者的随机对照试验,超过50%的阻塞性睡眠呼吸暂停综合症患者被发现患SCD CPAP治疗2周后退出(89年]。
因此,有强大的个随机对照试验的证据表明,阻塞性睡眠呼吸暂停综合症是与心脏repolarisation干扰有关,和CPAP似乎是有效的在患者的心脏repolarisation正常化高度符合CPAP。然而,未来的介入试验将需要解决的问题是否长期阻塞性睡眠呼吸暂停综合症是与慢性心脏repolarisation的和不可逆转的改变。由于长期对照组相关伦理问题,这将是非常困难的来执行相关的澄清这一点。
室性心律失常
观察性研究
阻塞性睡眠呼吸暂停患者,夜间的患病率心室过早复合物(vpc)被发现在14%和74%之间,而vpc估计发生在约5%的普通人群(1,23,24,72年]。报道的广泛流行也可能被解释成不同的阻塞性睡眠呼吸暂停综合症的研究人群的清规戒律。最近发现睡眠心脏健康研究中,基于监控的一个晚上,在表明受试者严重的阻塞性睡眠呼吸暂停综合症non-sustained室性心动过速的患病率为5%和25%的复杂的心室异位,如二联、三联或quadrigeminy的优势比3.4和1.8,分别,与普通人群相比10]。vpc观察主要在夜间呼吸暂停的末尾,当氧饱和度下降最为明显(90年]。最近的两项研究调查vpc的时间发生在夜间和显示增加发病在apnoeic阶段和后不久事件干扰呼吸相比,正常呼吸周期,从而支持阻塞性睡眠呼吸暂停综合症的可能直接影响心律失常的可诱导性91年,92年]。
也观察到类似的结果一个前瞻性研究,58%的患者与AHI > 10事件·h−1,82%的患者是夜间氧化< 90%,超越和心室异位(71年]。在一项研究中包括与左心室射血分数降低治疗38例心律转复除颤器,41%的人有睡眠呼吸紊乱(阻塞性睡眠呼吸暂停综合症,潮式呼吸)和vpc更常发生在睡眠障碍性呼吸比在正常呼吸93年]。Koshinoet al。(90年)发现,60%的所有涉及的室性心律失常患者的导管消融或植入心律转复除颤器符合阻塞性睡眠呼吸暂停综合症的标准(你好≥5事件·h−1),34%符合moderate-severe阻塞性睡眠呼吸暂停综合症的标准(你好≥15事件·h−1)。
在一个更大的研究,包括472例充血性心力衰竭,32%被发现有未经治疗的阻塞性睡眠呼吸暂停综合症和CSA的占34%。在48个月的随访期间,独立睡眠障碍性呼吸被发现与室性心律失常的风险增加有关(94年]。此外,与导管消融治疗阻塞性睡眠呼吸暂停综合症患者室性心律失常似乎有较高的复发率没有阻塞性睡眠呼吸暂停综合症(45%相比与6%)(95年]。病例对照研究,比较之间的vpc阻塞性睡眠呼吸暂停综合症患者的发生率,简单的打鼾者和健康受试者表明,阻塞性睡眠呼吸暂停综合症患者有vpc率显著高于对照组,这似乎是与增加交感神经激活(46]。然而,这与M伊勒河(96年)审核24小时霍尔特ecg 23阻塞性睡眠呼吸暂停综合症的病人,并发现vpc的患病率在睡眠中室性心律失常并不是不同的觉醒(相比96年]。在最近的一项研究中,从257名新诊断阻塞性睡眠呼吸暂停综合症患者心电图数据进行分析(11]。只有9%的病人vpc,没有发现与阻塞性睡眠呼吸暂停综合症严重程度相关性(11]。由于这些相互冲突的结果是不确定的室性心律失常是否更频繁地观察阻塞性睡眠呼吸暂停患者超过同类人群。描述室性心律失常的患病率的研究归纳了阻塞性睡眠呼吸暂停患者,反之亦然表3。
介入研究
在一个不受控制的研究包括15阻塞性睡眠呼吸暂停综合症患者,夜间vpc和室性心动过速发作可以部分解决政府阿托品后,气管造口后,几乎完全废除,暗示可能作用引起的阻塞性睡眠呼吸暂停综合症这些心律失常72年]。
在一项随机对照研究包括18阻塞性睡眠呼吸暂停综合症的病人,心脏衰竭,CPAP治疗1个月vpc的数量减少了58%相比,患者没有CPAP疗法,这种效应是与减少尿去甲肾上腺素排泄(98年]。在另一个随机对照研究,其中包括83年moderate-severe阻塞性睡眠呼吸暂停综合症的病人,24小时霍尔特监控执行1个月之前和之后的治疗或sub-therapeutic CPAP疗法(70年]。作者没有发现任何显著变化在黑夜或白昼心室性心律失常,虽然少了白天室性心动过速的趋势是观察CPAP治疗组。然而,这项研究的可解释性的限制相对较少的患者心律失常包括(70年]。介入研究对室性心律失常的关系,归纳了阻塞性睡眠呼吸暂停综合症表3。
由于相关的数据非常有限,目前不清楚是否有阻塞性睡眠呼吸暂停综合症和室性心律失常之间的因果关系。到目前为止,还没有证据证明CPAP治疗是一种有效的重建正常的心律在阻塞性睡眠呼吸暂停综合症患者室性心律失常。因此,需要精心设计和适当的对照试验评估阻塞性睡眠呼吸暂停患者的CPAP对室性心律失常的影响。
心脏性猝死
观测数据的证据表明,阻塞性睡眠呼吸暂停患者,心肌梗死的发病更频繁地发生在夜间,而主题没有阻塞性睡眠呼吸暂停综合症(32%与7%)(99年]。此外,经历过心肌梗死的患者在夜间有优势比为6.0的阻塞性睡眠呼吸暂停综合症(99年]。阻塞性睡眠呼吸暂停患者、恶性节奏变化,如心室心搏停止13年代,室性心动过速和颤动,夜里都被记录下来,与AHI严重程度(23,77年,97年]。CPAP疗法似乎对心脏不良事件的保护作用。介入研究的证据表明,CPAP疗法是有效的减少严重心律不齐的事件在87%的情况下(97年]。此外,阻塞性睡眠呼吸暂停综合症的病人,不符合CPAP治疗,更容易患上心血管死亡和事件,CPAP相比(15%的病人与2%和31%与分别为18%)(97年,One hundred.]。
在回顾性观察研究,Gamiet al。(8)审核障碍研究和死亡证书从112例SCD,发现46%的受试者诊断出患有阻塞性睡眠呼吸暂停综合症死在午夜到h 06:00时只有21%的受试者没有阻塞性睡眠呼吸暂停综合症夜里去世了。相比之下,普通人群的16%和25%,预期的机会。同样,那些死在夜间有较高之前AHI相比白天[去世8]。无阻塞性睡眠呼吸暂停综合症者相比,SCD午夜和06:00时h之间的相对风险为2.6 (95% CI 1.9 - -3.5)阻塞性睡眠呼吸暂停综合症患者。尽管本研究回顾性设计不允许一个因果阻塞性睡眠呼吸暂停综合症和SCD建立之间的关系,研究结果表明,阻塞性睡眠呼吸暂停综合症可能SCD的危险因素。然而,由于扣缴CPAP治疗的伦理问题时间更长,那么很可能会有来自随机对照干预试验的数据已专门设计和适当的动力来证明这种关系。
临床意义
潜在的临床重要性不同心律失常的观察阻塞性睡眠呼吸暂停患者高度可变,即。偶尔单一vpc和短的夜间心动过缓并不影响病人的福祉或预后,而有症状的房颤、干扰repolarisation和恶性室性心律失常可能与发病率和死亡率的增加有关。此外,心律失常的临床意义也依赖于阻塞性睡眠呼吸暂停患者的并发症;即。伴随的心血管疾病患者可能会有更糟糕的结果。目前还没有明确的证据,CPAP治疗是一种有效的重建正常的阻塞性睡眠呼吸暂停患者的心率和心律失常,额外arrhythmia-specific治疗应考虑在这些患者中,尤其是CPAP可能每晚都不能穿。是否应该启动抗心律失常治疗的决定,取决于病因学和心律失常的机制,以及病人的症状,特点和并发症,应遵循国际准则(www.escardio.org)[101年,102年]。因此,心房纤颤的病人,例如,可能需要抗凝治疗,口服抗心律失常的药物治疗,复律法或消融治疗(101年]。类似地,心室性心律失常患者往往症状可能成为haemodynamically不稳定,风险高的化合物。因此,治疗应包括具体的抗心律失常的药物,植入式设备、消融和手术(102年]。显然这样的病人应该指的是专业化的进一步评估和治疗心脏病。
结论
几种机制被认为支撑阻塞性睡眠呼吸暂停综合症之间的联系和心律失常:间歇性缺氧与自主神经系统激活和氧化应激增加,后者可能导致心肌细胞损伤和心肌兴奋性的改变;复发性微觉醒,导致交感神经激活和冠状血管收缩;和胸内压-这可能增加机械拉伸心肌壁,从而促进急性心肌兴奋性的变化以及心肌的结构改造。
结果从横断面研究表明高患病率的阻塞性睡眠呼吸暂停患者的心律失常,和高发病率与心律失常的阻塞性睡眠呼吸暂停综合症。观察性研究的结果也支持了假设阻塞性睡眠呼吸暂停综合症可能是因果因素SCD,这可能导致恶性心律失常或急性缺血性心脏病。从介入研究初步证据表明,阻塞性睡眠呼吸暂停综合症的治疗可能减少心律失常。然而,很少有关于这一主题的随机对照试验的数据和未来研究阻塞性睡眠呼吸暂停患者应该解决这一重要问题。
脚注
社论评论看1244页。
感兴趣的语句
没有宣布。
- 收到了2012年8月15日。
- 接受2012年12月2日。
- ©2013人队