抽象的
最近的研究表明,在使用四步算法进行客观评估时,30%被医生诊断为哮喘的成年人没有哮喘,这些算法包括连续肺量测定、支气管刺激试验和随后的哮喘药物减量。本研究的目的是确定在算法中需要多少步才能确认哮喘,以及是否有任何患者相关的变量与早期哮喘确认相关。
从社区中随机招募540名既往被医生诊断为哮喘的受试者。计算每次研究来访确认患有哮喘的受试者人数。回归分析用于确定与早期哮喘确认相关的变量。
499个科目谁完成诊断算法,346(69%)患有哮喘确认和150(30%)患有哮喘排除。科目谁哮喘证实,包括使用常规的哮喘控制药物的那些,> 90%只使用一个或两个研究考察证实,无论是通过预处理和后支气管扩张肺功能检查或单支气管激发试验。只有46(9%)总分499名受试者需要治疗哮喘的药物和用于排除或哮喘的确认反复支气管激发试验的锥形。下用力呼气量在1秒和低龄使用早期哮喘确认有关。
对于多数哮喘的早期诊断医师,只有前,后支气管扩张肺功能检查和单乙酰甲胆碱激发试验需要,以确认哮喘。
自20世纪70年代末以来,北美哮喘的发病率和流行率急剧上升1那2.然而,尚不清楚发达国家新增哮喘发病率的增加是否恰当,也不清楚发达国家的哮喘过度诊断是否由于卫生保健提供者和患者对哮喘的认识提高3..最近进行了一项研究,调查了加拿大成年人中哮喘诊断错误的比例4..共有来自社会各界540名随机招募受试者进行逐步的算法,其中包括多达四个参观肺功能实验室,企图规则,或排除,哮喘的生理学证据。得出的结论是哮喘患者的早期诊断医师30%没有哮喘客观评估时,4..
目前,被诊断为哮喘的患者将终生保持诊断结果。没有有效的方案来确认或排除先前医生诊断为哮喘的患者(最初可能或可能没有被正确诊断)的哮喘。对于那些正在服用常规哮喘控制药物的患者来说,确认哮喘可能更加困难。吸入糖皮质激素的患者,即使少于3个月,不仅症状改善,而且可证实的气道反应性下降,甚至在支气管激发试验中恢复到正常范围5..一旦开始吸入皮质类固醇,支气管激发试验结果为阴性或支气管扩张剂后1秒内强迫呼气量(FEV)无变化1)可能提示控制良好的哮喘患者或非哮喘患者。即使在没有开始吸入糖皮质激素的受试者中,如果在测试时出现很小的症状,因此可能有很小的气道炎症,也很难确认医生对哮喘的诊断。
考虑到哮喘药物治疗的相关成本,以及先前证实的哮喘过度诊断,开发一种策略来确认或排除先前医生诊断为哮喘的患者的哮喘是很重要的。理想的算法应该既敏感又具体,并将就诊或检查的次数降到最低,从而将成本和对患者的不便降到最低。由于之前没有验证过的算法来实现这一点,因此进行了二次分析,以确定哮喘诊断算法中真正需要多少步骤,以确定或排除之前有哮喘医生诊断的受试者的哮喘。第二个目标是确定是否有任何患者相关因素与早期哮喘的确认有关。
方法
学习人口
研究对象包括540个科目来自加拿大各地的随机数字拨号2005年12月和2007年12月之间招募,并科目相同群组的亚伦描述et al。4..纳入标准包括:> 15岁的年龄;和电流哮喘诊断通过(仅由被检者的帐户中提供诊断的诊断的方法没有指定,并证明)医生。排除标准包括:患者接受长期口服糖皮质激素;无法接受支气管激发试验由于其他医疗条件;> 10包年的吸烟史;无法进行肺功能检查;并不能提供同意书4..
哮喘评估算法
确认协议或排除哮喘涉及一至四个病人就诊的肺功能实验室4.,如图1.第一次随访包括支气管扩张剂使用前和使用后的肺活量测定。如果病人的FEV有所改善1给予支气管扩张剂后≥200 mL,≥15%,确诊为哮喘,无需进一步检测。如果肺活量测定阴性,患者在第2次来访时返回进行甲基胆碱(MCT)支气管激发试验。如果第2次就诊时MCT呈阳性(IE。发现了刺激浓度的甲胆碱,导致FEV下降20%1(个人电脑20.)的≤8毫克·毫升-1),然后哮喘证实。如果在访问2 MCT阴性,哮喘被排除在受试者没有服用任何哮喘控制药物,如白三烯拮抗剂或吸入糖皮质激素,定期。
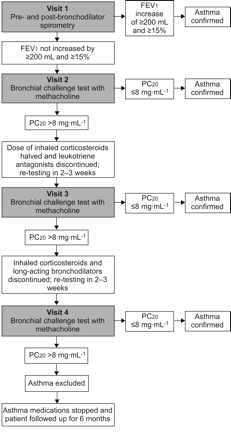
串行哮喘测试算法。FEV1: 1秒内用力呼气量;个人电脑20.:刺激浓度的甲胆碱导致FEV下降20%1.
那些定期服用此类药物并在第1次和第2次检查中呈阴性的受试者被要求减少他们的哮喘药物,并进行重复支气管刺激试验。第2次随访后停用白三烯拮抗剂,吸入糖皮质激素剂量减半。然后受试者在2-3周后返回进行第3次随访,其中包括另一次MCT。如果第3次随访时MCT阳性,则确认哮喘,如果不阳性,则完全停用长效β激动剂和吸入皮质激素,受试者在2-3周后返回第4次随访,这是一次最终的MCT。就诊4次时MCT阳性的患者确诊为哮喘。哮喘也被证实在那些遭受哮喘加重在药物减少和评估期间。对于那些在任何来访中都没有表现出哮喘症状急性恶化、可逆气流阻塞或支气管高反应性的患者,排除了哮喘,尽管他们已经完全戒断了哮喘药物治疗。值得注意的是,短效β激动剂在研究算法的任何时候都是允许的,但在MCT前8小时不允许使用。在第3次随访停药之前,长效β激动剂可在任何时间使用,但在MCT前48小时不得使用。
安全评估
被排除哮喘的受试者被要求停止服用哮喘药物。这些受试者在6个月的时间内每2个月随访一次,以确定他们是否重新开始使用任何哮喘药物,是否紧急就诊于医疗保健提供者或急诊部门,是否因呼吸道症状需要住院或需要全身皮质类固醇。
统计分析
计算每次来访确认或排除的受试者人数,然后进行单变量分析,以检查是否有任何患者相关的变量与哮喘的早期或晚期确认相关。这些患者特异性变量是根据之前描述的这些变量与支气管反应性之间的关联预先选择的,包括:年龄、性别、吸烟状况、预测FEV的基线百分比1根据对欧洲共同体呼吸健康研究问卷(ECRHSQ)的反应,包括常规控制性药物的使用和基线哮喘症状。使用未经调整的卡方检验来比较基于这些变量存在的哮喘确诊时间。使用logistic回归进行多变量分析,以检查与早期哮喘确诊相关的患者相关因素,其中包括上述所有变量。
结果
在540名研究参与者中,499人完成了所有的研究评估,可以被评估为哮喘的诊断。表1显示了这些患者的基线特征。三个参与者表现出肺限制的证据,与基线FEV1pred小于60%。由于这三名参与者无法安全地接受支气管激发试验,他们被归类为无法分类。在完成算法的其余496名受试者中,346人(70%)确诊患有哮喘,150人(30%)排除了哮喘。图2示出了当每个受试者根据学习算法确认或排除的细目。
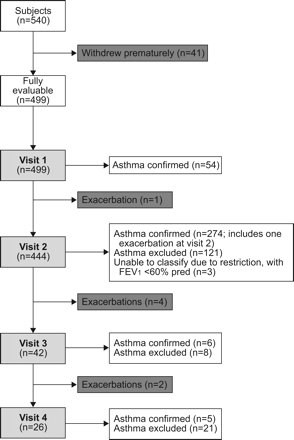
确定或排除研究对象哮喘的时间。FEV1: 1秒内用力呼气量;% pred: %预测。
被证实患有哮喘的受试者
在346名确诊哮喘的受试者中,329名(95%)在两次就诊后确诊哮喘(图2;表2).在346名确诊哮喘的受试者中,164人(47%)正在使用常规哮喘控制药物。在那些每天服用抗炎哮喘药物的受试者中,90%的人在两次就诊后被确诊(164人中有147人;90%)。所有182名(100%)未服用常规控制性药物的受试者在两次随访中均得到确认;这是意料之中的,因为根据研究方案,在未使用常规吸入类固醇或抗白三烯药物的患者中,仅需要两次随访(一次为支气管扩张剂前和后肺量测定,一次为支气管激发试验)来确认或排除哮喘。
单变量分析显示,在年轻的男性和女性之间,确认哮喘的时间没有差异与年长者,受试者更与更少的呼吸道症状或肥胖的受试者与那些具有正常的身体质量指数。吸烟者更可能更早哮喘证实,和许多吸烟者相比,吸烟者在参观展出1支气管扩张剂中的反应显著改善(表3).同样,有FEV基线的受试者1pred≤80%的患者比基线FEV患者更早确诊哮喘180% pred (表3).
受试者服用常规控制药物需要对肺功能实验室更多的访问,以便确认,或排除,哮喘的诊断(P <0.001)。这种差异的部分原因是算法设计,确保了主体不采取常规控制药物从与访问。然而确认或哮喘的排斥学习排出,那些使用常规的哮喘控制药物谁是,谁的科目没有没有表现出显著支气管舒张或阳性支气管激发试验,而在药物,不得不接受药物治疗有进一步支气管激发试验后续回访逐渐变细。
多变量分析(表4)透露,更好的肺功能(较高的百分比预测FEV1)和年龄较大,两者都被视为连续变量,与患者需要两次以上肺功能实验室检查以确诊哮喘的可能性显著相关。虽然非吸烟者倾向于需要更多的访问来确认哮喘,这在多变量分析中不显著。在多变量分析中,常规哮喘控制药物的使用没有被纳入变量,因为只有那些使用常规哮喘控制药物的患者需要第三或第四次就诊来确认哮喘(按照算法)。
排除哮喘的受试者
499名受试者中有150人(30%)被排除在哮喘之外。排除哮喘的时间由算法决定。例如,所有未服用常规控制性药物的受试者,以及被排除哮喘的受试者,根据算法在第2次来访时被排除。同样,服用常规控制性药物的受试者只有在减少所有药物后才能被排除,这一过程需要所有四次就诊。
安全性和后续
在499名完成研究算法的患者中,总共只有8例哮喘加重,其中2例是在减少哮喘药物治疗前,4例是在吸入类固醇药物剂量减半后,2例是在吸入类固醇和其他哮喘药物完全停用后。
在排除哮喘的150名患者中,有8名失去了随访。在142名完成随访的患者中,93名(66%)在随访期间不需要服用哮喘药物,也不需要对呼吸道症状进行护理。其余49人(34%)在随访期间的某个时间点恢复服用哮喘药物;然而,17例患者仅使用支气管扩张剂,12例患者使用哮喘药物的时间小于2周。在142名受试者中,11人(7.7%)因呼吸道症状而意外去看医生;这11例患者中有2例接受了口服皮质类固醇治疗。
讨论
结果发现,> 90%的患者先前诊断有哮喘,甚至那些服用哮喘控制定期的药物,可以采用前,后支气管扩张肺功能检查有哮喘的诊断证明(如果他们真的有哮喘)和单MCT。这是显示在缓冲气道反应吸入糖皮质激素的长期效果出乎意料给出的研究6..患者服用常规吸入糖皮质激素展出了平均FEV186.2%的人在研究开始时进食。因此,本研究中患者在使用常规吸入性糖皮质激素的情况下,哮喘控制仍相对较差,这可能解释了为什么较容易出现支气管扩张剂反应性和支气管高反应性。
尽管大多数的定期控制药物受试者没有他们的药物逐渐减量证实,参与者〜10%无法得到证实,同时继续常规抗炎治疗哮喘的药物。在这一群体中,第三个被发现有哮喘一旦他们的药物是锥形的,重复的支气管激发试验。虽然只适用于那些服用常规控制哮喘药物的一小部分,这强调需要锥度哮喘药物和重复支气管激发试验,如果哮喘测试结果最初这组为阴性。
在6个月的随访(两个口服类固醇疗程)中,病情恶化的数量较少和不良呼吸结果的缺乏表明,目前的方案是安全的。吸入性类固醇减量过程中发生的加重有三分之二发生在吸入性皮质类固醇剂量减半后,这表明减量可能比突然停止控制药物更安全。
在本研究中,FEV较低1基线时(pred≤80%)与哮喘早期确诊相关。这与之前的研究显示低FEV受试者的支气管高反应性增加相一致17..越低的FEV1在基线时FEV的绝对下降越少1需要在服用甲胆碱后降低20%8..此外,较低的肺功能可以与气道炎症更多,并因此更大的支气管高反应性相关。目前尚不清楚是否中央相对于吸入乙酰甲胆碱有助于支气管高反应性的那些的外围沉积具有较低基线FEV1.在支气管激发试验中,中心颗粒沉积发生在所有受试者中,对于基线肺活量测定结果正常的受试者,中心颗粒沉积不是反应性的重要决定因素9..
在本研究中,更年轻的年龄也与更早证实的哮喘有关。支气管反应性随年龄的变化是不一致的,不同的研究表明支气管反应性随年龄的增加、减少或没有变化10.疾病持续时间较长、长期暴露于空气污染物和/或吸烟的影响容易混淆支气管反应性和年龄之间的关联。已知随着年龄增长而发生的肺几何变化,如气隙增大,导致气道牵引力减小,从而气道直径减小,这是随着年龄增长支气管反应性增加的合理解释10.这是需要注意的重要,许多研究探讨支气管高反应性与年龄之间的关系正在研究普通人群横断面研究,并且有可能是哮喘在他们的支气管反应一般人群表现出不同的时间时程。Cuttittaet al。11看着年轻与年龄较大、病程和基线肺功能相似的哮喘患者,支气管高反应性无差异。在目前的研究中,年龄较大的参与者更有可能每天吸入糖皮质激素,这可能是老年与哮喘确诊相关的一个原因。此外,已有研究表明,老年受试者对β-肾上腺素能激动剂的反应性降低12,可能会降低第1次就诊时支气管扩张剂前后试验的敏感性。
众所周知,吸烟还会增加支气管的反应性7..目前的单变量分析显示吸烟者哮喘的早期证实,尽管在多变量分析中相关性变得无关紧要。本研究中吸烟者年龄略小,表现出更多的呼吸道症状;因此,当在多变量分析中考虑到其他因素时,吸烟的影响可能已经变得微不足道。
过去的观察,女性表现出更大的支气管反应比男性可能与具有较小尺寸肺或气道口径雌性7.在女性中,气道反应和吸烟之间的相互作用在男性中是看不到的13.目前的研究结果与任一假说一致,因为当考虑吸烟状态和预测FEV的基线百分比时,没有证据表明在哮喘确诊时间上存在性别依赖差异1.
本研究的主要限制是没有绝对的黄金标准,以适用于确定每个病人的最终分类是否(确诊哮喘或哮喘除外)是正确的事实。在哮喘的人被排除随访6个月的患者;但是,它是可能的哮喘患者是没有症状的,并显示最小的气道炎症和高反应性的时间一个未知的时间,特别是如果他们的哮喘变得明显只与特定的风险。在谁随访的MCT的MCT的灵敏度6个月后,患者未确诊的呼吸道症状可能与哮喘一致的研究虽远优于FEV要么呼气峰流速变异或后支气管扩张变化1,仍然只有86%,考虑到假阴性结果的可能性14.也有可能是一些病人的哮喘被错误地证实了。众所周知,非哮喘患者也可能出现支气管高反应性,这些患者可能也包括在本研究中,如变应性鼻炎患者、最近有病毒性呼吸道感染的患者或肺功能正常的吸烟者15.但是,使用PC20.的≤8毫克·毫升-1戈尔茨坦(Goldstein)表示,这是本研究中使用的价值et al。14MCT的特异性为100%。
总之,目前的研究表明,> 90%的科目谁报告医师诊断为哮喘,即使是那些谁是服用常规哮喘控制药物,可以有自己的哮喘的诊断证实,只有两个测试走访肺功能实验室。对于大多数此类患者,哮喘药物洗出前支气管激发试验是没有必要的哮喘的诊断的确认。
致谢
笔者想在本研究中所使用的统计分析识别S. Doucette(渥太华健康研究所,渥太华大学,渥太华,加拿大)的合作。
脚注
支持声明
这项研究得到了加拿大健康研究所(渥太华,加拿大)的支持。
兴趣表
关于亚伦的兴趣声明可以在www.www.qdcxjkg.com/misc/statements.dtl
- 收到了2009年10月18日。
- 公认2010年1月5日。
- ©2010人队















