摘要
睡眠低通气(SH)可能是呼吸衰竭的慢性阻塞性肺疾病(COPD)的发展具有重要意义。SH,相关联的因素,以及在唤醒动脉血气过夜改变(ABG)的患病率,在54稳定的高碳酸血症的COPD患者进行了评估没有伴随睡眠呼吸暂停或病态肥胖。
所有患者均进行了肺功能评估、拟人化测量和多导睡眠描记术(ABG测量)。经皮二氧化碳张力(Pt有限公司2)在睡眠测量,使用同时动脉二氧化碳张力(P一,CO2)在活的有机体内校准和以校正传感器漂移。
在这些患者中,43%花在睡眠时间≥20%,与Pt有限公司2>1.33 kPa (10 mmHg) above waking baseline. Severity of SH was best predicted by a combination of baselineP一,CO2,身体质量指数和百分之快速眼动(REM)睡眠。REM相关的通气不足,在REM吸气流速受限的严重性显著相关,与呼吸暂停/低通气指数。P一,CO2增加eased mean±sd 0.70±0.65 kPa (5.29±4.92 mmHg) from night to morning, and this change was highly significant. The change inP一,CO2与SH的严重程度密切相关。
睡眠换气不足常见于高capnic慢性阻塞性肺疾病,与基线动脉二氧化碳张力、体重指数、上呼吸道阻塞指数相关。睡眠换气不足与动脉二氧化碳张力夜间到早晨的显著增加有关,并可能导致动脉二氧化碳张力的长期升高。
这项研究是由澳大利亚国家健康和医学研究委员会和澳大利亚液化空气公司资助的。
慢性阻塞性肺疾病(COPD)是发病的重要原因,现在是死在美国的第四大原因1。慢性高碳酸血症被称为是慢性阻塞性肺病预后不良因素2但引起高碳酸血症的原因尚不完全清楚3.。重度COPD患者被称为是在睡眠低通气的风险(SH)4并且已经提出了SH可以通过的中央化学感受器响应二氧化碳钝起到慢性高碳酸血症的发病机制中的作用(CO2),继发于逐步肾HCO3.−保留3.,5。为了支持这一假说的是从夜间无创通气试验(NIV)在COPD,这表明在清醒动脉二氧化碳张力的改善的结果(P一,CO2)6。P一,CO2仅在经皮二氧化碳分压的降低相关(Pt有限公司2在睡眠期间)。
尽管其预后潜在的重要性,还没有研究调查了SH的患病率在高碳酸血症COPD。然而,众所周知,瞬时氧饱和常见于重度COPD7,特别是在高碳酸血症COPD8。这种现象至少部分是由于通气不足造成的,但也可能是由于通气/灌注改变(V′/ Q')的关系7,9。SH在高capnic COPD中的作用机制也不确定。中枢性呼吸动力的下降,尤其是在快速眼动(REM)睡眠中,可能是重要的7但也可能是上呼吸道阻力增加的一个重要原因。“重叠综合征”,即COPD和阻塞性睡眠呼吸暂停/低通气综合征(OSAH)的组合,据说易在白天发生高碳酸血症和低氧血症,而与肺功能无关10。然而,上气道SH inCOPD患者无明显OSAH的作用很少受到关注。在睡眠开始在上气道阻力的增加可以在正常受试者睡眠过程中向下降通风11。因此,呼吸肌工作接近耐力极限的病人是有可能的12不能弥补睡眠期间上气道造成的额外负担。
本研究是为了解决其中的一些问题进行。要做到这一点的第80patients基线数据在慢性气流受限(AVCAL)无创通气的澳洲试验纳入了分析。AVCAL是一项多中心,随机,对照慢性户籍NIV的稳定高碳酸血症COPD试验。招聘在1998年开始有本研究的三个主要目标:1)记录在稳定的高碳酸血症COPD SH的患病率;2)以确定哪个因素与SH在这个人口与特定的假设,即睡眠(肥胖,饮酒,打鼾和睡眠呼吸气流限制期间与上气道阻力增加相关的因素)将恶化通气不足相关联;和3),以确定是否唤醒P一,CO2在这些科目中,早晨比晚上高,如果夜晚到早晨的变化P一,CO2相关因素与SH的严重程度。
材料和方法
耐心
所有患者都在阿德莱德、墨尔本或澳大利亚悉尼接受AVCAL试验的基线评估。直接联系这三个中心的所有呼吸内科医生,告知他们试验的目的和设计。他们被提供了纳入和排除标准,并被要求转介所有他们认为合适的患者进行评估。广告还刊登在澳大利亚皇家医学院、澳大利亚和新西兰胸科学会以及澳大利亚睡眠协会的通讯中。
纳入标准为:1)临床病史稳定COPD一致而不气道疾病为在评价时至少4周的恶化;2)不可逆气道阻塞(用力呼气量一秒(FEV1) <1.5 L或<50%预测FEV1/用力肺活量<65%,ΔFEV1用支气管扩张药<15%,或如果FEV1< 1.5 L,ΔFEV1< 200毫升);3)白天醒着的P一,CO2在稳定状态下>6.12 kPa (46 mmHg);4)接受至少3个月的氧疗,处方符合美国胸科学会的指导方针。
排除标准是:1)病态肥胖(体重指数(BMI)≥40);2)显著OSAH(呼吸暂停/低通气指数(AHI)≥20·H−1(见下文评分标准));3)以前以户籍[和合]治疗;年龄≥80岁。
该方案得到了所有参与机构的研究和伦理委员会的批准。所有参与者均给予知情的书面同意。
测量
身高和体重测量和BMI计算。肺活量测定前和支气管扩张剂后,肺容量和肺一氧化碳的单次呼吸扩散能力的记录。Arterial blood was drawn for blood-gas analysis while on the prescribed flow of oxygen, and after breathing room air for 15 min, if tolerated.
采用全程参与的多导睡眠描记术(Compumedics S系列,Abbotsford, Victoria, Australia),通过鼻管输送氧气。测量参数为脑电图(EEG)、左、右额电描记术、颏下肌电描记术、气流(热敏电阻和/或鼻压插管)、胸腹运动感应带、腿部运动、体位、动脉血氧饱和度。
Pt有限公司2被记录在与根据制造商的说明校准TINA TCM 3装置(辐射计,哥本哈根,丹麦)所有受试者。Arterial blood gases (ABG) were measured in the evening prior to sleep and again in the morning at least 5 min after final awakening, on an identical flow of oxygen while supine. Wakefulness was confirmed on the EEG. The simultaneous stablePt有限公司2记录每个血气样本当时的值。
寿命酒精消费的详细历史用的是“时间轴followback”技术采取13。这包括通过使用患者生活中的关键事件来帮助他们回忆过去的酒精摄入量,如。第一份工作,部队服役,结婚,离婚,退休,丧偶等等该技术已被证实,并提供了高重复性的结果13,14。该信息被用于计算寿命饮酒和电流消耗。
数据处理
睡眠根据标准的标准在30-S时期手动上演15。Apnoea was defined as a complete cessation of airflow for 10 s. Hypopnoea was defined as a >50% reduction in amplitude in two of the following for >10 s: airflow, thoracic and abdominal respiband signals. Because all patients were on supplemental oxygen, no desaturation criterion was used in scoring hypopnoeas. For this reason, a rather high AHI cut-off (≥20·h−1)被用于消除OSAH患者。在睡眠心脏健康研究队列中,研究人员发现,在评分呼吸事件的标准中忽略去饱和可使AHI中值增加10倍16。
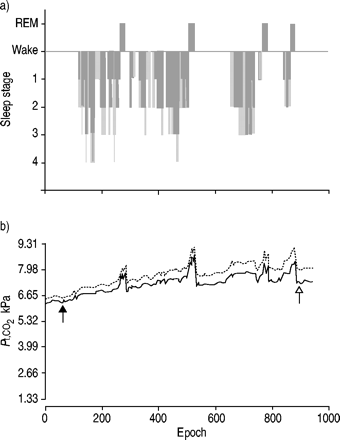
Night-to-morningΔP一,CO2计算。Pt有限公司2数据采样频率为1hz,取平均值Pt有限公司2值来计算用于睡眠的每个历元。晚间P一,CO2被用作在活的有机体内校准(图1所示⇓)来调整基线偏移Pt有限公司2测量。
a)样本催眠图和b)经皮二氧化碳张力(Pt有限公司2)记录龙虎斗Pt有限公司2修正。傍晚动脉二氧化碳张力(P一,CO2样品被用作在活的有机体内校正及上午P一,CO2为了校正Pt有限公司2传感器的漂移。封闭的箭头指示纪元55(Pt有限公司26。61 kPa (49.7 mmHg),P一,CO26.29 kPa (47.3 mmHg));箭头指示第923期(Pt有限公司28.09 kPa (60.8 mmHg)P一,CO27。3.9 kPa (55.6 mmHg)). REM: rapid-eye movement. —–: correctedPt有限公司2;═:未修正的Pt有限公司2。
同时Pt有限公司2和P一,CO2结果在睡眠前后进行了检查。如果Pt有限公司2-P一,CO2整个晚上发生了变化,这种变化是由于Pt有限公司2传感器的漂移。上午Pt有限公司2值这个漂移校正,所有Pt有限公司2values in between were corrected using linear interpolation (fig. 1⇑)。
SH被定义为>与花费总睡眠时间(TST)20%“校正”Pt有限公司2>1.33 kPa (10 mmHg) above supine waking baseline levels. Severity of SH was assessed in each subject in three ways: 1) the increment inPt有限公司2(觉醒睡眠)高于该TST的20%是用于(20%增加;图。 2⇓);的最大增量Pt有限公司2(最大增加;图。 2⇓);3) rem相关换气不足,测量方法为平均inPt有限公司2nonrapid-eye平均前5分钟的运动(NREM)最大的在每一个时期的快速眼动(ΔNREM-REM)。该值不太可能受…的漂移影响Pt有限公司2sensor as the change is calculated over a much shorter time period, usually <15 min.
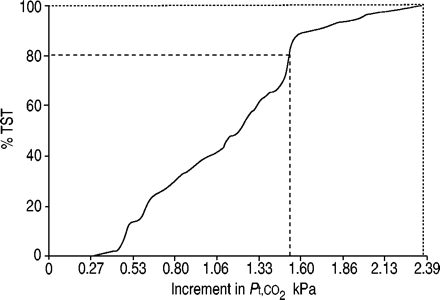
经皮二氧化碳分压的累积频率(Pt有限公司2)中表示的增量Pt有限公司2在醒来基线,以百分数表示总睡眠时间(%TST)时间,对于相同的患者如在图 1⇑。- - - - - - - - - - - - -:Pt有限公司2TST增加超过20% (1.53 kPa (11.5 mmHg));═:最大增量Pt有限公司2(2.37 kPa (17.84 mmHg))
If a drift of <1.33 kPa (10 mmHg) was seen from night-to-morning in thePt有限公司2传感器,或如果晚上和早上P一,CO2没有可用来验证Pt有限公司2,20%的增加和马克斯增加值被排除在分析但ΔNREM-REM值被保留。
稳定睡眠被定义为没有前四个历元的阶段变化的历元。在每个阶段稳定睡眠的不连续的10个历元的随机样品中的每个在其中,测定鼻压的54例患者的选择由计算机。每次呼吸目测计分吸气流速受限的情况下,不参考该主题的SH或血气数据,通过从临床数据在吸气流速受限的评价经验的医师。呼吸正缩放成大致均匀的持续时间和幅度的。评价纯粹是由吸气鼻压迹的形状的基础上,17。呼吸被分配一个得分0,1或2对应于无流量限制的,轻度流动限制的,或显着流动受限。每次呼吸的平均得分被导出NREM睡眠的每个阶段。然后,这些是根据总NREM睡眠的百分比加权占领了那个阶段,并计算所有NREM睡眠的加权平均。每次呼吸单独平均分数计算了REM(REM流)。盲65个历元的随机样本中再评分产生87%的一致性。
统计数据
使用皮尔逊积差和斯皮尔曼rho对非正态分布的变量进行评估,评估肺功能和血气参数之间的相关性,以及报告的酒精消耗量、吸气流量限制指数和多导睡眠学变量与SH的测量值。采用正向逐步线性回归的方法对变量组合的预测能力进行评估,进入模型的标准为F的概率<0.05,去除的标准为>0.1。采用配对t检验比较早晚ABG测量值。除另有说明外,结果以均数±标准差表示。
结果
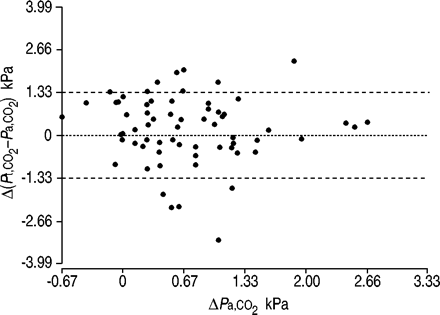
分析了AVCAL试验的前80名患者(54名男性,26名女性)的基线数据。晚上和早上的血气样本取自67名符合上述条件的患者。Δ没有系统性偏高P一,CO2通过Pt有限公司2作为ΔP一,CO2增加eased (fig. 3⇓)。
误差在动脉二氧化碳张力变化的测量(P一,CO2),经皮二氧化碳张力(Pt有限公司2)。有没有关系(Pt有限公司2- - - - - -P一,CO2)和ΔP一,CO2,表明没有系统高估的变化P一,CO2通过Pt有限公司2。因此,(Pt有限公司2- - - - - -P一,CO2)被假定为是由于在漂移Pt有限公司2传感器。来自受试者的数据Pt有限公司2测量结果显示>1.33 kPa (10 mmHg)的漂移被排除在分析之外。在剩下的54名受试者中,漂移Pt有限公司2sensor was corrected for, as in figure 1⇑。
在这些67,数据上Pt有限公司2划破黑夜的趋势被排除在分析13因为过度漂移Pt有限公司2传感器(11例),非常高的Pt有限公司2超出记录设备范围的值(1例)和未记录的值Pt有限公司2在ABG(1例)的时间值。在隔夜趋势的数据Pt有限公司2对其余54例患者进行了分析。他们的年龄、基线肺功能、ABG、BMI和多导睡眠学变量如表1所示⇓。表1中所有参数均无显著差异⇓被排除的患者和那些在其中SH数据被保留之间。在these 54 subjects the mean drift in the sensor across the night was 0.21±0.65 kPa (1.6±4.9 mmHg). Figure 4⇓频率直方图是20%吗增加值。在这54名研究对象中,23名或43%的人被发现患有SH。先验定义。
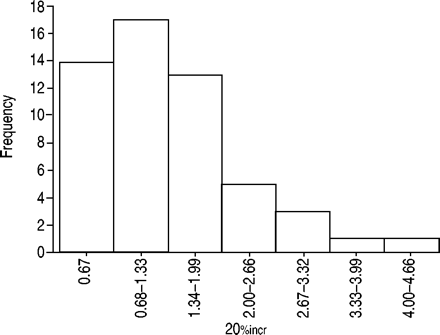
睡眠低通气(N = 54)的严重程度的范围的直方图。20%增加:增量在经皮二氧化碳分压以上仰卧醒着基线,上述其中总睡眠时间20%是用于。有20%的受试者增加>1.33 kPa (10 mmHg)被认为是睡眠换气不足的表现(23名受试者)。
⇓表2和表3⇓给SH的措施和推定相关因素之间的单变量的相关系数。多重线性回归分析产生了以下等式: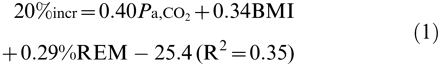
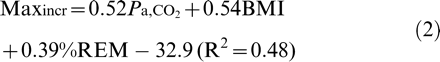
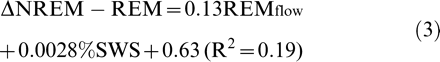 其中,SWS是慢波睡眠。
其中,SWS是慢波睡眠。
终醒后33.5±30 min取晨ABG样本。表4⇓给出了晚上和早晨平均值P一,CO2,pH值和H+浓度。P一,CO2夜间上升0.70±0.65 kPa(5.29±4.92 mmHg) (p<0.001)。Night-to-morningΔP一,CO2与各项SH指标相关(表5)⇓)。
多元回归分析得出如下方程: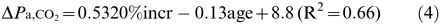
讨论
这项研究表明,SH是常见的高碳酸血症COPD,在群体的43%发生。SH的严重程度与日间相关P一,CO2与BMI有关,与REM期间严重的吸气流量限制有关,与AHI有关。与之前关于正常受试者的报告形成对比18,19,作者发现清醒时二氧化碳浓度显著增加(P有限公司2)在夜间和早晨之间。从晚上到早上起床P一,CO2与慢性阻塞性肺疾病(COPD)的严重程度高度相关。许多研究对COPD患者睡眠中rem相关氧饱和度降低的患病率进行了调查8,20.,21。然而,这些去饱和可以是部分由于V′/ Q′干扰7,9。一个以前的研究测量Pt有限公司2在23名COPD患者和33个正常对照睡眠期间22。平均最大增加Pt有限公司2COPD患者为0.80 kPa (6 mmHg),与对照组无差异。这些结果与目前的研究不同,可能是因为在米德格伦和汉森的研究中很少有患者22是高碳酸血症(P一,CO25.59±0.80 kPa(42±6 mmHg))。在本研究中,日间受试者之间存在很强的相关性P一,CO2在此之前,高碳酸血症已被证明是COPD中rem相关去饱和的危险因素8,21,23。
在某些患者群体中,阻塞性睡眠呼吸窘迫综合征(OSAH)似乎是导致高碳酸血症的重要原因10,14,24。持续气道正压已经显示出恢复eucapnia和增加对CO通气反应2病态肥胖的高碳酸血症患者OSAH24。与肺功能损害程度不成比例的高碳酸血症与COPD患者阻塞性睡眠呼吸暂停(OSA)的存在有关10。陈等。14结果表明,与正常对照组相比,高capnic COPD患者有更多的睡眠呼吸障碍事件,有更高的BMIs和更小的上呼吸道横截面积。
在目前的研究中,假设,即较小的程度上气道阻塞,比其他OSAH,有助于在重度COPD患者睡眠低通气被解决。即使患者OSAH,在REM吸气流速受限的严重程度和AHI在两个REM和NREM睡眠排除后发现是预测REM相关的通气不足的。BMI穿过整个晚上SH是显著相关。
一个令人惊讶的发现是与酒精消费的逆相关。这种负相关似乎违反直觉所收获的知道关于酒精在睡眠的严重影响,尤其是在男性25,26。这些研究结果不能被在REM睡眠的减少因长期酗酒解释。这可能是重度饮酒者谁是容易受到酒精对睡眠呼吸障碍的影响是由于诊断ofOSAH排除在研究,留下了“幸存者群体”无论是谁喝了最少的酒精或不易患睡眠呼吸障碍。最终,作者不必为这一发现,这可能是由于偶然一个明确的解释。
另一个有趣的结果是发现,SWS%在和算NREM到REM变化的独立预测因子Pt有限公司2。这也可能是一个偶然的发现,但可能与事实有关,即上呼吸道在SWS中比在较轻的非快速眼动阶段更稳定;在REM阶段,它最容易崩溃27。因此,从SWS向REM的过渡更有可能产生最大的通风变化。
白天P一,CO2是的因素最为强烈均有20%相关的增加和马克斯增加。这与许多研究结果一致,这些研究表明白天高碳酸血症和清醒时对一氧化碳的通气反应2与慢阻肺rem相关的去饱和倾向相关8,20.,23。相关性并不能证明因果关系,而且即使因素有因果关系,他们没有建立因果关系的方向。这可能是恶化的日间高碳酸血症是结果,SH的原因。在COPD高碳酸血症的预测中最大的研究包括BMI最终回归方程中的CO228。而肥胖可能影响白天P一,CO2通过无论是清醒状态还是睡眠状态,大量的胸壁负荷也可能增加睡眠状态下上呼吸道阻力,加重SH,减弱化学敏感性。
作者发现P一,CO2在最后醒来后33.5±30分钟内仍高于夜间水平。他们认为这是文献中首次报道这种变化。这与正常受试者没有差异形成对比P有限公司2睡觉前和睡觉后18,19。ΔP一,CO2与SH的严重程度高度相关(表3⇑)和20%的组合增加和年龄解释的方差的66%。笔者认为,这提供支持证据的理论,夜间通气不足可能影响白天P一,CO2在严重的慢性阻塞性肺病。
有研究认为,SH通过肾性HCO的渐进机制参与慢性阻塞性肺病慢性高碳酸血症的发生发展3.−保留。HCO从晚上到早上的变化3.−将在现有人群中观察到的变化与已发表的慢性高碳酸血症急性期的变化进行了比较29,但作者无法证明任何肾HCO3.−划破黑夜的保留,由于SH。因此,如果发生很少或没有肾脏代偿,为什么这些病人没有回到自己的presleep通气状态的觉醒?有许多这种可能的解释。首先,肾HCO3.−保留可能发生在科目,但太小了,因为预测的响应thewide置信区间的被检测29。第二,补偿可能在一夜之间发生在脑脊液中。随着秋天的到来P一,CO2觉醒时,脑脊液会变成相对生物碱,使髓质化学感受器环境中的pH值升高,从而降低呼吸动力。第三种可能的解释是,急性高碳酸血症对呼吸肌产生力量的能力有显著的负面影响,并使呼吸肌容易疲劳30.。因此,尽管呼吸中枢的输出相似,但有显著SH的患者在醒来后的最初几小时内,肌肉的机械反应可能会暂时受损231。
方法论的注意事项
研究人群
与所有临床试验一样,研究人群仅包括那些既被推荐进行评估又同意参加AVCAL试验的受试者。这个过程总是包含一些推荐偏见。然而,作者试图尽量避免研究只涉及睡眠评估的人群。
排除病态肥胖(BMI≥40)患者,研究人群平均BMI为25.7±5.7 kg·m−2。此外,伴有阻塞性睡眠呼吸暂停的患者也被排除在外。研究人群平均AHI为4.7±5.0。在睡眠心脏健康研究的5046名参与者中,AHI中值最低的四分之一16有一个AHI高达18.3时没有去饱和准则包括在低通气的定义中,使用定义还需要3%饱和时具有高达3.7 AHI,的最低四分位数相比较。作者认为这因此使用AHI截止20排除OSA患者是合理的。
80例患者中,26例因技术原因被排除。然而,在被排除的受试者和那些数据被保留的受试者之间,记录的基线特征没有任何差异。作者认为,该研究小组真正代表了一般高碳酸血症COPD人群。
补充氧气的使用
补充氧气可能在COPD睡眠时加重高碳酸血症32。因此,它是可能的SH本来不太严重,如果这些病人进行了研究没有氧气。然而,所有受试者在研究自己平时规定的氧流量。因此,笔者认为,数据更真实地代表了临床情况SH。此外,他们认为,如果严重饱和看到,或者如果患者在夜间变得非常dyspnoeic这本来是道德上是不可接受扣留氧气患者对他们来说,这是他们的常规治疗的一部分。如果氧气是通过学习重新开始部分的方式,这将有无效Pt有限公司2和P一,CO2测量,因为任何变化都可能是由于氧气的重新引入。
经皮二氧化碳分压测量
SH被定义为…的异常增长P一,CO2在睡眠中4。该工作组提出的诊断标准需要增加P一,CO2>1.33 kPa (10 mmHg) from awake supine values during sleep or oxygen desaturation during sleep not explained by apnoea or hypopnoea events.
基于上述原因,作者认为他们无法在多导睡眠描记术中不让这些患者缺氧。此外,当患者开始在不同的氧血红蛋白去饱和曲线上的不同点时,使用氧饱和度来比较低通气的严重程度是困难的。最后,去饱和是一种非特异性的发现,它也可能是由肺的改变或肺闭合体积的恶化引起的V′/ Q不等式4,7。因此,氧饱和度不能作为SH的指标。
为测量而插入一条内住的动脉线P一,CO2在这个临床试验中是不合理的,可能会阻止患者参加。人们普遍认为Pt有限公司2是一个不完美的衡量P一,CO2。同时测量时有许多原因在两个值的差33和商业Pt有限公司2监视器结合软件来纠正其中的一些因素。许多对成年人的研究发现同时性与高相关性P一,CO233- - - - - -35。在睡眠相关的增加控制Pt有限公司2也被发现是在白天改善的一个预测因素P一,CO2无创正压通气治疗慢性阻塞性肺病6。尽管如此,两项关于SH设置的研究发现了两者之间的巨大差异Pt有限公司2同时测量P一,CO236,37。无论这些研究中所使用的方法在活的有机体内通过对罗斯纳的研究,对该装置进行了校准等。37如果这是执行建议的准确性和精确度将得到改善。后在活的有机体内校准问题就变成是否Pt有限公司2准确反映P一,CO2。一些研究发现,在全面上升Pt有限公司2- - - - - -P一,CO2作为P一,CO2增加34,37虽然其他人没有发现这样的偏见35,36。有没有Δ的系统性高估的证据P一,CO2通过Pt有限公司2作为ΔP一,CO2增加了这些数据(图3⇑)。因此作者得出结论,在改变Pt有限公司2- - - - - -P一,CO2整个晚上都是由于传感器漂移。在排除了漂移值为>1.33 kPa (10 mmHg)的分析对象后,作者利用早晨校正了漂移值P一,CO2样品。The mean correction introduced was 0.21±0.65 kPa (1.6±4.9 mmHg).
用这些方法,SH,由Pt有限公司2与P一,CO2。因此,虽然作者不能确定的精度Pt有限公司2测量,他们相信他们可能准确地代表趋势P一,CO2整个晚上。⇑
睡眠低通气的定义
在最近的共识会议上,SH没有一个被普遍接受的定义4选择了一个增加的阈值P一,CO2>1.33 kPa (10 mmHg) during sleep, without specifying a duration for this increase. The authors therefore chose a threshold increase of 1.33 kPa (10 mmHg) inPt有限公司2。据认为,TST的20%构成与异常升高了一夜的显著部Pt有限公司2的水平。然而,很明显,SH的流行程度将根据使用的定义而有所不同。图4⇑说明流行率如何随…的增量而变化Pt有限公司2,定义为显著性。同样地,如果SH被定义为>,即TST的10%花费在比基线清醒水平高1.33 kPa (10 mmHg)的>上,则该人群的患病率为48%,如果>为TST的40%,则患病率为31%。
总之,作者发现睡眠低通气的高患病率在一个大的高碳酸血症慢性阻塞性肺疾病的人口。睡眠低通气主要是关系到基线动脉二氧化碳张力,身体质量指数,并且在快速眼动睡眠增加上气道阻力。这些患者往往有在早上和晚上之间的动脉血二氧化碳分压增加,这是密切相关的睡眠低通气的严重程度。还需要进一步的研究,以调查的二氧化碳由于睡眠低通气反复呼吸道增加驱动器上,并在这些患者白天血气的长期影响。
致谢
AVCAL调查的完整列表。阿德:R.D.麦克沃伊,F.J.奥多诺霍,P.G。Catcheside,L.S.罗兰,R.安蒂奇,H.W.格雷维尔,R.E.鲁芬,上午索思。悉尼:R.R. Grunstein,D.J.巴恩斯,I.H.Young,E.E.埃利斯,E.R.科林斯。墨尔本:R.J. Pierce, K. Detering, D.A. Campbell, L.B. Irving, C.F.McDonald, C.J. Worsnop, L.M. Schachter, S.E. Rochford.
- 收到2002年7月24日。
- 接受2003年1月15日。
- ©ERS期刊有限公司