摘要
伴有慢性呼吸衰竭(CVF)的慢性阻塞性肺疾病(COPD)患者更有可能发展为与健康相关的生活质量(HRQL)的重要决定因素。除长期氧疗(LTOT)外,还提出了长期无创正压通气(NPPV)治疗CVF,但关于其对HRQL和资源消耗的影响的信息很少。因此,目前的作者进行了一项为期2年的多中心、前瞻性、随机、对照试验来评估NPPV+LTOT对高碳酸血症的影响:1)严重程度;2)医疗资源的使用;3)HRQL,与LTOT单独比较。
在LTOT一百二十二个稳定的高碳酸血症的COPD患者≥6个月时连续参加。夹杂物和1个月的运行中,90名患者被随机分配到NPPV + LTOT(N = 43)或后向LTOT单独(N = 47)。动脉血气,医院和重症监护病房(ICU)住院,总住院和ICU住院时间和HRQL是主要成果的措施;生存和辍学率,症状(呼吸困难和睡眠质量)和运动耐受力是次要成果的措施。Follow-up was performed at 3-month intervals up to 2 yrs.
两组的肺功能、吸气肌功能、运动耐力和睡眠质量评分均未随时间变化。相比之下,Maugeri基金会呼吸衰竭问卷评估的动脉血二氧化碳张力、静息呼吸困难和HRQL随时间的变化,两组患者倾向于NPPV+LTOT。在随访期间,两组患者的住院情况没有差异。然而,与随访期和回访期相比,NPPV+LTOT的总体住院人数呈现出不同的变化趋势(下降45%),而LTOT组(增加27%)。NPPV+LTOT组和LTOT组的ICU住院时间随时间分别减少了75%和20%。生存是相似的。
与单独长期氧疗相比,在长期氧疗的基础上加用无创正压通气治疗稳定性慢性阻塞性肺疾病合并慢性呼吸衰竭患者:1)略微降低了在家接受氧气患者的二氧化碳滞留趋势,2)改善了呼吸困难和与健康相关的生活质量。本研究结果显示,对于因晚期慢性阻塞性肺疾病而导致慢性呼吸衰竭的患者,夜间、家中无创正压通气具有一些显著的益处。无创正压通气对降低慢性阻塞性肺疾病加重的频率和严重程度的作用有待进一步研究。
这项研究得到了AIPO(意大利医院肺科医师协会)和Markos-Mefar通过意大利液化空气集团的支持。
慢性阻塞性肺疾病(COPD)目前是世界上第四大死亡原因,可以预测,在未来几十年,该疾病的流行率和死亡率将进一步上升1.在接受急性住院治疗的医院中,多达20%的住院患者可能与COPD急性加重有关2.一旦患者出现慢性呼吸衰竭(CVF),即。动脉血中的二氧化碳张力(P,有限公司2) is persistently >6 kPa (45 mmHg) with compensated respiratory acidosis, their prognosis worsens and they are more likely to develop exacerbations, be admitted to hospital and/or the intensive care unit (ICU)3.并经历残疾恶化。由于恶化是健康相关生活质量(HRQL)的重要决定因素4在美国,有必要减少他们的频率。然而,迄今为止,很少有干预措施被证明可以减少晚期COPD和CVF患者的加重频率。
家庭长期氧疗(LTOT)已被证明可以改善严重慢性阻塞性肺病和慢性低氧血症患者的生存5.除LTOT外,还提出了长期无创正压通气(NPPV)治疗慢性高碳酸血症,其理论依据是改善气体交换、解除呼吸肌肉、重置中央呼吸驱动6.然而,NPPV的长期益处的证据仍然相当缺乏7这是一个有争议的问题8.关于对HRQL和医疗资源消耗的影响的信息就更少了。
因此,目前的作者对CVF的患者进行了这项2年的多中心,前瞻性,随机的对照研究,由于高级COPD,评估NPPV的添加与单独的LTOT与LTOT的影响:1)Hypercapnia的严重程度;2)使用医疗保健资源;和3)HRQL。
方法
调查议定书由参加本研究的当地道德委员会的批准,该研究根据赫尔辛基宣言进行。患者在他们的知情同意方面参与了这项研究。
病人
122例美国胸科学会标准定义的重度COPD患者9在1996年6月至2000年1月期间,先后在20个意大利和一个法国呼吸内科住院。CVF的诊断是基于临床记录显示的价值P,有限公司2>6.6 kPa (50 mmHg) during room air spontaneous breathing in the months if not years preceding the study. All patients were in stable clinical condition, as assessed by an arterial pH >7.35, and were free from exacerbation in the 4 weeks preceding recruitment. Patients were included if they met the following criteria: age ≤75 yrs, LTOT for at least 6 months, dyspnoea score as assessed by the Medical Research Council (MRC) score ≥210,一秒用力呼气量(FEV)1<1.5升,FEV1强迫肺活量比<60%,总肺活量≥预测的90%,P,有限公司2>6.6 kPa (50 mmHg)和动脉氧压(P啊,一个2) <7.8 kPa (60 mmHg)呼吸室内空气。如果患者FEV增加15%则被排除在外1after inhaled salbutamol (200 µg), pH ≤7.34, active smoking, documented history of obstructive sleep apnoea syndrome as defined by an apnoea/hypopnoea index >10 episodes·h−1多导睡眠监测,治疗与全身性类固醇,重要伴随慢性全身性疾病(在即。慢性心力衰竭、糖尿病、感染、肿瘤等)、其他慢性呼吸道疾病(例如显著的纤维胸、支气管扩张、囊性纤维化)、既往或伴随的NPPV或参与除LTOT以外的任何家庭护理计划。
所有患者接受常规治疗(支气管扩张剂),以达到最佳的症状控制,并强烈鼓励患者继续活动;所有患者均接受抗胆碱能药物治疗;其他药物包括局部类固醇,如果有的话,记录在日记卡上。当病人要求时,全科医生会开抗生素和全身类固醇,必要时还会决定住院治疗。
测量
所有的生理测量都是由对治疗不知情且未参与研究的人员进行的。
肺和呼吸肌肉功能
常规静、动态肺容积测量采用定容体容积描记仪,患者按标准程序坐位11.全集尔的预测值等等。12被使用。当患者处于半卧位,呼吸室内空气和正常氧流量时,在桡动脉采集动脉血。P啊,一个2,P,有限公司2和pH值均采用自动分析仪测定。根据Black and Hyatt的方法,通过在功能剩余容量水平上测量最大吸气压力来评估吸气肌力量13.记录了三次重复尝试中最高的一次。
呼吸困难和运动宽容
采用MRC评分评估静息性呼吸困难10.通过6分钟步行距离测试(6MWD)评估运动能力14患者呼吸室内空气。在测试期间以明确的间隔给出口头鼓励。连续2天进行三项实践测试,记录最高值。所有测量均在不参与该研究的护士监督下进行并记录。动脉氧饱和度(年代啊,一个2)在整个行走过程中使用脉搏血氧计监测,并记录最低血氧值。
住院治疗上
记录过去3年的住院次数和地点、总住院天数(追溯)。这些数据是通过在入院时与患者面谈、从医院登记册以及与患者亲属或全科医生面谈获得的。随访住院由患者的全科医生决定,他知道但没有参与这项研究。患者被要求记录纳入研究后2年内的住院情况。没有记录在社区中治疗的加重或加重时采取的额外治疗。最后,在随访中记录死亡率。
治疗依从性
在每次随访中记录NPPV和LTOT实际花费的时间。呼吸机的使用情况从时间计数器中获得,使用报告从每日卡中获得。通过询问患者及其亲属来评估LTOT的日常使用情况;然后对负责LTOT的家庭护理公司的报告进行交叉检查。
通气支持
NPPV方式为压力支持通气(PSV),由BiPAP-ST30“自动跟踪”提供。TM呼吸机(Respironics Inc,Murrysville,Pa,美国,通过Markos-Mefar,Air Liquide Group分发)通过鼻面膜(Respironics Inc)。商业面具的尺寸足以适合每个患者的鼻子。单向电路设有平台呼气阀,以避免再灌注19.如前所述,呼吸机设置为自发/定时模式20.,在最大耐受吸气正气道压力(ipap)和呼气的正气道压力(EPAP)的范围内,在2-5cmh的范围内2O,8次呼吸的后备呼吸速率·分钟−1.在能够实现目标的流动下将氧气加入到掩模侧端口中年代啊,一个2≥90%。NPPV的有效性必须通过降低5%来证明P,有限公司2after 1 h of continuous support and by night-time oxymetry; NPPV was considered as effective when patients spent >90% of recording time with年代啊,一个2在NPPV≥90%。所有患者均达到了这两项标准。
研究设计
这是一个平行组,对照,随机研究。纳入后(M-1),所有患者随访门诊1个月(磨合)。At the end of the run-in period (M0), patients still meeting all the inclusion criteria above and showing a change in arterial blood gases <10% from baseline values independent of the cut-off limit (6.6 kPa) for inclusion, were admitted to hospital and randomised to have NPPV added to LTOT or to continue their usual LTOT (max eight per centre). Because of the small number of eligible patients in each centre, a centralised randomisation was used. Blocks were used to provide balanced groups in the overall enrolment (not inside each centre).
两组患者均接受相同的住院管理,包括随机分组前NPPV审判。因此,所有患者随机分组前接受10晚NPPV试验。病人were instructed to use the ventilator overnight for ≥5 h·night−1在整个研究期间。随机化后,保持与两组所有随机化患者及其在家亲属的密切接触,以确保NPPV+LTOT和单独LTOT的良好依从性。如果患者有任何问题,就会提供一个电话号码。技术熟练的人员在患者家中安装NPPV装置,并在整个研究期间提供定期控制。
出院后1个月进行随访(M1),随访间隔3个月,最长2年(M3-M24)。表1⇓显示每个后续步骤的评估小组。
定义
因此,NPPV组为治疗组(n=43),接受NPPV+LTOT; LTOT组为对照组(n=47),接受LTOT。NPPV的依从性定义为使用呼吸机≥5小时·夜−1;LTOT的依从性定义为≥15 h·d−1使用。随机分组后10天内(出院前)不符合NPPV或拒绝同意的患者被定义为“早期退出”并被替换。“退出”的定义是:患者拒绝继续该方案,显示任何排除标准,或在随机分组10天后(出院后)不符合治疗。
统计分析
样本大小
尽管本研究提出了几个结果衡量指标,但只有一个指标被考虑用于样本量的确定。白天的变化P,有限公司2在通常的氧气呼吸下,选择的结果,以确定最小样本量,能够确保强有力的测试治疗效果。为了保证80%的电量检测到0.66 kPa (5 mmHg)的降低P,有限公司2(7.23 - 6.57 kPa (55 - 50 mmHg平均值,sd 0.66)在0.05水平显著,每组需要≥17例患者。考虑到随机化患者的30%退出率的概率,最小目标样本量固定为每组25例。
疗效分析和治疗意图
在患者完成者的术语和的意向治疗方法(ITT)方面的主要参数进行了评价两者。结转最后观察用作ITT的方法和数据被相应地呈现。记录在分析时间控制为基线,12和24个月。对患者的依从性数据进行评价只能以文件病人完成者方面‘符合方案’分析。
采用动脉血气(ABG)、HRQL问卷、肺功能测试、Borg量表、MRC呼吸困难量表对组间差异进行方差分析(单因素方差分析)。应用方差分析模型进行ITT分析,以检测组间差异。
6MWD测试也采用非参数方法进行评估,在12和24个月时对基线进行编码更改。Fisher精确检验被用来比较组间变化的百分比。
统计分析中未对多次检验进行校正。虽然这项研究涉及了几种结果,但目前的作者无法预测在哪些结果中会发现明确的治疗效果。
住院治疗上
住院人数和住院天数是根据研究时间计算的,每年归一化。ICU住院和住院时间也被考虑在内。为了考虑研究开始前的住院频率,既往住院·年−1和医院天·年−1被提供并被视为“基线”。使用两个线性模型来比较组之间的这些速率。ANOVA用于比较来自“基线”(PRESTUDY值)的差异的差异;协方差分析用于根据“基线”速率调整研究率,因此有条件地测试分组率的差异,相等为相等的“基线”值。
生存分析
采用Kaplan-Meier方法评估各组间生存率的差异。使用了Wilcoxon检验和log-rank检验。
辍学率
为了比较上仍然在研究时间病人的治疗长度组,使用的Kaplan-Meier方法。数秩和Wilcoxon试验,利用组间比较辍学。
一般考虑
所有试验均考虑双尾试验,α=0.05,多次试验不校正。
结果
随机
试验概要图如图1所示⇓.在122例纳入研究的患者中,有6例因不符合支气管扩张剂后可逆性的标准而被排除在随机分组之外,另有26例因表现为aP,有限公司2在磨合期结束时,将>更改基线值的10%。90例患者随机入选后(不包括4例早期退出)的特征见表2⇓.在M0,组之间没有显着差异。早期辍学与其他科目不同。
治疗依从性
Mean daily LTOT use was 19±1 and 20±2 h in NPPV and LTOT groups, respectively. Mean daily use of ventilator in the compliant patients of the NPPV group was 9±2 h. On average, the NPPV setting was: IPAP 14±3 and EPAP 2±1 cmH2O,分别。
辍学率和存活率
两组在随访期间的退出率相似。NPPV组和LTOT组分别有8例和15例患者退出:原因与不遵守氧气(LTOT中1例)或呼吸机使用(NPPV中3例)、自愿退出研究(LTOT和NPPV中分别有4例和2例)、新诊断的肿瘤(LTOT和NPPV中分别有2例和1例)、随访(LTOT和NPPV组分别7例和1例)、气管造口术(LTOT和NPPV组均1例)均失败。两组退出患者的基线特征与完成研究的患者没有差异。
两组中死亡率相似(分别为18%和17%,分别为ltt)。死亡是由于急性呼吸衰竭(分别是LTT和NPPV群体的三和五名患者),心衰竭(LTOT和NPPV群中的一名患者)和其他急性疾病(分别为LTOT和NPPV的四个患者)。
临床和生理评估
表3⇓示出了在研究期间的主要生理变量的时间过程。肺功能,吸气肌肉力量,运动耐力和睡眠质量得分没有显著随着时间的推移在任一组改变,虽然睡眠得分呈小幅趋势NPPV患者改善。
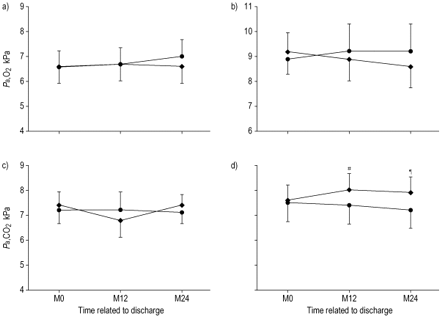
图2⇓显示血气随时间的变化。P,有限公司2,根据患者的常规供氧方案测量(图2d⇓),在单独接受LTOT的患者中升高,而在接受NPPV的患者中降低。尽管两组的变化与基线相比很小(尽管方向相反),即。平均0.26 kPa (2 mmHg),两组之间的差异从研究开始时的0.13 kPa扩大到0.66 kPa (1-5 mmHg),因此在治疗2年后P,有限公司2NPPV组和LTOT组的平均氧压力分别为7.23和7.89 kPa(55和60 mmHg)。图2⇓随着时间的推移也会明显表现出不同的行为。P,有限公司2在LTOT患者中表现出增加的趋势,而在NPPV患者中则持续下降。两组间在室内空气呼吸时的ABG无显著差异(图2a和c)⇓).
根据MRC量表评估,NPPV组的静息性呼吸困难随着时间的推移显著改善,M24时显著优于LTOT组(图3)⇓).
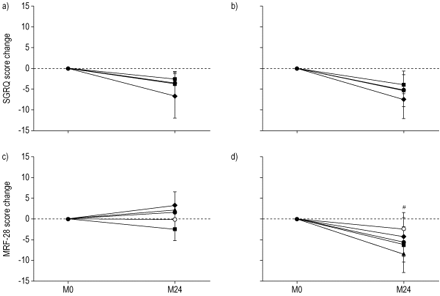
HRQL的结果如图4所示⇓.年代GRQ total score (fig. 4a and b⇓)在2年后显示出两组(-5和-4%)在两组(NPPV和LTOT组中)改善的趋势,主要是由于症状的改善而没有组之间的任何显着差异。相比之下,与LTOT组相比,NPPV组的MRF-28总分显着改善(图4C和D.⇓).
住院治疗上
在随访中,住院(0.9±1.2和1.4±2.3 N·患者−1·年−1在NPPV和LTOT,分别地)和ICU入院(0.2±0.4和0.4±0.8 N·患者−1·年−1NPPV和LTOT组间差异无统计学意义。与研究前3年相比,24个月后的住院天数在组内无显著减少(从19.9±20.2降至13.6±18.3 n·患者)−1·年−1;NPPV组的治疗效果为6.996,95%可信区间为- 4.30-18.29,p=0.2281),而LTOT组(18.5±18.3 ~ 19.3±32.9 n·患者)的治疗效果则相反−1·年−1).与研究开始前相比,LTOT组的总住院人数增加了27%,NPPV组下降了45%。NPPV比LTOT组减少了更多的ICU住院人数(LTOT组和NPPV组分别减少了20%和75%),但组间差异不显著。
讨论
在稳定的COPD患者NPPV对照临床试验报告了有关短期临床和功能结果相互矛盾的结果21- - - - - -24.甚至更少的数据报告了长期影响25,26.这2年的前瞻性,随机对照研究增加了对无创正压通气的COPD患者与CVF的影响的重要信息。
这里的数据表明,与LTOT单独相比,NPPV的加入改善了白天P,有限公司2呼吸氧气时的水平;2)通过针对CVF患者的问卷调查,改善呼吸困难和HRQL。
辍学率
与大多数神经肌肉患者和限制性患者相比,慢性阻塞性肺病患者的耐受性较差,并且/或从NPPV获益较少6.。克里内等等。27研究发现,尽管纳入了全面的住院和门诊计划,但在长达6个月的随访期间,只有50%的COPD患者继续使用NPPV。目前的研究结果与Criner的研究不同等等。27.在目前的研究中,如果排除训练期间,NPPV组39人中有5人(13%)因缺乏依从性或自愿退出研究,LTOT组47人中有5人(11%)因缺乏依从性退出研究。由于实验环境的限制和其特有的特点(患者和研究者的动机、训练时间、排除早期退出)2年期间的低退出发生率对接受长期NPPV的患者来说是一个好消息,允许患者接受治疗并完成适当的训练期。
呼吸机的设置
病人的选择,通气方式28,呼吸机的类型29和他们的环境20.被认为是NPPV研究结果相互矛盾的原因21- - - - - -24.NPPV在慢性阻塞性肺疾病中的作用可能有三种生理机制:1)夜间改善动脉血气21,30.;2)直接影响呼吸力学;3)呼吸肌肉卸载,这可能导致临床改善假想但仍未证实的慢性呼吸疲劳31.
在目前的研究中,使用了PSV和EPAP,两者都设置在患者舒适的条件下。它已被证明在慢性阻塞性肺病患者慢性高碳酸血症,掩盖埃因霍温和EPAP,两组病人的舒适,导致ABG的改善,在这项研究中,和能够卸载显著病人的吸气肌肉,以同样的方式设置根据病人的呼吸道肌肉努力和力学20..无论是慢性的32和急性33在压力辅助通气的情况下,应用一定水平的呼气正压比单独吸气辅助提供更好的隔膜卸载,在某些情况下ABG。
临床和生理评估
两组患者的肺和吸气肌功能、运动耐力和睡眠质量评分随时间的推移没有显著变化,但睡眠评分只有NPPV患者有改善的趋势。由于这项研究没有评估睡眠质量的差异,睡眠质量差异的重要性缺乏可能是由于贝塔误差。在这种限制下,目前的数据证实了盖伊的结果,并延长了一段更长的时间等等。23和林24.在3个月,Sham-Control,随机研究由同性恋等等。23在气体交换,睡眠质量或走路的耐力没有观察到显著的改善。在林的研究24与单纯氧疗相比,NPPV在氧合、心室功能或睡眠质量方面没有额外的益处。
由于以前的研究缺乏关于NPPV对其他结果衡量标准(住院、HRQL、等。),P,有限公司2是为这项研究提供动力的唯一变量。尽管在呼吸周围空气时,组内或组间ABG没有差异,但当前研究的一个原始结果是随着时间的推移,ABG的改善P,有限公司2与NPPV + LTOT观察相比于单独LTOT通常的氧吸气部分的呼吸时。This result is particularly interesting in the light of the fact that breathing oxygen is the common condition of these patients (19–20 h a day for both groups). A 3-month crossover trial by Meecham-Jones等等。21发现在NPPV使用期间夜间和白天气体交换,总睡眠时间和症状改善。日间时间的改善程度P,有限公司2用平均过夜值的变化相关,说明夜间低通气的对照是为通气支持的成功的关键因素。
与健康相关的生活质量
After 2 yrs the SGRQ total score, in both groups, showed a mean slight improvement (4%, 5%) at the limit of clinical significance, mainly due to an improvement in symptoms17(图4a和b⇓).Meecham-Jones等等。21在他们3个月的研究中发现了与nppv相关的SGRQ评分改善。在本研究中,与SGRQ不同的是,MRF-28总评分仅在NPPV组有改善(图4c和d)⇓).MRF-28是一个专门设计用于评估慢性呼吸衰竭患者HRQL的调查问卷18.在这一点上,这是首次研究表明加NPPV + LTOT超过单独HRQL LTOT清晰的长远利益。与此同时,在SGRQ和MRF-28之间的结果,缺乏对应的表示需要与特定的仪器,针对患者病情评估HRQL。
住院治疗上
在随访期间,NPPV组的住院率仅显示无显著性下降趋势。LTOT组的住院总人数增加了27%,而NPPV+LTOT组的住院总人数减少了45%(与随访期相比)。同时,LTOT组和NPPV组的ICU住院人数随时间变化分别为- 20%和- 75%。这些数据证实了欧洲多中心研究的NPPV(容量循环呼吸机)在重度高碳酸血症慢性阻塞性肺疾病中的初步结果,显示NPPV被广泛接受,并与急性慢性呼吸衰竭住院治疗的减少相关34.卡萨诺瓦等等。25,在1年的随机NPPV +标准治疗的研究与单独标准治疗(93%与LTOT)发现,给定相同的生存和急性加重速率,住院的数量在组NPPV在第三个月显著下降(5与15%),但在第三个月后保持不变。在NPPV组中观察到的唯一好处是6个月时呼吸困难减轻和一项神经心理测试的改善25.
在社区中治疗的加重和加重时采取的额外治疗在目前的研究中没有记录。因此,对医疗资源的评价具有重要的局限性。
生存
虽然本研究的样本量不足以评估生存率,但两组的生存率相似。迄今为止,还没有研究提供令人信服的证据表明NPPV延长了COPD患者的生存时间。在一项英文随访研究中,COPD患者的延续曲线35,是几乎相同的生存在夜间氧治疗试验使用LTOT的COPD患者36,这表明NPPV比LTOT单独的生存获益极小。目前的研究和欧洲研究的初步结果34证实这一观点,尽管后一项研究表明>65岁的患者可能有轻微的生存改善。
总之,这项为期2年的前瞻性、随机、对照研究表明,在伴有慢性呼吸衰竭的稳定慢性阻塞性肺疾病患者的长期氧疗基础上增加无创正压通气能够:1)改善日间氧呼吸时动脉血液中的二氧化碳含量;2)改善呼吸困难和健康相关生活质量。这项前瞻性试验的数据将有助于设计一项更大的、可能是欧洲的、更长的前瞻性研究,以研究无创正压通气对晚期慢性阻塞性肺疾病导致的慢性呼吸衰竭患者的影响。由于慢性阻塞性肺疾病中慢性呼吸衰竭的社会经济、个体和临床相关性,确认显著减少住院和重症监护病房的住院时间将对家庭环境中晚期慢性阻塞性肺疾病的管理具有重要意义。无创正压通气对降低慢性阻塞性肺疾病加重的频率和严重程度的作用还需要进一步的研究。
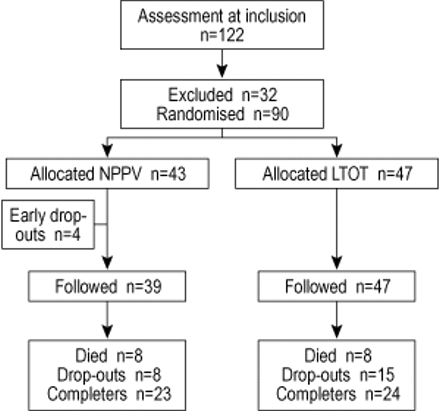
试用简介。NPPV:非侵入性正压通风和长期氧疗法;ltot:单独长期氧疗法。
动脉血氧饱和度的时间历程(P啊,一个2) a)周围空气和b)通常的氧气,以及动脉血中的二氧化碳张力(P,有限公司2c)环境空气和d)通常的氧气在研究期间。♦单独长期氧疗(LTOT);•:无创正压通气和LTOT。M:一个月;M0:放电。#:P = 0.005,治疗效果2.997,95%置信区间(CI)0.94-5.05;¶:p值= 0.002,治疗效果4.270,95%CI 1.58-9.96。
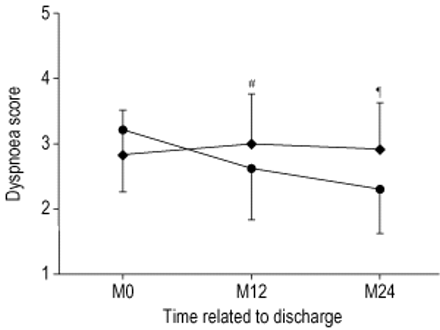
医学研究委员会呼吸困难得分超过该研究组在研究期间的时间过程。♦:长期氧疗(LTOT);•:无创正压通气和LTOT。#: p=0.048,治疗效果0.400,95%可信区间(CI) 0.02-0.78;¶: p=0.013,治疗效果0.600,95% CI 0.15 ~ 1.05。
从圣乔治呼吸问卷(SGRQ)的总的和尺寸的得分基线的变化(A和B)(♦:症状;▪:活动;▴:影响;•:总)和Maugeri基金会呼吸衰竭问卷(MRF-28)(c和d)(○:认知行为;♦:活动;▪:残疾;▴:别人;•:总)。M0:放电;M24:出院后24个月。用于从在SGRQ总分基线的变化组比较是不显著,p值= 0.554。#:P = 0.041,治疗效果7.100,95%置信区间0.13-4.07。
致谢
作者要感谢Link Italia®(生物统计学服务)提供的数据库和数据输入帮助;R. Allpress和M. Bresciani对手稿进行语言修订;意大利液化空气集团(Air Liquide Group Italia)的Markos-Mefar技术援助和无限制的教育赠款;勃林格殷格翰申请无限制教育拨款。参与中心和调查.卡利亚里(a . Murgia r . DeMurtas),静脉一些Tirreni (m . Polverino硕士Grisolia) Cittadella, (a . Marcolongo),克丽玛(m . Confalonieri),佛罗伦萨(m . Gorini g·维莱拉)Gaiato (g . Garuti) Gussago (e .临床m . Vitacca),曼图亚(C.Scarduelli),米兰01 (s . Amaducci a Iuliano),米兰02 (m .塞尔吉,组织者m . Rizzi), Montescano(美国纳瓦),那不勒斯(F. Squillante, R. Cassandro)、帕多瓦(M. Bevilacqua)、巴勒莫(S. Marchese, A. LoCoco)、帕维亚(I. Cerveri, A. Pasi)、佩鲁贾(M. Dottorini, S. Baglioni, P. Ferranti, R. tazza)、比萨(A. Palla, M. Desideri)、鲁昂- f (j . f Muir)、塞雷格诺(S. Damato, P. Marino)、乌迪内(A. Peratoner)、维卢诺(S. Zaccaria)。
脚注
↵编辑评论见第511页。
- 收到了2001年11月13日。
- 接受2002年4月17日。
- ©ERS期刊有限公司