文摘
Ventilator-associated肺炎(VAP)是一种严重传染性疾病在重症监护病房(ICU)患者,目前高死亡率相关。因此,这种复杂的机械通风需要一个提示诊断和适当的抗生素治疗。致病微生物的检测必须为指导一个适当的疗法有强有力的证据经验不足的不利影响治疗结果。微生物调查的主要困难是获取样本下呼吸道,主要是因为与上呼吸道菌群的潜在污染,可能导致误解的文化。
VAP微生物调查是基于文化的样本来自下呼吸道侵入性或侵入性方法。最常见的抽样技术是气管内管(ETA),这被认为是一种非侵入性方法,受保护的标本刷(公安局)和支气管肺泡灌洗(BAL),都是侵入性的调查方法。后者的设计是为了避免殖民上呼吸道菌群。最好的这些诊断方法仍然是有争议的。就结果而言,有强有力的证据表明,侵入性和非侵入性方法的影响似乎是相似的。在成本方面,然而,气管内吸入便宜而落下帷幕或公安局。另一方面,侵入性方法可能尤其有利于病人不响应初始经验性抗生素治疗。
呼吸道样本的定量文化的基本原理是区分感染和殖民降低航空公司,因为细菌殖民化是一个频繁的机械通气患者的事件。目前用于诊断肺炎的阈值以下:埃塔样本,≥105-10年6集落形成单位(cfu)·毫升−1;公安局样本,≥103cfu·毫升−1;和BAL样本,≥104cfu·毫升−1。
打算提供一个实用的方法问题,目前的手稿评论可用的非侵入性(血培养,气管内吸入)和侵入性(保护标本刷,支气管肺泡灌洗,盲方法和肺活检)技术用于与机械通气相关肺炎的诊断。
机械通气患者的诊断肺炎是临床医生面临的挑战,从典型的临床表现是可变的和其他原因的发热和胸部浸润可能发生在这些病人。与机械通气相关肺炎的高死亡率((VAP),根据一些作者超过50%1,2,需要一个快速启动适当的抗生素治疗。几项研究已经表明不适当的抗生素治疗是预后不良相关3。相比之下,抗生素治疗方案可以选择抗多种抗菌素的有机体铜绿假单胞菌或不动杆菌calcoaceticus4。因此,重要的是要提供可靠信息病原体对抗生素敏感性的指导治疗和预防一些抗生素的选择压力。
在过去的十年里,不断努力了为了发展最优技术获取适当的呼吸样本。结果的解释的主要问题是收到的抗生素治疗在采样和上呼吸道殖民之前,都可能导致误解的文化样本。微生物调查VAP基本上由培养获得的样本下呼吸道侵入性或侵入性方法。后者是为了避免上呼吸道殖民。尽管他们潜在的优势,有一个持续争论的价值相比,非侵入性的方法。定量的文化感染呼吸道样本可能有助于更好的区分和殖民的更低的航空公司,在机械通气患者是一个频繁的事件。
就结果而言,侵入性和非侵入性方法的影响似乎是相似的。然而,这些病人不响应初始经验性抗生素治疗方案可以额外受益于使用侵入性技术诊断VAP。随机研究比较两种类型的技术是目前推荐来回答这些问题。
细菌与机械通气相关肺炎病原体有关
最全面的方法对微生物负责院内肺炎(HAP)和特别是对VAP的分类是美国胸科学会(ATS)5。这种方法是有用的初始经验性抗生素治疗。
潜在的病原体的光谱可分为根据三个变量:1)肺炎的严重程度(轻度到中度或严重);2)存在特定的主机或治疗的风险因素;和3)早期或晚期出现肺炎(>或<住进医院后5天)。因此,病人可以分为三组:1)患者没有不寻常的风险因素与发病表现为轻度到中度HAP在住院过程中随时与早发性或严重的机会;2)特定风险因素的患者表现为轻度到中度HAP住院期间发生的任何时候;3)患者严重的偶然,早发性与特定风险因素或晚发型。
细菌制剂导致患者院内肺炎at组1被定义为“核心生物”,包括:肠道革兰氏阴性杆菌(肠杆菌属spp,大肠杆菌,克雷伯氏菌spp,普罗透斯spp,粘质沙雷氏菌),流感嗜血杆菌,链球菌引起的肺炎和甲氧西林敏感金黄色葡萄球菌。生物相关at组2肺炎包括at组1而且厌氧菌,军团菌pneumophilia、耐甲氧西林金黄色葡萄球菌(耐甲氧西林金黄色葡萄球菌)和铜绿假单胞菌。at组3肺炎,“核心生物”往往孤立但额外的病原体铜绿假单胞菌,不动杆菌种虫害和耐甲氧西林金黄色葡萄球菌也频繁。属于这一类的病人在被感染的风险可能抗多种抗菌素的生物1,6- - - - - -8。在机械通气患者中,VAP∼40%的情况下是幼童腹壁薄弱。
独立于发病期间,有一个小组的风险因素关联到一个特定的病原体。肺炎的危险因素相关铜绿假单胞菌之前的抗生素治疗,糖皮质激素,长期机械通气,之前的住院治疗,晚期慢性肺部疾病和严重的支气管扩张。肺炎与l . pneumophilia患者可能出现长期糖皮质激素治疗。金黄色葡萄球菌是孤立在20 - 40%的情况下1,9,10。肺炎引起的金黄色葡萄球菌发生在患者昏迷,头部外伤、糖尿病和肾功能衰竭10。厌氧菌是更频繁地与腹部手术和愿望。最后,指出Trouillet是很重要的等。11报道,> 7天前机械通风和广泛的抗菌治疗的两个主要风险因素是发展中VAP抗多种抗菌素的革兰氏阴性细菌。
在ICU感染获得的另一个方法考虑三种类型的感染:主要内生,次要内生和外生12。这些不同的模式有特定的微生物资料,只能通过监测杰出文化在所有气管插管病人在ICU承认。VAP发生早期后入住ICU通常主要内生性质的。这意味着病人进行微生物入住ICU的时候。负责生物更可能是社区获得性病原体肺炎链球菌,流感嗜血杆菌或甲氧西林敏感金黄色葡萄球菌。二级内源性感染发病后期,发生在患者殖民细菌在ICU (铜绿假单胞菌,不动杆菌spp。耐甲氧西林金黄色葡萄球菌)。最后,外源性感染指VAP发生在患者没有先前的细菌殖民化和微生物剖面类似于二次内源性感染。
执行微生物调查原因
机械通气患者VAP的临床评估的困难需要更可靠的工具来诊断和随访。此外,有关证据相关的耐药菌株的出现一些抗生素的选择压力的建议非常小心选择抗生素疗法。
呼吸道标本的细菌学的调查启动前的经验性抗生素治疗似乎是极端的实用性。几项研究已经表明不适当的抗生素治疗是预后不良相关3,13。致病生物的隔离和对抗生素的敏感性的调查可能会允许一个更合适的和调整治疗对病人潜在的好处以及抗生素政策的医院。然而,微生物调查提出了两个主要的不便在机械通气患者:1)抗生素治疗之前,这是非常频繁的ICU患者和假阴性结果可能解释;2)上下呼吸道殖民,这是一个假阳性结果的原因。
多种方法,避免污染的下呼吸道样本上呼吸道菌群提出了:1)使用侵入性方法收集样本的感染(支气管镜检查、活检);2)保护设备的使用,以避免污染的样本与上呼吸道菌群。此外,样本建立一个特定的阈值的量化文化集落形成单位(cfu)区分感染和殖民的航空公司推荐。所有方法获得优质呼吸道样本都进行了广泛的调查和辩论存在哪些是最方便,成本效益和诊断方面的收益。
非侵入性诊断方法
血培养
VAP阳性血培养的速度范围8 - 20%5,14,15。一些研究报告,在危重病人,菌血症并不总是相关的肺部感染,高达50%的患者阳性血培养可能有额外的感染源15,16。在最近的一项研究中,卢娜等。17指出,VAP患者血培养有用的怀疑和识别另一个并发感染时,血液中的微生物隔离不符合微生物分离呼吸道分泌物。
气管内吸出
气管吸入(ETA)是常用诊断方法在气管插管患者怀疑肺部感染,因为它的简单性和最小的训练要求。类似于痰液样本,细胞学检查的埃塔标本与大量的白细胞可能会提供一个准确的微生物结果(表1⇓)。
埃塔的定性文化通常标识相同的病原体侵入性测试(即。保护标本刷;公安局),但频繁,文化还包含其他不致病的微生物,导致较低的阳性预测值的测试。另一方面,无菌ηVAP文化使诊断的可能性很小,除非病人之前已经使用抗生素治疗18。
定量埃塔的文化可能会避免这些假阳性的结果,但是也提供了有争议的结果,根据细菌负荷,通风和之前的抗生素治疗的持续时间。灵敏度范围38 - 100%,特异性14 - 100%不等19,20.(表2⇓)。使用一个阈值105-10年6cfu·毫升−1,灵敏度范围窄(50 - 70%)和特异性(70 - 85%)18,21(表1⇑)。比较病人的结果,两项研究得出的结论是,没有埃塔和侵入性支气管镜的方法之间的区别(公安局和BAL)的死亡率,ICU机械通风保持和持续时间22,23。
检测抗体涂层细菌了,试图确定殖民之间的差别和下呼吸道感染。此外,弹性蛋白纤维的检测已被建议作为一个方法来揭示肺实质破坏引起的肺炎。抗体的检测涂层和弹性蛋白纤维在埃塔既不敏感也不具体24,25,所以他们不推荐常规诊断的特许经销商。
侵入性诊断方法
支气管镜的技术
Fibreoptic支气管镜检查是一种安全、准确的技术各种肺部病变的诊断。它的实用性已经扩展到低气道分泌物的集合被感染的网站。一个额外的好处是上呼吸道的分路作用通常是殖民的潜在的致病微生物(项目组合管理系统),特别是在机械通气患者,导致潜在的文化误解。
在过去的二十年里,这些所谓的侵入性技术已经广泛用于诊断HAP尤其是VAP。试图提高这些技术的发展导致了产量的方法如公安局和支气管肺泡灌洗(BAL)。此外,这些方法得到的样品的定量文化允许一个更好的区分殖民和感染。
在机械通气患者中,fibreoptic支气管镜检查执行通过气管内管,气管导管的内孔应该足够宽,允许支气管镜的发展。病人应该镇静和瘫痪,允许一个有效的通风,防止支气管粘膜损伤在这过程。由于这些原因,不需要局部麻醉在机械通气患者中,从而防止细菌生长抑制的影响当药物被灌输到航空公司。额外的建议和机械通风通气参数调整进行支气管镜检查患者在表3中做了总结⇓。
保护标本刷
公安局技术已经用于近20年的诊断肺炎26。VAP技术已经精炼,但方法基本上仍然是不变的。公安局由双伸缩导管内含有金属刷内插管。技术包括定位旁边的支气管镜孔的取样区域和推进公安局导管3厘米以外的fibreoptic支气管镜,以避免合用的分泌在导管尖端的集合。内插管伸出排出一个远端聚乙二醇插入气管导管是先进到所需的亚节。如果可视化脓性分泌物,刷的旋转。取样后,刷收回到内插管和这一个外套管,和导管从支气管镜中移除。
少量的分泌物应该用于直接检查刷染色后May-Grunwald染色和革兰氏染色方法,这有助于评估样本的质量27(表1⇑)。
与70%的酒精擦拭内插管后和削减无菌剪刀的刷,刷是放置在1毫升dilutant并立即提交定量细菌培养。VAP公安局的标准化过程如表4所示⇓28。这些建议已被证明是有用的为减少假阳性和假阴性的结果。
检索量∼0.001毫升(范围0.01 - -0.001)下呼吸道分泌物和稀释到介质增加文化板块的稀释100 - 1000倍。定量细菌培养公安局允许殖民和感染之间的区别。定量文化代表连续稀释的呼吸样本。计算菌落计数琼脂板上可见的菌落的数量与稀释和接种因素。的碎屑定量文化相关的结果建立了菌落计数已知存在于唾液样本的肺炎患者的呼吸道分泌物的估计量的检索技术。因此,应该指出的是,量化文化技术是基于粗糙推论而不是准确的测量。公安局,目前接受阈值是103cfu·毫升−1。增长≥103cfu·毫升−1被认为是重要的感染(表1⇑10)和对应于一个初始浓度5-10年6细菌·毫升−1在检索到的分泌物。
公安局的插double-lumen导管技术提供的优势价格的最小污染的风险非常小的样本集合。公安局已经广泛的有用性研究在机械通风和nonmechanically通风病人16,18,29日- - - - - -36,大多数研究报告合理结果诊断VAP。灵敏度范围33 - 100%,特异性50 - 100%(表2)⇑)。这种可变性与人口研究的类型,前使用抗生素治疗和黄金标准的类型。大多数研究显示< 40%的假阴性结果。有几种解释这些发现。首先是缺乏标准化的抽样技术。有人建议,只采样段出现脓性分泌物导致敏感性增加26但组织学研究37,38VAP的报告,是一个多焦点的过程;因此广泛的抽样技术似乎更合适。之前的抗生素治疗是另一种假阴性结果的原因。Montravers等。39报道说,抗生素可以消毒呼吸样本收集的公安局后只有3天的有效治疗。组织最近的一项研究证实,任何抽样技术的灵敏度和细菌性肺的负担都是大大减少了抗生素治疗的起始27。这种效果不明显时,抗生素对致病微生物是无效的40。
当采样被执行在感染的早期阶段,它可能会提供边缘的结果。这一发现不应该阻碍启动或抗生素治疗的延续。更有等。41报道称,一些边缘文化(即。102-10年3cfu·毫升−1)演变成积极的文化(高于阈值),这表明第一个抽样一直在感染的早期阶段。技术的变化可能是另一个假阴性结果。两项研究42,43发现重复公安局抽样在同一节段区域有明确程度的变化,14%的文化传播上方和下方103cfu·毫升−1阈值在一项研究中42和40%的蔓延43。最后,没有肺炎的细菌细支气管炎也可能提供一个假阴性的结果。虽然细菌水平相当低,这种情况需要抗生素治疗。最近事后剖析VAP组织学的研究37,38报道大量的细菌细支气管炎病例没有肺炎。
假阳性结果的总体率∼30%。该技术还可以提供假阳性结果的可变性。马奎特等。42报告说,60%的患者有公安局的结果变化超过一个对数单位当五公安局树苗进行相同的病人和网站。细菌殖民化的航空公司经常在慢性阻塞性肺病(COPD)患者,支气管扩张或长期抗生素治疗,导致假阳性结果的样本通过公安局。托雷斯等。44发现70%的特异性公安局在机械通气患者肺炎抗生素治疗之前和。这些研究结果是一致的事后剖析研究表明,文化的肺组织活检获得的经常是积极的在缺乏组织学肺炎37。
支气管肺泡灌洗
除了它的有用性间质疾病和职业病人,矿山已被证明是一个有趣的VAP诊断的诊断工具。定量样本检索的文化保护和而成落下帷幕似乎提供了一个良好的诊断支气管镜的产量。
在气管插管患者,支气管镜是通过气管导管远侧地变成一个先进的subsegmental支气管(通常是第三或第四代支气管),直到气道堵塞反步骤。如前所述,在手术过程中病人镇静和瘫痪,从而避免了局部麻醉的需要。无菌生理盐水的体积是灌输,然后轻轻吸气。虽然没有共识的总量是灌输,看来至少需要100毫升检索分泌物从亚节的外围,射程100 - 240毫升28,45。采样区域是根据记者选择区域的渗透在胸部或亚节包含可视化的脓性分泌物。附加的保护系统设计,以避免污染的检索BAL液体。这些方法更昂贵,因为它们涉及导管插入支气管镜通道,除了剩下的设备用于执行常规落下帷幕46。
尽管返回的体积可能范围instillated总量的5 - 70%,一般5毫升检索BAL液体充足的微生物和细胞学检查。显微分析后May-Grunwald染色和革兰氏染色剂可以快速评估细胞计数和微分包含细胞内生物细胞的百分比,百分比的上皮细胞和直接可视化的生物体,包括卡氏肺孢子虫。作为一般规则,> 1%的鳞状上皮细胞的存在表明口咽的污染。BAL样本的定量细菌培养促进殖民之间的分化和感染。落下帷幕,为当前接受阈值≥104cfu·毫升−1定义感染(表1⇑)。
10倍大截止相比,公安局是基于理论,BAL检索比公安局5 - 10倍的生物。常规细胞学分析和评价机会病原体建议immunosupression。表5⇓总结了BAL过程28。BAL相差很大的敏感性和特异性不同的研究主要依赖抗生素治疗之前,类型的人口研究和参考测试工作。球方法的灵敏度VAP患者42 - 100%范围46,47。特异性报道这些研究也有一个广泛的多样性意味着82%(表2)⇑)。假阳性和假阴性结果,BAL的解释为公安局技术是一样的。
支气管镜的并发症的方法
支气管镜的技术的副作用可分为如下:1)事件固有fibreoptic支气管镜的使用不会探讨;2)事件直接归因于公安局或落下帷幕。
公安局可能导致出血,尤其是肾功能衰竭患者凝血障碍,有时气胸24,33,48。落下帷幕的并发症包括动脉氧张力下降(P啊,一个2动脉二氧化碳张力(),轻微的上升P,有限公司2)、发烧、瞬态恶化在肺浸润,sepsis-like效应(占细菌易位从肺泡体循环)49、心律失常,很少、气胸、咯血,呼吸衰竭恶化,瞬态肺血管通透性的增加50。最重要的副作用中血液气体的变化取决于使用何种类型的洗胃(传统的矿山或保护BAL)和液体灌输(介于50毫升mini-BAL和150毫升传统BAL)。两项研究报道平均减少20%P啊,一个2/启发氧气分数(F阿,我2支气管镜检查后立即)比例,5和24 h后16,51。P,有限公司2值增加是暂时性的(平均7毫米汞柱)。作者没有发现任何血流动力学参数的变化(动脉压、心率、心脏指数)后落下帷幕。
Transbronchial活组织检查
Transbronchial活检(TBB)在结节病作为一种有价值的诊断工具,通过癌扩散,扩散机会性感染,肺部浸润患者的职业。很少有数据的有用性TBB活检在机械通气患者肺炎,主要是因为这种技术是相当不寻常的VAP诊断。主要的不便依赖于小尺寸和不确定的代表性组织标本。之间存在显著关联的特定诊断感染和更多的活检标本中包含的肺泡52。报道的研究结果比较TBB和开放肺活检(OLB),两个在相同的患者,发现一个诊断OLB的收益率为94%与59% TBB53。
fibreoptic支气管镜放置到最优亚节允许损伤的最佳方法。钳打开,或者直到阻力先进1 - 2厘米,然后关闭,轻轻收回到支气管镜。钳应减少,没有眼泪,肺实质。总共需要5 - 6切片标本周边病变。组织的部分是用一根牙签,转移到标本缸含有福尔马林,并送往实验室。
气胸54,55(由于肺胸膜活检)和轻微出血53并不罕见。大量出血也被描述为一个可能的,但不常见的并发症。然而,在有限的肺功能和患者凝血异常,应该考虑到这些并发症。因为潜在的严重的并发症和有限的附加诊断收益率(相比于其他支气管镜的过程),TBB应视为二线VAP的诊断过程。
Nonbronchoscopic技术
被入侵的方法
为了避免相关的不便fibreoptic支气管镜检查,如成本高、副作用和所需的经验,选择抽样方法的怀疑患者下呼吸道肺炎设计。最常见的是蒙蔽支气管抽样(BBS),迷你BAL和盲目的抽样和几个不同的刷子(BPSB)保护。
在BBS导管先进盲目远端支气管分泌物是吸气没有灌输更多的液体。1 - 2毫升的最小体积恢复是必需的。为保护mini-BAL single-sheathed, 50厘米,无菌,插伸缩导管用于滴剂20 - 150毫升的液体灌洗。一些研究mini-BAL56使用一个伸缩导管与额外的设备,允许向受灾地区盲目引导导管;这种类型的导管没有商业化。BPSB涉及无菌刷免受污染,类似于公安局技术。样品通过盲过程还需要量化的文化。殖民的切断了肺炎的区别是≥103-10年4cfu·毫升−1。
没有明确的标准化的方法蒙蔽侵入性程序。然而,几项研究报告的敏感性7,35,38,43,48,56- - - - - -60BBS范围74 - 97%,63 - 100%为BPSB mini-BAL 58 - 86%。特异性似乎类似于fibreoptic支气管镜技术(供电局及BAL)和BBS范围74 - 100%,66 - 96%为BPSB mini-BAL和71 - 100%。两国,VAP的扩散模式37,38可以解释为什么瞎了过程的诊断产生类似于fibreoptic技术56,尽管前者并没有被验证事后剖析肺部检查。在单位没有支气管镜可用其实用性似乎明显一天24小时。
失明的副作用入侵技术,虽然不能完全描述,更重要的与fibreoptic相比支气管镜的技术。
开放肺活组织检查
虽然开放肺活检(OLB)没有发现显著改善患者管理或临床进化,它应该被视为一种诊断方法,当微创诊断工具已经用尽61年(例如,弥漫性肺浸润患者,感染与否,没有通过其他方法包括支气管镜检查诊断)。定量样品推荐的文化。然而,分离细菌的发现和组织学特性之间的肺炎已经被一些研究报道37,62年。不幸的是,在这个阶段的病人已经在抗生素治疗,因此,文化的肺样本通过OLB经常消毒。这种细菌的发现是一致的不具体的弥漫性肺泡损害报告的组织学检查。
全身麻醉是OLB所需。有两个可能的手术方法:小切口开胸和videothoracoscopy。肺的检查后,切片上执行是最受影响区域,通常从中间叶(或海豆芽)或更低的叶。肺活检可以使用自动获得线性装订设备。订书机时病人脱离呼吸机的应用和活检后立即重新连接,促进这个过程63年。
的并发症率OLB 4 - 19%不等。最常见的并发症有关OLB气胸要求胸腔引流,出血和与麻醉相关的副作用或外科手术64年。死亡率不超过0.5%,尽管大多数的研究在文献中没有报告任何死亡。事实上,最近的一项研究已经证明的安全OLB患者呼吸衰竭和接受机械通气65年。然而,OLB作为诊断测试的选择应该考虑到多个器官衰竭,已被证明是这个过程可以很好地预测死亡率相关66年。定量的诊断准确性的文化OLB标本不同55 - 91%65年。负面结果的存在非特异性炎症改变应提请注意非感染性肺渗透的原因。
与机械通气相关肺炎诊断技术中使用的验证
VAP的诊断技术的验证是相当困难的,因为目前使用的黄金标准的异质性研究。更合理可靠的候选人金本位制似乎是肺组织的文化。然而,有强有力的证据35,37细菌的负担在肺组织有一个很大的变化。事实上,第一个共识会议67年特许经销商推荐的肺组织检查,而不是文化,评估不同的诊断方法提供了参考依据。然而,最初或决议的时期感染区分组织危重患者的肺炎和其他肺过程困难37。基于这些发现,最好的方法来考虑黄金标准可能是考虑到肺组织学和组织文化38,63年,68年。肺炎的组织学标准应该高积累的多形核白细胞的存在在肺泡中,纤维素性渗出物和红细胞68年,69年。细菌生长必须≥103-10年4cfu·g的肺部组织−1。
细菌的呼吸样本分析
呼吸道样本的分析基本上在于微观评价和定量的文化。有前途的微生物快速检测技术,如聚合酶链反应(PCR)和抗原检测,需要进一步研究来证实他们的VAP在当前实践的好处。
显微分析
呼吸道样本的显微分析包括:1)评估的肺泡细胞群(和微分细胞总数):一些研究表明在中性粒细胞总数显著增加呼吸道样本收集的BAL和公安局VAP患者。中性粒细胞变化77 - 82%的平均比例在公安局落下帷幕,> 50%7,31日,70年。这些研究结果符合一些集落形成单位文化是肺炎的暗示。2)鳞状上皮细胞(秒)和支气管纤毛细胞(bcc): > 1%秒BAL的存在表明口咽的污染68年,71年。有贫穷的证据的意义秒在公安局,但似乎他们的缺席或出现在极少量(≤1 /字段)是质量好的公安局样本的预测27。基底细胞癌的存在污染的标志在机械通气患者没有被彻底调查。3)比例的细胞(中性粒细胞)包含细胞内生物(ICO) BAL样本中发现:最近的研究表明,ICO检测可以用于早期诊断肺炎和感染细胞的接受阈值是∼5%;然而,测试的灵敏度变化很大程度上(37 - 100%)7,31日,46,47,72年- - - - - -76年。4)生物识别的污渍:克,抗酸的(用于分枝杆菌),氢氧化钾(真菌):有一个很好的协议发现落下帷幕的革兰氏染色剂/公安局样本和量化文化的结果7,20.,77年。5)细胞学分析替代诊断:肺出血、癌,等机会性感染的生物卡氏肺孢子虫和巨细胞病毒(CMV)。表1⇑总结了主要标准来评估VAP的呼吸道样本质量根据不同的抽样方法(η,公安局,BAL)。
定量的文化
定量呼吸道样本是有用的区分殖民和文化感染,根据评估生物存在于呼吸道分泌物的浓度。然而,生物需要引起肺炎的浓度变化与细菌的毒力和宿主防御的能力45。肺炎在临床环境中,细菌的负担已经证明≥104cfu·g的肺部组织−130.,78年和≥105细菌·毫升−1渗出物79年。
上述呼吸道样本收集的任何方法连续稀释和接种经常在血琼脂,巧克力琼脂,CDC琼脂、缓冲木炭酵母提取琼脂和Sabouraud媒介。文化板块在37°C的环境足够的有氧和无氧条件下和评估在24和48 h。目前用于诊断肺炎的阈值以下:埃塔样本,≥105-10年6cfu·毫升−1;盲方法样本,≥103-10年4cfu·毫升−1;公安局样本,≥103cfu·毫升−1;和BAL样本,≥104cfu·毫升−1(表1⇑)。细菌数低于阈值的患者临床特征的肺炎不应该禁止抗生素治疗,而这可能是感染的早期阶段。常规文化细菌和真菌的担忧。不应对抗生素的病人应该调查其他可能的病原体(强夯即。结核分枝杆菌,p .囊虫巨细胞病毒,衣原体肺炎,l . pneumophilia)。常规敏测试建议,如果可能的话最低抑制浓度(MIC)的测定。
侵入性的与非侵入性技术与机械通气相关肺炎的诊断
有一个在文献中讨论使用侵入性或非侵入式VAP方法收集适当的呼吸样本。这场争论最近集中在病人的结果,其中包括长度ICU住院时间、死亡率和成本。
主要论点支持进行侵入性诊断技术在机械通气患者如下:1)由于死亡率的VAP∼30%,这一事实的VAP患者需要一个更积极的调查6;2)抗生素治疗不足似乎是最常见的VAP患者不良预后相关的因素80年;3)初始经验性治疗通常是不正确的81年和侵入性技术通常导致抗生素变化;和4)入侵技术没有重要的副作用或并发症。
反对使用侵入性(落下帷幕,PSB) VAP方法如下:1)由于死亡率不存在当初始经验性抗生素治疗是足够了82年;2)最优经验治疗策略应根据严重程度的标准化开始,风险因素,天的机械通风和相关的植物83年;3)提供的信息入侵技术不会导致抗生素治疗的变化如果适当的标准化经验治疗,根据at指南;4)使用侵入性技术不修改死亡率23,84年;最后,5)入侵技术,尤其是落下帷幕,可能与重要的相关并发症如sepsis-like低血氧症效果和持久。
在作者看来,最好的方法来解决当前的辩论应该只考虑随机研究比较的结果量化样本获得的文化入侵技术和埃塔。只有三个研究遵守这些标准22,23,85年。Sanchez-Nieto等。22报道,支气管镜检查导致更频繁的抗生素治疗的抗生素和更大的成本变化,没有变化的发病率和死亡率。鲁伊斯的研究等。23报道相似的侵入性和非侵入性技术,诊断产生相似的两组病人的死亡率,但相比之下,成本明显高于微生物调查当使用侵入性技术。最后,Sole-Violan等。85年也得出结论,当经验适当抗生素治疗是标准化的、定量的文化入侵技术获得的样本并不能提高VAP的结果与定性的文化相比,样品通过非侵入性技术。这三个研究的结论几乎是一样的:使用侵入性技术诊断VAP导致更多的抗生素修改,但没有改善死亡率或发病率和额外的成本。
有争议的是,最近的一次大型随机试验由Fagon等。86年发现病人由入侵技术显示较低的死亡率在14天,减少抗生素的使用相比,患者诊断的临床标准和气管内吸出。然而,它应该提到,这项研究将定性落下帷幕的η与量化文化或文化公安局,因此导致有问题的结论。
虽然定量埃塔的文化似乎是VAP的更合适的常规技术,更严重的病人或病人没有反应初始经验性抗生素治疗方案可能受益于侵入性技术。
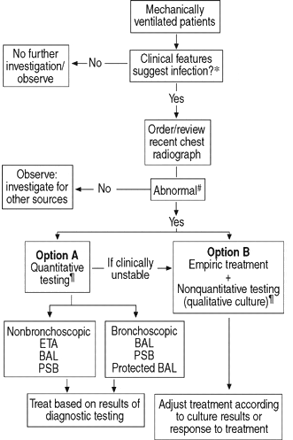
基本上,以下的结论出现明显的:1)从气管内吸入定量的诊断价值文化提供的类似于侵入性方法(保护标本刷,支气管肺泡灌洗)23,87年;2)入侵技术带来更多改变抗生素治疗,但没有任何改善死亡率和发病率22,23,85年;和3)气管内吸入更便宜比入侵调查23,88年。然而,需要进一步的研究来确定哪些是最好的与机械通气相关肺炎的诊断方法,由于专家的意见依然存在分歧。目前,仍然需要更多的证据来自新随机研究,临床医生推荐使用诊断算法(图。1⇓)最近提出的以证据为基础的与机械通气相关肺炎的诊断指南,回顾了最坚实的研究在这个领域89年。
Ventilator-associated肺炎(VAP)的诊断算法。*:两个或两个以上的下列条件:温度> 38°C或< 36°C,白细胞增多或白血球减少症,脓气管分泌物,减少P啊,一个2;#:肺泡浸润的影像学证据、空气支气管征,新的或恶化的浸润;¶:没有明确的证据支持选项A或B,因此,临床医生应选择适当的测试基于其敏感性和特异性,潜在的不利影响,可用性和成本;埃塔:气管内吸出;拜尔港:支气管肺泡灌洗;公安局:保护标本刷。(改编自89年)。
- 收到了2000年7月7日。
- 接受2000年10月3日。
- ©人期刊有限公司