抽象的
本研究检测了人免疫缺陷病毒(HIV) - 育种对象中医院细菌肺炎(NBP)的发生率,危险因素和结果。通过5年的前瞻性监测确定了42例NBP,并与84个对照进行了匹配。NBP发病率为每10,000名医院患者的10.8天。特别是,1994 - 1994年至1994-1996期间,NBP的发病率为每10,000例患者日,1997 - 1998年期间每10,000例患者日(P = 0.01)。
通过使用回归分析,用于开发NBP预测因素急性生理和慢性健康评估(APACHE)III评分(P <0.01)的增加值和获得性免疫缺陷综合征(AIDS)的存在下 - 相关的中枢神经系统(CNS)的疾病(p = 0.01)。附加住院归属于NBP为15天。的归属死亡率估计为29%。
医院内细菌性肺炎更常见于晚期人类免疫缺陷病毒感染、高急性生理学和慢性健康评估III评分以及中枢神经系统疾病患者。尽管在高活性抗逆转录病毒疗法时代,医院获得性细菌性肺炎以及其他机会性感染的发病率大幅下降,但它仍然是一个重要的死亡原因。
医院感染对住院病人发病率和死亡率的影响仍然是一个相关问题,也是医生和流行病学家在新千年开始时讨论的一个重要话题。不幸的是,事实证明,预防医院感染是困难的,因此,一些医院感染的发病率可能正在上升1.–4..根据疾病控制和预防中心(CDC)的监测数据,总体而言,肺炎是第二次最常见的医院感染,发生在7.7人中1,000名患者中5..在人类免疫缺陷病毒(HIV)感染的个体,细菌性肺炎是负责显著的发病率6.–8.并且,虽然大多数发作是社区获得,医院集也并不罕见观察9–11. 还值得注意的是,尽管医院内细菌性肺炎(NBP)以及其他机会性感染的发病率12在高度活跃的抗逆转录病毒治疗(HAART)的时代,仍然是死亡率的重要原因13.然而,据作者所知,很少有报道关注这类患者的NBP。因此,这项5年前瞻性、配对、病例对照研究的目的如下:1)分析住院时间长短对NBP发展的影响,使用根据CD4+淋巴细胞计数和HIV病毒血症计算的“每日感染率”;2)使用限制混杂因素的统计方法定义NBP的危险因素;3)计算与NBP相关的额外住院和死亡率。
方法
患者人群
从1994年1月至1998年12月,NBP所有HIV感染者在位于意大利罗马,1,700张床位大学医院的传染病科有资格列入研究。的患者均未培养纳入研究之前接受机械通气与气管。使用了CDC定义NBP,与也被要求的异常胸片的修改14.肺炎患者的细菌病因谁了其他显著病原体包括负面微生物分析分枝杆菌,Pneumocystis carinii1)从脓痰(两个或更多样本)和/或支气管肺泡灌洗(BAL)和/或血液中分离出细菌;2)抗菌药物治疗肺炎成功(甲氧苄啶-磺胺甲恶唑经验性治疗除外);3)细菌性肺炎的尸检证据。
研究设计
进行了匹配的病例对照研究。所有患有NBP的hiv感染者都被前瞻性地纳入研究,并被指定为“病例”,而未患肺炎的人作为“对照组”。每个病例与两个对照组相匹配。匹配标准包括:年龄(±5岁);性;入院原因;外周血T CD4+细胞数(±50·mm)−3.); 匹配病例诊断后6周内在同一病房住院;在这些病例中,没有医院感染的证据,住院时间与从入院到感染的时间相似(±20%)。
以下数据是从病例和对照中获取的:年龄,性别,NBP风险因素,并发机会性感染,住院总长度,先前的抗菌治疗,抗生素数量或其他药物(抗病毒,皮质类固醇,抗酸剂)和治疗持续时间,营养状况,艾滋病毒风险行为,艾滋病毒感染阶段15艾滋病毒感染的既往表现、获得性免疫缺陷综合征(AIDS)的发病日期、诊断条件、类型和预防措施的使用卡氏肺囊虫肺炎(PCP)和抗逆转录病毒治疗、卡诺夫斯基表现评分、急性生理学和慢性健康评估(APACHE)III评分16和生命体征。从初始实验室记录中收集的数据包括:循环T CD4 +和外周多肽(PMN)细胞的数量·mm−3., HIV病毒血症(拷贝·mL−1.)、血清乳酸脱氢酶和动脉血气水平。中性粒细胞减少定义为循环PMNs浓度<1,000·mm3..在肺炎患者中,也考虑以下因素:由主治医生列出的病因、临床特征、处理、结局和死亡原因。
微生物评估
每个高倍视野中含有>10个上皮细胞或<25个中性粒细胞的痰液样本被认为受口咽菌群污染。如果在样本中发现肺泡巨噬细胞,则认为BAL液足以进行微生物评估。从BAL中分离的微生物所需的阈值浓度为≥103.菌落形成单位(CFU)·mL−1..
统计
定量变量进行正态分布检验,并通过双尾非配对t检验进行比较。使用卡方检验和Fisher精确检验评估各组比例的差异。“每日感染率”描述了感染总数除以住院总天数。在计算该方程的分母时,入院日期被视为有风险的第一天;出院或死亡日期,最后一个。考虑到根据艾滋病毒感染的不同阶段,所有住院日不一定为个别患者提供相同程度的风险,因此计算了不同住院日的感染率。在住院的第一天之后,将天数分为3天。
使用logistic回归模型进行多变量分析,使用95%置信区间检验(95% CI)确定优势比(OR)的统计学意义。在单因素分析中发现在p<0.05水平显著的有限数量的变量被纳入logistic回归模型,以定义NBP的独立预测因素。在初级模型中,所有选择的变量同时输入。第二个模型是使用相同变量的逐步输入来构建的。NBP的“可归因死亡率”定义为因NBP造成的额外死亡率,其计算方法是将对照组的粗死亡率(总体)从病例死亡率中减去。
所有统计分析均使用软件程序EGRET(美国华盛顿州西雅图统计和流行病学研究公司)进行。
结果
发病率
在这5年期间,最初记录了45起事故案例。3例因病历不全而被排除在外。其余42宗为个案总数。表1⇓总结正在研究的人口数据。
在研究期间,在艾滋病毒感染的受试者中,NBP的医院发生率为每10,000例患者日。在研究期间没有发生任何明显的群集或爆发NBP。特别是,每10,000患者1994-1996的发病率为13.9,而在引入HAART(1996年9月在意大利)之后,该发病率明显降低至每10,000天的5.9(P = 0.01)。因此,HAART时代中每患者日的NBP的风险比为0.39(95%CI = 0.17-0.86)。
图1⇓显示了每10,000个患者的NBP数量(根据住院天数)、感染风险和外周血T CD4+细胞计数·mm−3..在2和4天之间,T CD4 +细胞数量较少的患者(<100·mm−3.;组1)经历了两次NBP / 10,000人日,相比之下,在更高(>100·mm)的患者中,1.8例感染−3.)T CD4+细胞数量(第2组)(p=ns;第一组对在随后的每一段时间内,与1组相比,2组患者每天经历的NBP更少(p<0.01;趋势卡方)。HIV病毒血症分层后观察到相似的结果(p<0.01;趋势卡方,仅考虑1996年后观察到的受试者)。
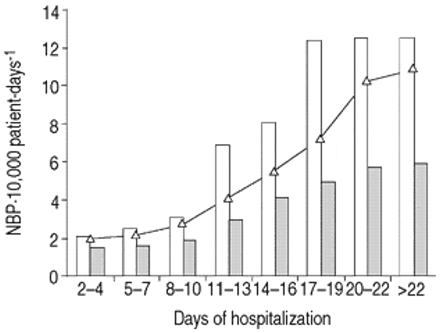
根据住院时间和外周T CD4 +淋巴细胞数的日期,人免疫缺陷病毒感染受试者的每日泌尿剂细菌感染(NBP)的每日速率。·mm−3..效果:0·mm−3.CD4+细胞; □ : <100·mm−3.TCD4 +细胞。这条线表示NBP事件的平均数量。
风险因素
病例与对照组比较发现已知和潜在危险因素分布存在差异。APACHE III评分值(OR=3.41;p<0.01,趋势χ 2),存在艾滋病相关中枢神经系统(CNS)疾病(OR=4.11;95%可信区间= 1.51 - -11.34;p=0.003),使用全肠外营养(OR=3.25;95%可信区间= 1.34 - -7.92;p= 0.006),中性粒细胞减少(OR=3.54;95%可信区间= 1.06 - -12.37;p=0.01),低(<2 g·dL−1.)白蛋白水平(OR=2.81;95%可信区间= 1.20 - -6.60;p=0.01),既往抗生素治疗(OR=2.75;95%可信区间= 1.19 - -6.38;P =0.01),两组患者各有显著性差异。
使用logistic回归进一步分析与NBP最密切相关的临床相关条件和治疗。APACHE III评分增加(OR=3.01;95%可信区间= 1.25 - -7.24;p<0.01),存在艾滋病相关中枢神经系统疾病(OR=2.25;95%可信区间= 1.07 - -4.73;p=0.01)是NBP的独立预测因子。将变量逐步输入模型得到了类似的结果。中性粒细胞减少是唯一接近显著性的其他危险因素(p=0.06)。其他潜在的预测因素,即. 在控制了两个最强的预测因子后,研究组先前的抗生素治疗、低白蛋白水平、使用肠外营养不再是NBP的危险因素。
临床和放射学特征
肺炎的较常见的表现症状是:发烧(93%),咳嗽(86%)用(78%)或无(22%)咳痰,呼吸困难(48%),和胸痛(19%)。细菌性肺炎的呈递放射性表现为在31次(74%)和在11个集(26%)双边肺泡浸润单边肺泡浸润。胸腔积液存在6例(14%),和脓胸两个以前的的。
微生物病原学
在25名NBP(59%)中的脓性痰液中分离了一种细菌病原体,以及三名患者的BAL(7%)。血液培养为10名患者(24%)阳性。革兰氏阴性细菌负责18个Nbp(43%),克阳性细菌的18个发作,八发剧集(19%)。混合植物在两名患者中分离出(5%)。14名患者没有分离有机体(33%)(表2⇓)。三名患者耐甲氧西林金黄色葡萄球菌肺炎(3 / 7;43%)。
结果
病例的平均±sd总住院时间为30±10天,而对照组平均为15±4天。在整个研究期间,NBP导致的平均额外住院时间为15天,这些感染导致的总额外住院时间为1213天。
所有患者均接受抗生素治疗,最初根据最可能的病因建立抗生素治疗,后来如有必要,当体外该菌株的易感性已为人所知。在重症监护室,42名患者中有5名需要机械通气。25例患者(59%)对治疗反应良好。病例粗死亡率为40%(17 / 42),对照组粗死亡率为11% (9 / 84)(p=0.0002)。估计归因死亡率为29% (95% CI= 16-48%),估计死亡危险比为5.66 (95% CI= 2.05-15.92)。
讨论
这项为期五年的前瞻性研究在意大利一家大型大学医院收治的2373名艾滋病毒感染者中确定了42例NBP病例,发病率为每10,000病人日10.8例。与非hiv阳性免疫缺陷患者NBP的报道相反,近年来接受高效抗逆转录病毒治疗的艾滋病患者NBP(和其他感染)的发生率有所下降。事实上,HAART已被证明不仅对艾滋病毒有强大的作用,如血浆中艾滋病毒核糖核酸(RNA)的减少和外周血T CD4+细胞的增加,而且还能减少机会性感染(包括艾滋病相关的中枢神经系统疾病)和死亡的发生率12.
特别是,作为一种新的观察,本研究提供了hiv感染者NBP的“每日率”。这个比率可以用来比较不同患者群体和不同时期的感染率。在实践中,医院感染通常被定义为在特定时期内获得感染的人数除以该时期内住院的人数。这一指数受到住院时间的影响,在艾滋病毒感染者中,受到与使用抗逆转录病毒疗法直接相关的其他因素,如艾滋病毒血症和T CD4+细胞计数的影响。因此,以前开发了一项指标,用于分析老年患者的医院感染17,对于住院时间的混淆因素控制,应用。使用这个速度,NBP在过去两年减少被证实
逐步logistic回归分析表明,只有艾滋病相关的中枢神经系统疾病和APACHE III评分的增加是hiv感染者NBP发病的独立危险因素。在其他免疫功能低下患者发生肺炎的病例对照研究中,神经状态改变的存在曾被报道为一个重要的危险因素18. 肺炎的风险与可能改变的吞咽机制直接相关。特别是,已经观察到70%的意识低落患者会无意中吸入咽部分泌物19.然而,难以判断艾滋病相关疾病患者,高阿皮奇III评分和长期住院中NBP的风险是否增加了反映了医院病原体的更容易传播,而不是与严重的临床病症相关的宿主敏感性增加(高艾滋病毒病毒低T CD4 +细胞计数)或它是两种因素的组合。
关于病因,本报告凸显的重要性S.金黄色葡萄球菌和铜绿假单胞菌作为艾滋病患者的医院病原体。中性粒细胞减少和吞噬和细菌杀灭的减少可能是艾滋病毒感染者葡萄球菌感染易感性增加的原因。特别是高鼻部定植S.金黄色葡萄球菌(约50%)的hiv感染者20.,特别是在艾滋病病毒疾病的晚期21.这表明服用甲氧苄啶-磺胺甲恶唑预防PCP的患者比例较低。的作用P铜绿假单胞菌,肺炎克雷伯菌和大肠杆菌如(由于抗生素抗性菌株常)的患者HIV感染严重NBP的重要剂确认按照其他报告7.,9.
在hiv感染者中,由于NBP导致的平均额外住院时间估计为15天,在研究期间总共超过1213天。在hiv阴性患者中,NBP的粗死亡率范围为35-58%,取决于潜在的疾病1.,5..在本研究中,原油死亡率为40%,而NBP的应收性死亡率估计为29%。在提交人的意见中,死亡率是对涉及NBP的死亡的真正反映,因为研究中使用的匹配允许控制潜在的疾病类别和其他混淆变量(如年龄,性别,住院时间)的影响和循环T CD4 +细胞的数量。
最后,院内细菌性肺炎似乎多见于高急性生理和慢性健康评估得分III和中枢神经系统疾病。目前的分析也表明,院内细菌性肺炎可导致过量的死亡率和显著延长人类免疫缺陷病毒感染患者的住院治疗。针对性的干预措施的进一步研究,可以证明是在减少获得性免疫缺陷综合征患者的院内细菌性肺炎的高风险是有益的。然而,在人类免疫缺陷病毒感染者院内感染的整个方案最终可能会改变,因为广泛使用的高效抗逆转录病毒疗法的后果。
- 收到了2000年6月6日。
- 认可的2000年9月19日。
- ©ERS期刊有限公司














