摘要
慢性阻塞性肺病患者在发展为COVID-19时,患严重肺炎的风险增加,预后较差。这可能与肺底层储备不足或小气道ACE-2受体表达增加有关。https://bit.ly/37dSB8l
COPD是COVID-19的危险因素吗?
截至2020年7月11日,导致2019年冠状病毒病(COVID-19)大流行的严重急性呼吸综合征2型冠状病毒(SARS-CoV-2)已在全球感染了1270多万人,造成56万多人死亡[1].考虑到COVID-19对肺部的毁灭性影响,对慢性阻塞性肺病患者感到恐惧是很自然的。在这场大流行中,由于各种原因,估算他们感染COVID-19的超额风险,特别是其更严重的呼吸道表现,是一项具有挑战性的工作。首先,病例报告集中在住院和重症监护病房(ICU)患者,而不是轻症门诊病例。这在一定程度上也是由于世界各地检测策略的可变性,一些检测要求更严格、检测资源稀缺的国家只专注于检测那些需要住院的人。我们也尚未量化有多少COPD患者可能在这次大流行中选择永远不去医院就诊,但随后却出现在这段时间内的超额死亡率统计中[2,3.].其次,在普通人群中对COPD的低估是一个早于COVID-19时代的问题[4- - - - - -6而在负担过重的医院中,合并症的精确确定可能被忽视,无法进行肺功能测定,这种情况可能会加剧。此外,在这些研究中如何判定COPD的诊断还没有明确描述,这可能导致世界各地的患病率存在差异。
由于中国的感染病程较早,我们对COVID-19中COPD的最全面快照来自中国,在中国,>岁40岁成年人中COPD的背景率为13.6% [7].这些研究绝大多数集中在住院患者,迄今为止只有一项研究同时包括住院患者和门诊患者(其中只有1.1%被诊断为慢性阻塞性肺病[8])和考虑无症状患者(其中只有1.6%患有COPD [9])。在中国报告住院患者的队列中,COPD的患病率从0到10%不等(表1) [10- - - - - -41].随着其他国家的数据逐渐传入,在住院的COVID-19患者中,COPD的数字似乎相似,纽约市的估计值在2.4至14%之间[42- - - - - -45]在意大利则为5.6至9.2% [46- - - - - -48].然而,仅icu组的数据变化更大。意大利的一个队列共计1591名ICU患者[49]在西雅图的一项研究中,24名ICU患者的COPD发病率均为4% [50].西班牙ICU 48例患者的患病率更高,其中38%患有COPD [51],在西雅图的另一个重症监护室,有21名患者,其中33%患有慢性阻塞性肺病[52],尽管这些研究的规模较小,必须记住。在意大利北部、西班牙、纽约州和华盛顿州,COPD的患病率为11.7% [53], 10.2% [54], 5.8% [55],及4.1% [56),分别。其他报告了更广泛的慢性肺部疾病而不一定指定COPD的队列仍然显示出相当大的可变性。这些数字在上海249例住院患者队列中低至2.0%,而在英国20133例住院患者队列中高达17.7%。尽管如此,这些数字仍低于其他合并症,如高血压和糖尿病。
尽管如此,越来越多的证据表明,COPD可能是更严重的COVID-19疾病的危险因素[57].一项对中国1590例COVID-19患者共病的分析发现,COPD的优势比为2.681 (95% CI 1.424-5.048;p=0.002)对ICU入院、机械通气或死亡的影响,即使调整了年龄和吸烟因素[13];重症患者中有COPD病史的占62.5%(非重症患者中只有15.3%),死亡患者中有25%为COPD患者(幸存患者中只有2.8%)。在中国的一项多中心研究中,COPD患者占危重患者的15.7%,但仅占中度患者的2.3% (p<0.001) [16].其他研究发现ICU入院和非ICU入院之间COPD发病率的差异类似,但在统计学上较弱(8.3%)与1.0%;(p = 0.054)10重症和非重症病例占4.8%与1.4%;(p = 0.026)17],非幸存者和幸存者之间(7%与1%;(p = 0.047)11].
COVID-19的COPD气道
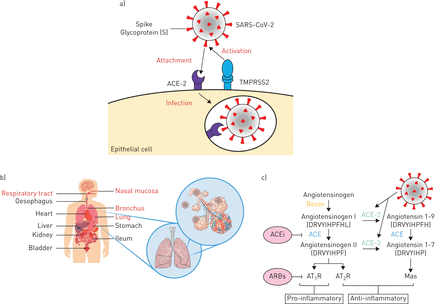
为什么COPD患者在感染COVID-19后似乎会出现更糟糕的结果(即使他们一开始感染的风险可能不高),值得进行一些推测。首先,最近有证据表明,COPD患者和吸烟者可能以不同的方式显示SARS-CoV-2细胞进入所需的机制。类似于SARS冠状病毒(导致2002-2003年SARS大流行)[58], SARS-CoV-2携带一种由细胞丝氨酸蛋白酶TMPRSS2启动的包膜刺突蛋白,以促进病毒与细胞的血管紧张素转换酶2 (ACE-2)受体融合并随后进入细胞(图1) [59- - - - - -62].我们的小组最近证明,在三个独立的队列中,与对照组相比,COPD患者的ACE-2表达显著升高[63].与曾经吸烟者和从不吸烟者相比,当前吸烟也与较高的ACE-2表达有关,这一观察结果随后在肺组织和气道上皮样本的单独队列中得到了其他小组的验证[64- - - - - -66]并有更多证据表明ACE-2表达与尼古丁暴露有关[67,68].然而,值得注意的是,ACE-2的单独表达尚未被证明会增加疾病的易感性或加重病情。此外,与鼻腔上皮相比,支气管上皮中ACE-2的表达相对较低[69]对于以小气道病理为主的患者的疾病易感性影响尚不明确。
a)经跨膜丝氨酸蛋白酶2 (TMPRSS2)激活刺突蛋白后,严重急性呼吸综合征冠状病毒2 (SARS-CoV-2)与血管紧张素转换酶2 (ACE-2)受体结合,导致内吞和感染。b) Z报告的人体器官欧et al。[105]显示ACE2的表达,其中呼吸系统以红色标出。c)肾素-血管紧张素系统(RAS)和拟议的SARS-CoV-2作用。血管紧张素转换酶(ACE)从血管紧张素I生成血管紧张素II,通过结合血管紧张素II受体1型(AT)诱导血管收缩和促炎作用1R),而受体2型(AT2R)可能负向调节该通路。ACE抑制剂(ACEi)和血管紧张素受体阻滞剂(arb)通过促进血管扩张是非常成功的抗高血压药物。ACE-2通过将血管紧张素I转化为血管紧张素1-9和将血管紧张素II转化为血管紧张素1-7来抑制血管紧张素II的活性,这与具有抗炎作用的MAS1原癌基因(Mas)受体结合。当SARS-CoV-2与ACE-2结合后,ACE/ACE-2的平衡向ACE的优势转变,导致促炎作用和组织损伤的增加。
COVID-19大流行期间COPD患者的管理
在这次大流行期间,COPD临床护理面临两个挑战:1)COPD药物管理的常规算法是否仍然适用;2)如何经受住这次大流行造成的非药物干预措施的大幅减少。尽管我们对COVID-19的认识在短时间内大幅提高,但这些问题在很大程度上是专家意见的领域,而不是严格的科学证据的指导。
关于COPD患者使用的常见呼吸药物(如吸入(ICS)和全身皮质类固醇、短期和长效β)的影响仍存在问题2-激动剂以及短期和长效毒蕈碱拮抗剂在减轻或加剧COVID-19感染方面的作用。来自中国和其他早期中心的流行病学数据尚未提供必要的粒度,以确定这些药物对COVID-19 COPD患者是有害还是有益。P一特et al。[70],然而,最近的研究表明,与未服用ICS的患者相比,服用ICS的哮喘患者气道上皮细胞中ACE-2的表达降低了,这增加了暴露ICS可以减少病毒进入的可能性。同样的关系是否适用于COPD气道,其中使用ICS后易患肺炎的证据充分,但尚未确定。目前,在没有数据证明明确的危害或益处的情况下,ICS和其他长效吸入器不应常规撤回,也不应在本次大流行期间作为COPD患者的预防措施升级使用[71].
更值得关注的是使用全身皮质类固醇,这是COPD加重治疗的主要手段。总的来说,系统性皮质类固醇在病毒大流行中的历史证据并不完全有利。事实上,SARS和中东呼吸综合征(MERS)大流行的教训表明了潜在的危害。在SARS中,虽然大多数研究都是不确定的,但有四项研究显示了危害,包括病毒清除延迟和精神病发病率增加[72].在中东呼吸综合征中,皮质类固醇的使用与死亡率增加有关[73]和延迟病毒清除[74].迄今为止,关于皮质类固醇和COVID-19最有希望的初步数据来自英国进行的一项地塞米松随机对照试验(RECOVERY),该试验表明死亡率降低了三分之一[75].然而,已发表的数据来自小型回顾性研究,似乎是混合的,有两项研究显示没有益处[76,77]和两项研究表明死亡率有所改善,护理水平有所提高[78,79].然而,由于RECOVERY试验的结果,地塞米松很可能成为COVID-19患者(包括COPD患者)的标准护理治疗。
慢性阻塞性肺病患者在生活的各个方面都深切地感受到大流行的影响。与医生面对面的门诊就诊已经减少,肺部康复课程和COPD家访项目也是如此。在病情加重期间通常到医院就诊的患者可能会因为害怕暴露而选择呆在家里,导致护理延误,就像在心肌梗死等其他疾病中发生的情况一样[80,81].暂停常规护理的长期影响还有待衡量。目前,医疗保健系统不得不通过增加远程医疗和虚拟访问来适应这些情况。幸运的是,多个评估慢性阻塞性肺病患者远程医疗的随机对照试验已经证明了它的可行性,至少在恶化、住院和生活质量方面不低于常规护理[82- - - - - -86].此外,网上肺康复计划似乎与面对面治疗一样有效[87- - - - - -89].如果保持社交距离措施继续实施数月,我们主张建立这些虚拟方案,以确保我们的患者群体能够继续接受最佳护理。
COVID-19和COPD研究方向
具体而言,我们必须解决以下与COVID-19有关的COPD问题:
COPD患者的疾病负担、临床表现和预后是否与一般人群不同?如果有,有何不同?
鉴于与“COPD”相关的多种表型(即。频繁加重,肺气肿为主,嗜酸性粒细胞为主,哮喘重叠),这些表型中COVID-19感染的表现和表现是否不同?
慢性阻塞性肺病是否使用常规药物,如吸入和全身糖皮质激素,β2-激动剂、毒蕈碱拮抗剂和慢性阿奇霉素对COVID-19感染有保护作用还是有害作用?
COVID-19感染后致残对COPD患者有何影响?需要哪些资源来充分支持COVID-19后COPD患者从医院到家中的过渡?
我们如何利用COPD患者独特的气道病理和ACE-2系统来确定新的治疗方法?
吸入物质的作用是什么(如。烟草、大麻和电子烟)和空气污染是否会增加COPD患者对COVID-19的易感性?
我们可以从这次大流行期间对COPD患者进行虚拟护理的经验中学到什么,这些经验可以应用于未来的场景,以帮助孤立的患者群体和资源有限的环境?
要回答这些研究问题,最好的办法是制定全球透明数据报告标准,并利用可以快速整理COVID-19慢性阻塞性肺病患者数据的国际网络的力量。同样,实验室工作台上的转化研究科学家正在努力描述COVID-19呼吸道感染的病理生理学特征,他们的努力对于为目前很少有新疗法的世界开发新疗法至关重要。
可共享的PDF
确认
作者感谢Irving Ding和Chun Hong Tao对SPF COVID-19应对基金的财政支持。D.D. Sin是加拿大慢性阻塞性肺病一级研究主席和心肺创新中心de Lazzari家族主席。梁俊敏博士获得了迈克尔·史密斯健康研究基金会(MSFHR)/普罗维登斯医疗保健健康专业调查员(HPI)奖和加拿大健康研究所(CIHR)/阿斯利康早期职业调查员奖的资助。
脚注
利益冲突:梁振英没有什么可透露的。
利益冲突:新仓先生没有什么可透露的。
利益冲突:杨c.w.t.没有什么可透露的。
利益冲突:D.D. Sin报告了来自默克的资助,来自赛诺菲-安万特和Regeneron的顾问委员会工作的个人费用,来自勃林格殷格翰和阿斯利康的讲座的资助和个人费用,来自诺华的讲座和顾问委员会工作的个人费用,在提交的工作之外。
支持声明:这项工作得到了圣保罗基金会(SPF) COVID-19应对基金的支持。
- 收到了2020年5月9日。
- 接受2020年6月2日
- 版权所有©ERS 2020
本版本根据知识共享署名非商业许可4.0的条款发布。