摘要
支气管镜肺减容术(BLVR)是一种新的肺气肿治疗方法。我们评估了使用单向阀进行BLVR治疗的异质性肺气肿患者的长期疗效。
40例单侧BLVR患者进入本研究。术前1s平均用力呼气量(FEV1)为0.88升·秒−1(23%),总肺活量7.45 L(121%),胸内气量6l(174%),残余容积(RV) 5.2 L (232%), 6 min步行试验(6MWT) 286 m。所有患者都需要补充氧气;医学研究委员会(MRC)呼吸困难评分为3.9分。回顾高分辨率计算机断层扫描(HRCT)结果以评估叶间裂的存在。
33名患者的随访时间>12个月(平均32个月)。37.5%的患者有可见的叶间裂隙。40%的患者在随访期间死亡。3名患者进行了移植,1名患者进行了肺减容手术。补充氧气,FEV1、RV、6MWT和MRC评分显示有统计学意义的改善(p≤分别为0.0001、p=0.004、p=0.03、p=0.003和p<0.0001)。可见裂隙的患者具有功能优势。
BLVR是可行的,安全的。可以实现长期持续的改进。hrct可见叶间裂是一个有利的预后因素。
肺气肿是世界范围内导致残疾和死亡的主要原因∼占全球人口的1.8%[1].目前标准的最大药物治疗包括戒烟、使用支气管扩张剂、肺康复和长期氧疗;它可以提高运动能力和生活质量。然而,在晚期疾病的情况下,它显示出一些局限性。因此,根据放射学和功能细节以及患者的临床状况,历史上提出了一些手术方法,包括:大疱切除术[2,单肺及双肺移植[3.]最近,肺减容手术(LVRS)[4].后者的假设是,呼吸困难可能与肺和胸腔过度膨胀导致的呼气末肺容量增加导致的严重呼吸力学损害有关。事实上,当过度膨胀肺的靶区被切除时,残余的肺和胸壁力学得到显著改善,随后症状得到缓解。然而,LVRS流行得太快,无法控制;这就提出了关于手术的真正价值和病人的适当选择的重要问题。功能恶化越严重的患者死亡率越高,结果也越不令人鼓舞,这表明在这些情况下应该更仔细地考虑LVRS [5].
一些作者推测,类似的结果可以通过微创支气管镜检查,隔离和放气肺气肿肺中最过度膨胀的部分。几种支气管镜检查的替代方案已被提出:支气管内封堵器[6],密封剂[7),线圈(8],蒸汽[9]和气道旁路[10,11].已在实验实验室尝试使用单向阀进行支气管镜肺减容(BLVR)[12]在选定的临床环境中[13- - - - - -16].随机临床研究[17为验证可行性、安全性和短期和中期有效性做出了贡献,使该程序在临床领域向前迈进了一步。
我们此前报道了一项具有短期结果的可行性和安全性研究[13].我们在此报告在更大的患者群体中的长期结果。
患者与方法
我们进行了一项前瞻性、非随机、单中心纵向研究,通过将单向支气管内瓣膜(Zephir®瓣膜;Pulmonx Corp.,Redwood City,CA,USA)放置在供应肺气肿肺最充气部分的支气管中,评估BLVR的长期疗效。40名患者(37名男性,3名女性;平均年龄60.5±9.8岁)入选。该议定书是由警察委员会UMBROTO I(罗马的SAPIIZAN大学,意大利罗马)的伦理委员会批准的(PROT. 350/03)。获得每位患者的正式知情同意书。仅包括单侧BLVR患者;接受双边治疗的患者(包括在我们以前的报告中)被排除在外。
包含和排除标准在中列出表1. 关键点是肺气肿提供的“靶”区(“外科”异质性疾病)的分布存在明显的恶性通货膨胀和区域差异。因此,所有患者都有异质性肺气肿,其中一个或多个肺叶明显比其他肺叶受损。研究组至少有两名成员使用高分辨率计算机断层扫描(HRCT)和肺灌注扫描对异质性进行主观评估;我们只治疗肺叶,显示密度明显降低,无灌注。我们的放射科医生(F.Fraioli)通过计算机断层扫描和多平面评估进行三维重建,回顾性地盲法确定叶间裂隙的存在。所有患者在评估时均接受了最佳药物治疗,所有患者均需要补充氧气。虽然所有患者都在转诊中心接受了长期康复,但本研究不需要正式的康复计划。术前功能变量报告见表2.
现场评估包括体格检查、体容量描记术、肺泡通气校正后的肺一氧化碳扩散能力(D五十、 公司/V一个)动脉血气分析、6分钟步行试验(6MWT)、胸片、HRCT、肺灌注扫描和经胸超声心动图;呼吸困难由医学研究委员会(MRC)分级系统量化。术后评估的时间点为24–72小时、1和3个月以及1、3和5年。
所有手术均在手术室进行,采用静脉麻醉(异丙酚输注)并通过气管插管或喉罩进行自主辅助通气。在展开瓣膜以防止咳嗽之前,在靶支气管内给予局部麻醉(2%利多卡因)。我们小组之前已经报告了阀门的特性和部署技术[13,18].
连续变量报告为平均值±sd.通过单因素方差分析和方差分析比较随访期间平均值的变化事后测试(最低显著性差异,Bonferroni和Sidak)对于多重比较。在随访期间,通过非配对t检验对平均数与是否存在叶间裂隙进行比较。变量趋势与是否存在叶间裂隙之间的相关性通过Spearman rho相关系数计算。所有统计检验均为接受双尾和显著性水平p=0.05。从瓣膜放置到死亡或最后一次随访计算生存曲线,并根据Kaplan–Meier方法构建。进行对数秩检验以比较有和无可见裂隙患者的生存率。使用适用于Windows的SPSS 17.0软件(美国伊利诺伊州芝加哥市SPSS公司)。
后果
每个患者平均放置142个瓣膜,左上叶39个(27.5%个)瓣,右上叶66个(46.8%),中叶四个(2.8%),右下叶20个(14.1%),左下叶13个(9.3%)。,右上叶17例(42.5%),右上叶和中叶2例(5%),右下叶5例(12.5%),左下叶3例(7.5%)。因此,中叶总是与上叶一起治疗。中位手术时间为39分钟(范围15-95分钟)中位随访时间为32个月。33名患者在1年后进行评估,18名在3年后进行评估,9名在5年后进行评估。
术中无并发症发生。平均住院时间为5天(范围2-32天)。1例患者在术后15天在家时发生对侧气胸。两名患者在瓣膜插入处附近的肺叶出现肺炎。1例冠状动脉血管重建术后需抗凝的患者瓣膜置换术后3年出现轻度咯血;在这个病人中,内窥镜未发现与瓣膜存在相关的支气管内异常。2例患者瓣膜前有小颗粒生长;然而,他们不需要治疗,因为该装置没有阻塞,也没有症状。置换术后平均6.3个月,2例患者接受单肺移植(SLT), 1例患者接受双肺移植(DLT);其中两名患者在移植后死亡,没有出现瓣膜相关的并发症,另一名患者仍然活得很好。两例SLT患者在先前放置瓣膜的一侧进行了移植。 One patient died of respiratory failure while on the waiting list for DLT 13 months after valve placement; in this patient, fibreoptic bronchoscopy was performed through the tracheostomy during the last hospitalisation and all the valves previously placed were patent. One patient is currently on the waiting list for transplantation. One patient underwent LVRS 1 yr after valve placement; one patient had the valves removed at another centre after 3 months; the latter was not included in the survival analysis. 16 (40%) patients died during follow-up (lung cancer in four (25%); myocardial infarction with intractable arrhythmia in three (18.7%); end-stage respiratory failure in seven (43.8%); and post-transplant in two (12.5%)). The functional results at each time-point are reported in表3术后即刻未观察到明显改变。只有两名患者在术后1周和3周出现完全性肺叶不张。术后1个月和3个月,1秒用力呼气量(FEV)有显著改善1)以及残余容积(RV)的减少;总肺容量(TLC)和胸腔内气体容量略有下降,但无统计学意义,6MWT显著改善。总的来说,大多数患者的MRC评分有所改善,症状显著减轻,在1年、3年和5年后持续存在。大多数患者需要较少的补充氧气,平均动脉氧张力和血氧饱和度稳定。在氧气需求方面的改进,FEV1随访期间,用力肺活量(FVC)、6MWT和MRC评分保持稳定。事后试验证实,大部分改善发生在第一年。然而,6MWT和MRC改善在所有时间点都是显著的;补充氧气在第三年前是显著的,RV在1年和5年时是显著的,FVC改善在1年时是显著的,但在整个随访期内不是显著的术前FEV10.77 L·s−1,根据该值将患者分为两组(每组20名患者);FEV中位数以下的患者组1显示出28%的FEV1(从0.65 L·s的平均值提高到0.83 L·s)−1)中位数以上的组有12.6%的改善(从1.11升到1.25升·秒)−1).两种改善均具有统计学意义(分别为p<0.0001和p<0.03)。然而,两组之间无统计学意义的差异。在RV中位数下方和上方进行相同的分层,未观察到任何统计学意义的差异。
平均生存率和中位生存率分别为36±4.3和30±4.6个月。1、3和5年生存率分别为81.6%、47.4%和22.4%。精算生存率如图1.
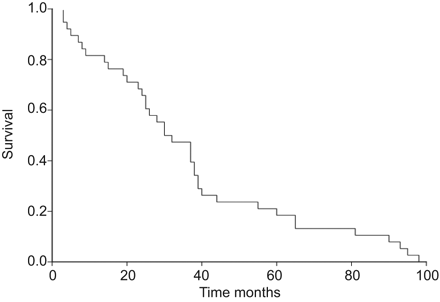
根据Kaplan–Meier方法生存。
回顾HRCT, 40例患者中有15例(37.5%)显示叶间裂。随访期间可见裂隙患者的相对百分比增加(1、3和5年分别为45.5、50和72%)。关于叶间裂存在/不存在的功能结果在表4对数秩检验证实,无HRCT可见叶间裂患者的随访死亡率较高(图2).
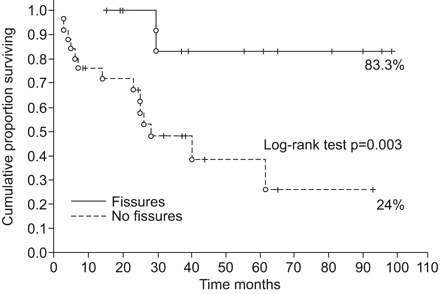
有和无可见裂隙患者的生存率比较。O:审查过的患者;|:活着的病人。
讨论
LVRS是自30年前肺移植发展以来,在慢性阻塞性肺疾病(COPD)外科治疗方面取得的最大进展。它确实提供了一个可靠的缓解症状的精心挑选的一组患者。国家肺气肿治疗试验(NETT)报道了上叶主要异质疾病和运动能力有限患者的生存改善和功能改善[19].然而,由于不良临床结果的数量以及可能需要延长的住院时间和长期护理,这种方法的成本效益仍然相对较高[20].最晚期疾病的患者死亡率高,效果不佳,提示在FEV过低的情况下要谨慎1或者是同质的疾病,或者是非常低的疾病D五十、 公司[5].
出于这些原因,许多研究人员一直在研究创新和替代方法,以达到降低发病率和成本的类似结果。胸科外科医生和肺科医生都考虑过肺气肿姑息治疗是否可以通过内镜完成,可能成为门诊手术。这些新的内镜手术手术也应被视为一个机会,使更多可能不适合LVR或移植的有症状患者受益,或将他们与这些手术联系起来,从而改善症状的长期控制和生存率。对气道旁路进行了研究[10,11]并在35名患者的多中心临床研究中进行评估[21]均一性肺气肿。该手术旨在促进肺放气,改善呼气流量和呼吸力学;通过刺穿节段性支气管壁,插入专用支架,建立支气管-肺内部交通,绕过“高阻力”呼气时的气道。这一程序是为均质肺气肿患者提出的,在这种情况下,侧支通气允许通过人工气道的优先气流路径,使肺部均匀放气。在该研究中,气道旁路有助于减少过度充气,改善肺功能和呼吸功能yspnoea。一名患者在手术过程中因大出血而死亡。获益持续时间似乎与治疗前的高通胀程度和旁路通畅程度相关。异质性肺气肿患者不是该手术的理想人选,因为全肺内的侧支循环通气不明显且不均匀平坦更难实现。因此,已经使用其他支气管内技术进行了研究。其中一些程序仍应被视为实验性的;但是,带有单向阀的BLVR也已经在临床试验中进行了广泛的测试和验证[17,22].这些单向阀允许空气在呼气时从孤立的肺段或肺叶排出,并防止空气在吸气时重新填充肺实质。在吸气过程中,它们在功能上隔离了供应肺中最膨胀部分的气道,有利于通缩甚至肺不张。这种机制应该模仿LVR。
因此,带有Zephir®单向阀的BLVR代表了一个有吸引力的程序。许多报告以前已经证明了可行性和安全性,并取得了令人鼓舞的短期和中期成果[13- - - - - -16]。瓣膜的功能特点也有利于在大疱性疾病中使用[23],过渡到移植[24]持续性实质性漏气的闭合[25]SLT后对侧肺过度膨胀[26]最近发表了一项针对321名肺气肿患者的多中心随机试验[17]本研究旨在比较支气管内瓣膜治疗异质性肺气肿患者的安全性和有效性与标准医疗护理;它为BLVR提出了NETT试验对LVRS的建议。该研究的结论表明,更多的影像学证据表明异质性(通过HRCT评估)裂隙的完整性与治疗反应的增强有关。然而,该试验的结果在某种程度上是值得怀疑的,因为肺功能、运动耐力和症状的总体改善是适度的;这种轻微的改善是以更频繁的COPD加重、肺炎和咯血为代价的。这些结果类似于LVRS NETT试验令人沮丧的初步解释。在这种情况下,需要更仔细的分析[20]得出明确结论,并找到可能受益的特定亚组患者。此外,对于BLVR试验,对结果进行更仔细的评估可以得出更令人鼓舞的结论。在这两种FEV的多变量混合模型中,只有异质性(治疗肺肺叶间肺气肿百分比的差异)仍然是相互作用的1对于FEV的裂缝完整性,这也是正确的1, FEV1/FVC比率和6MWT。异质性的增强效应(异质性得分中值的截止值为15%)维持了更高FEV的发现1高异质性组的6MWT改善(分别为10.7%,p=0.004和12.4%,p=0.002)。完全性裂隙患者的FEV有所改善16个月和12个月时分别为16.2%和17.8%(两者均p<0.001),而不完全性裂隙组的变化分别为2%和2.8%;这确实是该研究中最有利的变量。该试验并未对肺不张的发展进行专门研究,尽管以前的单中心报告能够将其作为一个有利的预后变量进行个体化[27].
我们以前的报告[13]与试验和其他单中心研究中获得的结果一致[14,15].然而,结果需要更长时间的随访来验证。只有一项研究报告了对少数患者(16名随访>12个月的患者)进行的先前试点研究的长期延长[28].在该研究中,包括单侧和双侧BLVR;作者证明,选定的一组患者(16名患者中有6名(37.5%)可以实现肺功能的长期持续改善;在基线检查时高通胀、TLC和RV/TLC比率较高的患者中观察到更好的结果。基线FEV没有差异1、FVC、D五十、 公司有反应者和无反应者之间。
目前的研究是在迄今为止最大的单中心患者群体中进行的,延长了随访期,并证实了我们之前的短期令人鼓舞的结果1在这些较长的时间点也有显著改善;补充氧气需求、6MWT和MRC也得到改善。FEV患者的改善百分比似乎更高1低于中位数,为不适合LVRS的患者开启了一个新的场景。这些结果在HRCT可见裂隙组患者中更为明显。特别是,在3岁时评估的18例患者中有50%,在5岁时评估的9例患者中有72%有完全的裂隙,证明了在这些时间点的稳定改善,并在长期随访中证明了这种可行性的优势。完全性裂阻止了叶间侧支通气,保证了更好的效果,这也解释了为什么完全性裂患者在长期随访中表现出了功能和生存优势。随着新技术的发展,这一变量将得到更可靠的评估;事实上,目前正在评估支气管内导管,以评估来自邻近肺叶的支气管内血流和侧支管阻力。该系统依赖于测量在清醒受试者自发通气时从一个封闭和孤立的靶室自发气流。确定发生肺不张或体积缩小的侧支通道阻力临界值,肯定有助于排除结果不佳的患者[29].容积再现CT可能有助于改善瓣膜置入前后的过度充气评估[30].
研究期间死亡率显著(总死亡率为40%);然而,没有死亡与手术相关。肺癌、COPD进展伴顽固性终末期呼吸衰竭和肺移植后并发症是主要死亡原因。我们记录了HRCT上看不见裂隙的患者在随访期间的死亡率增加。
总体而言,BLVR被证实是可行和安全的。如果仔细选择患者,发病率较低。在HRCT上表现为明显的恶性通货膨胀、明显的异质性和存在叶间裂隙的特定亚组最有可能受益于这种内窥镜下的低侵入性手术。
致谢
我们要感谢L.文图拉在统计分析方面的支持。
脚注
利益陈述书
没有人申报。
- 收到2011年4月28日。
- 接受2011年10月1日。
- ©2012人队















