文摘
大型研究证实先前的研究稍微COVID-19发生率增加,但不严重COVID-19,哮喘病人。仍然,不可以得出明确的结论,因为许多偏见因素没有被考虑。https://bit.ly/34FRfmT
冠状病毒病2019年(COVID-19)大流行已经夺去了近150万人的生命和病毒继续传播世界各地(1]。这种疾病可以影响任何人,尽管SARS-CoV-2感染导致轻微COVID-19在大多数情况下,病人发展严重肺炎的比例是十分关注的。
现在人们,老年、肥胖、心血管疾病和糖尿病的风险因素贫穷COVID-19结果(2- - - - - -4]。是什么还不清楚是否在慢性呼吸道疾病,如哮喘风险因素。解决这个问题的许多研究显示不一致的结果和指向可能发挥作用的众多因素的易感性和严重性COVID-19哮喘患者(5- - - - - -10]。这些包括哮喘本身的严重程度,哮喘表型(过敏性或非过敏性),哮喘药物(皮质类固醇激素或没有),和并发症11- - - - - -15]。由于众多因素之间的复杂的相互作用,需要大规模研究调整了混杂因素,允许,使评估的真正影响哮喘的易感性和COVID-19的结果。
这就是用C所采取的方法海et al。(16),我zquierdoet al。(17在这两个现实生活中的这一问题的研究欧洲呼吸杂志。而C海et al。(16韩国)包括所有COVID-19病例(n = 7590)通过使用一个国家数据库,我zquierdoet al。(17]分析了医疗记录数据从71年182哮喘患者参加了在西班牙地区的医疗服务。C海et al。(16)发现了一个更高频率的哮喘COVID-19人口比一般人群(2.9%与1.6 - -2.2%),而我zquierdoet al。(17)发现了一个更高频率的COVID-19在哮喘患者比一般人群(1.41%与0.86%)。此外,我zquierdoet al。(17)表现出更高的发病率COVID-19生物治疗的病人(2.31%)。因此,这两项研究表明,承包COVID-19哮喘患者的易感性是高于一般人群,特别是那些患有严重哮喘生物疗法。
关于COVID-19的严重性,我zquierdoet al。(17]报道平等哮喘和non-asthma COVID-19患者住院率(在这两种情况下26%)。同样,C海et al。(16]发现COVID-19程度说明了ICU入学率和持续时间之间的相似COVID-19没有哮喘患者。虽然在哮喘患者死亡率高,哮喘和哮喘的严重程度没有显示COVID-19相关死亡率的重要预测因子后调整年龄、性别和并发症。吸入激素(ICS)的患病率更高用户在病人住院COVID-19被我发现zquierdoet al。(17),但C海et al。(16没有发现任何哮喘药物和COVID-19结果之间的联系。
研究用C海et al。(16),我zquierdoet al。(17)都是独特而重要的因为他们的令人印象深刻的样本大小和创新方法(大数据分析和人工智能的研究Izquierdoet al。(17])。但这些大型的研究为我们提供了明确的答案是否哮喘,哮喘和哮喘药物的严重程度影响COVID-19易感性和严重程度?COVID-19在哮喘患者的发病率在这两项研究报告或多或少符合其他大型(但小)研究[8,18- - - - - -20.]。然而,仍然有一些悬而未决的问题,可能会影响研究结果。首先,被诊断为哮喘的方法是非常严格的在研究C海et al。(16而模糊在我的研究zquierdoet al。(17),可能导致不足或过度诊断、分别。这可能也解释了不同比例的患者使用ICS(23%两者之间的研究与41%)。另一个偏见的因素可能是COVID-19被诊断的方法。C海et al。(16)只包括PCR-confirmed COVID-19情况下,当我zquierdoet al。(17)还包括疑似COVID-19患者根据临床参数。此外,感染率也可能受到测试政策或屏蔽的建议,例如,如果老年患者,并发症如哮喘的病人,或者更严重的症状,患者测试更频繁或更好的保护自己。因此,如此不准确定义和当地条件的变化,很难确定是否哮喘病人更容易得到COVID-19与否。
如何从COVID-19可怜的结果或死亡的风险?COVID-19高度依赖于年龄的严重程度和结果,当孩子经历那么严重比老年人COVID-19 [21]。年龄是一个重要的“严重COVID-19萎缩的风险评估。我zquierdoet al。(17]表明,哮喘病人没有COVID-19更年轻、更有可能有湿疹和鼻炎,而那些COVID-19年长,更可能有并发症如高血压和糖尿病。这些结果很可能被年龄抱愧蒙羞。C海et al。(16)解决了这个问题通过调整年龄和并发症多变量分析,本来我的添加剂研究的价值zquierdoet al。(17]。
这两项研究怎么教我们关于安全的哮喘药物,特别是ICS COVID-19易感性和结果?有很多争论的可能加大或保护作用哮喘药物在COVID-19疾病(22]。在这样的风险评估,哮喘严重程度和表型混杂因素很重要。C海et al。(16]发现医药相关成本较高的患者使用口服短效β-agonists(沙巴)。然而,不到4%的患者使用口服塞巴COVID-19诊断前的2个月,建议不口服塞巴本身,但其他因素,如类型的病人处方口服萨巴,扮演了一个角色在这些增加的成本。不足为奇的是,回归分析表明,哮喘药物没有独立COVID-19与贫穷相关的结果。C海et al。(16]还发现一个更长的住院第5步治疗的病人(定义为≤90天口服糖皮质激素前一年),但公司结论不能只有四个病人在第五步治疗。我zquierdoet al。(17)断定,ICS使用“安全”,因为ICS用户在他们的研究较少住院比non-ICS COVID-19用户。这一发现,然而,在与英国最近的观察性研究显示更高的ICS剂量之间的关联和哮喘病人COVID-19相关的死亡风险13]。研究用C海et al。(16),我zquierdoet al。(17)没有考虑到的剂量ICS,这可能部分解释了差异的三个研究关于ICS使用COVID-19结果的影响。
哮喘生物制剂的使用和COVID-19的风险?目前哮喘生物制剂块路径2型炎症。这种类型的炎症,尤其是过敏性炎症,通过显示建议有保护作用的血管紧张素转换酶(ACE) 2受体所使用的病毒进入宿主细胞,或假设,通过平衡夸张的抗病毒免疫反应中观察到严重COVID-19患者(23,24]。我zquierdoet al。(17]分析了大量患者的生物治疗(n = 865),并发现了一个相对较高的发病率COVID-19在这些患者的2.3%,而这是一般哮喘人口的1.4%。只有两个20感染患者哮喘的生物制剂(10%)被送往医院。虽然这些数字很小,它们与其他报告一致表明没有一个贫穷的结果的风险增加哮喘患者生物制剂(25,26]。
总之,这些大型研究证实了以前的发现哮喘病人的风险开发COVID-19(严重)。哮喘病人似乎更容易COVID-19萎缩,但严重的疾病进展似乎并没有与药物的使用有关,包括哮喘生物制剂,而是老年龄和并发症。
然而,没有可以得出明确的结论,许多因素可以影响的报道发生率(严重)COVID-19 (图1)。这些潜在的偏倚因素没有被考虑在已发表的研究到目前为止,因此仍然有很多悬而未决的问题。类似的大规模的,最好是跨国现实研究的详细信息在哮喘患者表型和药物使用证实诊断COVID-19将是一个理想的下一步进一步构建新的证据。
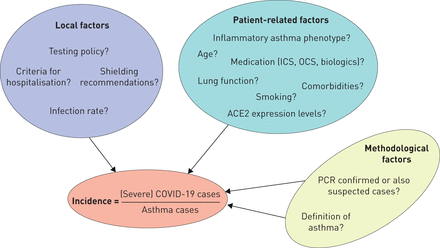
因素可能会影响报告的发病率(严重)2019 (COVID-19)在哮喘患者冠状病毒疾病。(严重)的发生率报道COVID-19例哮喘患者的危险因子并不是由孤独。同样,地方因素和应用方法可以发挥重要作用。ACE2:血管紧张素转换酶2;ICS:吸入型皮质类固醇激素;口服避孕药:口服糖皮质激素。
可共享的PDF
脚注
利益冲突:k·埃格尔没有披露。
利益冲突:再见贝尔报告赠款和阿斯利康的个人费用,葛兰素史克,诺华和Teva,赛诺菲的个人费用/ Regeneron,胸骨和基耶西,在提交工作。
- 收到了2020年12月8日。
- 接受2020年12月16日。
- 版权©2021人队
这个版本分布在创作共用署名非商业性许可证的条款4.0。















