抽象的
背景有关间质肺病(ILD)与冠状病毒疾病自然过程的数据有限的数据(Covid-19)。在这项研究中,我们调查与ILD的患者是否比Covid-19更容易受到ILD的影响,并评估ILD对Covid-19患者疾病严重程度的影响。
方法在1月1日至2020年,在韩国在2020年1月1日至5月30日期间建立了一个Covid-19(n = 8070)和1:15年龄,性别和居住赛队(N = 121 050)的患者的全国性队列。我们进行了嵌套的案例对照研究,以比较Covid-19队列与匹配队列之间ILD的患者的比例。使用Covid-19队列,我们还评估了ILD患者严重Covid-19的风险相对那些没有ILD。
结果Covid-19队列的患者的比例显着高于匹配的队列(0.8%)相对0.4%,p <0.001)。在匹配的队列中,在Covid-19队列中具有ILD的差距[或]显着高于匹配队列(调节或= 2.02,95%置信区间[CI] = 1.54-2.61)。在Covid-19队列中的患者中,患有ILD的患者比没有ILD的患者更容易具有严重的Covid-19(49.3%相对13.1%),包括死亡率(13.4%相对2.8%) (p < 0.01)。ILD患者发生严重COVID-19的风险明显高于非ILD患者(校正后OR=2.32, 95% CI= 1.24-4.01)。
结论ILD患者发生COVID-19的风险和严重症状明显高于非ILD患者。
介绍
2019冠状病毒病(COVID-19)大流行目前在全球范围内给健康带来了严重负担[1]。Covid-19的疾病严重程度根据感染患者的底层条件而变化广泛[2]。在潜在的疾病中,慢性潜在的呼吸道合并症对Covid-19的过程产生了重大影响[3.- - - - - -6]。慢性阻塞性肺病(COPD) [7,8]及胸部恶性肿瘤[9- - - - - -11]已被证明是Covid-19的危险因素,这些伴随着更严重的介绍和Covid-19的预期差。建议哮喘造成Covid-19的易感性和严重程度的主要额外额外风险[12,13]。然而,关于间质性肺疾病(ILD)患者COVID-19自然病程的数据非常有限。
虽然假设具有ILD的患者对Covid-19更容易受到没有ILD的患者的患者似乎是令人担忧的,但没有任何研究明确揭示了这种关系[14,15]。关于病程[16],与没有ILD的人相比,ILD患者似乎更有可能经历呼吸衰竭和死亡[17,18]。然而,以前的研究是在单个中心进行的。因此,患有间质性肺病的患者是否比没有间质性肺病的患者更容易感染COVID-19,是否经历更严重的临床病程,这一问题仍然没有答案。此外,与其他病毒感染(如季节性流感病毒感染)相比,ILD患者对COVID-19的易感性和严重程度也尚未得到很好的阐明。
在本研究中,我们调查了是否有ILD的患者比没有ILD的患者更容易感染COVID-19,并评估了ILD对COVID-19严重程度的影响。此外,我们还调查了ILD患者是否比非ILD患者更容易受流感病毒感染,并评估ILD对流感病毒感染严重程度的影响。
方法
数据库和学习人口
韩国政府为研究人员提供了匿名的国家患者数据,用于评估Covid-19。这一大型队列包括韩国国家健康保险服务(NHIS)索赔,2015年1月1日至5月30日,2020年5月30日,并由三个子队列组成:1)Covid-19群组组成,由已确认Covid诊断的患者组成-19(正实时逆转录酶聚合酶链反应[PCR] SARS-COV-2的结果)(N = 8070)之后;2)检查控制组包括最终确认不具有Covid-19的患者(SARS-COV-2的负实时反转录酶PCR结果)(n = 222 257) - 对Covid-19测试的要求进行了因此,使用特殊的“公共危机”代码(MT043),因此可以识别对韩国Covid-19测试的所有个人;3)匹配的群组,其中包括逐年,性别和住宅区(不包括确认的患者和试验控制)与Covid-19队列相匹配的15倍群体(不包括确认的患者和试验控制)(n = 121 050)[11,19]。在这些数据中,我们使用了本研究中COVID-19队列和匹配队列的数据(图1)。
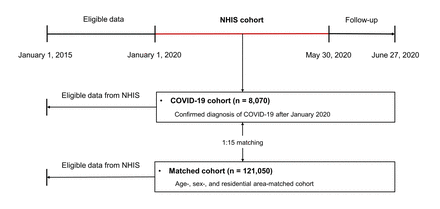
研究人群的流程图。2019冠状病毒病;NHIS:国家健康保险服务。
本队列的数据与2015年1月1日至2020年5月30日期间NHIS基于索赔的数据相结合。韩国实行单一支付方的全民医疗体系;NHIS维护所有已报销住院病人和门诊病人、程序和处方的索赔数据。我们从保险资格数据中提取了年龄、性别和居住地区等信息。因此,本研究分析的数据集包括个人数据、过去5年住院和门诊患者的医疗记录(包括就医、处方、诊断和诊疗程序)、药物就诊、covid -19相关结局和死亡记录。
我们机构的机构审查委员会批准了这项研究(申请号苏文2020-06-029)。由于NHIS数据库在匿名后构建,因此放弃了从参与者获取知情同意的要求。
定义
实验室证实SARS-COV-2感染被定义为鼻腔或咽部拭子的实时逆转录酶PCR测定的阳性结果,根据韩国Covid-19的实验室诊断准则[17]。根据国际疾病分类第10版(ICD-10)诊断代码J84, ILD定义为≥1索赔。利用ICD-10编码,我们进一步指定了结缔组织病(CTD)相关的ILD类型和CTD无关的ILD类型。患者在ICD-10的ILD (J84)诊断代码加CTD (M05、M06、M31.5、M32、M33、M34、M35.1、M35.3、M36.0)时诊断为CTD相关的ILD。CTD无关的间质性肺病(无CTD编码的J84)进一步分为特发性肺纤维化(IPF) (J84.1和j84.18)、超敏性肺炎(D67)和其他间质性肺病(CTD无关的间质性肺病无IPF和超敏性肺炎)。
在研究期间(2015年1月1日至2020年5月30日),ICD-10诊断代码将共病定义为≥2项作为主要诊断,如下:心绞痛(I20)、心肌梗死(I21、I22、I25.2)、脑血管病(G45-G46、I60-I69、H34.0)、糖尿病(E10-E14)、高血压(I10-I15)、心力衰竭(I43、I50、I09.9、I11.0、I25.5、I13.0、I13.2、I42.0、I42.5-I42.9、P29.0)、肺癌(C34)、肺癌以外的恶性肿瘤(C00-C97, C34除外)[20.]。COVID-19重症疾病定义为仅需要补充氧疗、氧疗、重症监护病房(ICU)入院、机械通气或体外膜氧疗治疗,且确诊COVID-19后死亡的病例[5,10,21]。
使用生物学剂的CTD患者被定义为使用incriximab,依托西普,Adalimumab,Abatacept,Anakinra,Tocilizumab,Golimumab,Certolizumab,Rituximab,Tofacitinib,Baricicinib,Upadacitin,Ustekuinab,Secukinumab,Ixekizumab或Guselkumab。
主要成果和措施
本研究的主要目标是评估ILD的患者是否比Covid-19更容易受到ILD的患者,并且Covid-19患者是否患有更严重的Covid-19疾病课程,而不是那些没有ILD的疾病课程。
统计分析
分类变量呈现为数字(%),并使用Chi方向测试或Fisher的确切测试进行比较。评估ILD对Covid-19易感性的影响,使用相对于Covid-19队列中的ILD在患者,性别和住宅匹配的队列中存在ILD的差异(或)的影响不可变化和多变量的逻辑回归分析。在多变量分析中,不仅可能影响ILD与Covid-19之间关系的协变量,而且在不可明显的分析中也显着(P <0.05)进行了调整:保险类型,反映社会经济地位[22]和合并症(肺癌,CTD,高血压,糖尿病,心血管疾病[心绞痛,心肌梗死和心力衰竭],以及脑血管病。另外,评估ILD对严重Covid-19发生的影响,我们使用Covid-19队列的患者评估ILD ILD的患者的严重Covid-19。在多变量分析中,我们调整了可能影响ILD与严重Covid-19之间关系的潜在混淆,并且在单变种中显着分析(p <0.05):年龄,性和血糖,肺癌,CTD,高血压,糖尿病,心血管疾病,脑血管疾病和肺癌以外的恶性肿瘤)。使用SAS®9.4进行所有统计分析(SAS Institute,Cary,NC,美国)
流感病毒感染分析
分析ILD对流感病毒感染的影响的数据来源是2017年健康保险审查和评估服务,国家患者样本(Hira-NPS),该咨询计划(Hira-NPS)是国家代表性,对公众开放的研究目的[23]。数据库包括每年约1 400 000人,每年按年龄和来自年龄义的整个人口的年龄和性别进行分层随机抽样[20.,24]。我们使用了Hira-NPS,与用于分析Covid-19对ILD患者的影响的数据集不同,因为Covid-19大流行期间的季节性流感活动显着降低了[25]。我们使用HIRA-NPS的原因是,在COVID-19大流行期间季节性流感活动显著减少,这与用于分析ILD对COVID-19影响的数据集不同。此外,由于目前的数据集由COVID-19和匹配队列组成,我们无法利用该数据库建立流感队列和匹配队列。
使用2017年的Hira-NPS数据库,我们评估了流感病毒感染(流感队列)(n = 27 745)和匹配的群组的患者,包括10倍的年龄,性别和住宅匹配患者样品(n= 277 450)。将上述定义和统计分析应用于甲型生命病毒感染的分析,如Covid-19。
结果
Covid-19队列和匹配队列的特征
表1描绘了研究人群的特征。Covid-19和匹配的队列在年龄和性别方面都很平衡。Covid-19队列的患者的比例高于匹配的队列(7.3%)相对3.7%, p < 0.001)。关于肺部合并症,ILD (0.8%相对0.4%, p<0.001),肺癌(0.3%相对在Covid-19队列中,0.5%,p = 0.002比匹配的队列更高。除肺癌以外的恶性肿瘤外,所有额外肺部合并症的比例(p = 0.716),在Covid-19队列中也显着高于匹配的队列。
ILD对Covid-19和流感易感性的影响
如图所示表2., COVID-19队列存在ILD的调整OR相对于匹配队列为2.02 (95% CI= 1.54-2.61),流感队列存在ILD的调整OR相对于匹配队列为5.65 (95% CI= 4.24-7.45)。按年龄、性别和CTD分层的亚组分析汇总于表2.。
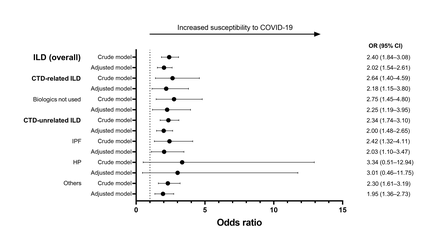
图2显示了COVID-19队列中每种类型的ILD相对于匹配队列的几率。无论哪种类型的ILD,除了超敏性肺炎,COVID-19队列中存在每种类型的ILD的OR显著增加(未使用生物制剂的ctd相关ILD的校正OR=2.25 [95% CI=1.18−3.95];IPF的调整OR=2.03 [95% CI=1.10−3.47];调整后的OR=1.95 [95% CI=1.36−2.73])。
不同类型ILD对COVID-19易感性的影响。调整后的模型根据保险类型、肺癌、结缔组织疾病、高血压、糖尿病、心血管疾病(心绞痛、心肌梗死、心力衰竭)和脑血管疾病进行调整。或:优势比;置信区间:置信区间;2019冠状病毒病;ILD:间质性肺病;CTD:结缔组织病;IPF:特发性肺纤维化;惠普:过敏性肺炎。
COVID-19患者是否存在ILD的特点
在8070个Covid-19患者中,67名(0.8%)有ILD。Covid-19患者的ILD患者的特点是较大的年龄较大(特别是60-69岁,P <0.001)和男性(56.7%)相对与那些没有ILD的人相比,40.0%,p = 0.005)。关于合并症,Covid-19患有ILD的患者更有可能有肺癌(3.0%相对0.4%, p=0.002)、高血压(50.8%相对23.7%,p <0.001),糖尿病(47.8%)相对20.0%,P <0.001),脑血管疾病(23.9%相对8.4%,P <0.001),心绞痛,心力衰竭(19.4%相对5.1%,P <0.001),CTD(19.4%)相对5.6%,p <0.001)和肺癌以外的恶性肿瘤(11.9%相对5.2%, p=0.024)。表3)。
ILD对重症COVID-19发生的影响
在COVID-19队列中,患有ILD的COVID-19患者病程较无ILD患者严重,需要进行以下治疗:ICU (10.5%)相对2.9%, p<0.001),单纯氧疗(不包括死亡病例)(46.3%相对12.3%,P <0.001),除ECMO外,机械通风处理(未包括死亡案例)(11.9%)相对1.9%,P <0.001)。Covid-19患者ILD患者也表现出比没有ILD的死亡率显着更高(49.3%)相对13.1%,p <0.001)(图3)。
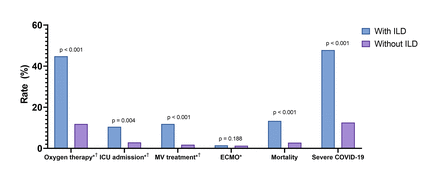
严重的COVID-19疾病根据是否存在ILD。*死亡病例未包括在内。__未纳入接受体外膜肺氧合的患者。ILD:间质性肺病;ICU:重症监护病房;MV:机械通风;ECMO:体外膜氧合;2019冠状病毒病。
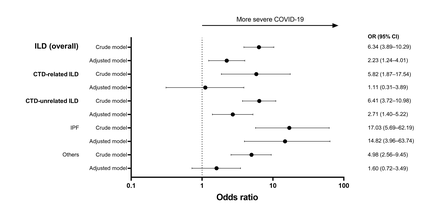
图4描述了COVID-19患者中ILD对COVID-19重症患者的影响。在COVID-19队列中,患有肺病的患者比不患有肺病的患者更容易出现严重的COVID-19(未校正OR=6.34, 95% CI= 3.89-10.29;校正后OR=2.23, 95% CI= 1.24-4.01)。此外,IPF患者比没有ILD的患者更容易出现严重的COVID-19(未校正OR=17.03, 95% CI= 5.69-62.19;调整后OR=14.82, 95% CI= 3.96-63.74)。
每种类型的影响对严重Covid-19的发生。调整后的模型被调整为年龄,性和组合(肺癌,CTD,高血压,糖尿病,心血管疾病[心绞痛,心肌梗死和心力衰竭],脑血管病和肺癌以外的恶性肿瘤)。或:优势比;置信区间:置信区间;2019冠状病毒病;ILD:间质性肺病;CTD:结缔组织病;IPF:特发性肺纤维化;惠普:过敏性肺炎。
讨论
在这项研究中,我们使用全国范围内的COVID-19数据库和年龄、性别和地区匹配的队列,发现即使在调整了潜在的混杂因素后,患有肺病的患者患COVID-19的可能性是未患肺病的患者的2.40倍。本研究提示,ILD与COVID-19高易感性相关,且在男性和年轻患者中影响尤为显著。此外,我们发现COVID-19中间隔性腺炎患者的临床病程比无间隔性腺炎患者更严重,包括更高的死亡率。尽管无论是否存在CTD,对COVID-19的敏感性都有所增加,但在ILD患者中,CTD的存在与严重COVID-19无关。相比之下,IPF不仅与COVID-19易感性增加相关,而且显示出发展为严重COVID-19的最高风险。
此前已有研究表明,包括哮喘、COPD和肺癌在内的肺部共病与COVID-19易感性增加相关[7,8,10,26- - - - - -29]。然而,遗憾的是,有关ILD患者是否具有比没有ILD的患者更高的Covid-19风险的信息非常有限。两项先前的研究评估了这个问题[14,15]。然而,由于这些研究是在单个中心进行的,通过间接比较COVID-19与一般人群的发病率,结果不确定。考虑到以往研究的局限性,我们的研究具有使用由COVID-19队列和年龄、性别和区域匹配队列组成的全国代表性大数据集的优势。在我们的研究中,即使调整了潜在的混杂因素,包括保险类型(代表家庭收入)和其他合并症(高血压、糖尿病和肺癌),ILD患者中COVID-19风险的增加仍然存在,这支持了我们研究结果的有效性。此外,这项研究还有另一个优势,因为我们发现,COVID-19患病几率的上升趋势在年轻人群(<60岁)和男性中更为明显。
以前的研究探索了患有ILD患者Covid-19的疾病严重程度产生的结果相互矛盾。而一项研究表明,患有ILD的患者没有显示出严重的Covid-19的发生增加[14],另外两项研究显示,有ILD的患者比没有ILD的患者病情更严重,预后更差[15,18]。在前一项研究中[14],未住院的患者不得接受SARS-CoV-2特异性PCR检测,该检测仅用于本次大流行期间最严重的病例。因此,无法准确评估COVID-19的整体ILD患者数量,限制了本研究的范围。相比之下,后两项研究根据是否存在ILD对COVID-19的严重程度进行了比较,发现有ILD的COVID-19患者的COVID-19症状比没有ILD的COVID-19患者更严重[15,18]。同样,在这项研究中,我们观察到ILD的患者患有比没有ILD的更严重的Covid-19。此外,虽然之前的研究简单地描述了糟糕的结果(即。患有Covid-19患者的死亡率)[15]我们的研究有利于提供有关严重Covid-19临床进程的更详细信息,包括氧气治疗,机械通风,ECMO和ICU入院。
本研究的另一个值得注意的方面是我们对ILD患者亚组之间关系的评估。在本研究中,男性和年轻患者患新型冠状病毒肺炎的风险分别高于女性和老年患者。既往研究显示,男性和年轻患者更容易出现急性加重,其主要病因是病毒感染,而女性患者则较少[30.这些发现与我们的研究结果是一致的。但是,由于老年患者比年轻患者有更高的COVID-19严重表现的风险,我们的研究结果应该在未来的研究中得到证实[31]。在本研究中,虽然在没有合并CTD的ILD患者中发现严重COVID-19风险增加,但在合并CTD的ILD患者中没有发现。之前的几项研究表明,CTD患者患COVID-19病情严重的风险增加[17,32,33]和ILD [15,34]。因此,与我们的研究结果相反,有ILD的CTD患者可能比没有ILD的患者有更高的COVID-19严重风险。由于本研究中ILD或CTD患者数量较少,需要进一步研究。
有趣的是,在匹配队列中,流感队列中ILD中存在ILD的(7.50)高于与匹配的队列中的Covid-19队列中的(2.40)。考虑到SARS-COV-2与流感相比,结果非常令人惊讶。虽然这不清楚的原因,但可能对这种现象有一些解释。从Covid-19大流行开始,已经警告慢性肺病的患者可能更容易受到Covid-19的影响,他们的预后比没有慢性肺病的预后更糟糕[35]。因此,ILD患者很可能夸大了对COVID-19高传染性特征的恐惧和对预后不良的担忧,这可能导致他们非常遵守公共卫生干预措施,包括社交距离、避免户外活动和普遍的个人预防措施(例如,在ILD的患者中使用面部面罩和洗手液[25,36]。尽管在本研究中,患有肺病的患者对COVID-19的易感性和严重程度高于不患有肺病的患者,但这种坚持公共卫生干预措施可能显著减弱了COVID-19对肺病患者的影响。
本研究的主要优势是,我们证明了ILD的患者更容易受到Covid-19的影响,并且与使用国家代表性数据的没有ILD的人进行更严重的Covid-19,这反映了现实世界的临床结果。但是,这项研究也有限制应该承认。首先,由于使用了韩国国民保险要求数据集,因此有限于ILD的严重程度的数据,包括肺功能测试和治疗持续时间。因此,本研究无法阐明对Covid-19患者的良差是否与ILD有关。未来的研究是有权解决这个问题。其次,少量使用生物学的患者不允许我们调查生物学是否导致ILD-19患者的不利结果。第三,由于我们使用ICD-10代码进行诊断,因此有可能错误分类。此外,Covid-19(1月至5月2020年)的早期阶段的编码是当前研究的研究时期,可能与当前阶段(在2020年5月之后)不同。然而,由于所有韩国医院有义务向韩国疾病控制和预防到第一个案件向韩国中心报告所有证实的Covid-19案件,我们仔细建议编码错误可能是微不足道的。第四,虽然我们调整了可能影响ILD与Covid-19易感性之间关联的潜在混淆因素,但我们的模型中没有调整因素。 For example, we could not adjust for smoking history and body mass index as the NHIS database did not provide these variables. Fifth, there is a possibility that patients with ILD had more concern about COVID-19 and received tests more (or repeated tests), which was followed by the increased prevalence of COVID-19 in patients with ILD compared to their counterparts. The negative test rates of COVID-19 in ILD patients were higher than in those without ILD (98.4%相对96.5%),这可能会影响我们的研究结果。第六,NHIS数据集缺乏详细信息,包括非呼吸系统疾病或特定死亡原因。因此,我们无法明确非肺部的COVID-19病理(例如(如急性肾损伤)。
总之,ILD患者更容易受到Covid-19的影响,并且与那些没有ILD的人相比,经验更严重的Covid-19。虽然Covid-19的易感性因ILD的类型没有不同(超敏肺炎除外),但与严重Covid-19的风险尤其有关。临床医生应该意识到Covid-19在其ILD患者中的风险增加,并在这种Covid-19大流行中适当地管理或教育它们。
脚注
作者捐款:S.H.K.是本研究的担保人。列出的所有作者都为这项工作的概念,设计,数据收购,分析或解释提供了大量贡献。H.L.,H.C.,B.Y.,S.K.L.和S-H.K。起草了稿件。所有作者都参与了在批判性评审后修改了手稿。
支持声明:本研究得到了韩国卫生技术研发项目的支持,通过韩国卫生行业发展研究所(Khidi)由大韩民国卫生和福利部资助(授予号码:HC19C0318)和生物与医疗技术资助由朝鲜政府(MSIT)资助的国家研究基金会(NRF)的发展计划(MSIT)(2019年第2010毫米5D1A01069363)。韩国卫生行业发展研究所;Doi:http://dx.doi.org/10.13039/501100003710授予:HC19C0318;韩国科技和ICT部;doi:http://dx.doi.org/10.13039/501100014188;格兰特:2019M3E5D1A01069363。
利益冲突:所有作者没有利益冲突需要披露。
- 已收到11月9日,2020年11月9日。
- 接受2021年4月14日。
- ©作者2021。
本版本在知识共享署名非商业性许可4.0条款下发布。商业复制权利和许可联系权限{exernet.org