文摘
背景虽然支气管肺的发育不良(桶)与肺功能有关赤字的童年,许多人在童年和许多开发桶有正常的肺功能没有桶,包括那些在33-34周的早产儿,在儿童肺功能障碍。自从桶为未来的可预测性肺赤字越来越怀疑,我们前瞻性地招募preterm-born孩子识别早期早产后与肺功能赤字相关的因素。
方法从767年7 - 12岁儿童评估他们的呼吸道症状,以前肺量测定法和支气管扩张剂后我们在新生儿呼吸系统健康状况(犀牛)的研究,739 (≤544 preterm-born 34周的妊娠和195 term-born)满意的肺功能。数据分析使用多变量逻辑回归和中介。
结果当preterm-born孩子们根据他们的肺功能分类,低肺功能(prematurity-associated肺病(骑士))与桶,妊娠和子宫内生长受限(IUGR)单变量逻辑回归分析。然而,在多变量逻辑回归分析,妊娠(β= -0.153,se0.051;p = 0.003)和IUGR(或1.783,95%可信区间1.06 - -3.00;p = 0.029)仍然后赤字的肺功能显著相关,但桶(或0.99,95%可信区间0.52 - -1.89;p = 0.974)。中介分析证实了这些结果。
结论尽管传统上桶与低肺功能在以后的生活中,有关数据表明,妊娠和IUGR小时候与骑士显著相关,但桶并非如此。通过识别儿童骑士,我们可以更好地理解底层机制和发展最佳的治疗方法。
文摘
虽然传统的支气管肺的发育异常被认为是肺功能与长期赤字,这项研究表明,妊娠和胎儿生长受限是更好的预测在早产儿肺功能的赤字https://bit.ly/3obSdSz
介绍
现在普遍认为,早产与长期呼吸赤字在童年和青年1- - - - - -5]。这些赤字在那些发展尤为明显支气管肺的发育不良(桶;通常也称为慢性肺病的早产)在婴儿期(6- - - - - -8),但即使是那些在33-34周的早产儿(9- - - - - -12)也在以后患呼吸道疾病的重要风险。Preterm-born婴儿肺发展处于初级阶段,交付可能暴露于产前(绒毛膜羊膜炎、孕产妇疾病或胎盘功能障碍)或产后(机械通风,补充氧气或感染)肺损伤的危险因素;因此,肺部疾病可能会从这些不同的曝光13,14]。根据我们以前的系统回顾总结(1],大多数个人研究报告减少早产后肺量测定法,包括那些开发和未桶,但总的来说是小。因此,研究不允许详细分析的早期的因素可能是重要的发展未来的肺功能的赤字。由于桶是越来越质疑预测未来赤字(肺功能15,16),重要的是评估早期的因素,包括妊娠,桶,子宫内生长受限(IUGR)、性别、等。,可能是重要的在这些未来的赤字preterm-born儿童肺功能。
我们前瞻性地研究了人口最多的7岁儿童出生在≤34周妊娠具体识别那些幼年时期的肺量测定法,允许识别较低的因素与肺功能相关的赤字与早产有关。
方法
在2013年,我们邀请所有幸存的preterm-born孩子一起匹配term-born在威尔士出生的孩子,然后1 - 3岁的5、7和9年,通过呼吸问卷(3,17]。我们邀请反应者和nonresponders从这2013组,添加额外的潜在参与者出生在威尔士南部(允许访问)NHS威尔士信息学服务如果他们7岁的时候邮件邀请。因此,出生和各级照顾新生儿护理的合格的列入。我们寄邀请2016年11月至2019年9月加入新生儿的呼吸系统健康状况研究(犀牛;EudraCT综合评估:2015-003712-20)如果他们7岁,出生在≤34周的妊娠早产组或在≥37周妊娠的对照组。伦理批准获得西南布里斯托尔的研究伦理委员会(15 / SW / 0289)。为家长和孩子提供通知书面同意和同意,分别研究护士评估两个孩子在家里或医院。在检查的准确性parent-completed呼吸问卷进行体格检查,研究护士测量儿童的身高、体重、呼出一氧化氮分数(F伊诺)(NIOX维罗;切尔克西亚,牛津大学,英国)和肺量测定法(微型接种环;CareFusion,沃金厄姆,英国),15 - 20分钟后政府的支气管扩张剂(4×100μg泡芙的舒喘灵管理通过一个间隔设备)来评估可逆性(增加1 s (FEV的用力呼气量1)> 10%预测)。肺量测定法是质量控制/欧洲呼吸学会/美国胸科学会指南包括独立的质量控制(188bet官网地址18)和正常肺功能对全球倡议引用值(19]。IUGR被定义为<第十百分位数为出生体重调整性和妊娠期使用LMSgrowth(医学研究委员会)20.]。剥夺分数和昆泰估计从参与者的邮政编码使用多个剥夺的威尔士指数(WIMD)得分,这是一个衡量基于八域包括剥夺的财富、教育和房屋所有权(21]。儿童先天性畸形、严重心肺疾病或无法执行肺量测定法由于严重的神经发育障碍被排除在外。所有孩子保留药物之前评估(短期和长效β2受体激动剂8和48 h,分别为24小时吸入型皮质类固醇激素,白三烯受体拮抗剂48 h) (18,22),免费的呼吸道感染前至少3周测试。桶的诊断是基于氧要求年龄在28天或在36周post-conceptual年龄。信息时艰难的因素包括胎龄、出生体重、诊断的桶(根据国家儿童健康和人类发展研究所的标准使用需要补充氧气的年龄和在28天的纠正妊娠36周出生在< 32周的早产儿出生时;,28岁,56天的年龄对于那些出生在≥32周出生时对孩子们进行分类成任何桶和桶包括轻度、中度或重度桶;或为中度/重度桶中使用敏感性分析(23]),等。从新生儿医疗记录获得。
统计方法
平均(95%置信区间)或中值(范围)是适当的。连续数据分析使用独立学习或Mann-Whitney紫外线测试两组和单向方差分析或克鲁斯卡尔-沃利斯检验为多个组比较事后Bonferroni调整。皮尔逊卡方测试被用来分析分类数据。单变量和多变量逻辑回归模型进行识别潜在的预测低preterm-born儿童的肺量测定法。中介分析使用Mplus (Muthen & Muthen、洛杉矶、钙、美国);所有其他分析使用SPSS 23.0版(美国、IBM、纽约Armonk)。数据值的细微差异是由于所使用的略有不同的算法。假定值< 0.05被认为是具有统计学意义。
功率计算
我们估计的多元回归模型使用一个α为0.05,并为每个100名参与者招募了一个变量(估计五到六变量)R2值0.2是保守的。没有控制的独立变量包含在计算,这个模型是没有自动变量包括从头创建。这个模型导致了100%的力量,所以我们有足够的实力如果所有的变量都保留在模型中。
结果
受邀者的配偶关系图显示了细节和急救员(补充图S1)。从1122年(827早产,295词)反应,767(565早产,202词)全面评估,和满意的肺量测定法数据从544年preterm-born 195 term-born儿童。急救员和nonresponders相比时,有小胎龄和出生体重的差异,和更少的最贫困人口的反应(补充表S1)。早期识别哪些风险因素与低肺功能观察早产后,我们分类preterm-born孩子那些FEV1预测(PT≤85%低)和> 85%预测(控制;PTc)组(表1)。工党低组较低出生体重和怀孕,但IUGR的几率更大,桶,新生儿并发症和更大的呼吸道症状的儿童相比,PTc和term-born控制(Tc)组。工党低组织既没有更大的特异反应性的家族史,也没有更大的接触吸烟与工党相比产前或产后c组。有趣的是,尽管更大比例的preterm-born儿童桶在婴儿期(41 108(38%))低肺量测定法,很大一部分的早产科目没有桶(100 436(23%))也有低肺量测定法。当分析仅限于那些出生在≤妊娠32周,38%的桶组和25%的PTc组肺功能较低。正如所料,PT低组低肺量测定法值时使用低FEV分类1% pred,但更大比例的PT低组F伊诺> 35磅(124(23%)28日)相比,PTc(33 350(9%))或Tc183(11%)(20)组(表2)。同样,工党低集团大支气管扩张剂反应FEV的增加1% 7.9% 4.4%和3.6%的pred PTc和Tc舒喘灵的后组,分别管理。此外,大比例有一个积极的支气管扩张剂反应PT低组(39 134(29%)与对照组相比(PTc382:27 (7%);Tc:10的183 (6%))。
我们下一个识别早期的因素与低早产组的肺量测定法。单变量分析表明,妊娠、IUGR、诊断与低FEV桶都显著相关1% pred,但性别、分娩方式,母亲吸烟和WIMD五分位数(表3)。多变量逻辑回归分析,妊娠(β= -0.153,se0.051;p = 0.003)和IUGR(或1.783,95%可信区间1.06 - -3.00;p = 0.029)仍然低FEV显著相关1% pred,但桶(或0.99,95%可信区间0.52 - -1.89;p = 0.974)没有(表4),因此建议妊娠和胎儿生长受限,但不是桶,FEV的未来的赤字是很重要的决定因素1。我们下一个评估如果轻微(n = 40)或中度/重度桶(n = 68)是一个更好的预测减少肺量测定法。在单变量分析,温和(或2.016,95% CI 1.023 - -3.971)和中度/重度桶(-3.561或2.080,95% CI 1.215)低肺功能显著相关,但无论是在多变量模型(轻度或1.099,95%可信区间0.493 - -2.449;中度/重度或0.917,p = 0.818, 95% CI 0.439 - -1.917;p = 0.818)还包括妊娠和IUGR (补充表S2和S3)。进一步阐明早期的因素和低肺功能之间的关系,我们使用中介分析(图1)。使用中介分析、妊娠与桶显著相关,但不与IUGR,当两个早产组和低肺量测定法进行了比较。然而,IUGR早产组与低肺功能显著相关,但桶不是,从而巩固多变量逻辑回归结果,妊娠和IUGR早产组与低肺功能有关。
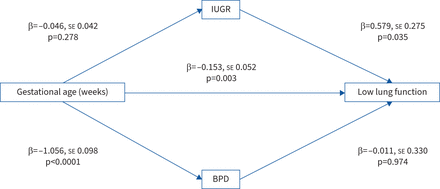
中介分析妊娠期之间的关系,子宫内生长受限(IUGR)和支气管肺的发育不良(桶)preterm-born儿童的肺功能较低。
讨论
在这项研究中,我们调查了preterm-born孩子童年低肺功能来确定早期的因素可以解释这些赤字。妊娠和IUGR强烈与肺功能相关的赤字,但轻度和中度/重度桶,虽然两人都是在单变量分析与低肺功能有关,并没有对妊娠和IUGR后调整。中介分析表明,妊娠导致发展协会与低肺量测定法和桶,和IUGR独立与低肺量测定法,但桶。
完善,preterm-born儿童桶在婴儿期有肺功能下降7,8,24),但它正越来越多地认识到,桶并非最优未来肺功能衰减的标志。可以说,一个更好的定义的桶25,26)可以改善这种可预测性,但任何精致的定义不太可能最佳识别preterm-born肺部疾病的儿童没有桶在婴儿期,尤其是那些出生在≥32周的妊娠发展桶的可能性较小。因此,在这项研究中,因为我们和其他人表明晚期早产儿出生的孩子在未来的肺功能障碍的风险3,9,10),包括我们的孩子出生在33-34周妊娠的那些出生在≤32周的妊娠发展中桶(传统上被认为是危险的6]。事实上,尽管38%(41 108)桶组肺量测定法低,很大一部分(100 436)(23%)从那些没有桶包括晚期早产儿出生也有低肺功能。结果仍然类似于桶集团38%的和25%的早产控制在低肺功能当我们分析局限于那些出生在≤32周的妊娠。大比例桶组最有可能是由于低妊娠观察在这一组。
为了探索因素可能与呼吸道疾病有关未来,我们最初分类preterm-born儿童分成低度和正常的肺量测定法,以务实的分类方法研究护士使用FEV的截止值185%的预测,接近正常的下限为我们研究确定一组儿童中可以加入犀牛,包括吸入器的随机对照试验。虽然很容易属性下的诊断发现桶,妊娠对未来的肺量测定法赤字更有影响力的在多变量逻辑回归模型,但桶的诊断不是。数据表明,妊娠和IUGR的强有力的决定因素preterm-born儿童肺功能较低,因此建议在肺癌的早期阶段发展是未来最有可能大多数与肺功能障碍(27]。传统上,研究肺功能相比,包括肺量测定法和脉冲高频指示,preterm-born儿童有或没有桶,通常表明桶与肺功能下降有关。Hurstet al。(7]显示肺量测定法的措施减少年轻人出生在< 26周的妊娠与桶相比,那些没有或term-born控制。相比之下,米反et al。(28)没有表现出显著差异之间的脉冲高频指示幼儿园年龄的孩子,没有桶。一些研究调查了早期的因素可以解释后肺功能。在纵向研究中,L艾文等。(29日)报道,机械通气时间和新生儿皮质类固醇暴露在多变量模型中调整桶和妊娠FEV降低率上升1%的pred桶。相比之下,另一项研究的6岁的孩子(n = 88,包括n = 78桶)报道,尼森的fundoplication FEV较低有关1(30.]。研究到目前为止已经被权力有限,这意味着我们需要更大规模的研究等。
F伊诺以前没有被证明是增加早产组做或没有桶在婴儿期(31日- - - - - -33]。因此,它是有趣的F伊诺增加23%的PT吗低PT组只有9%和11%c和Tc组,分别,这表明至少有一部分的PT低孩子们可能发生炎症过程。同样,更大比例的PT低集团回应单管理舒喘灵(29%与7%与6%的葡低PTc和Tc组,分别)。综上所述,这些数据表明,PTc组类似于Tc集团和可能在未来有良好的呼吸道健康。相比之下,工党低集团似乎有些人高F伊诺和一些人应对支气管扩张剂,表明不同的表型(34)可能存在在这一群体中,这需要进一步的解剖。
本研究的优势是大量的前瞻性,全面研究了preterm-born孩子一起术语控制和标准化方法的使用由两个训练有素的护士的研究。缺点包括更少的比我们预期的反应。指出特别是剥夺分数差异不太可能引入任何偏见的主要目的是研究preterm-born孩子低肺功能来识别对早年生活的因素,所以结果应该保持强劲,显然是独立于响应率。此外,问卷数据可能受到父母的回忆偏倚。因此,我们已把更多注意力集中在目标措施的肺量测定法的结果的措施。
总之,我们已经表明,尽管中度/重度桶与肺功能长期赤字,妊娠和IUGR更好的决定因素减少肺功能。此外,较低的儿童肺功能增加了F伊诺和更大的支气管扩张剂反应相比,早产和术语控制。通过识别儿童肺功能较低,我们称为“prematurity-associated肺病”,我们可以更好地学习为什么这些孩子的潜在机制继续未来的肺功能衰减和优化治疗(35]。
补充材料
可共享的PDF
确认
我们要感谢犀牛团队和路易斯·理查兹在NHS威尔士信息服务(英国卡迪夫)提供的信息联系孩子,和当地健康新生儿学专家委员会顾问Al-Muzaffar伊,Anitha詹姆斯,杰伦特村Poon莫里斯和阿洛克·夏尔玛联系参与者的支持。我们还要感谢管理团队在南威尔士新生儿单位协助收购医疗笔记。最重要的是,我们要感谢,感谢所有的孩子和他们的父母为他们的大力支持和热情参与了这项研究在整个研究。
这份出版物是献给我们的专家合作,重视导师和很晚亲爱的朋友,约翰·亨德森。
脚注
作者的贡献:Kotecha和A.J.亨德森的构思和设计研究。k . s . Kotecha A.J. Henderson哈特和m .表亲参与识别和评估孩子们,在数据收集和解释。s . Kotecha中华民国Kotecha和j•沃特金斯参与数据分析和解释。Kotecha和k·哈特起草了手稿。所有作者都参与修订手稿和批准最终提交的版本。
利益冲突:k·哈特没有披露。
利益冲突:m .堂兄弟没有披露。
利益冲突:j•沃特金斯报告从默尔顿基金会赠款,在提交工作。
利益冲突:中华民国Kotecha报告从默尔顿基金会和纽迪希亚基金会赠款,在提交工作。
利益冲突:美国Kotecha报告赠款从医学研究理事会和葛兰素史克公司,在进行研究;赠款从NIHR / HTA、赠款和个人从追求医药费用;从默尔顿基金会赠款,在提交工作。
支持声明:这项研究是由英国医学研究理事会(先生/ M022552/1)。资金信息,本文已沉积的Crossref资助者注册表。
- 收到了2021年6月22日。
- 接受2021年9月16日。
- 版权©2022年作者。
这个版本分布在Creative Commons归因执照的条款4.0。















