摘要
阻塞性睡眠呼吸暂停增加了轻度认知障碍和痴呆症的风险。The present study aimed to characterise the ability of two cognitive screening tests, the Mini-Mental State Examination and the Montreal Cognitive Assessment, to detect mild cognitive impairment in adults aged 55–85 years with and without obstructive sleep apnoea.
我们纳入42名轻度阻塞性睡眠呼吸暂停患者和67名中度至重度阻塞性睡眠呼吸暂停患者。我们将他们与22名对照组受试者进行了比较。轻度认知障碍是通过全面的神经心理学评估诊断出来的。我们使用受试者操作特征曲线来评估两种筛选试验检测轻度认知障碍的能力。
两种筛选试验在对照受试者中显示出相似的鉴别能力。然而,在轻度和中度至重度阻塞性睡眠呼吸暂停组中,微精神状态检查不能正确识别有轻度认知障碍的受试者。蒙特利尔认知评估的辨别能力在两组睡眠呼吸暂停患者中都是可以接受的,与对照组的观察结果相当。
在简短智能测验不应该被用于筛选阻塞性睡眠呼吸暂停的认知障碍。蒙特利尔认知评估可能在临床环境中使用。然而,临床医生应该是指当神经退行性过程被怀疑患者进行神经心理学评估。
摘要
蒙特利尔认知评估在阻塞性睡眠呼吸检测的个体认知功能障碍的性能比简短智能测验更好http://ow.ly/8gLS30lxjZk
介绍
最近的研究显示,阻塞性睡眠呼吸暂停(OSA)是轻度认知障碍(MCI)的危险因素和老年痴呆症在老年人[1- - - - - -4]。能够轻松地在认知能力下降的风险识别患者可显著影响对OSA治疗决策和修改他们的临床随访的过程中,尤其是在患者无或轻度白天嗜睡呈现。临床医生可以通过患者的主观报告的或客观的验证认知测试筛选认知能力下降。虽然主观认知的投诉是MCI的一个很好的预测和老年痴呆症的老人[5- - - - - -8],这种方法不适合于OSA患者。事实上,OSA患者中23-70%的受访者的主观认知投诉,但大多数时候这些投诉都没有用客观的损伤有关[9]。这表明,询问OSA患者,以评估他们的认知状态可能不能反映客观认知能力下降,其中强调利用筛选试验,以检测在该人群中的认知障碍的重要性。
在简易精神状态检查(MMSE)和蒙特利尔认知评估(MOCA)是认知筛选测试广泛用于识别老年人[MCI10,11]。在老年人中进行的研究表明,MoCA是检测MCI比MMSE更好的鉴别工具[12- - - - - -15]。然而,民政部似乎不太能够检测MCI人群中有合并症(如。帕金森氏病,慢性阻塞性肺病),比在不具有合并症种群0.79-0.84(曲线下面积(AUC)与0.85-0.90,分别地)[11,16- - - - - -18]。MMSE [12- - - - - -14,17,18]。这些意见提出了有关的认知筛查测试,以检测MCI在临床人群,包括OSA的能力问题。
The present study aimed to compare the validity of the MMSE and the MoCA in detecting MCI in individuals ≥55 years without (control subjects) or with OSA (mild与是严重)。研究一致表明,MoCA在检测MCI方面优于MMSE [12- - - - - -14,16- - - - - -18,而北京版本的MoCA已被证明能够可靠地检测年轻OSA患者的认知功能障碍[19]。因此,我们假设,民政部将在三组识别MCI更好。我们还预测,在MoCA和MMSE必须与受试者低判别有效性轻度或中度至重度OSA相比对照组参与者[12- - - - - -14]。
为了明确筛选测试的有效性差异是否可能是由轻度OSA、中度OSA和重度OSA以及对照组的认知缺陷的不同性质造成的,我们还根据MCI亚型(遗忘型)对各组进行了比较与non-amnestic;单与多个认知领域受损)。我们假设与MCI对照参与者将有典型的临床前阿尔茨海默病的认知曲线,遗忘MCI [占优势20]。然而,我们预计将有更多的异构认知型材将患者轻度和中度至重度OSA中找到,因为他们的认知障碍可能不完全是由于神经退行性疾病[21- - - - - -24]。
方法
具体方法详见补充资料。2012 - 2017年共招募131名研究参与者;76%的参与者已经在之前的遗传学和神经影像学的文章中被纳入[25- - - - - -27]。招聘程序和包含/排除标准,在以往的研究[被广泛描述25- - - - - -27]。简单地说,我们的研究对象年龄在55-85岁之间,接受过7年的>教育。我们排除了诊断为病态肥胖、神经系统疾病(如。帕金森病、中风、脑瘤、癫痫、精神疾病(如。诊断抑郁症和焦虑症),其他睡眠障碍比OSA或比其他OSA呼吸障碍(如。,或服用可能影响大脑功能的药物,如安眠药、抗抑郁药、抗惊厥药或阿片类药物。医院伦理委员会批准了该研究,所有参与者均给予书面知情同意参与研究。
协议概述
所有参与者都填写了关于睡眠质量和情绪的调查问卷。他们接受了一晚的实验室多导睡眠记录,包括脑电图、肌电图(下巴和胫骨前肌)、电ocugraphy和心电图,以及来自胸腹应变仪、口鼻插管和经皮指脉血氧计的测量。
第二天早上,所有参与者都进行了3-h神经心理学评估,并按照同样的顺序和标准程序进行了测试[28]。先予MoCA和MMSE。筛选试验的实施和评分的详细程序以及完整的神经心理评估程序详见补充的方法和补充表E1。
我们使用以下三个标准来诊断MCI [29]:1)一个客观认知障碍(得分≤1.5 SD)对至少两个相同认知域的测量(注意和速度处理;执行功能;视觉和语言情景学习和记忆;视觉空间的能力;语言);2)根据《生活每日盘点》的活动保持日常活动的独立性[三十]。和3)精神疾病或药物的使用不能更好地解释的认知障碍的存在。我们根据四种亚型分类MCI:遗忘单结构域,健忘症多个域,非遗忘单结构域和非遗忘多个域[29]。
统计分析
我们根据他们的呼吸暂停-低呼吸指数(AHI)对参与者进行了分组。AHI <5事件的受试者·h−1作为对照;你好≥5事件·h−1和< 15事件·h−1被归类为具有轻度OSA;和AHI ≥15 events·h−1被归类为具有中度至重度OSA [31]。与会者还分为根据他们的认知状态(非MCI与MCI)。我们通过认知状态(非MCI和MCI) ANOVAs对人口统计学和临床变量进行分组(控制组、轻度OSA和中度至重度OSA)。我们使用简单的效果分析来分解重要的交互作用。
我们使用受试者工作特征(ROC)曲线与区域分析曲线(AUC)和95%CI下,以确定在MCI检测在MoCA和MMSE判别指数(即。分别对各组的敏感性、特异性、阴性预测值、阳性预测值和正确分类的百分率进行分类。我们使用约登指数(y=灵敏度+特异度- 1)结合灵敏度和特异度之间的平衡来确定最佳截断值。用H方法比较各组间MoCA和MMSE的鉴别能力anley和MCN面纱(32]。Pearson的卡方检验来比较组为MCI亚型。我们进行了统计分析与SPSS的Mac 20.0(SPSS科学,芝加哥,伊利诺伊州,美国)。统计学显着性设定为p <0.05。
结果
样本特征
The sample included non-OSA and OSA participants with a wide range of severity (AHI 0–84 events·h−1)。集团的特点和统计概述了表1。我们招募的患者在各组类似的比例与MCI(控制:36.4%;轻度OSA:40.5%;中度至重度OSA:40.3%),允许具有同等认知状态组间比较。无显著差异四组年龄,性别和教育中发现的。我们发现人口统计变量没有显著组由认知状态的相互作用。然而,认知状况的影响(MCI与非MCI)被发现的教育,具有更少的受教育年限高于非MCI参与者MCI参与者(F(1125)= 12.6;P <0.01)。
问卷调查
我们发现中度至重度OSA患者在匹兹堡睡眠质量指数上的得分明显高于对照组(表1)。被发现的问卷没有显著交互作用或其他团体的影响。
OSA相关的变量
我们发现在多导睡眠监测变量无显著组由认知状态的相互作用。对于OSA但是,我们观察到预期的组间差异与对照组的参与者,更具体的是身体质量指数,睡眠碎片,快速眼动(REM)睡眠的百分比和氧饱和度(表1)。
使用筛选试验检测中度至重度OSA患者的MCI
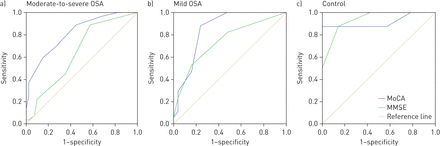
ROC曲线分析在呈现表2和示出在图1一个。MMSE均值±SD得分为28.64±1.32对参与者患有中度至重度OSA,和ROC曲线分析显示0.64(95%CI 0.51-0.77)的AUC。最佳MMSE截止值是30(≤29指示与89%的敏感性,43%的特异性和正确归类61%MCI)。美国华人博物馆意味着±SD中度至重度OSA患者的评分为26.48±2.48,ROC曲线分析显示AUC为0.82 (95% CI 0.71-0.92)。MoCA的最佳截断值为27(≤26,表明MCI的灵敏度为70%,特异性为73%,正确率为72%)。
接收器工作特性(ROC)在检测轻度认知障碍(MCI)在a)中中度至严重的阻塞性睡眠呼吸暂停(OSA)的蒙特利尔认知评估(MOCA)和简易精神状态检查(MMSE)之间的曲线的比较,B)轻度OSA和c)控制的参与者。a)用参与者中度至严重OSA具有曲线(AUC)用于在MoCA(AUC 0.82,95%CI 0.71-0.92)比对于MMSE(AUC 0.64下一个显著较高区域,95%CI 0.51-0.77)。b)对于参与者轻度OSA,ROC曲线具有对于在MoCA比对于MMSE更高的AUC(AUC 0.85,95%CI 0.74-0.97)(AUC 0.74,95%CI 0.59-0.90)。C)在控制的参与者,所述ROC曲线具有对于在MoCA类似AUC(AUC 0.92,95%CI 0.75-1.00)和MMSE(AUC 0.94,95%CI 0.84-1.00)。
轻度阻塞性睡眠呼吸暂停患者的MCI检测
均值±SD轻度OSA患者MMSE评分为28.86±1.35,ROC曲线分析显示AUC为0.74 (95% CI 0.59-0.90)。MMSE的最佳cut-off值为28(≤27,表明MCI的敏感性为53%,特异性为84%,正确率为71%)。美国华人博物馆意味着±SDROC曲线分析显示曲线下面积(AUC)为0.85 (95% CI 0.74-0.97) (图1 b)。最佳的MoCA切断为28(≤27表示MCI与88%的敏感性,76%的特异性和91%正确分类)(表3)。
使用筛选试验对照组参与者MCI的检测
MMSE均值±SD得分是用于控制参与者28.36±1.97,和ROC曲线分析显示0.94(95%CI 0.84-1.00)的AUC。最佳MMSE切断为29(≤28指示与88%的敏感性,87%的特异性和正确归类86%MCI)。美国华人博物馆意味着±SDROC曲线分析显示曲线下面积(AUC)为0.92 (95% CI 0.78-1.00) (图1 c)。MoCA的最佳cut-off值为27(≤26表示MCI的灵敏度为88%,特异度为86%,正确率为86%)(表4)。
区分效度的组间比较
当我们用H方法比较各组筛选试验的判别能力时anley和MCN面纱(32],我们发现,与中度至重度OSA组相比,对照组MMSE的鉴别效度显著提高(AUC和置信区间见表;与轻度OSA组比较,对照组的差异有统计学意义(p <0.01),差异有统计学意义(p=0.05)。对照组与轻度或中度至重度OSA患者(p=0.23, p=0.13)的MoCA识别能力无显著差异。
OSA患者的认知状况与non-OSA参与者
对照组遗忘型MCI的发生率(87.5%)高于轻度OSA组(64.7%)和中度至重度OSA组(59.3%);但差异无统计学意义(卡方(2)=2.18,p=0.34)。令人惊讶的是,不同的人群在单身比例上并没有什么不同与多个认知域受影响(卡方(2)=0.99,p=0.61) (补充图E1)。
讨论
主要发现
本研究旨在评估两种广泛使用的认知筛查工具MMSE和MoCA检测年龄≥55岁OSA患者MCI的能力,与非OSA个体相比。我们发现MoCA在检测轻度、中度至重度OSA患者和对照组患者的MCI方面表现相似。更具体地说,我们的结果显示,MoCA能够正确识别81%的轻度OSA患者和72%的中度至重度OSA患者的MCI患者,而86%的对照组患者的MCI患者被正确识别。对于中度至重度OSA的参与者,MoCA判别MCI的最佳cut-off≤27,≤26,AUC非常好(分别为0.85和0.82),敏感性和特异性均可接受。因此,临床医生可以使用MoCA对患有OSA的老年人进行MCI筛查,但他们必须意识到,这种筛查测试只能正确识别72%的中度至重度OSA患者。
关于OSA参与者MMSE,更均衡MMSE截止检测MCI是≤28轻度OSA和≤29为中度至重度OSA;因此,只有OSA患者得分为29的30或30的30的一个完善的比分被认为不存在与MCI我们的样本。这一结果表明,MMSE不是有效的筛查工具来检测MCI OSA患者。事实上,轻症患者OSA,我们发现,MMSE有敏感性差(53%),良好的特异性(84%),只有公平的AUC(0.74),而中度至重度OSA组的MMSE有良好的灵敏度(89%)但特异性非常差(43%)和不可接受的AUC(0.64)[33]。这个筛选工具不应该在临床环境中用于OSA患者,因为它会导致大量未检测到MCI或假阳性的患者。
认知筛查患者合并症测试
虽然MoCA比MMSE有更好的敏感性和特异性,但这种筛选试验在OSA患者和伴有临床症状的患者中必须谨慎使用。事实上,我们的研究结果表明,MoCA在检测轻度和中度至重度OSA中的MCI时,往往比我们的对照组参与者以及之前研究中测试的对照组参与者表现更差[11,16- - - - - -18]。我们还观察到较低的判别有效性在OSA参与者相比对照组参与者的MMSE。因此,我们的研究结果证实了以前的意见,即筛选试验在降低患者有效性与健康状况[11- - - - - -18]。
更好的识别能力MoCA筛查认知障碍
与MMSE相比,MoCA在OSA患者中具有更高的识别能力,这与之前的研究一致,即MoCA在检测MCI方面优于MMSE [12- - - - - -15,17]。这种更高的区分效度可以解释为,这两种筛查工具并不涵盖完全相同的认知领域[18]。该MMSE侧重于语言和方向的评估,而民政部涵盖更广泛的不同的认知领域,包括注意力和执行功能。在OSA和MCI的受试者,认知轮廓可能不完全归因于持续的神经变性过程;它也可能即使在年轻的成年人是由于长期睡眠片段化和间歇性低氧血症,从而导致注意力,情节记忆和执行功能障碍[21]。
当我们比较轻度OSA、中度OSA和重度OSA与控制组参与者的MCI亚型时,我们发现这三种类型之间没有显著差异(健忘症)与非健忘症患者)或数字(单与认知领域的倍数)受损。
低MoCA评分和认知能力下降的风险
OSA患者中MCI的患病率尚不清楚,但考虑到OSA与MCI共同的风险因素(载脂蛋白e4等位基因、高血压、肥胖和代谢综合征),其患病率可能很高[34]。此外,睡眠碎片化和OSA继发的间歇性低氧血症可能通过增加脑内淀粉样蛋白沉积和tau过度磷酸化,直接增加认知功能异常下降的风险,这是阿尔茨海默病发病机制的两大主要机制[35]。在本研究中,我们招募基于在进入研究OSA他们的疑似或确诊我们的研究对象;参与者有轻度OSA和个人的40.3%有中度至重度OSA的40.5%有MCI,MCI,但患者的这一比例在大规模队列研究中得到证实。此外,OSA患者MCI是否比患痴呆症的非OSA成人更高的风险是未知的。我n previous retrospective studies using the MoCA to predict dementia, it was observed that 69.1% of MCI convert to dementia over a period of 18 months [36]。需要进行纵向研究,以确定低MoCA评分是否反映了正在进行的神经退行性过程,并将预测OSA患者的痴呆进展。
优点和局限性
我们的样本包括数量有限的对照受试者。然而,当我们将对照组受试者的结果与之前研究的结果进行比较时,我们发现,我们的对照组受试者的认知测试的识别能力与其他研究的结果相似[11,16- - - - - -18]。该研究的另一个不足之处是,我们没有纵向数据,无法更好地理解MoCA分数低的长期后果,以及即。认知功能障碍的神经变性或不)进行观察。
结论
我们的研究表明MoCA是一种有效的OSA认知障碍筛查工具。虽然MMSE仍在临床实践中广泛使用[18,我们的研究发现该仪器不能很好地检测OSA患者的MCI。因为年龄较大的OSA患者更容易发生MCI和痴呆,我们建议临床医生系统地使用MoCA来识别有认知障碍的OSA患者,并根据患者是否使用OSA治疗来跟踪其认知状况的变化。然而,MoCA应该谨慎使用,因为我们的MCI参与者中有19%到28%的OSA患者没有被这个筛查工具检测到。因此,临床医生应该参考患者神经心理学家怀疑当一个重要的认知能力下降,特别是当病人不愿用持续正压通气治疗或在温和形式的阻塞性睡眠呼吸暂停综合症的情况下,决定治疗与否取决于白天症状。
补充材料
致谢
我们要感谢埃莱娜·布莱,让帕凯和Marie-Josée奎因的努力和数据采集和分析的支持。我们还要感谢神经心理学家和研究生在神经心理学,凯瑟琳Chapados,Marjolaine酒店Lafortune,弗德瑞克Escudier,杰西卡·科尔和乔纳森Deslauriers,以及医疗电技师伯努瓦亚当,南希·普瓦里耶,梅丽娜,CRECIA巴巴拉和让 - 克洛德·奥贝坦。最后,我们要感谢玛丽亚Tuineag,莎拉·朱利安和丘耶勒罗伯特对他们的多导睡眠图记录援助。
脚注
这篇文章有补充资料www.qdcxjkg.com
作者投稿:K. Gagnon的促成了研究的构思和设计,数据采集,分析和解释,并起草了纸张和下面笔者评论订正。A-A。巴里尔和S.恰米促成了研究的设计,数据采集和解释,以及对工作的关键修订。J. Montplaisir,J.利,C.拉丰,S.高塞尔和J-F。加格农促成了学习的概念和数据解释,和批判修订工作。N.戈塞尔林促成了研究的构思和设计以及数据解释,也帮助起草文件和批判订正。所有作者批准发布的最终版本,并在各方面的工作负责。
利益冲突:K. Gagnon没有什么要披露的。
利益冲突:A-A。Baril报告了来自加拿大卫生研究机构和魁北克-桑特研究基金会的政府机构奖学金。
利益冲突:J. Montplaisir报告从诺华,默克制药和大冢制药,外提交的工作咨询委员会工作的个人费用。
利益冲突:J.载波报告补助金从林蛙,伟康和默克之外提交作品的加拿大睡眠和昼夜网络。
利益冲突:S. Chami没有什么要披露的。
利益冲突:S.戈捷报告在研究进行期间,从健康研究加拿大学院,政府机构补助;从CQDM网络,从政府机构拨款补助辉瑞丰德RECHERCHE魁北克 - 桑特和健康研究,临床试验支持和礼来,罗氏和TauRx,从临床试验支持,个人收费的科学咨询工作的个人费用的加拿大学院灵北,从艾伯维,优势,Alzheon,Axovant,勃林格殷格翰,Firalis,Heptares,IntelGen,Klagene,诺华公司,大冢,施维雅,赛诺菲,施瓦布和武田科学咨询工作的个人的费用,并且是数据安全监测委员会的成员对阿尔茨海默氏病合作研究和阿尔茨海默氏病治疗研究所,外面提交作品。
利益冲突:C. Lafond没有什么要披露的。
利益冲突:J-F。盖格农报告了w·加菲尔德·韦斯顿基金会、加拿大卫生研究所、加拿大研究主席和魁北克-桑特基金会在进行研究期间提供的赠款。
利益冲突:N. Gosselin报告了来自加拿大卫生研究机构的政府机构拨款,以及来自魁北克-桑特研究基金会的政府机构拨款和工资。
支持声明:本研究得到了加拿大卫生研究院(MOP123294)和魁北克-桑特研究基金会(FRQS)的支持。加拿大健康研究协会支持A-A。Baril获得博士奖学金和J-F。加格农获得了调查人员的薪水。FRQS也支持N. Gosselin, J-F。加格农和J.开利获得了薪水。肯尼迪。Gagnon和J. Montplaisir是加拿大睡眠医学研究的主席。
- 收到了2017年10月15日。
- 接受2018年8月23日。
- 版权©2018人队