抽象
新的治疗方案耐药结核病采用已经放缓之际就其有效性和安全性的担忧。世界各地的许多研究现在提供了大量的证据支持广泛实施的这些新的药物和治疗方案。http://ow.ly/FX8I30lpANX
三十年来,耐药结核病(TB)已对患者,社区和全球结核病控制工作面临严峻的挑战。的治疗多药耐药(MDR)-TB(即TB抗至少异烟肼和利福平)和广泛耐药(XDR)-TB(即MDR-TB与对氟喹诺酮类和二线注射TB药物的附加阻力)一直依靠不那么有效的和比第一线治疗TB的毒性药物。Consequently, drug-resistant TB treatment takes 2 years to complete and has been associated with frequent and severe side-effects. Treatment outcomes remain abysmal despite this prolonged therapy, with only 54% of MDR-TB patients and 30% of XDR-TB patients achieving cure [1]。当考虑到个人的全级联估计有耐药性结核病,只有12%的耐多药结核病和广泛耐药结核病患者治愈的6.8%(图1)。
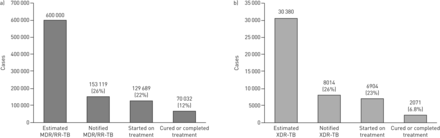
治疗级联。一个)的估计的(MDR)或利福平抗性多药耐药(RR)结核病(TB)的情况下,和b)估计的广泛耐药(XDR的6.8%)-TB箱子12%被诊断,在适当的处理开始并固化他们的耐药结核病。从[数据1]。
用于耐药结核病治疗的最有效药物之一是一种必须在前6-8个月通过注射给予的药物(即卡那霉素,阿米卡星和卷曲霉素)2]。卫生系统一直在努力创造适当的治疗方案,可以提供每日注射,往往使患者长期住院治疗注射的持续时间。这些药物也有永久性听力损失有关,留下了无数的个人世界各地深刻受损或耳聋[3]。从耐药结核病治疗其他常见的严重不良事件包括甲状腺功能减退,肾功能损害和胃肠道不耐受[4,五]。从患者的角度来看,这是进一步通过从延长和有毒疗程心理,金融和个人艰辛混配[6,7]。
目前已在近几年的几个关键创新技术,一起,给我们带来了一个临界点,彻底改变了护理的患者耐多药和广泛耐药结核病。In 2012, bedaquiline, the first new TB medication in more than 40 years, was approved by the US Food and Drug Administration (FDA) following successful treatment of MDR-TB patients in a phase 2B study [8]。一个pproximately 6 months later, delamanid, in yet another new drug class, was approved by the European Medicines Agency [9]。利奈唑胺(开发用于治疗在20世纪90年代抗革兰氏阳性菌感染)被证明具有抗结核病功效,而氯法齐明,用了几十年的治疗麻风病的药物,被发现有更多的活动对结核菌比以前认为的[10,11]。另一项重大创新来自2010年孟加拉国耐多药结核病患者的观察数据,临床医生和科学家发现,使用一种新的药物组合可以将耐多药结核病的治疗期从18-24个月减少到9个月,同时保持类似的治愈率[12]。
尽管取得了这些进展,种种顾虑减缓了通过新的药物和治疗方案进入临床实践和公共卫生项目。在初始试验中,bedaquiline物具有较高数目的,与安慰剂相比不明原因的死亡相关联。这些死亡,与bedaquiline QT间期延长的风险一起,导致由FDA黑框警告。Delamanid并用于耐药结核也延长QT间隔几个其他药物;这既有鼓励使用bedaquiline和delamanid的,以及有关合并在一起或与其它有效的药物,如莫西沙星创建保留。对于bedaquiline和delamanid的摄取额外的障碍包括成本高,在登记在高负担国家这些药物进展缓慢。因此,转出一直不景气,只有一小部分(<5%)的患者需要这些药物已实际接收他们[13]。类似地,摄取的短程的(即9个月)的疗程最初很慢,原因有很多。由于该方案是在观察和操作性质下发现的,没有使用比较器,因此有人担心它可能在不同的环境、患者群体或结核分枝杆菌株[14]。
然而,最近来自世界各地的数据提供了大量的证据,证明我们可以超越这些担忧。虽然每一项单独的研究或报告可能不被认为是确定的,但集体经验的广度说明了这些新药和方案的有效性和安全性。2017年初,逆转录病毒和机会感染会议上的一份报告表明,这一趋势正在转变[15]。The Global Alliance for TB Drug Development reported the preliminary findings of the Nix TB study, a clinical trial evaluating a novel regimen of bedaquiline, linezolid and pretomanid (an experimental drug in the same class as delamanid) lasting only 6–9 months for the treatment of XDR-TB (in contrast to the recommended 24 months). Despite the high degree of drug resistance, investigators found that 36 (90%) out of 40 participants who completed this 6-month regimen converted their TB cultures from positive to negative. Moreover, among the 31 patients who completed 6 months of post-treatment follow-up, 29 (94%) remained cured and relapse free. This groundbreaking study demonstrated that even the most resistant forms of TB can be cured in a dramatically shorter time using a regimen containing new TB drugs. There have also been numerous reports of treatment using combinations of bedaquiline, linezolid, delamanid and clofazimine added to traditional drug-resistant TB medications, providing data from thousands of patients [16-23]。患者预XDR-TB(MDR-TB加上无论是氟喹诺酮类药物或注射阻力,但不能同时)和XDR-TB,其治愈的早期希望是<50%,超过60%-80%,从现在报道的治愈率多种设置[18]。
随着全球对这些药物使用经验的增加,无论是单独使用贝达奎林或德拉马尼,还是与其他qt延长药物联合使用,都减轻了对这些药物安全性的担忧[24]。尽管轻度和中度不良事件仍然很常见,但在将这些药物添加到现有的背景方案时,很少出现其他严重不良事件[17,20,25]。的QT间隔的延长严重也保持少见;甚至当它发生时,它似乎是可逆的停止治疗[19,24,25]。虽然大多数这些数据都是从使用bedaquiline的或单独delamanid(与标准MDR-TB方案),在组合使用这些药物的早期的数据已经表明共治疗是安全的和良好耐受的,特别是当相对于其他MDR / XDR-TB方案[26]。此外,从有效治疗所取得的降低死亡率的MDR-,预XDR-和XDR-TB似乎超过原审指出死亡的风险[27]。
另一个突破是在2017年十月,当科学家们对肺部健康联盟世界大会报告期从随机试验评估耐多药结核病的治疗疗程更短的3个数据。该STREAM(抗结核药的标准化治疗方案的患者MDR-TB)试验是在四个国家进行比较改良短程MDR-方案,以标准的24个月的世界卫生组织(WHO)方案:28]。该试验表明在9个月的研究组治愈率(78.1%)的比例很高。虽然试验没有证明非劣效性相比,24个月的方案,这部分是由于控制臂有利的结果(80.6%)的高得惊人的速度。此外,在手臂较短的方案成本更低,参与者更少的人失去随访,这表明它可以通过结核病项目和患者的首选。这些试验的数据加强从9个月的治疗方案相比于传统的24个月的方案[几个观察性研究有利效果的数据29]。事实上,世界卫生组织,早先认可基础上,观察性研究使用更短的治疗方案,重申其建议跟着人流试验数据发布[30.]。
就在十多年前,第一份关于广泛耐药结核病的报告激励了全球结核病界努力改进耐药结核病的诊断和治疗。2017年和2018年是这场斗争的转折点。随着现有数据的广泛应用,现在是时候实施这些创新来治疗耐多药结核病和广泛耐药结核病了。世卫组织已大胆制定指导方针,鼓励使用贝达奎林、德拉马尼德和缩短了9个月的耐多药结核病治疗方案[2]。考虑到现有证据,重要的是,国家耐药结核病的治疗方案现在考虑实现九个月方案对耐多药结核病患者没有以前用二线抗结核药物治疗,和在他抵抗氟喹诺酮类原料药和二线注射制剂已被排除。缩短的治疗方案代表着向前迈出的关键一步,即在保持良好的治愈率的同时,尽量减少耐多药结核病治疗对患者和规划的困难。对于广泛耐药结核病前和广泛耐药结核病患者,除了任何剩余有效的传统二线药物外,还包括一些贝达奎林、利奈唑胺、德拉曼尼和氯法齐明的组合,以提高治愈率。临床试验的进一步数据即将公布,但鉴于已有证据,应抓紧时间与这些致命疾病作斗争。工具在我们手中,现在取决于全球结核病社区,包括资助者和决策者,将这些药物送到需要它们的患者手中。
脚注
作者投稿:N.R.甘地写稿件的初稿。J.C.M.布鲁斯特和N.S。沙阿促成了稿件的写作。所有作者同意手稿结果和结论,并符合国际委员会的医学期刊编辑标准的作者。188bet手机版188bet手机版
利益冲突:无申报。
免责声明:本稿件的调查结果和结论是作者的,并不一定代表美国疾病控制和预防或卫生与人类服务的美国国防部的官方立场。
支持声明:我们感谢美国国立卫生研究院(赠款K24AI114444, R01AI114304和R01AI138646)的资助。本文的资助信息已存放在Crossref资助者注册表。
- 收到2018年7月19日。
- 公认2018年8月4日。
- 版权所有©ERS 2018












