摘要
GOLD ABCD应用于初步评估和治疗,但后续治疗应侧重于可治疗的性状http://ow.ly/Vm5l30iXYYU
这个问题
慢性阻塞性肺疾病(COPD)是一种异质性疾病,在患者之间具有相当大的病理生理和临床变异性[1].因此,目前的《慢性阻塞性肺病管理全球倡议》(GOLD)报告建议对根据适当的临床和肺量测定标准确诊为慢性阻塞性肺病的患者采用个体化治疗方法[2].该方法基于症状严重程度和加重史(可预测未来加重风险)[2],并将患者分为四个“表型”组(A、B、C或D) [2,3.].每个组都有不同的药物治疗算法,其中治疗的临床反应(改善、不变或恶化)被用于升级、降级或切换治疗。在卫生保健工作者初次就诊时,treatment-naïve个人的诊断很简单,但在随访过程中可能会变得更加复杂和繁琐.
GOLD认识到这些算法有不同程度的支持证据,目前的一些选择是可以辩论的。此外,由于魔鬼总是在细节中,临床医生在临床实践中使用这些后续建议很快意识到潜在的情况,值得更仔细的思考和讨论。下面,我们将讨论在尝试使用GOLD ABCD分类系统时,在临床实践中遇到的一些困难的例子。我们建议,作为一种替代方案,ABCD系统方法应保留用于启动药物治疗,而随访期间的治疗应侧重于加重和COPD症状,如呼吸困难,这是“可治疗的特征”[4,5],无须参考ABCD系统。可治疗性状是通过“表型”特征或通过验证的生物标记物识别的“内型”识别的治疗靶点[4,5].虽然在COPD中已经发现了许多可治疗的特征,但我们认为,在随访期间管理COPD患者时,针对恶化和症状(特别是呼吸困难)提供了一种个性化和直接的方法。
场景1
GOLD ABCD分类是在患者首次出现时进行的,当时患者没有接受任何相关的药物治疗。是否(以及如何)也应该用于那些以前没有记录的GOLD分类但已经在接受维持药物治疗的患者(即。长效支气管扩张剂,含或不含吸入皮质类固醇(ICS),在目前的GOLD报告中没有明确阐明。
首次在已经接受药物治疗的患者中应用GOLD ABCD分类意味着有意随后应用相关的治疗算法。然而,这种方法有一个缺陷,特别是在考虑优化治疗以预防恶化时。一些患者之前可能接受过治疗,导致临床改善和病情恶化的减少。与治疗前(C或D)相比,这种积极的治疗反应可能将患者划分为风险较低的GOLD组(a或B)。使用反映治疗反应(a或B)的风险较低的GOLD分类可能表明患者治疗过度,导致降级路径,从而退出成功的治疗,这是不合逻辑的。
重要的是要记住,即使在有效的治疗下,COPD患者通常仍有持续的症状,这可能导致过度治疗,尽管没有明确的进一步好处。对于ICS来说尤其如此,它被许可用于复发性发作的患者,但在临床实践中经常用于没有经历过此类事件的患者。因此,对于随访期间很少或没有近期加重的患者,有必要了解长期的临床病史,以决定是否降低ICS治疗的级别。这些信息对于确定患者是否接受了正确有效的治疗还是可能被过度治疗至关重要。
场景2
在随访过程中,个别患者的GOLD ABCD分级可能随着时间的推移而改变,这是由于临床特征的恶化(有时是改善);在这些情况下是否以及如何修改药物治疗可能还不清楚。
队列研究表明,患者每年都可以在GOLD 2011组之间切换,包括改善和恶化[6],但使用GOLD 2017分类(不包括1 s的用力呼气量),患者随时间改变分组的程度尚不清楚。临床改善的原因是多方面的,可能包括对处方药物治疗的积极反应,非药物治疗的效果(如。肺部康复和戒烟)、共病的改善和/或疾病组成部分的自然消除(如。一种特殊的气道感染)。恶化也可归因于多种原因,包括疾病进展、持续吸烟、治疗依从性差、糟糕的吸入技术以及共病的发展或恶化。因此,在针对COPD症状和/或加重的药物治疗升级(或降级)之前,临床医生必须特别评估“恶化”(或改善)的原因。对于那些尽管有适当的处方和使用的治疗,但肺部疾病恶化的患者,根据GOLD ABCD评估重新分类将导致病情升级,从而优化COPD药物管理。相比之下,随着时间的推移而改善的患者的重新分类更加复杂,因为有些人已经这样做了,作为积极的治疗反应,不应该导致退出或降级成功的药物治疗。一个有用的类比是接受治疗的高血压患者的血压正常化。
场景3
一个备受争议的观点是,对近期没有经历过病情加重的患者停用ICS,从而降低治疗的升级程度[7,8].
在这种情况下,重要的是尝试从临床病史确定最初使用ICS是否合适,以及是否有积极的治疗反应。还应考虑ICS的潜在副作用,因为风险因人而异。例如,肺炎在年龄较大、1 s内用力呼气量较低、体重指数较低、既往有肺炎病史的患者中更为常见[9].随着我们在COPD精准医疗方面的进展[4,10],使用血液嗜酸性粒细胞计数来预测ICS的潜在益处与风险作为个人方法的一部分可以为决策提供一些信息。来自临床试验的证据表明,较高的血液嗜酸性粒细胞计数预示着更大的ICS反应[11- - - - - -13].然而,在临床实践中使用这一潜在生物标志物的可靠临界值尚未建立。
潜在的替代品
为了解决这三种情况(以及医生在临床实践中可能遇到的其他情况),仔细考虑临床病史(包括治疗反应)的个体化方法是至关重要的。但在随访过程中,个别患者的详细临床记录不完整、稀疏甚至缺失的情况时有发生。在这种情况下,临床医生还可以考虑哪些其他可能的选择?
一种替代方法是在这一点上简单地应用GOLD ABCD评估工具,并遵循药理治疗算法。然而,对于已经在进行定期维持治疗的患者,如果后者已经成功,那么ABCD分类可能会误导临床医生将患者视为过度治疗,如上所述。
第二种选择(可能更理论化而非现实化)是停止COPD治疗并观察患者一段时间,然后重新启动ABCD评估和治疗过程。这种方法可能是不切实际的/不道德的症状患者不愿意停止一段时间的维持吸入治疗,重要的是,必须考虑临床安全性。
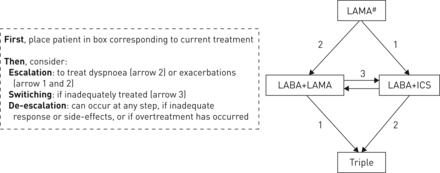
对于已经在接受慢性阻塞性肺病治疗的患者,第三种选择是使用相同的GOLD建议升级/降级升级,而不需要在随访期间将患者分为ABCD组,而是考虑“该患者具有哪些可治疗的特征?”GOLD的一个原则是,应根据需要预防加重和/或缓解呼吸困难等慢性阻塞性肺病症状来决定治疗的升级[2].这是两个关键的“可治疗的特征”[4,5],这些可以/应该分别评估和管理。事实上,针对GOLD D组的药物治疗算法已经提供了一个模板,可以很容易地适用于所有正在接受治疗和后续治疗的COPD患者,并根据治疗症状和/或加重的需要提供个性化的方法,而不需要使用ABCD分类(图1).这种治疗途径允许在对症状和/或加重进行额外的长效支气管扩张剂治疗的基础上发生升级(升级箭头标记为2)图1),而附加的抗炎治疗,包括ICS,只用于防止恶化(升级箭头标记为1 in图1).这些建议中的大多数都有来自随机临床试验的有力证据;与长效支气管扩张剂单一疗法相比,双重支气管扩张剂对症状和病情加重的作用更大[14- - - - - -16],而最近的临床试验表明,对病情恶化和症状有效果,这也支持了从双重联合治疗到三重联合治疗的进展[17,18].有大量证据表明,从长效β-激动剂(LABA)到ICS/LABA在病情恶化和生活质量方面的进展[19],但从长效毒蕈碱类拮抗剂升级为ICS/LABA的好处不太清楚[10].这些临床试验提供的是群体均值数据,但在现实生活环境中的临床医生要处理个体患者反应的差异。图1提供升级和降级步骤,以包含各个响应模式。
提出了在慢性阻塞性肺疾病患者随访期间指导药物治疗的算法。首先,将患者置于与当前治疗相对应的盒子中。治疗升级步骤记为“1”或“2”;应评估临床反应。如果反应不充分或出现副作用,应考虑降低治疗级别。可以考虑转换治疗(“3”),而不是升级呼吸困难或恶化。长效毒蕈碱拮抗剂;LABA:长效β-激动剂;ICS:吸入性皮质类固醇;三:ICS +腊八+喇嘛。#:或腊八单一疗法。
任何治疗的升级都应伴随着临床反应的随访评估。降级到以前的处理或切换(箭头标记为3)图1),在没有明显反应的情况下,应予以考虑。对于目前正在接受治疗的患者,临床医生需要考虑治疗水平是否合适,或者患者是否过度治疗。在这种情况下,一个备受争议的问题是是否从“三联治疗”(使用两种长效支气管扩张剂加ICS)降级为双重支气管扩张剂治疗。ICS可能有副作用,包括骨质疏松症和肺炎[2,10].在我们看来,临床医生应仔细权衡这些不良事件的风险与个体基础上的潜在好处,使用加重的临床历史和对ICS的反应,以及可能的,血液嗜酸性粒细胞计数[12];真正的精准医疗方法[10,20.].
图1重点关注随访期间吸入治疗的使用。口服4型磷酸二酯酶抑制剂罗氟咪司特可降低既往有发作史的慢性支气管炎患者的发作率[21,22],可被视为长效支气管扩张剂治疗的附加治疗,无论是否使用ICS。阿奇霉素既有抗菌作用,又有抗炎作用,可减少高发作风险患者的发作[23,24].这种大环内酯类抗生素对前吸烟者的益处似乎更高[25],但进一步描述最有可能产生反应的患者亚组将有助于临床医生,因为人们担心长期使用抗生素会产生耐药性[10].GOLD建议使用罗氟司特或阿奇霉素作为三联疗法的附加治疗[2],但这些治疗也可以与长效支气管扩张剂一起使用[22],例如在ICS无效的情况下。
结论
COPD的最佳药物治疗应因人而异,无论是在最初诊断时还是在随访期间。前者可以通过提出的GOLD ABCD算法轻松完成,该算法将患者分为四个表型组[2].然而,在随访过程中,需要一种更加个性化的方法,仔细考虑对初始治疗的反应和临床过程的轨迹,以便为治疗决策提供信息。在这方面,我们强调可能出现的问题,特别是当患者之前接受维持治疗的历史不完全了解或复查时。重要的是,在没有详细了解既往治疗史的情况下,简单地将随访患者分配到GOLD ACBD类别之一可能会导致错误的决策,因为根据GOLD算法,不清楚被划分为A组和B组的患者是得到了适当的治疗还是过度治疗。因此,我们在这里提出,为了在随访期间为已经在治疗的个别患者提供最佳的药物管理,在随访期间没有必要使用ABCD分组对他们进行正式的分类。相反,我们提出一个更简单的算法(图1),根据当前需要改变药物治疗,以管理COPD的两个主要可治疗特征,即复发加重和/或呼吸困难。不用说,其他可治疗的特征也应根据需要加以考虑和治疗[4,5].
总之,我们建议使用GOLD ABCD系统来指导那些在初始评估时未进行治疗的患者的初始和后续药物治疗仍然是合适的。然而,对于已经接受治疗的患者,基于可治疗特征的个人评估的策略可能会避免混淆,并提供更个性化、有效和安全的方法。
确认
虽然作者是GOLD科学委员会的成员,但本文不是GOLD报告的一部分。本文仅代表作者个人观点。
脚注
利益冲突:D. Singh报告了来自Apellis, Genentech, Peptinnovate和Skyepharma的个人费用,以及来自阿斯利康,Boehringer Ingleheim, Chiesi, Cipla, GlaxoSmithKline, Glenmark, Menarini, Merck, Mundipharma, Novartis, Pfizer, Pulmatrix, Teva, Therevance和Verona的拨款和个人费用,在提交的工作之外。
利益冲突:P. Barnes报告了研究期间阿斯利康和勃林格殷格翰的资助和个人费用,诺华、基耶西、Menarini和Teva的个人费用,以及Heptaris的资助。
利益冲突:C. Vogelmeier报告了来自Almirall、Cipla、Berlin Chemie/Menarini、CSL Behring和Teva的个人费用,以及来自阿斯利康、Boehringer Ingelheim、Chiesi、GlaxoSmithKline、Grifols、Mundipharma、Novartis和Takeda的拨款和个人费用。在提交的工作之外,他还获得了德国联邦教育和研究部(BMBF)哮喘和慢性阻塞性肺病(ASCONET)能力网络、拜耳先灵制药公司、默沙东和辉瑞的资助。
利益冲突:A. Agusti报告了来自阿斯利康和Menarini的拨款和个人费用,以及来自Chiesi、TEVA和诺华的个人费用,在提交的作品之外。
- 收到了2018年2月5日。
- 接受2018年2月24日。
- 版权所有©ERS 2018