文摘
中央睡眠呼吸障碍的复杂性日益明显。他们现在中央睡眠呼吸暂停(辅导)和hypopnoeas,周期性呼吸与呼吸暂停,或不规则的呼吸患者心血管,其他内部或神经紊乱,并且可以出现在正压通气治疗或阿片类药物使用,或在高海拔。到目前为止,没有足够的知识在临床特征、病理生理背景和连续算法stepped-care治疗。最近,它已被深入讨论如果CSA在心力衰竭是疾病严重程度的“标记”或“中介”疾病进展,如果和哪种类型的正压通气治疗。此外,干扰呼吸驱动器或中央冲动的翻译可能会导致肺换气不足,与大脑或神经肌肉疾病,或严重的肺部疾病或胸腔。这些陈述报告的结果一个欧洲呼吸学会工作组解决实际的诊断和治疗标准。188bet官网地址声明是基于文献的系统回顾和系统决策过程分为两步。尽管工作组不提出建议,它描述了当前实践治疗CSA的心力衰竭和肺换气不足。
文摘
描述实际的方法来鉴别诊断和治疗选择中部的呼吸障碍http://ow.ly/QsE9304Jt8f
介绍
睡眠障碍性呼吸的相关性(SDB)与心血管和代谢并发症,增加阿片类药物使用,巧合与高度流行疾病(慢性阻塞性肺疾病(COPD))和流行病学变化(肥胖)影响深发展的患病率和表型。使用持续正压通气(CPAP)治疗阻塞性睡眠呼吸暂停(OSA),公布了治疗诱发的中央睡眠呼吸暂停(CSA)。到目前为止,没有足够的知识的临床特征,病理生理学背景和连续治疗CSA算法。尽管有足够的证据表明严重阻塞性睡眠呼吸暂停综合症是与严重疾病有关的结果,目前尚不清楚CSA或其治疗的预后意义对疾病进展(1]。
1。通用特性
1.1。方法
工作组的成员进行了文献研究使用电子数据库(Cochrane中心注册的对照试验(中央)、MEDLINE、EMBASE, CINAHL,艾湄湾和PsycINFO),手动搜索相关论文和筛选的参考列表从10月1日,2012年,2015年9月30日。主要包含和排除标准:文章发表在英语;人类被试的数据;没有评论,指南或案例报告;至少有三个科目包括;和心肺监测或多导睡眠图(PSG)可用。每一章的搜索策略是在在线补充。所有其他表都可以在网上补充材料(表e1.3-e3.6)。个人研究评价中心根据《牛津循证医学的证据水平(2001年5月)2)(表1)。目前欧洲呼吸协会声明结合188bet官网地址循证方法的临床专业知识工作小组成员,讨论基于一个两步的过程:首先,在子组关注不同的部分;其次,在整个集团。评估证据的全身每个语句时,我们使用了成绩模拟(表2)。课题解决的现有证据数不允许明确的建议。因此,我们没有产生正式的指导方针。这句话旨在提供文献和当前实践的概述。它不为临床实践提出建议。
随后的专责小组,一般来说,睡眠障碍国际分类的顺序(第3版)(ICSD-3) [3]。然而,CSA的实体和肺换气不足症状也可以分化(hypocapnic / normocapnic基于病理生理模式与hypercapnic表型)。添加了这种区别,可行的。
1.2。定义
ICSD-3定义子组中央呼吸暂停根据任何潜在疾病的存在和类型(表3)。工作组符合ICSD-3疾病分类学的分类,尽管几个问题仍未解决。这些包括以下。
1)中央呼吸暂停、中央hypopnoeas和流量的增加和减少模式和精力障碍(周期性呼吸)模式,可与多种临床现象。然而,ICSD-3分类障碍模式紧密连接到特定的临床实体,尤其是(猎人)潮式呼吸(CSB)。这种方法障碍妨碍清晰的描述模式一方面和临床症状。
2)此外,有一个基本问题的定义CSA和肺换气不足紊乱。特定的疾病可能只是诊断排除其他潜在疾病和症状的CSA不能更好的解释为另一个医学问题。然而,在临床实践中,许多病人受到不止一个障碍诱发和中央深发展归因。
语句
定义
工作组成员:
1)描述异常呼吸模式中央起源周期性出现的“周期性呼吸有或没有呼吸暂停”;
2)描述起伏的呼吸障碍模式的气流和精力有或没有呼吸暂停“周期性呼吸”,独立于它的起源(如。心血管疾病,高海拔或阿片类药物摄入量);和
3)承认CSB历来是指周期性呼吸与呼吸暂停的心力衰竭和中风,但CSB这个词替换为“周期性呼吸与呼吸暂停在心力衰竭的设置(或另一个潜在疾病)”。
临床实体
工作组成员:
1)识别和描述,分别单独,任何并发潜在疾病或风险因素作为中部为了避免简化发病机理,而是几个类似的相关原因之一;和
2)启动基于症状的治疗,对并发症的影响和结果。
1.3。测量技术
睡眠apnoea-hypopnoea综合症的研究以及夜间通气在过去十年里取得了相当大的进步。这些至少部分是由于非侵入式传感器和技术的发展和改进(4- - - - - -8]。阻塞性事件的检测(呼吸暂停、hypopnoeas流限制和打鼾)需要传感器具有良好的频率响应(鼻尖头叉子在诊断PSG)。呼吸努力是强制性的信息评估的中心事件。评估夜间肺换气不足的最佳方法是通过监测气体交换(动脉氧饱和度(年代aO2),尤其是二氧化碳的)和呼吸的努力4- - - - - -8]。各种传感器用于分析综述了中央睡眠呼吸障碍。
证据的概述
满PSG食管压力测量是最优过程诊断CSA和被认为是黄金标准。在日常实践中,不同的呼吸和/或代理人呼吸努力,包括流,胸腹的运动,脉冲传输时间(PTT)、肌电图(EMG)膈肌,胸骨上的压力,下颌运动和额头上静脉的压力。最常用的代理人是胸腹的乐队,尤其是呼吸感应体积描记法(RIP)。把皮带已经取代了压电腰带在最近的研究中,可用于校准或未校准的方式。PTT反映胸腔压力和变化检测自主微觉醒是一个有用的工具来区分中央和阻塞性事件。新发展,结合不同的简单变量分析PSG的视觉分析(9),人工智能或数学过程,是有前途的。pneumotachograph是黄金标准准确评估呼吸的流动。鼻尖头叉子已经被提议作为优秀的代理人的常规评估呼吸流,特别是对动态障碍物(hypopnoea),并被广泛认可。静态障碍物(窒息),热敏电阻或热电偶是充分的。一个capnography-based apnoea-hypopnoea指数(AHI),计算从end-tidal二氧化碳张力,明显与AHI以传统的巴黎圣日耳曼。然而,呼吸暂停的分类和hypopnoeas并没有很好的验证。在常规PSG评估肺换气不足,多数情况下,经皮的二氧化碳和end-tidal二氧化碳用作动脉二氧化碳张力(代理标记P华2)。此外,呼吸努力可以评价胸腹的乐队,流量限制,膈肌电图或PTT。
有关测量技术的详细描述,读者被称为在线补充(文本和表e1.3.A-P)。
语句
1)证据显示鼻腔插管是最好的验证代理hypopnoea检测因其良好的频率响应,而热敏电阻,口鼻流进行了分析,建议传感器检测呼吸暂停(A)。
2)有证据表明RIP可以可靠地用于呼吸事件在常规环境进行分类。食管测压法是用于选择研究协议(A)。
3)中央hypopnoeas很难得分。他们被定义为比例减少naso-oral流和呼吸努力在没有特定的特点一个阻塞性hypopnoea:吸气流压扁的形状,胸腹的悖论和打鼾(A)。中央和阻塞性hypopnoeas明确分化,可能需要PSG(检测睡眠过渡,和分化的快速眼动(REM)和non-rapid眼球运动(NREM)) (A)。
4)需要小说睡眠诊断和简单的设备和传感器允许直接的和有效的诊断方法,从而达到一个更大的人口。
5)白天昼夜血碳酸过多症肺换气不足的标志特征。找到这些病人,一系列白天测试是有用的:FVC < 50%,静脉碳酸氢盐> 27更易(a)。
6)有证据表明,古典PSG传感器与测量P华2和食管压力的最佳方式是评估夜间肺换气不足。而不是P华2和胸内的压力,这是侵入性技术,使用代理。P华2可以通过经皮的二氧化碳和估计end-tidal二氧化碳(A)。食管压力可以评价胸腹的乐队,流量限制,胸肌肉的肌电图或PTT (A)。
在无创通气(NIV)滴定,越来越多的传感器要求:每分通气量测量、压力、泄漏传感器和程序来检测异步(后者两个最有可能的问题发生在和合)(A)。
2。中央睡眠呼吸暂停
2.1。病理生理学
CSA被定义为停止气流没有呼吸的努力,与阻塞性睡眠呼吸暂停综合症,呼吸的努力正在进行中。然而,这两种情况是非常相关的。有越来越多的证据表明,呼吸模式的中心事件是不稳定和不稳定,这可能引发阻塞性事件(10- - - - - -12]。CSA可以与不稳定引起的呼吸环路增益高或降低中枢神经元的输出,它也发生在narcotic-induced CSA (13]。在这种情况下,CSA与血碳酸过多症,但这是一个出色的临床状况。此外,延误由于血红蛋白绑定和循环时间延长可能起到了重要的作用。环路增益是指病人发展的趋势不稳定的呼吸。环路增益有两个组件(14- - - - - -19]:植物增益和控制器增益。控制器增益与化学敏感性(缺氧和hypercapnic通气反应),而植物获得有关二氧化碳张力的修改(P有限公司2)导致通风(从一个给定的变化10]。高的环路增益易诱发换气过度,随后的降低P有限公司2apnoeic阈值以下。非快速眼动睡眠期间apnoeic阈值是升高的睡眠。二氧化碳低于apnoeic阈值时,就会发生呼吸暂停,持续到上面的二氧化碳增加阈值。增加二氧化碳的敏感性低于设置点通风静止(如发生在低氧条件下)减少二氧化碳窒息阈值和之间的差异P有限公司2在设置点。在这种情况下,病人会快速开发中央呼吸暂停(20.- - - - - -26]。然而,nonchemical刺激也可能扮演一个角色在消除呼吸驱动。例如,增加机械通风控制的频率可能会导致ventilator-induced中央呼吸暂停(27,28)(表e2.1.A)。
2.2。药物引起的CSA
药物引起的CSA是不完全的探索。药品如钠oxybate可能促进CSA,而乙酰唑胺(ACT)和安眠药唑吡坦和三唑仑可能减弱呼吸障碍。在这一领域的文献是有限的但坚实的数据表明,CSA和呼吸不规则可能由阿片类药物诱导和维护。因此,阿片类药物对呼吸的影响可能在诊断睡眠研究和相关介绍pressure-based通气支持。
证据的概述
典型的发现阿片类药物摄入量增加CSA的主导地位后,而阻塞性睡眠呼吸暂停综合症是略微增加或不变(29日,30.]。奇怪的或非典型形式的呼吸发生(31日]。条件通常是伴随着夜间低氧血(32,33]。睡眠可能会分散但略微发表研究的影响。白天的肺换气不足和可能发生血碳酸过多症34]。苯二氮平类药物可能对通风加强阿片类药物的作用[35]。在睡眠中呼吸异常背后的确切的作用机制是未知的,但一个减毒中央通气化学感应的响应提供了一个可能的解释(36]。
两个主要的临床病人暴露于阿片类药物在慢性疼痛治疗和治疗鸦片成瘾的美沙酮项目。
CSA混合呼吸暂停或混乱的呼吸在大约14 - 60%的患者在美沙酮项目37,38]。类似的研究结果发表在慢性疼痛患者接受阿片类止痛药。患者慢性镇静剂治疗疼痛的一项研究发现显著CSA 24% (35),而其他的研究表明低患病率(39]。一个小的随机对照试验(RCT) remifentanil报道一个戏剧性的转变阻塞性睡眠呼吸暂停综合症CSA中度阻塞性睡眠呼吸暂停综合症患者(29日]。一些(35,37),但没有其他38]研究报道阿片类药物血浆浓度与传统评估呼吸系统变量,提出相当多的个人间的差异药效学反应。的一个普遍的长期使用阿片类止痛药,他们对睡眠呼吸障碍的潜在负面影响在临床睡眠医学似乎不完全认可。
一些研究调查如何pressure-based疗法的有效性是影响慢性阿片类药物(40,41]。后残余呼吸事件和低氧血被CPAP和自适应servoventilation (ASV)治疗42),ASV可能优于CPAP [43)和有效的近60%的患者复杂呼吸暂停与慢性心力衰竭(CHF)或慢性阿片类药物使用[44]。其他数据显示,正压通气(PAP)和氧气可能特别有效的病人处方阿片类药物治疗(44e2.2.A-C](表)。
语句
1)阿片类药物剂量依赖性的方式,可以诱导睡眠CSA由低氧血(B)。
2)大多数数据表明ASV和上下两层的气道正治疗都优于传统CPAP消除opioid-associated CSA (B)。
2.3。CSA在高海拔
高度相关的影响控制呼吸(normo / hypocapnic CSA)和睡眠和高度相关疾病正在日益被视为重要的全球健康问题,特别是由于全球旅游业发展(46,47]。
证据的概述
CSA在高度称为高空周期性呼吸(HAPB)。不是标准化的定义和方法用来评估通风研究之间的差异。主要发表的局限性研究防止最终结论HAPB的某些方面。然而,数据表明,HAPB可能发生在健康受试者的海拔> 1600米,与睡眠障碍有关48]。随着高度增加,HAPB和受影响的人的百分比增加。在极端海拔(6850米),CSA已经观察到所有暴露登山者与AHI每h(高达140事件49]。适应与持久性有关,甚至进一步增加HAPB [50]。是否高度相关疾病如急性高山病或高空肺部水肿易诱发HAPB(表e2.3.A)需要进一步研究。
一些研究表明,行为减少HAPB在健康受试者的高度(51]。在科目容易受到高空肺部水肿,地塞米松降低HAPB和提高夜间血氧饱和度,海拔4559米(52]。空气或富氧的房间再压缩在一个低比重的室HAPB也减少了。
数据已存在的呼吸系统疾病患者在高度不足。已经完成了相关的阻塞性睡眠呼吸暂停综合症患者(群)。与阻塞性睡眠呼吸暂停综合症治疗低地人生活在800经验明显低氧血和呼吸疾病的恶化主要CSA在呆在1630和2590米53]。治疗行动改善HAPB部分(54),并与乙酰唑胺联合治疗和自动持续气道正压(autoCPAP)几乎完全避免出现HAPB / CSA阻塞性睡眠呼吸暂停患者的1630和2590米54)(表e2.3.A-B)。
语句
1)健康的低地人前往海拔> 1600可能会经历CSA,这称为HAPB在此设置。CSA / HAPB的严重程度增加而增加的高度(B)。
2)患者群居住在海平面可能显示呼吸障碍的恶化前几天在高度。
3)有证据表明,富氧空气或行为降低了CSA / HAPB,提高夜间血氧饱和度在健康低地人呆在高度(B)。
4)联合治疗行为和自动正压通气(APAP即)是一个适当的治疗在此设置防止中央呼吸暂停和改善夜间血氧饱和度而独自APAP即(B)。
2.4。CSA在心血管疾病
2.4.1。CSA在心力衰竭
CSA是高度稳定的充血性心力衰竭患者中普遍存在减少射血分数(HFrEF) [56),还在那些保存射血分数(HFpEF) [57]。它表现为normo / hypocapnic CSA。虽然承认心力衰竭导致CSA的发展(58],CSA与这些患者的不良预后有关,在心力衰竭治疗CSA的角色的辩论。心血管疾病导致心力衰竭的严重程度,如高血压、冠状动脉疾病和心房纤颤,可能恶化CSA (59]。证据表明,CSA加剧高血压、冠状动脉疾病或心房纤颤是稀疏的。因此,本章的重点是心脏衰竭(2]。
2.4.1.1。流行的CSA心力衰竭
CSA每小时睡眠)(你好≥15事件发生在21 - 37%的患者稳定充血性HFrEF [60- - - - - -63年]。尽管β-receptor阻滞剂和增加使用安体舒通,应该减少对CSA的倾向,CSA患病率并未改变(63年]。研究的人群主要是男性(60,62年,63年]。CSA和HFrEF患者左心室射血分数(LVEF)、较低和较高的纽约心脏协会功能类和肺毛细血管楔压(PCWP)相比HFrEF阻塞性睡眠呼吸暂停综合症患者或无睡眠呼吸紊乱(60,62年,63年]。
CSA的患病率HFpEF定义。估计从18%到30%取决于体重,截止使用水平和不同诊断标准的HFpEF [57,64年- - - - - -66年]。CSA患病率增加而增加舒张功能障碍[57]。相比之下,CSA主题中相当少见至少一个舒张功能不全的危险因素,但没有公开HFpEF [67年]。与阻塞性睡眠呼吸暂停综合症的病人相比,那些CSA和HFpEF更糟糕的血液动力学的资料,而那些与阻塞性睡眠呼吸暂停综合症和CSA高身体质量指数(BMI)相比,更容易有高血压患者没有睡眠呼吸暂停症(57]。
语句
1)HFrEF CSA是一种常见的合并症和HFpEF (a)。
2)CSA的严重程度相关的严重性HFrEF和HFpEF (C)。
2.4.1.2。CSA HFrEF患者的预后意义
先前的研究是小样本大小限制(68年- - - - - -70年),较低的妇女数量(68年- - - - - -75年)和noncontemporary心力衰竭治疗(如。低的β-blocker使用和设备治疗)68年- - - - - -72年,76年]。然而,绝大多数的这些研究发现HFrEF CSA患者死亡风险增加死亡率或/心脏移植[69年,71年- - - - - -77年]。这种风险是最明显是严重CSA (AHI≥20事件/ h)和独立于心力衰竭的严重程度72年- - - - - -75年]。最近,大量的数据,长期观察研究在住院死亡率增加确诊患者HFrEF CSA (78年]。一个可能的机制是,CSA促进恶性室性心律失常(79年,80年]。
语句
在HFrEF 1),有一个协会之间的CSA和室性心律失常的风险增加(C)。
2)在HFrEF, CSA的存在会增加死亡的风险(B)。
2.4.1.3。治疗CSA的心脏衰竭
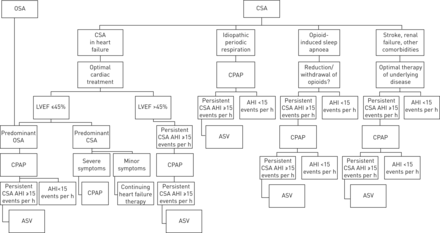
在心力衰竭治疗CSA的总结图1。
当前的治疗实践中央睡眠呼吸暂停(CSA),包括周期性呼吸。图描述了当前实践工作组的成员如何治疗CSA或阻塞性睡眠呼吸暂停(OSA)和CSA共存,而且也不是一般的建议。详情,请参阅文本。CPAP:持续气道正压;你好:apnoea-hypopnoea指数;ASV:适应性servoventilation;LVEF:左心室射血分数。
治疗心力衰竭
心力衰竭的治疗,减少PCWP [62年)或增加LVEF (58,81年可以减轻或废除CSA (如。二尖瓣瓣膜成形术(82年),心脏同步模式治疗或左心室辅助装置(81年,83年和心脏移植58])。正常化LVEF的心脏移植相关决议的CSA在50%的情况下(58]。
呼吸兴奋剂
呼吸兴奋剂,如茶碱、行动和二氧化碳,增加通风与normocapnic HFrEF或hypocapnic CSA (84年- - - - - -88年]。这些代理可以改变呼吸控制不稳定,减少交叉呼吸暂停阈值的可能性,并减少倾向中央呼吸暂停和hypopnoeas [84年,85年,89年,90年]。
氧气
它一直显示,补充氧气减少AHI 37 - 85%在稳定HFrEF CSA (84年,91年- - - - - -98年]。正常化年代aO2在hypocapnic HFrEF病人伴随着上涨P有限公司2和持久性的周期性呼吸(84年]。在缺乏氧气稀释,这样的呼吸事件并不像hypopnoeas[得分99年]。尽管夜间氧疗法可以减少CSA、缺氧和LVEF的心脏衰竭,此时可用的证据可能不支持长期使用(94年,97年,98年]。然而,运动能力等其他终端(94年)或儿茶酚胺(95年)是积极的影响。
持续气道正压
基于短期只有试验的结果,CPAP可以减轻CSA,提高LVEF和生活质量(QoL),并降低交感神经活动、二尖瓣返流和生物标志物的心力衰竭(如。心房利钠肽)[69年,One hundred.- - - - - -102年]。在睡眠中每分通气量下降,P华2水平升至正常价值与CPAP HFrEF患者低碳酸血(103年]。最大的,只有长期的、多中心个随机对照试验的CPAP HFrEF和CSA CanPAP(加拿大正压通气对心力衰竭和中央睡眠呼吸暂停)试验(104年]。CPAP AHI减少了53%,剩余CSA(你好≥15事件/ h)坚持43%的258名患者。LVEF和运动能力适度而交感神经活动增加,下降与先前的研究一致。CPAP没有改善transplant-free生存。一个事后分析(105年]表明,你好是低下的患者低于15事件/ h提高LVEF和transplant-free生存要大得多,这表明抑制呼吸干扰可能导致改善心血管的结果。HFrEF CSA,持续CPAP治疗增加了死亡率(104年,105年]。
上下两层的气道正压
上下两层的正压通气(BPAP)包括呼气和吸气行动党支持(分别EPAP和IPAP)。EPAP将保持上呼吸道明显的最低水平,从而抑制阻塞性干扰。BPAP可以应用没有(自发(S)模式)或备用率(spontaneous-timed (ST)模式)。
自发BPAP
与严重的CSA, HFrEF BPAP-S显著减少AHI [106年,107年]。然而,BPAP-S似乎没有比CPAP[更有效107年]。在一个随机对照试验,使用BPAP-S与LVEF的绝对增加20.3±8.2%。这种影响是否独立于医疗干预是不确定的106年]。
Spontaneous-timed BPAP
有一致的证据表明,在HFrEF患者严重的CSA, BPAP-ST减少AHI [96年,108年- - - - - -110年]。在一个随机对照试验,在严重患者HFrEF CSA, BPAP-ST比CPAP[更有效96年]。在患者HFrEF hypocapnic CSA, CPAP, ASV导致增加P有限公司2,BPAP-ST并未改变P有限公司2这种治疗,表明换气过度维护。
三个试验报道,BPAP-ST提高LVEF (108年,109年]。在唯一一个随机对照试验,增加BPAP-ST组LVEF (26 - 31%, p < 0.01)没有明显不同于控制干预ASV (25 - 27%)110年]。
自适应servoventilation
ASV旨在稳定通风CSA和CSB患者。算法的ASV设备有所不同。常见的所有设备,EPAP应用于促进上气道开放。为了平衡过度通气反应和中央hypopnoea或呼吸暂停,一个变量吸气压力支持和应用备份的速度。设备试图保持目标每分通气量/流,也就是低于长期平均水平通风病人的。
ASV抑制中央呼吸暂停和hypopnoea比氧气更有效率,CPAP或BPAP-ST [96年,111年- - - - - -116年]。一个荟萃分析表明,你好是减少了31个事件/ h (95% CI−25 - 36−事件/ h)在每h与CPAP相比于基线和12日至23日事件(117年]。此外,ASV正常化P有限公司2在HFrEF hypocapnic CSA患者在睡眠中(78年,96年]。
对心脏功能,荟萃分析的六个nonrandomised [118年- - - - - -123年和四个相关的110年,113年,115年,124年,125年)检查的影响、LVEF相比控制干预措施。ASV提高LVEF和6分钟步行距离125年]。然而,大多数相关的不支持、提高LVEF超过控制干预措施(标准药物治疗,CPAP或BIPAP-ST) (110年,115年,124年,126年]。相关与CSA HFrEF一致证明ASV减少脑利钠肽(BNP)(氨基端pro-BNP) [113年,115年,124年,126年- - - - - -128年),表明心脏负荷条件和功能的改进。此外,ASV HFrEF和CSA减少肌肉和心脏交感神经活动(129年- - - - - -131年]。
在观察性研究中,人民行动党治疗靶向抑制CSA (CPAP或ASV)患者HFrEF严重CSA与显著改善生存(74年,75年和减少室性心律失常132年]。大规模的意向处理分析个随机对照试验患者SERVE-HF HFrEF (LVEF≤45%)没有显示不同的主要终点相结合。然而,它显示出更高的全因死亡率和心血管ASV组相对于对照组(74年]。迄今为止,发表重要SERVE-HF探险的subanalyses和结果从另一个大规模试验(ADVENT-HF)等待(133年]。
一些数据是可用的治疗CSA HFpEF或HFrEF相伴舒张功能不全和这些主要指ASV [134年- - - - - -136年]。在一项观察性,不受控制的研究118年),ASV是有效减少CSA和改善心脏功能。只有一个研究解决在HFpEF深发展的潜在的预后影响。在一个随机对照试验包括36例,ASV显著提高中央以及阻塞性呼吸暂停指数,与18个月风平浪静率较高(135年]。然而,这项研究是很难解释在我们的情况下,由于阻塞性呼吸暂停(表e2.4.1.A)是很常见的。
语句
1)证据显示最佳HFrEF可以改善心脏治疗CSA (C)。
2)证据表明HFrEF CSA可使用CPAP治疗的患者,如果CPAP抑制CSA和改善症状(C)。
3)在心脏衰竭和症状CSA,工作组的成员执行审判的CPAP (C)。然而,如果CPAP不抑制CSA,他们不继续长时间。
4)ASV正常化的AHI瑞郎CHF患者和CSA CPAP疗法相比更有效和夜间氧(A)。
5)基于可用的信息在这个时候,工作组的成员停止处方ASV治疗CSA稳定HFrEF患者LVEF≤45% (B)。
6)开始前一个病人在ASV CSA,工作组的成员评估存在的HFrEF LVEF≤45%,看看他们在高风险组(C)。
7)工作小组的成员使用BPAP-ST,行动和茶碱normo / hypocapnic CSA HFrEF有关,如果适当的试验表明治疗失败(C)。
2.4.2。CSA在中风患者
CSB被认为是典型的续集,一个广泛的脑血管意外和经常发现立即中风之后,虽然明显下降3和6个月复苏(137年,138年]。流行变化很大(3 - 72%)139年- - - - - -142年),病理生理学知之甚少,CSB对中风患者的恢复的影响尚不清楚,CPAP疗法只是容忍少数病人(表e2.4.2.A)。
声明
证据表明,CSA通常出现在患者卒中后但CSA在这些患者的预后意义仍然是不确定的(C)。
2.5。CSA在其他内部或神经系统疾病,心血管疾病
2.5.1。CSA在国内其他疾病
某些内分泌疾病已报告与CSA有关。今天没有工作执行的系统筛查除了肢端肥大症患者的筛查程序阻塞性睡眠呼吸暂停综合症。
肢端肥大症
深发展是频繁的肢端肥大症患者和患者的大多数阻塞性睡眠呼吸暂停综合症。许多研究报告了CSA的患病率增加(143年]32% [144年),但最近的研究无法证实这些发现(145年,146年]。总的来说,接近10%的肢端肥大症患者实现CSA标准,这可能被认为是温和的CSA。中央呼吸暂停指数(CAI)与血清生长激素的水平,并增加通气反应与生长激素和胰岛素样生长因子- 1水平,建议具体致病机制解释CSA在肢端肥大症的发生147年,148年]。此外,CSA也伴随患者心脏疾病(143年,149年]。手术或肢端肥大症的治疗可能降低阻塞性睡眠呼吸暂停综合症。然而,没有控制的研究解决治疗对CSA(表e2.5.A)的影响。
糖尿病
早期的报告描述了一个CSA和阻塞性睡眠呼吸暂停综合症的一小群1型糖尿病患者(150年]。后来的研究发现,阻塞性睡眠呼吸暂停综合症是深发展的主导类型糖尿病协会是伴随肥胖2型糖尿病(密切相关151年- - - - - -153年]。CSA的发生在糖尿病只有数量有限的研究中解决。睡眠心脏健康研究报告一个小但无意义的海拔CSA (154年]。此外,周期性呼吸模式的具体分析表明糖尿病患者有显著提高。
咽神经病变可能贡献但没有明确指出具体致病机制CSA糖尿病的可能性增加。之间没有联系CSA和自主功能障碍可能是建立(155年]。因此,CPAP CSA在糖尿病患者的效果还没有具体解决。在同样的证据,糖尿病患者并不过多的阻塞性睡眠呼吸暂停综合症患者治疗诱发的CSA (156年)(表e2.5.B)。
终末期肾脏疾病
阻塞性睡眠呼吸暂停综合症是终末期肾病(ESRD)频繁。T艾达等。(157年]报道了30例睡眠呼吸暂停患者在血液透析组78例。然而,平均每h CAI是4.1事件和中央呼吸暂停构成8%的深发展事件。30个病人显示的高架CAI(≥5事件/ h)和随后被归类为CSA患者。
液体潴留和集中化是潜在机制的升高发生ESRD的阻塞性睡眠呼吸暂停综合症(158年,159年]。增加通气的敏感性和稳定控制的呼吸也导致深发展在ESRD患病率的增加160年]。CSA在ESRD的风险因素包括心房纤颤和心脏功能障碍共病(157年),表明对CSA的发生协同作用。
介入研究消除CSA的数量是有限的,数据是不受控制的。在减少CSA夜间血液透析已被证明比常规血液透析白天(161年]。结果已经被后来的研究支持。另一种方法调查不同缓冲的效果在血液透析CSA (162年]。碳酸氢盐与CSA与醋酸缓冲相比大大减少,尽管类似血液气体。一项研究显示高功效的CPAP减少中央/混合呼吸暂停在ESRD血液透析(163年]。观察最近的一项研究报道有益、对肾功能的影响和心血管结果36个瑞士法郎和慢性肾脏疾病患者,对照组相比,44个病人不接受或容忍ASV [164年]。重要的是,ESRD患者或在血液透析研究开始被排除在本研究之外。最后,在睡眠中鼻氧疗法显著降低ESRD患者的睡眠呼吸暂停症(表e2.5.C)。
语句
1)CSA的患病率低肢端肥大症患者和相关疾病的活动。在糖尿病,阻塞性睡眠呼吸暂停综合症是深发展的主要类型。在ESRD, CSA患病率是依赖在夜间透析过程和流体转变(B)。
2)工作组的成员治疗临床上重要的CSA肢端肥大症、糖尿病和ESRD CPAP或ASV (C)。
2.5.2。在间质性肺病CSA和肺换气不足
在间质性肺病(ILD),夜间咳嗽,不良药物反应,周期性肢体运动,呼吸困难,低氧血,阻塞性呼吸暂停、抑郁和疲劳可能导致睡眠障碍。最近的研究表明,睡眠呼吸暂停的结果可能导致更糟糕的预后在特发性肺纤维化(IPF) [165年]。CSA的角色不是ILD的深入研究。夜间缺氧是频繁的,而导致夜间氧饱和度下降的因素仍需明显特征。
证据的概述
在气体交换障碍和限制性肺功能异常增加呼吸的努力。在睡眠中,有些调查没有发现改变的呼吸速率166年- - - - - -169年]。一项研究描述了一个减少呼吸速率每分通气量增加潮气量和维护在睡眠中(170年]。但是越来越多的证据表明,ILDs可能有限与深发展的发生有关。数据主要来自IPF患者,结节病和scleroderma-associated ILD。分析在ILD深发展的流行,大多数试验都聚焦于阻塞性睡眠呼吸暂停综合症,发现一个发病率在22%和90%之间,而临床意义尚不清楚(165年,171年- - - - - -175年]。然而,最近的数据表明,在IPF临床上重要的阻塞性睡眠呼吸暂停综合症的患病率相对较低(175年]。
大多数病人缺氧ILD补偿换气过度。在某些情况下,P有限公司2可能低于apnoeic阈值。总的来说,很少有肺换气不足和/或数据中心在ILD呼吸暂停综合症。Kolilekas等。(165年]分析了连续31 IPF患者的睡眠特点,发现低蔡。夜间缺氧是一种常见的现象在ILD和最近的研究发现夜间血氧饱和度下降作为一个独立的预测预后差(165年,176年]。Perez -Padilla等。(169年)没有检测阻塞性睡眠呼吸暂停综合症ILD的科目但发现瞬态氧饱和度下降∼总睡眠时间的50%(经皮血氧饱和度< 90%)。目前尚不清楚non-OSA患者的氧饱和度下降是由于中央呼吸暂停或肺换气不足但重要的发现海拔在经皮的IPF患者在睡眠中二氧化碳含量(支持肺换气不足是重要因素175年]。而白天低氧血是预测夜间血氧饱和度下降,严重肺限制和血氧饱和度下降程度与运动不与夜间低氧血(177年- - - - - -179年]。在睡眠中血氧饱和度下降更明显比在运动IPF患者(175年]。Tatsumi等。(179年]分析了呼吸驱动ILD患者,测量通风的变化以应对变化P有限公司2。在他们的研究中,白天呼吸驱动与血氧饱和度下降的程度呈负相关在快速眼动和非快速眼动睡眠。这些数据表明,chemoresponsiveness升高P有限公司2可能发挥作用在缺氧的易感性。
很少有证据的影响,没有数据补充氧气ILD患者预后的好处。年代他叫等。(180年)能够显示ILD患者,呼吸速率升高,每分通气量体积可以减少夜间补充氧气。在另一项研究缺氧ILD患者心率和呼吸频率可以减少和氧化提高了低流量氧气补充(181年]。
语句
1)很少有证据的患病率和预后相关性CSA和肺换气不足综合征ILD病人(D)。
2)只有小证据的有利影响氧气补充夜间低氧血。呼吸速率升高,呼吸分钟通气量和心率降低氧气补充(C)。
2.5.3。CSA和肺动脉高压
肺动脉高压是血液动力学的病理生理状态的多个临床条件或疾病。而CSB和CSA在充血性心力衰竭是常见的,只有几个数据前毛细管的肺动脉高压。在0%和45%之间的肺动脉高压患者相比中央呼吸干扰对阻塞性睡眠呼吸暂停综合症[0 - 56%的患病率174年- - - - - -178年,182年]。阻塞性睡眠呼吸暂停综合症主要在慢性血栓栓塞和COPD-associated肺动脉高压和CSA主要是在特发性或慢性血栓栓塞肺动脉高压。
可能对CSA在肺动脉高压病理生理的解释包括:1)流体转变晚上从腿到胸腔;2)一个受损的心输出量与循环时间的延长和ventilation-perfusion失配,所有促进换气过度和低碳酸血,从而诱发CSA (183年];和3)化学敏感性的变化减少缺氧驱动可以延长呼吸暂停通过推迟发病hyperventilatory阶段(184年]。
目前尚不清楚中央干扰在肺动脉高压的临床意义。从病理生理的角度来看,它也可能导致睡眠结构和肺动脉高血压恶化,随着apnoea-induced缺氧可能进一步诱导肺动脉血管收缩。在大多数研究中,CSA过度嗜睡无关。在一项研究中,中央深发展受损患者QoL在物理域185年]。
鼻氧改善周期性呼吸在一个观察性研究[184年]。我们发现只有一个随机安慰剂对照试验186年)前毛细管的肺动脉高压患者证明夜间补充氧气和行动改善夜间氧化,周期性呼吸和运动性能(表e2.5.D)。
语句
1)有有限的证据表明中央呼吸暂停和呼吸周期的患病率增加肺动脉高压(B)。
2)项目组成员通常由心肺屏幕肺动脉高压患者睡眠研究(B)。
3)的病理生理效应深发展和治疗的影响尚不清楚在这些患者(B)。
4)初步证据表明,夜间补充氧气和行为可能会改善夜间氧化和周期性呼吸前毛细管的肺动脉高压(B)。
2.5.4。CSA在神经系统疾病以外的中风
深发展的患病率很高以外的一些神经系统疾病患者中风。只有少数研究特别是CSA和没有进行相关的分析到目前为止,解决影响中央深发展。
神经退行性疾病
帕金森病
睡眠呼吸暂停在帕金森病的患病率变化在20.9%和66.6%之间和大多数的研究包括有限数量的患者(15 - 100)。阻塞性睡眠呼吸暂停综合症是深发展的主要类型,只有少数情况下,据报道,CSA。总之,中央呼吸暂停似乎并不是帕金森症患者升高(表e2.5.E)。
阿尔茨海默病
几项研究报告在阻塞性睡眠呼吸暂停综合症患者的痴呆的患病率,特别是在阿尔茨海默氏症患者。没有一致的数据中央呼吸暂停在阿尔茨海默病的患病率增加(表e2.5.F)。
2.6。治疗诱发的中央睡眠呼吸暂停
这个词已经引入了复杂的睡眠呼吸暂停中央呼吸暂停开发下用CPAP治疗阻塞性睡眠呼吸暂停综合症(187年]。ICSD-3定义治疗诱发的CSA的:1)≥5事件/ h(主要是诊断PSG阻塞性呼吸事件;2)阻塞性事件和重大决议或持久性的中央事件出现在人民行动党治疗中央AHI≥5事件/ h和≥50%中央事件;和3)这种现象不能更好地解释为另一个CSA障碍。
证据的概述
CSA在治疗可以分化根据响应持续PAP疗法没有备用呼吸速率(188年]。1)治疗诱发的CSA是只罕见的CSA基线评估;CSA CPAP消失CPAP继续使用。2)在treatment-persistent CSA, CSA,仍在持续的CPAP使用。这些表型应该分开CSA之前存在不诱导治疗和CPAP(难治性CSA) [188年]。大多数患者治疗诱发的CSA丢失现象在675年前瞻性随访研究阻塞性睡眠呼吸暂停综合症患者(189年]。大量的患病率的差异可能是由于不同的定义和患者群体(3,190年,191年]。为了防止误诊treatment-persistent CSA,至关重要的是要识别和治疗任何潜在的疾病(192年]。睡眠不足、失眠和微觉醒会引起的瞬态出现CSA (190年,191年]。过度的滴定,post-hyperventilation或post-arousal呼吸暂停,过度口漏、误分类的中央hypopnoeas [9,77年,84年,193年],split-night错误[194年,195年后的环路增益),和适应解决上呼吸道梗阻(196年- - - - - -198年)被排除在外,不履行treatment-persistent CSA的诊断。
大多数研究主要包括患者几乎纯CSB / CSA,虽然有些队列研究和相关的关注共存阻塞性睡眠呼吸暂停综合症和CSA (115年,199年- - - - - -201年]。然而,这些人口应该从treatment-persistent CSA分化。米orgenthaler等。(202年)进行了多中心个随机对照试验比较优化CPAP ASV超过90天。由于各种各样的潜在疾病,treatment-persistent CSA的定义是不清楚的。随着时间的推移CPAP大幅改善的功效。然而,ASV优越的呼吸障碍(195年]。
另一个随机对照试验相比ASV和BPAP-ST CPAP-persistent CSA。BPAP-ST ASV显著,大大减少了在第一天晚上你好。相比BPAP-ST ASV的影响随时间是稳定的(203年)(表e2.6.A)。
语句
1)工作小组的成员使用术语treatment-persistent CSA CSA患者新发展同CPAP或BPAP接受治疗,坚持下连续使用(A)。
2)他们描述的组合阻塞性睡眠呼吸暂停综合症与任何表型的中央干扰或肺换气不足”共存阻塞性睡眠呼吸暂停综合症和CSA (CSB或肺换气不足)”(D)。
3)他们不使用的诊断治疗诱发的CSA CSA患者潜在的心血管疾病,内分泌,肾或神经系统疾病,或对已有的CSA行动党和瞬态启动之前CSA (A)。
4)有证据表明,可避免的CSA在PAP的原因可能包括过度的滴定,post-hyperventilation呼吸暂停,post-arousal呼吸暂停,高估由于split-night误差和错误分类中央hypopnoeas (C)。
5)、可以更有效地改善treatment-persistent CSA氧气相比,CPAP, BPAP-ST和合(B)。
2.7。特发性CSA
特发性中央睡眠呼吸暂停(ICSA)是一种罕见的疾病患病率和来源不明的。它通常表现为hypocapnic CSA。连续事件通常与微觉醒和换气过度导致的二氧化碳水平低于呼吸暂停阈值(204年]。这些研究结果的相关性的病理生理学ICSA与高程的治疗效果在协议的二氧化碳通过吸入或添加死腔205年]。有非常有限的数据与唑吡坦治疗,行为或行动党(206年- - - - - -209年]。减少微觉醒的唑吡坦与中央呼吸暂停的显著减少。同样,行为改善微觉醒和中央呼吸暂停在短期情况下系列。没有系统的研究,但只有小案例系列应用PAP ICSA(表e2.7.A)
语句
1)证据的流行病学、病理生理学和ICSA是有限的(D)的结果。
2)工作小组的成员进行治疗试验与唑吡坦或行为只有在有症状的病人进行密切监督(D)。
3)CPAP或ASV可能被认为是在个别症状情况下(D)。
3所示。肺换气不足或hypoxaemic综合症
3.1。病理生理学
肺换气不足意味着一定程度的肺泡通气不足维持正常的气体交换,通常导致低氧血和血碳酸过多症。病理生理情况下包括神经肌肉疾病(nmd) [209年,210年),胸廓障碍和其他机械因素(211年,212年]。肥胖是最常见的上下文肺换气不足在一定程度上,肥胖和肺换气不足的组合被称为肥胖低通气综合征(OHS) [213年]。
虽然单一机制可能主要集中在疾病如先天性不足或胸廓畸形,在大多数情况下,增加机械负载的呼吸和减少通气驱动/响应结合起来产生整体效果。肺换气不足必须区别于睡眠呼吸暂停,但两人都可能因为病理生理因素常常共存共享(214年]。CSA极有可能在患者潜在的中央神经系统疾病,而阻塞性睡眠呼吸暂停综合症是最有可能在肥胖患者215年]。在大多数患者肺换气不足,相关的血碳酸过多症可以逆转自愿换气过度,可以客观地评价血液气体测量之前和之后的一个换气过度的时期。
3.1.1。肥胖相关的病理生理学肺换气不足
肥胖的研究对象有通风的需求增加,升高的呼吸,除了轻微的呼吸肌肉无力和减少呼吸道合规(216年]。因此,肥胖者会增加中枢呼吸驱动与正常体重的患者相比,以弥补通气需求的增加(212年,217年]。
树干的肥胖对呼吸系统(重要机械负荷218年)与胸壁减少合规的证据。功能余气量减少,外周气道阻塞导致的工作增加呼吸(219年]。(呼气流量限制220年)促进动态肺恶性通货膨胀和内在呼气末正压通气(PEEPi) [221年]。CPAP导致减少隔膜肌动电流图和吸气压力波动,除了删除PEEPi肥胖受试者当仰卧位(212年]。Hypercapnic肥胖病人证明增加上呼吸道阻力(UAR)直立和仰卧位,而同样肥胖normocapnic病人增加了UAR只在仰卧位(222年]。这些因素可能导致疲劳和呼吸肌肉的相对较弱。
有证据表明瘦素抵抗可能减少中央驱动和中央肥胖患者的肺换气不足(223年],由于血清中瘦素水平高于hypercapnic肥胖病人在控制了其他混杂变量和水平下降后巴氏疗法(224年]。此外,OHS患者证明受损的代偿反应夜间血碳酸过多症的设置夜间肺换气不足和/或睡眠呼吸暂停(共存225年]。这样的补偿机制包括肾碳酸氢盐保留和换气过度时期的呼吸暂停或hypopnoea之间(226年),这两个可能是缺乏羟基。
3.1.2。其他机制的肺换气不足
肺换气不足的纯粹的形式与中枢呼吸驱动(水中精灵的诅咒)不足。这种罕见的肺换气不足与化学感受器受损的反应通常是先天性和已经证明与基因突变有关PHOX2B基因与一个常染色体显性遗传模式227年,228年]。
广泛的nmd也可能导致肺换气不足由于呼吸肌肉不足和/或功能障碍(210年]。这些疾病影响呼吸兴奋剂的传播信号从脑干呼吸中枢呼吸肌肉,造成收缩的不足的情况下神经紊乱或障碍。肺换气不足是最为明显在睡眠中由于睡眠生理适应性(214年),也可能是睡眠呼吸暂停症有关。
语句
证据显示:
1)肺换气不足通常是由于增加机械负载的呼吸和减少通气/响应,经常相互作用(一);
2)肺换气不足肥胖是最常见的因素通过增加机械负载(A);
3)肺换气不足可能与睡眠呼吸暂停,因为病理生理因素,如肥胖和中央呼吸衰竭通常是共享的(A);
4)不足是一种罕见的肺换气不足,这可能是先天性的不足PHOX2B基因(A);和
5)nmd可能导致肺换气不足由于呼吸肌肉不足和/或功能障碍(a)。
3.2。先天性肺换气不足综合症
虽然罕见,先天性肺换气不足往往是发现问题,而不是局限于儿童,如果遗传评估执行。患者有一个更好的对待和合时的平均寿命。为进一步描述,读者被称为在线补充(文本和表格e3.2 A.-C)。
3.3。肺换气不足/缺氧疾病继发于内部或神经系统疾病
在疾病进展过程中,肺泡肺换气不足在几个nmd (hypercapnic响应)的发展,如肌萎缩性脊髓侧索硬化症(ALS) (229年,230年],杜氏肌肉营养不良症(DMD) [231年- - - - - -237年)、肌强直性营养不良(238年- - - - - -241年和酸性麦芽糖酶缺乏症(AMD)242年,243年]。
肌萎缩性脊髓侧索硬化症
各种肺功能测试,尤其是吸气肌肉力量测试,用于评价肺泡肺换气不足(229年,244年- - - - - -249年]。除了利鲁唑治疗,和合是唯一的治疗选择增加生存在肌萎缩性侧索硬化症(229年,230年,249年- - - - - -254年]。应该鼓励策略来提高治疗依从性(229年,252年,255年,256年]。在某些情况下,气管入侵通风是用于改善生存254年,257年),而隔膜节奏似乎没有什么好处(258年]。你们可以提高生命质量(230年,245年,253年,259年,260年),气体交换(261年,262年)和主观睡眠质量(230年,253年,257年,259年),通常在这些患者受损261年- - - - - -264年]。相比之下,和合发散结果客观睡眠措施(261年- - - - - -264年)(表e3.3.A)。
杜氏肌萎缩症
在DMD患者中,P华2和肺活量预测夜间肺换气不足(231年,232年),而肺活量≤680毫升预测白天hypercapnic失败。白天每分通气量,症状,用力呼气量在1 s和基础过剩有预测价值。巴黎圣日尔曼有一个额外的好处在DMD患者显示阻塞性睡眠呼吸暂停综合症的症状。你们可以改善生存,气体交换和住院率。其他医疗和手术治疗也可以改善呼吸系统的结果。周日和合表明其在延长生存受益,而气管入侵通风是一个选择在选定的情况下231年- - - - - -236年,265年- - - - - -269年(表e3.3.B。)
Myotronic萎缩症
年龄、性别、肺活量、肌肉残疾和呼吸道肌肉力量,但不是肌强直本身,似乎与血碳酸过多症有关。最近,一项研究建议中央的存在导致的二氧化碳不敏感(240年]。新和合本可以提高肌强直性营养不良患者的气体交换。先天性肌强直性营养不良患者长时间通风与更高的发病率和发育迟缓(238年,240年,241年)(表e3.3.C)。
酸性麦芽糖酶缺乏症
肺换气不足AMD患者可以从白天预测肺功能测量。新和合本改善气体交换。酶替代疗法具有积极的影响在通气失败和生存242年,243年,270年- - - - - -274年)(表e3.3.D)。
混合nmd
研究异构NMD人口预测深发展表示肺功能测试。改善气体交换和症状与和合曾被观察到。对睡眠的影响是不同275年,276年]。泄漏和过程中似乎影响睡眠结构(275年,277年- - - - - -281年)(表e3.3.E)。
语句
1)肺泡肺换气不足是经常出现在几个nmd,包括肌萎缩性侧索硬化症、DMD、肌强直性营养不良和AMD (A)。
2)和合改善生存在肌萎缩性侧索硬化症(B)和模式(C)。
3)和合可以改善气体交换在NMD (B)和症状。
4)和合改善ALS和侧弯的生活治疗模式(B)。
5)24小时和合是治疗的选择在NMD昼夜肺换气不足发展(B)。
3.4。脊柱后侧凸
深发展在脊柱后侧凸非常普遍,通常是使用和合。然而,没有大规模的研究在脊柱后侧凸深发展治疗睡眠的影响。
睡眠(呼吸)
研究睡眠的架构(282年,283年]显示减少睡眠效率增加第1阶段和慢波睡眠减少。发现深发展是最常见的在REM睡眠期间所有的研究是相一致的。尽管呼吸暂停和hypopnoea可以存在,肺换气不足(hypercapnic反应)是主要形式的深发展在脊柱后侧凸282年- - - - - -291年)(表e3.4.A)。
影响夜间和合
肺换气不足睡眠改善夜间和合。然而,没有改善睡眠结构可以证明(282年,289年),和睡眠破碎与瞬态氧饱和度下降和大规模泄漏是观察到的287年]。相比之下,白天症状与睡眠的改善肺换气不足包括主观睡眠质量报告。
白天PaO2和/或P华2也显著提高233年,282年,287年- - - - - -295年和这个改进是持续多年233年,288年,289年,292年,295年]。数据的影响和合吸气肌肉力量或能力是矛盾的(没有效果的关键与改进),而研究呼吸驱动稀缺(282年,292年]。改善呼吸困难的感觉和运动能力被发现在一些但不是全部的研究。所有研究观察到显著减少住院率。kyphoscoliotic患者的生存又明显高于NIV-treated患有支气管扩张、慢性阻塞性肺病。此外,在脊柱后侧凸,生存是更有利的使用时你们有或没有长期氧疗法(LTOT)比单独LTOT [233年,282年,287年- - - - - -297年e3.4.B-E](表)。
语句
在kyphoscoliotic患者中,证据显示:
1)肺换气不足是主要的深发展事件(一个);和
2)你们有或没有LTOT是第一个治疗方案(B)。
3.5。肥胖低通气综合征
羟基被定义为日血碳酸过多症在肥胖患者(体重指数> 30公斤·m−2)如果排除其它原因造成的肺换气不足(ICSD-3) [298年- - - - - -318年]。最常见的演讲是一个acute-on-chronic hypercapnic呼吸衰竭恶化,导致进入重症监护室(ICU) [310年,318年因涉嫌阻塞性睡眠呼吸暂停综合症[]或睡眠专家推荐319年]。OHS患者病态肥胖以及证明严重的阻塞性睡眠呼吸暂停综合症> 80%的病例。阻塞性睡眠呼吸暂停综合症比定性定量的差异,即。高BMI,你好,降低肺容积,更多的人住院,ICU招生,高并发症的负担。白天嗜睡与严重程度的快速眼动睡眠肺换气不足,羟基的另一个经典特性(320年- - - - - -325年]。
羟基与慢性炎症慢性系统性风险和脂肪组织的炎症326年]。羟基表现出更高的胰岛素抵抗和内皮功能障碍,支持观察队列数据,证明心血管和代谢疾病的患病率更高(325年,327年,328年]。死亡率在氢氧根浓度升高与eucapnic肥胖者相比,即使调整主要混杂因素(310年,329年,330年]。在观察组,和合减少死亡率331年),但长期死亡率怀疑仍高于eucapnic肥胖病人(332年]。
血碳酸过多症之前白天是肺换气不足睡眠期间,所以周日血碳酸过多症已经代表了一种先进的羟基(表4)。OHS患者显示增加二氧化碳生产和减少二氧化碳通气反应,这可能是部分的诊断检查(333年- - - - - -336年]。增加白天的重碳酸盐(截止电平> 27更易·L−1)尽管在睡眠时正常pH值文档慢性血碳酸过多症337年- - - - - -339年]。夜间血碳酸过多症可以通过长期监测经皮的capnometry。然而,绝对的数据必须被小心,虽然相对变化主要是可靠的(340年,341年]。
CPAP改善你好,血氧饱和度、高碳酸血症和氧气和二氧化碳通气反应在大多数OHS患者(316年]。最大的一个随机对照试验相比生活方式修改单独额外的治疗与CPAP或和合342年]。6分钟步行试验的距离和合提高生命质量,肺量测定法,大大超过CPAP。和合是优于CPAP和生活方式咨询在大多数研究[221年,300年,302年,305年,307年,308年,310年,343年- - - - - -345年]。两个相关的解决吸入100%的氧气与室内空气在急性或氢氧根浓度稳定234年),这表明氧气减少每分通气量(301年]。减肥手术在OHS导致大量减少体重和改善生理参数(313年,317年,346年,347年)(表e3.5.A)。
语句
1)大多数工作组成员屏幕羟基的肥胖病人血液气体采样(B),夜间经皮的P有限公司2和/或在觉醒(C)测定血清碳酸氢。
2)增加P华2或毛细P有限公司2,或经皮的的高度P有限公司2(与基线相比)在REM睡眠期间显示羟基(B)。
3)CPAP失败是高羟基与群(B)。
4)和合睡眠改善肺换气不足,睡眠,生命质量和生存。箴优越生活方式咨询(B)。
5)羟基与受损对高碳酸血症和低氧通气反应,代谢疾病发病率增加,可以提高下和合(B)。
6)和合与压力支持和目标体积通风都是有效的。比较研究没有显示一个模式(B)的优越性。
7)坚持每天> 4 h的和合是至关重要的改善血碳酸过多症(B)。
8)单药治疗与氧气减少通风和增加血碳酸过多症。氧气应该只被应用作为一个兼职和合(B)。
9)减肥手术可以降低体重,提高肺功能和正常化血液气体(C)。
3.6。在慢性hypercapnic COPD慢性和合
慢性阻塞性肺病是一种慢性疾病相关的全球发病率和死亡率高。只有少数严重慢性阻塞性肺病患者将开发血碳酸过多症(hypercapnic响应)。澳大利亚的一项研究表明,睡眠不足的严重程度与白天P华2、BMI和REM-AHI [348年]。一旦患者出现慢性hypercapnic呼吸衰竭、通气支持(表e3.6.A)是必要的。
稳定的慢性hypercapnic呼吸衰竭
和合与稳定的慢性阻塞性肺病慢性呼吸衰竭并不能提高肺功能、气体交换、睡眠效率或6分钟步行距离(349年]。然而,吸气压力高于18而言不啻2啊,更好的符合治疗和更高的基线P华2,与更多的减少有关P华2与治疗350年]。最近一个随机对照试验显示一个生存利益,好处在气体交换,生命质量和肺功能351年]。这也是研究M所示cEvoyet al。(352年)使用低吸气压力,但代价是生命质量下降。
一个多中心个随机对照试验显示353年)住院总数的减少(45%)和ICU招生(75%)下和合相比增加(分别为27%和50%)对照组,研究周期开始前相比(表e3.6.B)。
声明
证据表明,夜间和合稳定hypercapnic COPD可能改善生存和生命质量和吸气压力需要调整水平高到足以改善通风(C)。
急性呼吸衰竭后长期血碳酸过多症
和合已成为建立治疗在急性hypercapnic COPD患者呼吸衰竭(AHRF)恶化。然而,旁边一个住院死亡率高,放电后,60 - 80%的患者入院1年内,30 - 49%死亡后第一年内住院AHRF [354年]。因此,问题出现提供夜间和合长期使用是否恶化的患者恢复但仍hypercapnic,可能改善的结果。
只有三个相关的和合与对照组相比没有得到家里和合与AHRF急性恶化后(355年- - - - - -357年]。最大的多中心个随机对照试验(357年)无法证明的改善时间重新接纳或死亡在家里和合长期血碳酸过多症患者1年和合为AHRF一集后,尽管使用较高的吸气压力和更加改善气体交换与和合(表e3.6.C)。
声明
目前缺乏足够的证据支持使用家里的夜间和合长期血碳酸过多症患者与AHRF COPD恶化后(B)。
总结和未来的角度
研究近几十年来已经改善我们的理解的各种病理生理基础组件的不同表型中央睡眠呼吸障碍。他们不同的增加或抑制呼吸道开车而且在并发症和潜在疾病。学报医学治疗导致了新的临床现象,如opioid-induced CSA或治疗诱发的CSA。它已成为明显的精确描述障碍模式一方面和临床情况另一方面是至关重要的。然而,由于缺乏足够的证据,几个问题中央睡眠呼吸障碍的影响和最优治疗保持开放,包括:
1)CSA的预后相关性;
2)治疗CSA的迹象;
3)微分疗法基于病理生理组件;和
4)长期PAP疗法的疗效,对未经治疗的患者的长期预后不同的表型。
补充材料
披露的信息
补充材料
j . Hednererj - 00959 - 2016 - _hedner
l·格罗特erj - 00959 - 2016 - _grote
m·诺顿erj - 00959 - 2016 - _naughton
J-L。Pepinerj - 00959 - 2016 - _pepin
w . Randeratherj - 00959 - 2016 - _randerath
m . Artzerj - 00959 - 2016 - _arzt
t·妮娅erj - 00959 - 2016 - _tonia
p . Wijkstraerj - 00959 - 2016 - _wijkstra
美国安德里亚斯erj - 00959 - 2016 - _andreas
D.J.埃克特erj - 00959 - 2016 - _eckert
脚注
可以从本文的补充材料www.qdcxjkg.com
这个工作组文档被人认可科学委员会和人执行委员会2016年9月。
利益冲突:t·妮娅是一个员工的欧洲呼吸学会的。188bet官网地址可以发现与本文进一步披露www.qdcxjkg.com
- 收到了2016年5月12日。
- 接受2016年8月25日。
- 版权©2017人队
引用
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵