编辑器:
哮喘治疗方面的进展已导致死亡率逐渐但持续下降[1,2].然而,其他方面健康的年轻人的死亡仍然是一个悲剧,而且经常发生。我们的两名哮喘患者的突然死亡让我们重新考虑这些患者的死亡模式。大量研究和回顾性报告将此类死亡率归因于可预防因素,如严重程度评估不足、医疗护理中断、处方治疗一致性差和急性哮喘加重管理不善[3.,4];另一些人将死亡归因于重大的行为、社会经济或社会心理因素,包括吸烟、否认、抑郁和酗酒[1,5,6].
虽然这些关联不可否认的重要,但它们不能充分解释观察到的临床图像的急剧恶化,意识丧失和死亡。Robin等.[7]报告了两名突然死亡的患者,其中一人在电话交谈中突然死亡,此前没有哮喘相关症状。Grubb等.[8]追踪了一名有长期哮喘病史的十几岁男孩,他曾多次出现近乎致命的哮喘发作,需要复苏。我们有过两次类似的意外死亡经历,这让我们怀疑支气管收缩是否是主要的死亡方式。也有人认为,血管迷走神经诱导的心动过缓可导致易感个体的潜在致命晕厥。我们试图在我们哮喘诊所的受试者中测试这一假设,这些受试者有因病情加重而突然失去意识的历史,我们使用面部浸泡的模拟潜水反射来复制这样的事件[9].
参与者是通过城堡山医院(科廷汉姆,英国)的学术和门诊呼吸科招募的,为期12个月。如果受试者有显著的心血管或神经系统合并症,使用起搏器,正在服用-受体阻滞剂或钙通道拮抗剂,或在过去4周内有上呼吸道感染史,则被排除在外。所有参与者均给予书面知情同意,研究由赫尔和东骑楼地方研究伦理委员会批准(LREC 12/YH/0520)。
研究分为三组:1)10名无既往病史的受试者(对照组);2) 10例根据英国胸科协(BTS)指南第3步诊断为哮喘的受试者(哮喘组)[10];3) 5名在BTS指南第3步治疗期间哮喘加重期间有不明原因晕厥病史的受试者(晕厥哮喘患者)。每个参与者都接受了相同的潜水反射治疗方案,如下所示。
使用Nexfin(模型1,Bmeye;(荷兰,阿姆斯特丹)记录和12导联心电图,静息2分钟。他们被要求进行持续30秒的“潜水”。从坐姿开始,面部浸入一碗12°C的水中,有一次准备呼吸,之前没有过度通气。如果一个参与者在三次尝试后仍不能完成30秒的跳水,他们最长的努力将被用于分析。潜水后继续记录2分钟。
Nexfin从一个手指传感器获得心跳的估计,以及收缩压和舒张压。这些数据被全部转移到电子表格中,并在10秒内进行分析。计算心率、收缩压(SBP)、舒张压(DBP)和平均动脉压(MAP)的平均值。使用CardioSoft (GE Healthcare, Hatfield, UK)软件手工测量12导联心电图,给出心率与心率之间的RR和QT值,从RR中计算第二个心率值,使用Bazett公式修正QT,计算心率修正后的QT间期(QT)c).使用Nexfin记录的脉搏率数据进行统计分析,并与CardioSoft心率记录进行验证。
根据Hiebertet al。[9我们计算了研究样本量为25-30例,其中10例为对照组和哮喘患者,5-10例有不明原因塌陷病史的哮喘患者。单因素方差分析将有80%的能力检测在0.05水平的效应大小0.36 (nQuery Advisor,统计解决方案有限公司,科克,爱尔兰)。据估计,每组将有两名学生退学。潜水引起的心率变化是我们研究的主要结果。数据以平均值±表示sd所有评估参数与潜水前基线有差异。采用梯形规则对潜水曲线下面积(AUC)进行分析。高峰反应(+10 s)的比较通过双尾t检验和单因素方差分析(单向)对整个队列在潜水期间进行。假设显著性为5%水平,所有分析均使用SPSS for windows version 18.0 (SPSS Inc., Chicago, IL, USA)进行。
25名受试者符合纳入标准和模拟潜水协议;对照组10例,哮喘患者10例,晕厥哮喘患者5例。值得注意的是,尽管对纳入/排除标准进行了详细审查,但纳入晕厥哮喘组的一名受试者随后被发现患有Holmes-Adie综合征,并被排除在分析之外。
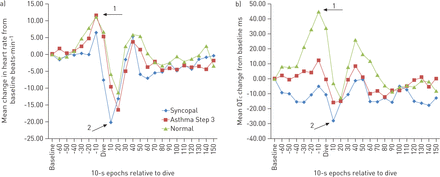
在所有三组中,潜水方案的反应是一致的和可重复的。晕厥哮喘组和对照组的心率变化在水浸泡30秒内的AUC (p=0.04)和水浸泡引起的峰值心动过速和立即心动过缓(p=0.03)均有显著差异。两组患儿的反应差异无统计学意义(图1一个).QTc也有类似的统计差异;然而,没有受试者表现出病理性延长(图1 b).
a)在整个潜水方案中,从基线到心率的平均变化。每个点代表10秒内组值的平均值。箭头突出的时间点是:1)受试者在浸入前心动过速(潜水-10秒)和2)受试者在浸入后立即心动过缓(潜水+10秒)。b)经心率校正的QT间期平均变化(QTc)从基线开始,贯穿整个潜水协议。每个点代表10秒内组值的平均值。箭头突出的时间点1)有一个变化的浸泡前QTc(潜水-10秒)和2)立即浸入后QTc晕厥性哮喘受试者与正常受试者之间相差10秒。
所有的组在潜水时都表现出了典型的血压变化,并且在任何组之间都没有显著的差异。在这项研究中没有不良事件的报道。
使用高剂量或强效β2激动剂、不恰当的患者管理和显著的行为、社会经济或社会心理因素都与不同群体的意外哮喘死亡有关[1,4- - - - - -6].用“生活方式”来解释并不能帮助我们理解这些事件的病理生理学。尸检研究和病例系列“已经确认,哮喘患者的突然死亡并不总是与哮喘的严重程度有关,也不总是与哮喘长期状态中常见的典型病理生理变化有关[7,8,11,12].这就对严重支气管痉挛是导致这些死亡的唯一机制的说法提出了质疑。哮喘猝死可能是心血管而不是呼吸病理生理学的表现。
在我们的研究中,我们试图验证心动过缓可能是一种相关的自主失调机制来描述哮喘患者的虚脱或死亡。显然,这样的假设是不可能在事后剖析在我们的护理下,有急性发作时晕厥史的病人作为代理。据我们所知,这部分患者之前没有被研究过,可能是因为昏迷可能被简单地认为是由于窒息。也可引起咳嗽晕厥。咳嗽晕厥已有一个多世纪的历史。传统的机制,由于胸腔内和/或脑脊液压力的增加而失去意识,现在被认为是不充分的[13].一种神经介导的反射,与颈动脉窦综合征或血管迷走神经性晕厥不同,可导致血管抑制剂-心动过缓和随后的晕厥[14].我们的研究结果表明,哮喘也可能出现类似的症状。
的我们的研究中,主要观察哮喘患者晕厥前的历史,对起始钝化心动过速的潜水,这相对心动过缓贯穿潜水反射显示的30年代刺激自主神经失调通过增加迷走神经的语气或同情驱动的失败。这只是一个初步的检查,并不是为了明确测试任何观察到的变化背后的机制。需要更多的侵入性和详细的研究来确定病理生理机制。有趣的是,我们观察到QT没有变化c延长,这被认为是在心动过缓时保护心律失常。然而,其他潜水反射评估报告QT无变化c有关冷水面部浸泡[15].因此,虽然自主系统对QT间期有明显的影响,但潜水反射引起的交感或副交感自主活动除了对心率有影响外,对QT间期是否也有影响尚不清楚[16].
自主功能的测试是出了名的难以评估。虽然有许多方法来评估自主功能[17,在我们的研究中,我们使用了经过验证的、可靠的和实用的动态心血管反应的突然刺激的测试,潜水反射。它的局限性包括:1)在这些动作中涉及多个受体和传入通路;2)重复的动作可能导致习惯化或短期训练,因此可能导致更严重的心动过缓[18,19].
我们的研究有许多局限性。在两个哮喘组中,招募的速度都比预期的慢,因为人们认为面部浸泡可能导致哮喘症状的恶化。所有的受试者都知道研究假设,我们不能排除一些功能或自主的影响所看到的结果。在对照组哮喘患者和健康志愿者的观察中,评估的参数有相似的趋势,使这种可能性降低。对这项研究的主要批评是研究对象的数量太少,虽然我们已经显示了统计学(我们相信临床)显著的效果,但需要更多的研究对象来证实和扩展这些观察结果。
在这项研究中,我们报告的第一个实验数据显示,在有哮喘和虚脱病史的患者中,可能存在固有的自主失调。虽然我们的研究对象数量较少,需要进行更大的评估,但可以假定,中性诱导的心血管功能障碍可能会导致一些悲剧性和突发性事件。
致谢
我们感谢赫尔大学心脏病学系允许我们使用Nexfin机器。
脚注
临床试验:本研究注册于ClinicalTrials.gov标识号NCT02083029.
利益冲突:无声明。
- 收到了2014年4月12日。
- 接受2014年6月12日。
- ©2014人队