摘要
阻塞性睡眠呼吸暂停(OSA)与心血管疾病有关。血脂血症被牵连作为将OSA与动脉粥样硬化有关的机制,但对OSA或正气道压力处理没有与脂质的一致关联。我们评估了禁食脂肪水平和肥胖和OSA严重程度之间的关系,并探讨了正气道压力处理对2年禁食脂质水平变化的影响。
分析包括来自冰岛睡眠呼吸暂停队的中度至严重的OSA患者。在613名未经治疗的参与者中分析了速食的早晨脂质,这些参与者在基线下降低脂质药物。然后在正气道压力下启动患者,然后进行2年。使用倾向得分昆泰的子分类,旨在复制与随机试验相关的协变量平衡,因此,最小化选择偏差并允许因果推断,用于设计治疗组比较。199例正气道压力粘附患者和118名非用户被识别。
基线时,肥胖与甘油三酯呈正相关,与总胆固醇、低密度脂蛋白胆固醇和高密度脂蛋白胆固醇呈负相关。呼吸暂停/低呼吸指数与高密度脂蛋白胆固醇的相关性较小。气道正压依从对2年空腹血脂变化没有影响。
结果不支持空腹脂质变化的概念,作为OSA中动脉粥样硬化心血管疾病的增加的主要机制。
摘要
空腹血脂变化不受气道正压的影响,因此不会增加心血管风险http://ow.ly/vSEdq
介绍
阻塞性睡眠呼吸暂停(OSA)与动脉粥样硬化疾病独立相关[1,但机制尚不清楚。血脂异常是动脉粥样硬化的核心,脂质水平与动脉粥样硬化性心血管疾病的风险之间有很强的相关性[2].因此,血脂异常被认为是OSA与动脉粥样硬化的可能机制。然而,迄今为止的研究还没有确定脂质谱与OSA或正压气道治疗之间的关系[3.- - - - - -16.].
OSA的特征在于上呼吸道的重复崩溃,导致慢性间歇性缺氧。动物模型证明血脂血症与慢性间歇性缺氧严重程度成比例,动脉粥样硬化病变的发展[9- - - - - -11.,17.- - - - - -21].然而,虽然小鼠研究支持慢性间歇性缺氧和血脂异常之间的因果关系,但评估OSA影响的人类研究[3.- - - - - -11.]和正气道压力处理[8- - - - - -16.血脂水平不一致。此外,检查气道正压的研究持续时间有限,最多随访患者6个月[8- - - - - -16.].
当检查气道正压影响的不一致性时,一个重要的考虑因素是观察性研究中选择偏差的影响。倾向评分方法是在许多领域使用的成熟技术,包括心血管研究[22,以减少偏差,并在观察性研究中进行比较效果研究。国家心肺血液研究所最近的一个工作组强调了这种方法在观察样本中的重要性[23,它比典型的随机试验更能涵盖真实世界的患者。如前所述[24,25[不考虑结果数据,执行使用倾向评分的子分类,允许非修改的比较的“设计”来检查治疗效果。在观察性研究中,倾向分数类似于随机化,由于测量的协变量的不平衡,消除了非萌芽组比较中的系统偏差,从而改善了因果推理[25].因此,倾向评分方法允许治疗效果分析,以便随机进行随机化[24,25].
使用冰岛睡眠呼吸暂停队列[26,27],采用倾向评分五分亚分类的方法,比较OSA诊断并开始治疗2年后,坚持气道正压患者与不使用气道正压患者空腹血脂水平的变化。我们还探索了肥胖和OSA严重程度与空腹血脂水平的关系。我们假设阻塞性睡眠呼吸暂停的严重程度与基线时的禁食脂质之间存在关系,并且在倾向评分设计的比较中,正气道压力可以改善依从性受试者与非依从性受试者的禁食脂质。
方法
研究科目
患者被诊断出患有中度至严重的OSA(呼吸暂停 - 低尿症指数(AHI)≥15个事件·H.−1)并提及正气道压力处理。与会者完成了标准化问卷,体检,III型睡眠研究,基线时的禁食早晨血液样本和腹部MRI(磁共振成像)。2年后积极气道压力处理启动,参与者被邀请参加后续访问,他们回答了相同的问卷,正在进行的体检和人体测量措施和空腹早晨血液样本,如基线评估。分析仅限于不使用降脂药物的患者。从冰岛睡眠呼吸暂停队队中获得的分析样品的细节介绍在图E1中,并已发表于此[26,27].每个参与者都得到了书面同意。该研究方案得到了国家生物伦理委员会、冰岛数据保护局和宾夕法尼亚大学机构审查委员会(Philadelphia, PA, USA)的批准。
血液样本
在基线期和随访期(在线补充资料),未接受治疗的参与者在睡眠后的早晨采集空腹血样。测定总胆固醇、高密度脂蛋白胆固醇(HDL-C)和甘油三酯浓度。低密度脂蛋白胆固醇(LDL-C)采用Friedwald方程(LDL-C =总胆固醇- HDL-C -甘油三酯/5)计算。“异常”水平指标的定义采用美国国家胆固醇教育计划(NCEP)成人治疗小组III (ATPIII)标准[28]:总胆固醇≥200 mg·dL−1, LDL-C≥130 mg·dL−1,甘油三酯≥150mg·dl−1HDL-C <40 mg·dL−1.
正气道压附着
患者在气道正压治疗开始后随访2年。气道正压依从性是基于过去28天内存卡的客观使用数据(如果可用的话),或者基于主观问卷(在线补充材料中提出的主观标准的验证)。依从性患者根据记忆卡使用数据每晚≥4小时,最近28夜≥20夜,或根据问卷调查每周≥5夜,每晚≥60%。非使用者没有使用正气道压,也没有其他特定的OSA治疗,包括手术或下颌推进装置。样本包括240例(51%)依从性患者和156例(33%)非依从性患者。71例(15%)部分使用者(气道正压患者,但不符合“依从性”标准)被排除在治疗效果分析之外。
统计分析
基线协会
连续协变量和分类协变量用均值±表示sd和百分比,并通过t检验或方差分析和卡方检验或Fisher精确检验在组间进行比较。基线血脂水平被自然对数转化为正常;使用Pearson相关性评估肥胖和OSA严重程度的相关性。
倾向分数方法
我们使用倾向评分五分的子分类来选择依附患者和非使用者的样本,以评估正气道压力治疗效果,基于建立的启发式方法,由MAISLIN.和R.ubin[24].简单地说,启发式由三个阶段组成,为了满足一组“倾向评分诊断”,可以在必要时重复这三个阶段[24].首先,拟合包含所有期望协变量的主效应倾向得分模型,得到倾向得分的五分位。其次,分析五分位内偏差效应大小和其他倾向得分诊断信息,以确定最重要的跨积和平方项,以纳入倾向得分模型。第三,估计了包含所有主效应和相关交叉积和平方项的倾向得分模型,并将每个处理组中“协变量重叠”(根据倾向得分定义)不足的受试者排除在样本之外。
在观察样本中的240名粘附患者和156名非用户中,我们确定了199例(83%)粘附的患者,118例(76%)非用户在基线时代,性别,体重指数(BMI),当前的倾向子类内吸烟,高血压的存在,心血管疾病和糖尿病,运动参与,过多的酒精使用,epworth嗜睡量表(ESS),OSA严重程度(AHI,氧气去饱和指数,动脉氧饱和度(年代aO2)Nadir,以及时间的百分比年代aO2<90)和禁食脂质水平(总胆固醇,LDL-C,HDL-C和甘油三酯)。相对于包括的协变量的平衡被证明与随机化,加强因果推论一样好。关于倾向评分方法的其他细节和参考文献详述了在线补充材料。
治疗效果分析
使用未转化的值,在受试者内计算2年的禁食脂质变化。使用ANCOVA评估治疗差异,控制倾向得分亚类和基线脂质水平。通过BMI组相互作用效应测试肥胖是否适度调节正气道压力和脂质变化之间的关联。给定的相互作用试验有限公司,在BMI层内检查治疗组比较(<30,30-35和≥35千克·m−2),而不考虑交互结果。对于2.5%的差异(R2)的脂质变化(在线补充材料)。
结果
基线研究人口
在表E1中提出了193(24%)脂质降低药物和613例(76%)非用户的比较。用户较旧(P <0.0001),较高的AHI(P = 0.039)和时间百分比年代aO2<90% (p=0.023),高血压(p<0.0001)、糖尿病(p<0.0001)和心血管疾病(p<0.0001)的患病率高于不使用降脂药物的患者。药物使用者的BMI、HDL-C和甘油三酯水平与非药物使用者相似,但总胆固醇(p<0.0001)和LDL-C (p<0.0001)较低。
表1显示按BMI分层的降脂药物非使用者的基线特征。肥胖患者更年轻,运动较少,高血压和糖尿病更普遍,OSA更严重。与BMI <30 kg·m的受试者相比−2,BMI≥35千克·m的患者−2总胆固醇、LDL-C和HDL-C较低,但甘油三酯水平较高(均p<0.02)。
501名受试者(82%)接受了MRI检查。MRI缺失的原因包括幽闭恐怖症(n=66)、图像质量差(n=33)、非常肥胖(n=6)和非特异性原因(n=7)。表E2比较了有无MRI的患者。
基线与空腹脂质相关
与肥胖测量的空腹血脂基线和非使用降脂药物的OSA严重程度的关联见表2)和E3。BMI、体重、颈围、腰围与总胆固醇、LDL-C、HDL-C呈负相关,与甘油三酯呈正相关。腰臀比仅与HDL-C和甘油三酯相关。所有MRI脂肪测量与甘油三酯呈正相关;内脏脂肪与HDL-C呈负相关。AHI与HDL-C呈正相关。OSA严重程度与血脂水平之间没有其他相关性。
倾向评分设计的观察研究
使用倾向评分五分位数的亚分类确定了199(83%)依从性患者和118(76%)非使用者符合模型假设,确保在亚分类中,两组纳入的基线协变量的分布是相同的。表E4比较了纳入和排除倾向评分设计比较的患者。
人口统计和协变量平衡
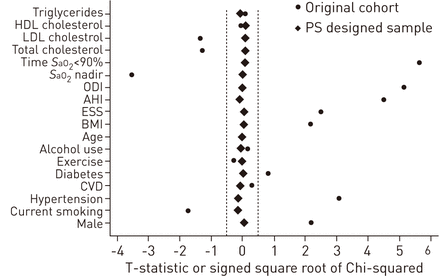
图1,一个爱情图的修改版本[29),而表3表明,我们的倾向评分设计研究导致粘附患者和非用户之间的基线协变量平衡(参见方法)。在原始观察队列中,粘附患者和非用户之间的18名协变量中的八个有显着差异(图1)。在设计研究中调整倾向得分子类后,没有基线协变量差异(表3)。
爱情图的修改版本[29[展示了原始队列中的正气道压力依赖患者和非用户之间的协变量的平衡以及在设计的队列内的倾向评分(PS)子类进行控制之后。该图显示了Chi平方的T型统计或签名的平方根,比较了组之间的协变量。虽然在子分类之前许多协变量显着不同,但在设计的群组中控制PS子类后,所有统计都接近零。HDL:高密度脂蛋白;LDL:低密度脂蛋白;年代aO2:动脉血氧饱和度;ODI:氧饱和度指数;你好:呼吸暂停/ hypopnoea指数;ESS:埃普沃思嗜睡量表;BMI:身体质量指数;心血管疾病:心血管疾病。····:统计绝对值<0.5。
表3还总结了所选患者的2年后续特性。我们观察到BMI,ESS和吸烟地位的群体之间的显着差异。正面气道压力组均在随访中具有较低的ESS分数,但抗粘附患者比非用户减少更大(P = 0.002)。与非用户相比,粘附患者在随访时也增加了BMI(P <0.0001)。非用户更有可能成为吸烟者(p = 0.004);86%的吸烟者的患者患有以前的吸烟历史。
正压气道粘附患者与非使用者空腹血脂变化的差异
空腹血脂水平的综合测量方法见表3.由于基线脂质水平包含在倾向评分启发式法中,坚持服药的患者和未服药的患者在基线时空腹脂质水平没有差异。
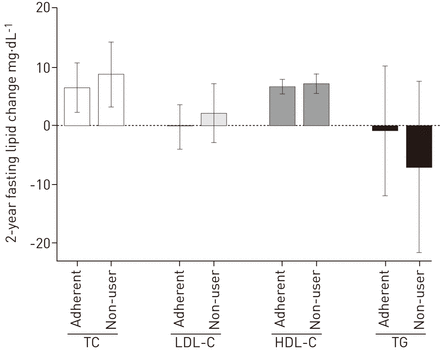
表4.和图2根据倾向评分亚类和基线血脂水平进行调整,显示依从性患者和非依从性患者的2年空腹血脂变化。我们观察到气道正压组之间、总体和BMI层内的脂质变化没有显著差异。没有证据表明正压气道和BMI组之间存在相互作用。
为正气道压力依赖患者和非用户显示2年的禁食脂质变化,调整为倾向评分亚类和基线脂质水平。总胆固醇(Tc;粘附患者中的抗粘附患者P = 0.003的统计学上显着增加,并且在2年内,高密度脂蛋白胆固醇(HDL-C;两种阳性气道压力组中的P <0.0001),但低密度脂蛋白胆固醇(LDL-C)或甘油三酯(Tg)没有变化。粘附患者和非用户之间的2年禁食脂质变化没有差异。数据以95%CI表示为平均值。
我们检测了血脂异常患者比例变化的差异(表E5);在整体样本中,正压依附患者与非使用者之间没有差异。BMI <30 kg·m的受试者−2,与不使用HDL-C的患者相比,依从性患者HDL-C异常患者的减少比例更大(p=0.024)(表E5)。造成这一结果的原因尚不清楚,因为正气道压力组之间的平均HDL变化没有差异(p=0.750) (表4.)或BMI <30 kg·m的患者中接近异常HDL-C截断点的比例(p>0.46)−2.我们发现粘附患者和非用户在其他BMI层中异常HDL-C患者的变化之间没有差异。正气道压力集团与其他脂质措施异常水平患者的比例变化没有关联。
讨论
本研究中的大群体中度至严重的OSA患者,通过倾向分数昆格使用分类,以最大限度地减少正气道压力依赖患者和非用户之间的估计差异的偏差。这种观察性研究设计涉及使用选定患者而不考虑结果数据的算法,以便在子类内,测量的人口统计和基线变量实现的平衡,这是通过随机化预期的平衡。结果不支持假设,阳性气道压力显着影响禁食脂质水平的2年变化。因此,OSA患者的心血管事件和动脉粥样硬化的风险增加不太可能与涉及空腹曲线的机制有关。
尽管有证据表明阻塞性睡眠呼吸暂停与动脉粥样硬化性心血管疾病有关[1]以及血脂血症与动脉粥样硬化的关系[2],没有明确证据表明血脂异常是导致OSA和人类动脉粥样硬化的机制[3.- - - - - -16.].我们发现OSA严重程度和空腹脂质之间的令人信服的关联,只有AHI和HDL-C之间的弱阳性相关性,暗示了对动脉粥样硬化的保护。相反,我们观察到肥胖和空腹脂质之间的相关性。多种肥胖措施与甘油三酯呈正相关,与HDL-C呈负相关,与肥胖和“动脉粥样血脂血症”之间的关联一致,其特征在于升高的甘油三酯,降低HDL-C并与心血管风险相关[30.].我们发现肥胖与总胆固醇和LDL-C之间的显着但弱,负相关性。肥胖与降低的脂蛋白脂肪酶活性和增加的非常低密度脂蛋白的产生相关[30.].考虑到脂蛋白脂肪酶在极低密度脂蛋白转化为LDL- c中的作用,这种活性的降低可能解释了这些与LDL以及甘油三酯增加的负相关[31].
据我们所知,这项研究是迄今为止最长的探索气道正压和空腹血脂之间关系的研究。本研究着重于倾向评分方法在观察性研究的原则性设计中的效用,这极大地加强了因果推理。这些方法用于选择依从性患者和非使用者平衡测量协变量相似的预期通过随机化。虽然纳入的变量达到了平衡,但倾向评分方法的一个局限性是不能处理未观察到的变量,这些变量在随机对照试验的背景下在理论上是受控的。虽然我们认识到目前未知或未测量的混杂因素可能影响结果,但我们尽可能多地纳入了相关变量。在倾向评分模型中包括大量相关的协变量可以降低未知或未测量的混杂因素显著影响结果的可能性,因为不包括在倾向评分模型中的变量是受控的,以使它们与被包括的变量相关。
我们发现2年空腹血脂变化在正压气道粘附患者和非使用者之间没有差异。目前还没有明确的临床证据支持气道正压引起脂质变化[8- - - - - -16.].一个随机试验显示胆固醇的减少缩回[32].Phillipset al。[15.]探讨2个月气道正压治疗24小时对餐后脂血症的影响,观察到与正压治疗相关的餐后甘油三酯和总胆固醇降低,HDL相应略有下降。我们没有研究餐后脂质;正压通气可能会影响这些。然而,我们注意到Phillipset al。[15.还观察到正气道压力使用对空腹脂质水平没有显着影响,支持我们的结论。K奥et al。[13.研究发现,与持续气道正压治疗相比,2周的气道正压戒断与甘油三酯显著下降、血压和儿茶酚胺水平升高有关。因此,在短期内,没有出现由OSA引起的血脂异常。
啮齿类动物模型更令人信服地证明,血脂异常与慢性间歇性缺氧的持续时间和严重程度成正比[9- - - - - -11.,17.- - - - - -21].l我et al。[19.]发现在严重慢性间歇性缺氧4周(吸气氧级分5%)中暴露于4周的贫血清脂质增加的血清血清脂质增加(吸气氧额5%);中等慢性间歇性缺氧(吸气氧级分10%)没有观察到没有变化[19.].为了在人类中复制这一结果,我们将样本限制在缺氧严重程度最高的四分之一,结果几乎没有变化(表E7)。最近的出版物(20.,21建议慢性间歇性缺氧通过抑制富含甘油三酯的脂蛋白的清除,诱导血脂血症和动脉粥样硬化。在小鼠中,慢性间歇性缺氧增加了脂肪组织中的血管发成素4(Angptl4)表达通过低氧诱导因子-1α的上调[20.,21].升高的Angptl4抑制脂肪脂蛋白脂肪酶活性,抑制富含甘油三酯的脂蛋白清除,导致胆固醇和甘油三酯升高[20.,21].而夜间低氧血症严重程度(BMI或AHI除外)与肥胖手术患者皮下脂肪组织Angptl4 mRNA水平相关[21],需进一步研究Angptl4与呼吸暂停患者动脉粥样硬化的关系。可以想象,人类和小鼠之间的分子通路存在差异。D愤怒et al。[14.]谁观察到脂质变化的严重OSA患者血液变化没有差异,随机化为正气道压力与没有治疗,但颈动脉内膜-中膜厚度和颈动脉-股动脉脉搏波速度下降,这是两个早期动脉粥样硬化的标志。
24%的患者使用降脂药物。鉴于其已知的疗效,在未使用这些药物的患者中进行分析。可想到的是,在降脂药物的患者中,OSA对脂质脂质的影响可能是最明显的,但通过药物使用掩盖效果。然而,我们观察到正气道压力依赖性患者和非使用异常脂质的脂质之间的脂质变化的脂质变化没有差异,而不是使用降脂药物(表E6)。最终,在人群中,具有普遍筛查脂质异常和使用脂降低药物的使用,OSA是否有助于脂质水平可能是不可批量的。基于当前结果和以前的出版物,我们得出结论,鉴于脂质降低药物的广泛使用,禁食脂肪水平的变化不是OSA有助于心血管风险的机制。
尽管正气道压力和禁食脂质变化之间没有任何关系,但我们观察到BMI和主观嗜睡的影响,如以前的出版物[33,34].依从性患者的BMI平均增加1 kg·m−2在随访中,与无变化的非使用者相比,证实了最近的一份来自“呼吸暂停正压长期疗效研究”(APPLES)研究的报告[33].虽然导致正压患者BMI增加的机制尚不清楚,但以前的研究表明,能量消耗增加与OSA有关,而正压治疗可减少这种消耗[33,35,36].在没有增加锻炼或饮食改变的情况下,坚持治疗的患者能量消耗减少,可能导致体重增加。两个正压组在随访时都报告了更少的主观睡意,但正压依从组的ESS平均下降显著大于非依从组(4.0)与2.5分)。以前的假期持续气道压力的研究表明,归因于安慰剂效应的主观困倦的减少[34].虽然我们无法解释非使用者睡意的减少,但它不可能由安慰剂效应产生。
我们的研究具有优势,但有些限制。冰岛人口是欧洲血统的人口,冰岛的临床实践与其他国家相同。预计结果对于类似种族的中度至严重的OSA患者,预计将是不可行的。但是,涉及包括其他种族的群体的额外研究对于提高不可行性是有用的。该样本反映了被诊断患有OSA的冰岛人口,但因此含有相对缺乏的女性。我们的样品含有中度至严重的OSA患者,没有控制人口,可能限制了观察OSA严重程度与空腹脂质之间相关的能力。然而,正气道压力非用户提供了“对照”样品,用于分析OSA治疗响应。虽然患者在2年内患有正气道压力,但队列的设计是使得在最接近随访的时期获得粘附信息。这是两倍的原因:1)遵守信息最近的重新评估的信息被认为是最相关的;2)2年后续行动附近的遵守水平可能代表整体依从性,因为几个出版物在早期和长期正气道压力符合方之间表现出显着的关系[37- - - - - -40].然而,允许评估各种混乱者的详细表型,我们不能排除未测量或未知协变量以影响结果的可能性。
我们已经表明,通过倾向分数的分类方式如何增强数据允许的因果推断。该方法允许同时控制比多变量回归的更多协变量。与回归调整相比,在设计阶段应用倾向方法而无需访问结果数据,从而减少偏差。我们的方法更加容易包含所有现实世界患者,与典型的随机试验相比,益处,同时通过基本重建分层随机设计来解决选择偏差的挑战。只要需要非修改的组比较,应考虑倾向评分方法,因为国家心脏,肺和血液研究所所倡导的倡导[23].
总之,我们的研究并不支持阻塞性睡眠呼吸暂停在确定空腹血脂水平方面的作用。虽然血脂异常是公认的动脉粥样硬化的危险因素,但我们的研究结果表明,空腹血脂的变化并不是OSA中动脉粥样硬化心血管发病率和死亡率增加的机制。
致谢
我们感谢Mureach Reilly(宾夕法尼亚大学的Perelman医学院,费城,PA,USA)和Daniel Rader(宾夕法尼亚大学Perelman医学院的翻译医学和人类遗传学分部)的帮助讨论,以及Sigrun Gudmundsdottir,Lovisa Gudmundsdottir,Magdalena Osk Sigurgunnarsdottir,克里斯特詹和里克里斯特·克里斯顿(Erla Bjornsdottir)(所有呼吸系统和睡眠部门,Landspitali - 冰岛国家大学医院,雷克雅未克,冰岛),Bethany Staley,Matthew Thorne-Fitzgerald,Robert Hachadoorian(宾夕法尼亚州大学宾夕法尼亚州昼夜学士学位)和Landspitali的睡眠中心工作人员 - 冰岛国家大学医院和宾夕法尼亚大学,有助于组装和分析数据。
脚注
本文提供了补充材料www.qdcxjkg.com.
支持声明:这项工作得到了美国国立卫生研究院(批准号为HL094307)、冰岛大学的Eimskip基金和Landspitali大学医院科学基金的支持。
利益冲突:披露可以在www.qdcxjkg.com的本文中的在线版本找到
- 已收到2014年3月6日。
- 接受2014年4月12日。
- ©ers 2014.