摘要
机舱内压力降低可能导致慢性阻塞性肺疾病(COPD)患者出现明显的低氧血症和呼吸道症状。本研究评估了模拟海拔2438 m的低氧海拔模拟试验(hypoxia altitude simulation testing,简称HAST)中获得的低氧血症与航空旅行中呼吸道症状报告是否存在相关性。
82例中重度COPD患者接受了航空旅行问卷调查。高氧测试期间的动脉血氧张力(PaO2所)对有和无飞行中呼吸道症状的受试者进行了比较。全港市民在“全港市民谘询会”后一年内回答相同的问卷。
平均值±sdPaO2所为6.3±0.6 kPa, 62例(76%)患者有PaO2所< 6.6 kPa。38例(46%)患者在航空旅行期间出现呼吸道症状。没有什么不同PaO2所(6.3±0.7 kPa)对分别为6.3±0.6 kPa;p=0.926)。54(66%)名患者在HAST后乘飞机旅行,而配备补充氧气的患者(n=23,43%)在乘坐飞机时报告的呼吸道症状少于未接受此类治疗的患者(4(17%)对11例(48%)患者;p = 0.039)。
总之,在PaO2所在有和无呼吸道症状的COPD患者之间发现。
摘要
低氧高原模拟试验不能预测COPD患者的飞行呼吸症状http://ow.ly/nUCtF
介绍
机舱内的低气压可能导致肺病患者在飞行中出现严重的低氧血症[1- - - - - -3.]。在有关航空旅行和肺病的指南、建议和评论中,讨论了与缺氧对心脏等其他器官的负面影响有关的呼吸系统症状和并发症[1- - - - - -3.].为确保肺病患者的安全旅行,飞行前评估的重点是预测飞行中低氧血症,并在必要时为患者在飞行中提供氧气。
如果飞行中动脉供氧紧张,建议计划使用飞行中补充氧气(PaO2)预计将降至6.6 kPa以下[1,3.].飞行中的低氧血症很难预测;无论是海平面、动脉血氧水平,还是肺活量测量值,似乎都不是达到这一目的的可靠工具[1].在最近的一项研究中,我们发现通过脉搏血氧饱和度仪测量的动脉血氧饱和度(年代阿宝2)休息和年代阿宝2对慢性阻塞性肺疾病(COPD)患者飞行中低氧血症的高敏感性和特异性预测[4].然而,一些患者需要更先进的飞行前测试,使用低氧高度模拟测试(HAST),呼吸含15.1%氧气的混合气体,对应于8000英尺(2438米)的飞机客舱高度[5- - - - - -7].
在另一项研究中,我们发现21%的COPD患者报告了航空旅行期间的呼吸症状(呼吸困难或空气饥饿),而健康人群中只有4% [8]然而,缺乏关于飞行中症状与低氧血症之间关系的研究。低氧血症对慢性阻塞性肺病患者呼吸困难的影响是复杂的,人们对此知之甚少,总体而言,呼吸困难的感觉似乎更多地与通气量的增加有关,而不是与动脉氧张力的降低有关本质上[9- - - - - -11].建议进行飞行前缺氧试验的生理学和临床基础之前曾受到N艾杰[12].
本观察性研究的目的是评估在航空旅行中报告症状的患者是否在进行了HAST测试时出现了严重低氧血症。为此目的,请中度至重度COPD患者回答一份关于飞行中症状和航空旅行后几天的医疗保健需求的问卷。随后,所有患者均行超声心动图检查。最后,患者在实施飞行辅助氧治疗后1年内完成了相同的问卷调查,从而研究了未使用飞行辅助氧患者的症状一致性,以及飞行辅助氧对飞行辅助氧患者的主观影响。
方法
目前的观察性研究是在挪威的一家肺康复医院进行的。中度至重度COPD患者[13]经转介由“飞行评估中心”进行飞行前评估的人士,以及在过去两年内曾无辅助氧气乘搭飞机的人士,均连续获邀参加(图1).根据全球慢性阻塞性肺疾病倡议(GOLD)肺活量分类,转诊到飞行前评估的最常见原因是以前的航空旅行不耐受或严重和非常严重的COPD [13].东卫生区(挪威奥斯陆)医学研究伦理区域委员会批准了这项研究,并获得了参与者的书面知情同意。该研究已在临床试验网站(NCT00896584).
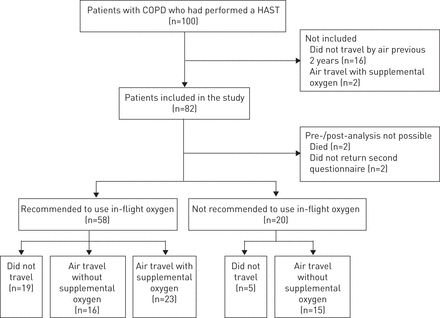
描述患者选择的流程图。通过低氧高原模拟试验(HAST)评估的慢性阻塞性肺疾病(COPD)患者,在没有补充氧气的情况下乘飞机旅行,并回答了航空旅行问卷,被邀请参加。不旅行的原因是:不感兴趣(n=11)、病情恶化(n=3)、害怕飞行(n=5)和其他原因(n=5)。
主题
研究人群包括82例患者,以前曾进行过研究(图1) [4]纳入标准为中度至重度COPD[13]排除标准为不稳定型心绞痛、未控制的高血压、未控制的心律失常或长期吸氧治疗。57(70%)所有受试者都有已知的共病;最常见的是全身动脉高血压、肌肉骨骼疾病和缺血性心脏病。所有患者在航空旅行和HAST期间都处于COPD和共病的稳定期,并且他们使用常规药物。
肺功能和血气检查
肺功能测试包括支气管扩张术后肺活量测定、肺一氧化碳扩散能力测定(DLCO)和总肺容积(主筛肺容积;Jaeger-Toennis Hoechberg,德国)。参考值基于欧洲钢铁和煤炭共同体的公式[14].
坐位休息10分钟后,取动脉血样本(PICO50;辐射计,哥本哈根,丹麦)从桡动脉插管。样品立即进行了分析(ABL825 Flex;辐射计)。年代阿宝2同时进行测量(美国明尼苏达州普利茅斯市诺尼医疗公司,诺尼2500 PalmSat)。
拥有
使用HAST模拟海平面以上8000英尺(2438米)高度对应的客舱压力。实验期间,受试者呼吸15.1%的氧气(15.1% O2, 84.9% N2;Yara Praxair,挪威奥斯陆),从非扩散气体收集袋(170 L道格拉斯袋;Hans Rudolph Inc.,Shawnee,KS,USA)和通过紧密贴合的面罩(海市蜃楼全面罩;ResMed Corp,Poway,CA,USA)。15分钟后,从桡动脉插管中抽取动脉血样并立即进行分析[5,15].的年代阿宝2动脉采血前应稳定5分钟;否则延长至20分钟。年代阿宝2和症状(博格CR-10量表)[16都被持续监测。患者PaO2所<6.6 kPa建议使用飞行中补充氧[1].
问卷调查
所有患者都完成了一份航空旅行问卷[8阐明飞行中的症状;在过去两年内曾在飞行中出现呼吸困难或空气饥渴(以下定义为呼吸系统症状)、头晕、头痛、胸痛、咳嗽、晕厥及心悸等症状。患者还报告使用急性补充氧,并需要医疗护理后的航空旅行。此外,所有患者均被要求在6-12个月内回答一份相同的航空旅行问卷。
统计数据
描述性数据用平均值±表示sd,除非另有规定。单变量分析(独立样本t检验和卡方检验,视情况而定)用于评估呼吸系统症状与疾病之间的关系PaO2所.对分类变量采用McNemar检验、Pearson卡方检验或Fisher精确检验进行单变量探索性分析。显著性水平为5%。κ-统计量用于测量航空旅行问卷的重测信度。为了获得统计能力的印象,目前的样本量将允许检测平均值PaO2所功率为80%时,差值为0.45 kPa。
后果
学科特点
报告了82名在过去2年内曾乘飞机旅行的中重度COPD患者的数据表1.根据GOLD气流限制严重程度分类[13], COPD 2、3、4级患者分别有19例(23%)、49例(60%)、14例(17%)。
有结果
中庸PaO2所是6.3±0.6 kPa。62例(76%)患者PaO2所<6.6 kPa,建议使用飞行中补充氧气。平均值P华2所为4.9±0.6 kPa (表1).在HAST期间,呼吸困难评分显著增加(0.5 - 1.3,p<0.001)。有(1,范围0-6)和无(1,范围0-4.5)飞行呼吸道症状的患者中位呼吸困难评分没有差异(p=0.262)。肝功能亢进期间无心律不齐或心电缺血征象。
航空旅行、症状和医疗护理的使用
所有患者在转诊至医院前均为航空旅行,无补充氧气。在第一份问卷中,呼吸道症状是最常见的,有38名(46%)患者经历过。头晕和头痛分别有6例(7%)和5例(6%)患者(图2).八(10%)名患者需要在机舱内进行非计划的急性氧气治疗;七名患者因呼吸系统症状,一名患者因晕厥。14(17%)名患者在抵达后48小时内需要医疗护理。其中,平均PaO2所(6.0±0.6 kPa)PaO2所< 6.6 kPa。其中7例(8%)患者入院,7例(8%)患者接受门诊治疗。那些不需要医疗照顾的人有收入PaO2所6.3±0.7 kPa (p = 0.093)。
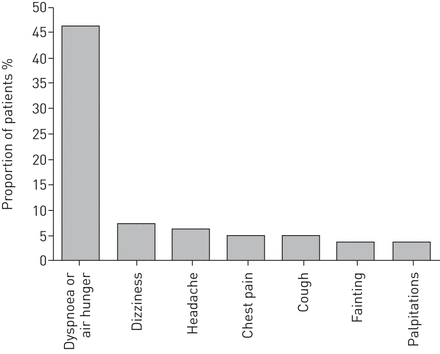
在飞行前评估低氧高度模拟试验前的飞行期间出现的症状。n=82。
飞行中呼吸道症状与PaO2所
没有什么不同PaO2所(6.3±0.7 kPa)对6.3±0.6 kPa;p = 0.926) (图3).有呼吸道症状倾向的患者PaO2所中位数6.3 kPa以下(54%)和PaO2所>6.3 kPa (39%) (p=0.184)。两者之间没有联系PaO2所以及其他飞行中的症状
低氧高空模拟试验时的呼吸困难或空气饥饿和动脉血氧紧张(PaO2所).n=82。
第二次问卷调查
82名患者中有78名(95%)在HAST后12个月内回答了第二份问卷(图1).54(66%)名患者在第一次和第二次问卷调查期间乘飞机旅行。其中31名患者在任何飞行期间均未使用补充氧气,并且这些患者在两次问卷调查中报告的呼吸道症状的患病率没有显著差异(分别为36%和45%;p=0.453)(图4)对于这些患者,呼吸系统症状的报告具有良好的一致性;31名患者中的24名(77%)在第一份和第二份问卷中给出了相同的答案(κ=0.54)。三名(10%)在31名没有补充氧气的患者中,由于HAST后的呼吸症状,需要进行非计划的急性氧气治疗,与第一份问卷中的比例相似,一名(3%)患者报告在飞行后48小时内需要医疗保健,而第一份问卷中的比例为17%(82名患者中的14名)(p=0.039)。
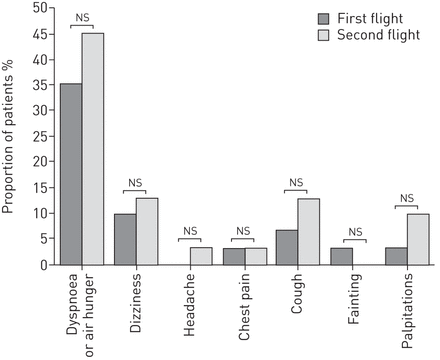
第一次和第二次飞行没有补充氧气的患者在空中旅行期间的症状。n = 31。ns:不重要。
使用补充氧气时出现飞行中呼吸道症状
54名患者中有23名(43%)在HAST后的飞行中使用了计划补充氧气,与未接受氧气治疗的患者相比,使用补充氧气的患者的呼吸系统症状患病率显著降低(17%)对48%) (p = 0.039) (图5).使用补充氧气的23名患者与未使用补充氧气的31名患者相比,飞行中呼吸道症状的患病率也显著降低(17%对45%) (p = 0.032) (图6).
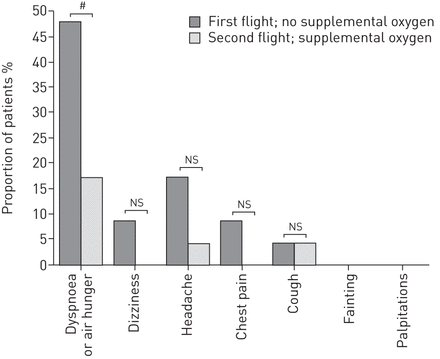
第一次不带氧气飞行,第二次带氧气飞行的患者在飞行期间出现的症状。n=23。ns:不重要。#:p=0.039。
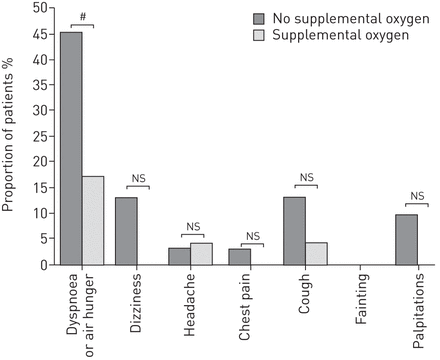
第二次飞行没有(n=31)和有(n=23)补充氧气的患者在空中旅行期间的症状。ns:不重要。#: p = 0.032。
讨论
对肺部疾病患者进行飞行前评估的目的是提高航空旅行的安全性,识别可能出现严重飞行中低氧血症的患者。血氧饱和度下降可能会加剧共存的疾病,如冠心病,也可能与飞行期间或飞行后的呼吸窘迫有关[1- - - - - -3.,11].大约有五分之一的慢性阻塞性肺病患者报告在空中旅行期间出现呼吸道症状[8,17,18,严重低氧血症的发生有充分的记录,无论是在真实的飞行还是模拟飞行中[1,3.,15,19- - - - - -21].然而,飞行中呼吸道症状和低氧血症之间的关系尚未得到研究。在目前的研究中,包括中重度COPD患者,我们没有发现差异PaO2在模拟飞行过程中获得的数据,用于那些在飞行过程中出现呼吸系统症状的人和那些没有出现呼吸系统症状的人。与这一发现有些矛盾的是,计划在飞行中为患有呼吸系统疾病的患者补充氧气PaO2所<6.6 kPa导致呼吸道症状出现的频率较低。
在当前研究中,近50%的患者报告有呼吸道症状。这比之前的研究报告的18–21%要高得多[8,17,18].这种差异可以用COPD的严重程度来解释,也可以用以下事实来解释:我们的一些患者由于先前飞行期间出现的症状而被转介到HAST。在比较两次不加氧飞行的患者报告的呼吸道症状时,κ-值较高,表明经重测的信度可接受。根据我们之前的研究[8,其他症状如头晕、昏厥和头痛则很少报道。这加强了发现呼吸道症状是COPD患者在航空旅行期间主要关注的问题。呼吸系统症状和PaO2与在海平面上的观察结果一致,在海平面上,呼吸困难与血气异常的相关性一般很低,无论是在休息时还是在运动时[9,22].也有研究表明,慢性阻塞性肺病患者可能在没有任何症状的情况下,在空中旅行期间出现严重的低氧血症[23].呼吸困难表现为各种不同性质的感觉,是刺激整个气道、肺和胸壁的许多机械感受器,以及向周围肌肉输送氧气不足的结果[9].据称导致COPD患者呼吸困难的其他病理生理因素是过度充气肺部吸气肌机械负荷的增加[9以及对心脏泵和肺血管的缺氧影响[24].此外,在如何解释这些感觉以及他们报告呼吸困难或呼吸窘迫的程度上,个体之间似乎存在相当大的差异[9].急性高原缺氧的生理补偿是一个非线性的通气增加,这可能导致呼吸困难的感觉[1,10].然而,在增加通气所需的低氧血症水平方面,有相当大的个体差异,包括PaO26.7至8千帕,然后观察到通气有明显增加[25].综上所述,呼吸困难和低氧血症之间的关系似乎很差,无论是在海平面上,还是在当前的研究中,在航空旅行中。
与呼吸症状与hst诱导的低氧血症之间缺乏相关性相比,COPD患者在飞行时使用辅助氧比不使用辅助氧显著减少呼吸症状。这与COPD患者在运动过程中使用辅助氧的研究是一致的[26,27].有研究表明,辅助氧可能逆转COPD患者对低压缺氧的过度呼吸反应,从而对呼吸困难的感觉产生积极的影响[28].补充氧气也可引起有益的血流动力学改变[29].然而,需要注意的是,在目前的研究中,补充氧的作用并不是安慰剂控制的,而且先前的研究表明,氧治疗受到相当大的安慰剂效应的拖累[30.]因此,需要进行随机和安慰剂对照研究,以阐明补充氧气对飞行中呼吸困难的影响。
对大多数患有呼吸道疾病的乘客来说,乘飞机旅行是安全的,但值得注意的是,呼吸道相关的医疗问题是报告的第三大机上紧急情况原因[1,17,并可能导致医疗航班改道[1].目前的研究表明,飞行前的评估,并没有价值的飞行呼吸症状预测。然而,呼吸道症状的缓解并不是在航空旅行中补充氧气的主要原因。心血管疾病等合并症的恶化是严重低氧血症最具威胁性的后果,这在COPD人群中非常常见[1- - - - - -3.]。此外,我们记录到,抵达后需要医疗援助的患者比例很高。这是否与低氧暴露有关尚不清楚。值得注意的是,除一名患者外,其他所有患者均未出现症状PaO2所低于补充氧的建议限度,只有一人使用了飞行中补充氧。关于航空旅行后发生的医疗事件的信息很少[31],根据英国胸科协会的建议,有必要进行进一步的研究,以评估COPD患者飞行后的预后[1].
目前的研究有一些局限性。研究人员没有关于每次飞行中实际客舱压力的数据,这种压力可能在6000到8000英尺之间变化。1].这可能解释了所报告症状的某些差异。此外,疾病的恶化和在航空旅行和HAST之间的时间跨度内的回忆偏差可能影响了结果。相反,要求参与者记录飞行中呼吸窘迫的前瞻性设计可能会增加症状意识,从而过度报告症状[8].如第二份问卷所示,几乎有一半的患者患有aPaO2所不顾我们的建议,<6.6 kPa的飞行员选择在没有补充氧气的情况下飞行。这可能暗示在氧疗对呼吸症状的主观影响方面存在选择偏差。此外,氧疗不受安慰剂控制。因此,补充氧的积极作用充满了不确定性。
总之,目前的研究包括中至非常严重的COPD患者,表明在模拟飞行期间,空中旅行期间的呼吸道症状与低氧血症程度之间没有显著关系。
致谢
感谢挪威奥斯陆大学医院生物统计与流行病学系的Leiv Sandvik。
脚注
有关编辑评论,请参见1175页.
临床试验:本研究注册于clinicaltrials.gov标识号NCT00896584
利益冲突:无声明。
- 收到了2012年10月4日。
- 接受2012年12月9日。
- ©ERS 2013















