结核病(TB)最重要的是,在患者数量的历史中导致人类物种的疾病,最重要的是死亡人数。有几千年的斗争结核分枝杆菌其中人类物种只能依赖免疫系统的效率[1]。我们必须在抗生素前时代重新调查其重要性,单独的免疫系统可以确保重要成就,例如:1)仅有50%的人暴露于m结核病收缩感染[2]);2)只有10%的受感染疾病进展的人;3)高达30%的晚期TB疾病的患者自发愈合(图。1])[3.那4.]。尽管如此,TB患者在化疗前的患者的命运非常黯淡,死亡率> 50%在疾病发作后5年内[3.那4.]。几个世纪以来,试图试图改变这种命运预后的几个实证治疗。此外,待遇在全世界数十年(图。2])。然而,所有这些干预措施都没有真正有效,并且这些干预措施都没有明显促进TB患者的厄运[4.]。然后,幸运的是,他们的命运随着抗生素时代的出现而变化。1943年,1943年在1963年在1963年将其发现的二十年来改变了一种毁灭性的疾病成一个相对容易治愈的疾病。不仅具有11种不同的药物,可与活动相反玉米菌菌发现(链霉素,对氨基水杨酸酯(PAS),硫代唑酮,异烟肼(H),吡唑胺,环丝氨酸,卡那霉素,乙醛,乙胺素,辣椒素和利福平(R)),但基于多种随机临床试验,TB的基本基本原理基础还建立了治疗[4.那5.]。可能是最重要的是需要将至少两到三种药物结合在患者敏感的药物中,如玉米菌菌可以造成对单一药物的抵抗力。
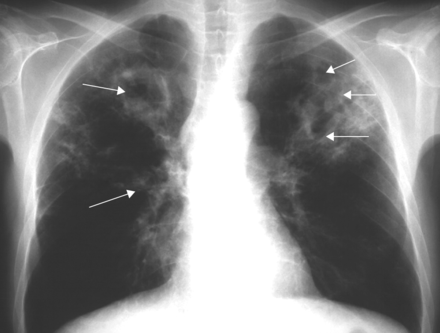
胸部射线照片显示出广泛的腔间结核(箭头)。
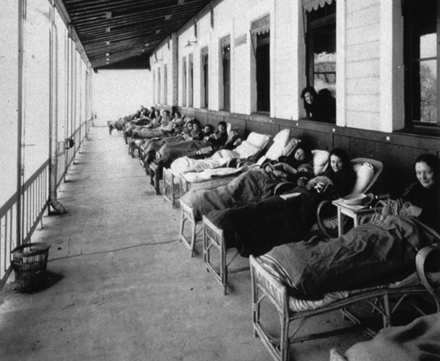
显示疗养期的照片,用大型露台建造,结核病患者可以休息。
能力玉米菌菌在用链霉素进行的第一个随机临床试验中描述了对抗生素的抗性,并于1948年发表[6.]。从早期随机临床试验中吸取的第一个伟大的课程是,使用Tb药物在单一疗法中,或以较差的组合,会导致对这些药物的抗性选择[5.]。因此,由于滥用可用的药物,单抗性Tb开始开发,然后是多药TB(抗两种或更多种药物),多药物耐药(MDR)-TB(至少耐受H + R),和广泛的药物耐药(XDR)-TB(定义为与至少一种氟喹啉(FQ)和一个二线注射药物的MDR-TB Plus抗性)。对XDR-TB之外的定义的需求是目前辩论的问题。
抗TB耐药领域的定义应基于两个主要因素:1)可靠性在实验室中可靠地测试抗结核病药物的能力,以及2)新定义可以承受的可能预后。众所周知,利福平目前是迄今为止最好的药物,也是结合优异的杀菌,灭菌和抗性的唯一可用药物的唯一一种[7.]。因此,它是唯一具有将TB治疗持续时间减少到9个月(如果包括其他高度灭菌药物,吡嗪酰胺(Z)的持续时间的能力的药物)[5.]。方案中的缺乏不仅需要将治疗持续时间延长至至少12-18个月,而且还显然恶化了患者的预后[4.]。此外,对R的药物敏感性测试的临床可靠性非常高。因此,对R的抵抗是目前接受的MDR-TB定义的基础,尽管只需几乎没有人,更多的人支持甚至可以与r的单一或多抵抗力的视图体外对H(非常罕见)的敏感性应被接受作为MDR-TB的定义。MDR-TB病例的可实现治疗成功率在62%和69%之间使用长且耐受的二线药物方案[8.那9.]。尽管在方案中没有R和H,但我们可以实现这些成功率,因为我们有另外两家毒品,具有高效率玉米菌菌:FQS和二线药物注射剂(Kanamycin,Amikacin和Capreomycin)[7.],两者都具有可重复和相对可靠的药物易感性测试。因此,XDR-TB的定义涵盖了这两个药物的药物,可以在实验室中进行测试,其抗性在j的常量中报告的成功率仅为43.7%acobson.等等。[10.]。有令人信服的证据表明,在用于治疗MDR-TB时,FQS与更好的预后相关[9.那11.那12.]。有趣的是,j进行了荟萃分析acobson.等等。[10.[目的,可以在系统地用于治疗XDR-TB菌株的那些设置中达到59%的成功率59%,以定义对FQS有抵抗力。
这个问题欧洲呼吸杂志含有两个重要的文章,阐明了菌株患者的患者及超越菌株的患者的多样性。第一个由falzon.等等。[13.]分析来自MDR-TB(无需额外电阻)到XDR-TB的抗性梯度患者的结果。在第二篇文章中Igliori.等等。[14.]讨论采用超出XDR-TB的定义的适当性,基于电阻图案延伸的更差,尤其是所有二线药物注射剂。
由f的文章中最重要的发现alzon.等等。[13.]这是,在两种药物中构成患有MDR-TB,FQS,特别是后代的患者的治疗骨架中,优于二线药物注射剂。近7000名经验丰富的中心患者的治疗成功率(与治疗失败,复发和死亡)从26名经验丰富的中心逐步降低了MDR-TB的患者,而无需额外的抵抗,额外的MDR-TB为56%仅对二线药物注射剂的抗性,仅为MDR-TB的48%,仅对XDR-TB患者进行额外的抗性抗性耐药性和40%。值得注意的是,XDR-TB患者的这种较差的结果为40%,非常接近j的43%acobson.等等。[10.]。
f的结果alzon.等等。[13.]建议2006年通过的XDR-TB定义[15.]可能不是最合适的一种,因为例如,单独患有对氧氟沙星和卡那霉素抗性的MDR-TB的患者(通过定义XDR-TB病例,虽然菌株可以容易受到所有其他一线药物,到a后来的FQ和其他二线药物注射剂,如辣椒霉素)的预测比XDR-TB更接近MDR-TB [16.]。在此推理之后,XDR-TB的正确定义可能涵盖所有第一线药物(不仅h和R),以及所有FQ和所有二线药物注射剂[17.]。
由m发布的数据Igliori.等等。[14.在这个问题中,支持这个假设。他们的数据表明,在XDR-TB(总共405的患者中,通过向所有二线药物注射剂的抗性添加抗性来恶化,无需进一步阻力(n = 301,治疗成功43%)的预后差(n = 301)的预后= 68,治疗成功34%),并通过向乙胺醇和/或吡嗪酰胺的抗性进一步制备(n = 42,治疗成功19%)。有趣的是,预后不会受到任何第4组药物(乙酰胺/普罗滨胺,环丝/萜烯或PAS)的抵抗力的影响,在抗抵抗力对所有二线药物注射剂的情况下。这些结果与最近的META分析的已发表的结果略微鲜明对比,包括最大的MDR-TB患者发布于迄今为止的MDR-TB患者,其中除了FQS之外,使用乙醇/普罗滨酰胺的可能性与更好的完全相关[18.]。
由f的文章alzon.等等。[13.]提供额外的重要原始信息。首先,它报告说,与MDR-TB的情况相反,需要一个有效治疗的理想的四种药物[19.那20.]在XDR-TB的情况下,在密集阶段使用至少六种药物与更好的治疗成功相关。其次,它表明,推荐用于MDR-TB的治疗时间也适合治疗XDR-TB [19.]。
M达成的结论Igliori.等。[14.] 是重要的。作者承认,尽管目前的XDR-TB定义可能不是最佳预测受影响患者的结果,但目前药物易感性方法的可用性,准确性和再现性的限制妨碍了超出有用的定义目前用于XDR-TB的那个。我们同意这一陈述,虽然可能会修改XDR-TB的目前定义,以便包括所有第一线口服药物(MDR-TB +乙胺醇+吡嗪酰胺),所有FQS和所有二线药物注射剂[17.]。
总之,似乎对XDR-TB抗性对所有二线药物注射剂的患者治愈的机会实际上与腔内TB的患者没有接受在抗生素前时代的任何治疗[3.]。此外,对于XDR-TB而没有普遍抗性的患者治愈的可能性(治疗成功40-43%)比我们的免疫系统作用产生的自发愈合略好。值得注意的是,为了达到相对较差的治疗结果,必须使用非常冗长的毒性和昂贵的方案。鉴于来自比率前的证据和FQ研究的证据,XDR-TB的低固化率令人惊讶,因为大多数TB患者对患有链霉素加上PAS加上的患者(谁非常类似于当前XDR-TB病例))仅在患者敏感的三种药物结合时固化[21.-24.]。这种差异的原因尚不清楚:较旧的结果均来自选择性转诊中心的非常个性化的管理,以及间接证据,即使在具有非常广泛的抵抗模式(超越XDR-TB)的患者中,也是如此通过采用最佳护理标准的积极影响。治疗的高机会最近发表了XDR-TB的患者,支持这一观点[25.]。尽管如此,令人担忧的并值得注意的是,临床中心有助于案件的案例由两个分析的序列alzon.等等。[13.]和M.Igliori.等等。[14.]代表卓越中心:在处理XDR-TB时,警告不要投降自满。
使用抗结核药物的许多错误导致了目前的情况,随着患有具有非常广泛的抗性模式的TB患者越来越多的TB患者。更糟糕的是,具有广泛抗性的TB患者仍然患有许多临床(例如。只有一到两种药物到失败的方案,或不合理使用可用的有效抗结核药物)或方案(无社会支持,没有潜在的不良药物反应没有良好的方法,没有良好的依从性支持举措,等等)错误[26.那27.]。如果这种趋势没有逆转,则治愈TB患者的机会将保持低位,治疗MDR-或XDR-TB的高成本可能在低收入国家变得不适应[28.]。
最后一词,即使考虑到明确的证据表明,当抗性模式增加时,Tb患者的预后恶化的明确证据,它就不应接受TB案例是无法治愈的。所有TB患者,即使是具有XDR-TB的TB患者,也应始终有机会使用可用的临床和程序管理策略进行处理。新药的到来[29.如果我们能够保护他们免受能力保护它们,肯定会提高我们治愈结核病患者的能力玉米菌菌产生阻力[19.那20.],并将确保其持久性与从发现新化合物的发现到市场使用注册的时间范围类似的时间范围。
脚注
利益冲突:没有宣布。
- 收到2012年12月24日。
- 公认2013年1月29日。
- ©2013年















