摘要
我们评估了在伦敦结核病诊所实施的综合干预措施是否提高了艾滋病毒检测的提供、接受和覆盖水平。
在24个诊所进行了阶梯式楔形聚类随机对照试验。干预措施包括培训临床工作人员和提供量身定制的信息资源,无论临床政策是否从选择性艾滋病毒检测转变为普遍性艾滋病毒检测。主要结果是在干预前后接受艾滋病毒检测的人接受了艾滋病毒检测;第二个结果是提供艾滋病毒检测。此外,还评估了所有诊所参与者(覆盖率)中艾滋病毒检测的数量和比例。
在24个诊所中发现了1315名患者。在没有(分别p=0.002和p=0.004)和现有普遍检测政策(分别p=0.02和p=0.04)的诊所,检测的提供和覆盖率显著上升。然而,在18个没有常规普遍检测的诊所(p=0.76)或6个现有普遍检测的诊所(p=0.40),接受艾滋病毒检测的水平没有增加。
干预显著增加了提供艾滋病毒检测的数量和参与检测的比例,尽管接受程度没有显著变化。但是,由于基线覆盖率高,增加的幅度不大。
结核病(TB)是艾滋病毒感染者疾病和死亡的主要原因[1.].每年全世界200万与艾滋病毒有关的死亡人数中,几乎有四分之一与结核病有关[2.].鉴于高危人群的重叠、合并感染的后果以及一旦开始抗逆转录病毒治疗后艾滋病毒阳性患者结核病预后的改善,结核病患者的早期识别至关重要。在国际上,越来越多的人从“选择加入”检测,即专门来一项服务查明其艾滋病毒状况的个人接受检测,转向“选择退出”或普遍检测,即人们定期接受检测,除非他们特别要求不接受检测[3.,4.]。据我们所知,对结核病患者进行全面艾滋病毒检测的唯一报告来自对监测数据的回顾性分析,这表明对结核病患者进行全面艾滋病毒检测可以通过“选择退出”艾滋病毒检测来实现[5.].
2008年,全球22%的结核病通报病例都知道艾滋病毒感染状况[6.].各国结核病诊所普遍开展艾滋病毒检测的程度差异很大。在美国,国家指导方针采取积极主动的方法使艾滋病毒感染的诊断正常化[7.],并建议对所有开始治疗结核病的患者进行艾滋病毒感染筛查。相比之下,许多欧洲国家没有采取这种积极主动的方法,而且仍然对不同的群体有不同的政策:法国、德国和西班牙定期对结核病患者进行艾滋病毒检测[8.]但在波兰的同时没有类似的建议[8.]在英国,建议并不那么明确。英国艾滋病协会倡导一种由首席医疗官(CMO)支持的方法,对所有高危人群(包括结核病患者)进行艾滋病毒检测[4.,9]然而,英国国家卫生与临床卓越研究所建议所有结核病患者都应该进行风险评估,如果合适的话,还应该进行艾滋病毒检测[10]。结核病诊所提供的艾滋病毒检测服务仍然不稳定[11];尽管英国伦敦结核病-艾滋病合并感染水平很高,但仍有一半的人没有接受检测[12].
以前在产前诊所的工作表明,政策发生了变化,从选择性的“选择加入”到“普遍选择退出”艾滋病毒检测[13].向卫生保健专业人员提供的支持性信息和培训已导致越来越多的人接受艾滋病毒检测[14].这已导致在产前护理中对孕妇进行普遍的艾滋病毒检测[14,15].基于对文献的系统搜索,我们没有发现调查结核病诊所“普遍艾滋病毒检测”的随机对照试验。鉴于这一点以及结核病患者HIV检测正常化的建议,一项普遍的HIV检测政策[4.,9]在伦敦实施。
我们报告了一项阶梯式楔形聚类随机对照试验的结果,该试验涉及实施普遍艾滋病毒检测、提供培训和定制信息材料以及结核病患者接受和覆盖艾滋病毒检测的影响。
方法
研究设计
邀请伦敦所有TB诊所(N = 31)参加该研究。四个诊所下降。使用27 TB诊所的步进楔形设计顺序地引入了干预;两种诊所随后合并,两次辍学。因此,审判在24个中心完成(图1).
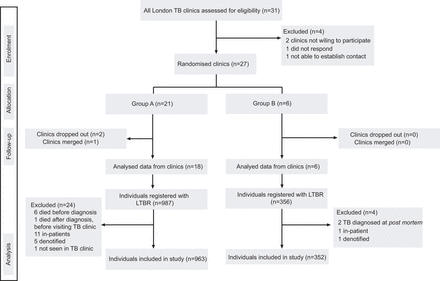
试验资料。结核病:肺结核;LTBR:伦敦结核病注册表。
合格的参与者包括2009年9月至2010年3月期间在参与中心见过和诊断出结核病的所有尚未知道感染艾滋病毒的患者。干预前在每个诊所见过的参与者作为对照组;一旦干预实施,参与者被视为干预组(图2).
Step-wedge设计:英国伦敦结核病诊所7个月期间的干预措施示意图。A组诊所从选择性艾滋病毒检测政策转变为干预后普遍检测政策,加上工作人员培训和信息资源;B组诊所在干预前制定了普遍检测政策,包括员工培训和信息资源。A组干预前(对照组)中位(四分位范围)每个诊所患者数17例(12.5-49.0);干预后39.5 (20.8 - -95.0);B组干预前(对照组)21.5 (13.3-47.0);干预后40(28.5 - -50.0)。
干预措施
该试验旨在评估复杂的干预。两种类型的中心有资格参与:A组使用选择性艾滋病毒检测策略由诊所组成,B组包括诊所,其中已启动通用测试。干预组成了A组的三个要素:1)从基于风险的选择性方法的艾滋病毒检测变化,以普遍进行测试,没有详细的预先测试讨论(选择退出);2)TB诊所工作人员的培训;3)为患者和医疗保健工人提供量身定制的信息材料,法国,法国,波兰语,古吉拉蒂,印地语,旁遮普,索马里,泰米尔,土耳其语和乌尔都语(参见在线补充材料)。基于对参与诊所的患者的种族背景的调查选择了翻译语言。B组仅实施了后两项措施。所有中心都使用相同的信息材料。
普遍政策的实施意味着HIV测试是医疗保健的标准部分,所有患者提供了无关年龄,种族,宗教或感染风险的测试。不需要书面同意。患者被告知他们将与其他基线血液检查同时进行艾滋病毒。这被记录为“提供”;然而,参与者仍然有权选择退出。记录了HIV测试的日期,这些患者被归类为“接受”测试。该信息每月从TB诊所发送到学习中心。
信息资源包括针对每位患者的多语言信息卡,该卡专门用于处理结核病诊所进行的所有常规检查。针对护士和其他医疗工作者的信息传单提供了有关全球政策的指导。所有诊所还提供了多语言桌面信息显示播放(参见在线补充材料)。
培训包括为临床团队成员提供一个由研究人员提供的简短的教学会议,随后是问答期。每个中心的治疗持续了约45分钟,并在其他干预元素开始的当月进行。临床医生被要求在诊断过程中第一时间提供检测。
结果测量
主要结果测量是接受测试,定义为接受测试的合格个体在接受测试者中所占的比例(在线补充图S1)。这在之前进行过评估(对照组)干预后。主要的、预先规定的、次要的结果衡量指标是提供测试的合格个体的比例。此外,我们评估了干预前后的“覆盖率”,我们将其定义为所有研究参与者中接受测试的个体的比例(无论是否提供测试).在本分析中,未接受检测的患者和选择退出检测的患者均被视为未接受检测。
排除标准
随后发现没有结核病的个体,在验尸,在研究时入院的人(仅包括TB诊所),由非结核单位管理的那些被排除在研究中(图1).
随机、掩蔽和阶梯楔形设计
由于干预最终将在所有诊所实施,阶梯式楔形设计允许随机。采用以诊所为干预单位的集群设计。在研究期间,干预措施按顺序推广到诊所集群。使用计算机生成的随机序列确定顺序(图2)。进行随机分组的个体对诊所的身份不知情,每月从A组(18个诊所)和B组(6个诊所)中分别选择3个诊所在时间零点接受干预。到研究结束时,所有参与的结核病诊所都接受了干预。
数据采集
我们收集了对每个TB案例的HIV测试提议的个人级别数据,以及是否从研究时期(2009年9月至2010年3月)的所有参与诊所进行了测试。对照组包括来自诊所的患者,没有收到干预措施(图2).此外,关于年龄,性别,出生地,抵达时间(如果外国出生)和TB插曲开始日期的信息,从伦敦坦特别局注册收集。还获得了诊所特征和患者负荷(患者与员工比率)的匿名信息的数据。
统计方法
分别分析A组和B组诊所。使用CHI平方测试进行比较和干预组比较HIV测试验收,调整集群采样[16].可能的混杂使用mixed-effects逻辑回归模型,评估与干预/控制地位,年龄,性别,出生地,是否在结核诊所也有艾滋病毒诊所,和病人负载(这是四级分类编码作为一个变量:0-19,热带病,40 - 79和每个员工≥80名患者)。这些分组大致对应于A组诊所间患者负荷分布的四分位数,并作为固定效应,以诊所为随机效应,对整群随机化进行调整。所有与结果(接受HIV检测)显著相关的协变量(经整群抽样调整的卡方检验,p<0.01)都被纳入最终模型,以及干预前/干预后变量,以计算调整后的优势比和95%置信区间。根据这个模型估计了接受HIV检测的调整后的个体比例。对于B组诊所,结果的流行率接近100%,导致小细胞大小(或细胞大小等于零),因此,采用准确的,而不是混合效应的logistic回归模型(包括诊所作为固定的线性预测器),以获得更合理的优势比估计。
所有分析都构建了类似的模型,以检查次要结果(提供HIV检测)是否与干预相关。我们还使用类似模型评估了干预对检测覆盖率的影响。
样本量计算基于从东伦敦地区诊所获得的初步数据。为了检测艾滋病毒检测接受率增加40%,80%的功效和5%的I型错误概率,假设每个诊所有100名参与者和变异系数,总共需要8个诊所(临床间变异的指标)为0.1。
结果
本研究共纳入1315名参与者,其中来自18个A组诊所的963名患者和来自6个B组诊所的352名患者(图1).表1显示参与者的人口统计特征。这两组人在年龄、性别和出生国方面相似。
总体而言,在基线时,A组检测的接受度为84%(217例患者中183例),提供度为76%(308例患者中235例),覆盖率为72%(308例患者中221例)。在干预后,这一比例分别上升到86%(534名患者中有462人)、87%(655名患者中有568人)和81%(655名患者中有534人)。B组接受率为81%(112名患者中91名),提供率为89%(141名患者中125名),覆盖率为76%(141名患者中107名)。在干预后,这一比例分别增加到87%(197名患者中有172名)、96%(211名患者中有202名)和85%(211名患者中有180名)。
测试验收
A组
年龄组和出生国与接受HIV检测显著相关(卡方检验分别为p<0.001和p=0.03),并纳入调整后的模型(表2).65岁以上人群接受HIV检测的比例为73%,16岁以下人群接受HIV检测的比例为100%。与在英国出生的患者相比,非英国出生的患者接受率更高。在多变量分析中,接受干预似乎与较高的HIV检测接受度没有显著相关(校正OR 1.53, 95% CI 0.84-2.81;卡方检验p = 0.76) (表3).
B组
没有协变量与结果显著相关,因此只有干预前和干预后的变量被纳入最终模型。干预后接受艾滋病毒检测的人数没有增加(校正OR 1.40, 95% CI 0.67-2.91;卡方检验p = 0.4) (表3).
提供测试
A组
年龄组是唯一与提供测试显著相关的协变量(卡方检验p<0.001)(表2),与干预变量一起被纳入本组的最终模型。年龄小于16岁的患者中有53%接受了这项检测,而年龄≥65岁的患者中有81%接受了这项检测。干预显著增加了提供的测试数量(OR 1.67, 95% CI 1.07-2.60;卡方检验p = 0.002) (表3).
B组
在单变量分析后,三个变量被认为与提供艾滋病毒检测显著相关;年龄(χ 2检验p<0.001)、患者负荷(χ 2检验p<0.008)和是否开设结核病- hiv联合诊所(χ 2检验p = 0.01)。两个临床水平变量是共线性的。由于单位数较少(n = 6),调整优势比估计仅以年龄和干预效果为协变量,聚类作为固定效应。在这一组中,有证据表明干预和提供艾滋病毒检测之间存在关联(OR 3.76, 95% CI 1.31-12.25;卡方检验p = 0.02) (表3).
覆盖率的测试
A组
年轻(<16年)和较大的(≥65年)年龄组,与年轻成年人(25-34岁)和英国出生的个人(与非英国出生)相比,不太可能进行测试。因此,模型中包含这两个变量。调整后的测试的比率比为1.83(95%CI 1.3-2.71; WALD测试P = 0.004)(表3).在完全调整后的模型中,年轻患者(年龄<16岁)和老年患者(年龄≥与年龄在25-34岁之间的人相比,65岁的人接受检测的可能性显著降低,而与出生在英国的人之间的关系不再显著。
B组
为了一致性,该模型将年龄组和出生国作为线性预测因子。与对照组相比,干预组的覆盖率优势比为1.84(95%可信区间1.03–3.29;瓦尔德检验p=0.04)(表3).
讨论
在对伦敦结核病诊所改善HIV检测的务实公共卫生干预措施的评估中,我们发现接受检测的人和接受检测的人的比例有所增加,但接受检测的人的比例没有增加未进行审前全面检测的Entre。在已有全面检测政策的诊所中,提供和覆盖率分别从89%上升到96%和76%上升到85%。即使在提供的基线水平相当高的情况下,覆盖率也有所增加,这表明干预措施增加了患者的比例sted,但未改变接受率。
先前的研究表明,选择性检测更有可能漏诊艾滋病毒合并感染[5.]与结核病患者和其他环境中艾滋病毒检测的通用方法相比[17,18].过去10年里,伦敦结核病诊所的艾滋病毒检测取得了重大进展,目前正在尝试将其纳入结核病的常规临床管理。2003-2004年伦敦近50%的结核病患者[9,11]没有提供艾滋病毒检测。2007年英国CMO [9]向公共卫生专业人士发出了一封信,强调晚诊断者的高晚诊断率和不良结果。实施这项建议的尝试似乎将结核病服务中选择性艾滋病毒检测的覆盖率从50%提高到了70%以上。
在A组中,由于这项研究的结果,最初有选择性检测和随后的普遍检测,我们成功地增加了艾滋病毒检测的提供和覆盖范围,但未能提高提供检测的人群的接受程度。接受度没有增加令人失望,但这可能反映了基线接受度的合理高水平(A组和B组分别为84%和81%)以及改变患者行为所需措施的复杂性。不被接受的另一个可能的解释是所提出的资料材料传播无效。在试验期间收集的定性信息表明,许多医疗专业人员并不总是将相关材料提供给患者。即使覆盖率增加了10%,仍然有15%的个体需要被测试,所以仍然有提高测试接受度的空间。
在准备这项研究的过程中,我们进行了一项系统的审查,以确定艾滋病毒检测的主要障碍,以及在结核病诊所中被证实有效的干预措施。障碍可大致分为:1)难以获得综合服务;2)缺乏提供或规范测试的员工培训;3)提供者和患者对早期诊断艾滋病毒的益处缺乏认识;4)未执行国家结核病规划政策;5)与艾滋病和结核病相关的污名。几乎没有先验的任何特定的单一措施将改变行为的证据,而且在实践中不太可能使用单一措施。这为我们选择教育干预措施提供了依据,以提高人们的意识,并使考试正常化,从而减少污名。
这项研究没有动力去比较通用测试的效果与教育干预;尽管如此,a组和B组诊所的比较显示出相似的影响程度和方向。这表明教育干预的额外好处超出了普遍测试的实施。此外,在基线覆盖率较低的环境中进行研究,以确认或反驳我们的findi这将是有用的。
年龄与低接受度尤其相关;本研究中的大多数患者都接受了提供的测试,但不包括受试者≥65岁类别[19,20]病人通常拒绝检测,因为他们认为自己没有感染艾滋病毒的风险。英国最近的报告表明,自2000年以来,获得艾滋病毒治疗的老年人数量增加了三倍[21].在2000年到2009年之间,老年人的新诊断增加了一倍多,占2009年所有诊断的13% [21].感知风险和实际风险之间的脱节可能反映出患者选择不承认其个人风险,以及缺乏有关艾滋病毒传播的知识[22].
尽管建议对所有患有或怀疑患有结核病的儿童进行艾滋病毒检测[23,这项研究表明,16岁以下的人接受艾滋病毒检测的机会最低。这与大多数儿科医生不愿意加入这项研究的观察结果一致,他们报告说,他们将进行自己的风险评估,以确定儿童是否应该进行艾滋病毒检测。许多患有结核病的儿童的父母来自结核病和艾滋病毒负担高的国家[24],强调需要使这一人群中的艾滋病毒检测正常化。因此,需要进一步改变政策,特别是确保所有医护人员和患者更加意识到所有年龄组的艾滋病毒检测需要。这些结果进一步支持在所有结核病患者中普遍进行艾滋病毒检测,而不是采取简单的预防措施基于潜在不完善风险评估的选择性方法[25].应调查结核病环境中普遍检测的成本效益。其他研究表明,美国疾病控制中心推荐的例行自愿检测是一种具有成本效益的干预措施[26].
我们的研究的局限性包括在集群层面分配干预,这可能提供了中心之间污染的机会。由于中心之间的患者运动最小,效果可能很小。进一步的限制是高基线提供和接受测试的验收,限制了研究的力量,以检测干预的效果。尽管如此,我们已经能够显着增加优惠,因此使用随机对照试验的测试覆盖。由于干预的性质,我们无法对工作人员或患者进行掩盖分配。随着时间的推移,中心,患者人口组和员工人数的变化也可能影响本研究的结果。在研究期间评估的诊所的特征表明这些相对稳定。最后,我们的研究调查了HIV测试的覆盖率是否可以增加;我们没有确定它们是否对艾滋病毒诊断产生影响。然而,预计更广泛的测试将改善检测。
致谢
我们非常感谢所有同意参与该研究的伦敦结核病诊所的结核病临床和行政支持人员,特别是结核病护士;伦敦结核病登记处(英国)的L.Kanfoudi和J.Carless对他们的贡献表示感谢;国家知识服务局结核病项目委员会(英国伦敦卫生保护局)成员,在试验期间提供指导和支持;以及项目团队的所有成员,以开发研究中使用的资源。
脚注
这篇文章的补充材料可从www.www.qdcxjkg.com
支持声明
英国国家知识服务结核病试点项目由英国健康保护局资助。一、阿布巴卡尔和H. Stagg是由联合王国国家卫生研究所资助的。
感兴趣的语句
没有人申报。
- 收到2012年2月28日。
- 认可的2012年5月22日。
- ©2013年
















