摘要
本文旨在解决当前的流行病学,病理生理学,诊断程序和治疗方案,以适当管理心血管(特别是高血压)患者的阻塞性睡眠呼吸暂停(OSA)以及管理层OSA患者心血管疾病(特别是动脉高血压)。本文件是由参与欧洲联盟成本(科学和技术研究)行动B26在OSA的欧洲联盟成本(在科技研究合作)的专家组成的工作结果,以欧洲呼吸协会和欧洲高血压学会的认可。188bet官网地址特别是,这些建议旨在提醒心血管专家,以考虑血压患者睡眠相关的呼吸障碍的发生。它们也旨在提醒呼吸专家,考虑夜间呼吸问题患者的高血压发生。
本文旨在解决当前的流行病学,病理生理学,诊断程序和治疗方案,以适当管理高血压患者阻塞性睡眠呼吸暂停(OSA),以及在OSA中的动脉高血压管理耐心。本文件是由来自不同欧洲国家的专家小组参与欧洲联盟成本(科学和技术研究合作)行动B26在OSA的专家组成的工作结果,以欧洲呼吸协会和欧洲社会的认可188bet官网地址高血压(ESH)。对于读者的便利性,提供额外的材料作为在线补充材料。
目前的建议是按照仔细的方法编制的,其细节也在在线补充材料中作了概述。
OSA与高血压和高血压与OSA的关联
睡眠相关的呼吸障碍包括习惯性打鼾,OSA,中央睡眠呼吸暂停(CSA),阻塞性睡眠呼吸暂停综合征(OSAS),IE。OSA伴随着白天症状,Cheyne-Stokes呼吸和睡眠障碍综合征[1].睡眠期间的阻塞性呼吸变化列于表1。
由于第一次多酷科语描述,夜间的OSA事件被众所周知,伴随着心血管参数的急性变化。这些急性效应主要包括在睡眠期间交替阻塞性呼吸暂停和高通换流发作的结果,主要包括宽摇摆的血压(BP)和心率的发生[2].
阻塞性睡眠呼吸暂停与长期后果有关。未经治疗的OSA不仅会增加交通事故的风险,恶化生活质量、情绪和认知表现,而且被认为是心血管疾病的一个额外和独立的危险因素。
事实上,OSA被认为是欧洲和美国动脉高压治疗的欧洲和美国和美国政策指南的新颖,频繁和可改善原因。科学数据和关于OSA和高血压相互作用的临床认识是不断增加的。特别是,在难治性高血压和整理概况的患者中应考虑诊断OSA和高血压之间的关联的诊断,以及它们的结合治疗的诊断[3.-5.].
由于其潜在的预后重要性[6.],OSA和高血压之间的关系已经通过一些研究设计进行了调查,如横断面研究[7.-12]和纵向[13-15]一般人群的研究,OSA患者的横断面研究[16那17],个案对照研究[18打鼾者中基于调查问卷的调查[19-25].尽管部分这种关联的一部分可能是由共存风险因素的介导的,例如肥胖,大量证据支持OSA在白天高血压发病机制中的独立作用,即使这个问题仍然是辩论问题[13-15].阻塞性睡眠呼吸暂停(OSA)患者的高血压患病率在35%至80%之间,似乎受到OSA严重程度的影响。60%以上呼吸障碍指数>30的受试者被发现为高血压。相反,大约40%的高血压患者被诊断为阻塞性睡眠呼吸暂停[26].
几个因素可能会影响BP和OSA之间的关系,包括年龄和性别[27那28]. 与老年人相比,年轻至中年成人(<50岁)OSA与高血压的关系更为密切[13那29],由基于人群的横截面证实[7.]和纵向[13] 学习。OSA对儿童BP监管的一项重要作用,尽管与成年人的数据相比,证据仍然有限[30-32].
在高BP和睡眠无序呼吸之间提出了一种关联的特定条件是妊娠与妊娠高血压,但是对该问题的研究患有一些方法论限制(小样本大小和多仪表研究)[33-35].因此,需要进一步研究这个问题。在这种情况下,最近对220名怀孕女性的研究表明,OSA(尽管仅使用柏林和欧洲北极级别鉴定)与肥胖的高血压有关。在非肥胖的研究中(体重指数(BMI)<30千克·m-2)怀孕的女性,在OSA(调整后或6.58,95%CI 1.04-38.51; P = 0.035)中,预先印痫症的频率显着越来越高。36].
持续气道正压(CPAP)对妊娠期高血压女性血压水平的积极影响也支持了睡眠期间上呼吸道阻塞和妊娠期高血压之间的致病联系[37那38].因此,应沿着与非孕患者相同的系列进行孕妇治疗OSA,尽管不能建议用CPAP治疗预先用CPAP进行常规程序。
OSA患者心血管风险增加的机制
鉴于上述OSA与高血压之间的独立联系,明确其可能的机制、OSA与靶器官损害之间的关系以及这些患者报告的心血管风险增加是很重要的。在可能的机制中,应特别注意下列机制。
自主的改变
阻塞性睡眠呼吸暂停患者的特征是夜间和白天心血管自主调节紊乱。在呼吸暂停发作期间,传出交感神经活动增加,这在人类的显微神经学研究和动物的实验研究中得到了证实[39].这种交感神经活动的增加主要是由于化学反射刺激,由动脉氧分压降低和每次呼吸暂停发作期间出现的高碳酸血症引发,并且是每次呼吸暂停发作后伴随恢复通气而导致血压和心率增加的主要因素之一。
由呼吸暂停事件触发的缺氧和高碳酸反射,通过参与中枢自主神经机制,产生交感神经活动的增加和副交感神经调节的周期性变化,如觉醒和睡眠期间去甲肾上腺素血浆水平和肌肉交感神经活动的增加,以及反映交感神经激活的心率变异性谱成分的增加,以及严重OSA患者自发压力感受器反射敏感性的降低。
已知在长期时间 - 期间重复发生OSA和相关间歇性低氧血症通过所得的化学卷积激活来慢慢激活交感神经系统,并且还与患有来自中压感剂或肺受体的传入纤维的心血管反射的钝化相关联。特别地,在不同的睡眠阶段,已经显示了心脏对心脏的敏感性的敏感性在OSA中被抑制了[40],一种继发于间歇性缺氧引起的化学反射激活的改变,可导致OSA患者血压和心率的急性和慢性升高。经CPAP慢性治疗后,OSA患者压力反射敏感性的降低已被证明是改善的[41].OSA晚上发生的自主障碍程度也可能对白天症状产生影响,并且已经提出作为过度白天嗜睡的标记[42].
改变的通风机制:阴性胸腔压力的急性生理作用
在睡眠呼吸障碍患者中,无效的吸气是阻塞性事件的一个特征。气流中断,尽管对阻塞的气道持续有力的呼吸努力,导致胸内压力突然进行性下降,这可能对心室负荷状况和自主心脏调节(由于迷走胸廓传入刺激)有重要影响。
肾素-血管紧张素-醛固酮系统与睡眠呼吸暂停
有非常有限的数据试图将OSA与肾素-血管紧张素-醛固酮系统活动的各种标记物联系起来,基于不足的研究[43那44].还申请OSA可能会增加醛固酮分泌,这可能是所得抗性高血压的机制之一[26].然而,最近的一篇论文表明,通过螺旋酰胺酮的抗拮抗性通过螺旋酮减少了呼吸暂停/低吞噬症指数(AHI),影响中枢和阻塞事件的数量[45].醛固酮水平的升高是否有助于解释OSA与顽固性高血压之间的相互作用是一个重要的问题,Calhoun等等。[26]. 在一项利用多导睡眠图诊断睡眠呼吸暂停的研究中,他们报告血浆醛固酮浓度与OSA严重程度之间存在正相关,但这仅适用于顽固性高血压患者。在血压正常的对照组中,血浆醛固酮与睡眠呼吸暂停严重程度之间没有关系[46].因此,睡眠呼吸暂停是否在增加醛固酮水平中发挥作用本身仍有待确定。通常,需要更多的证据对肾素 - 血管紧张素 - 醛固酮系统和OSA的活性之间的关系。
内皮功能障碍
内皮功能障碍也已显示在OSA患者中发生,评估前臂血管流动,内膜介质厚度,颈动脉脉搏波速度,循环内皮祖细胞的数量和血管内皮生长因子。通过适当的方法进行的各种实验研究,支持对OSA心血管并发症发病机制的这种功能障碍的作用得到了支持的各种实验研究[47].若干研究还提出了OSA患者的高凝血性,但这些调查通常受到少数和/或对肥胖和吸烟等潜在混淆变量的少数和/或不充分控制的限制[48那49].然而,OSA患者这些潜在变化的功能重要性仍然未知,并且不能被排除在内皮功能障碍可能与内皮功能障碍不相关。
炎
目前对心血管风险炎症成分的关注刺激了一些研究,这些研究表明,阻塞性睡眠呼吸暂停(OSA)患者体内活性氧(reactive oxygen species)被激活。呼吸暂停诱导的OSA循环缺氧和再氧化产生活性氧和氧化应激,增加循环中粘附分子水平,并优先激活核因子-κB和相关细胞因子,如肿瘤坏死因子-α和白细胞介素-8,从而促进炎症[47].鉴于炎症在动脉粥样硬化发展的建议作用,这可能有助于患有OSA患者的典型心血管风险增加。然而,重点研究抑制炎症反应是否可能降低OSA的心血管并发症。
阻塞性睡眠呼吸暂停患者的心血管事件和器官损害
严重未经治疗的OSA(AHI> 30个事件·H.-1)已与致命和非致致命的心血管事件相关联,以及所有导致的死亡率。这种关联在患有轻度OSA的受试者的子组中并不令人信服。此外,即使在控制BMI和腰围后,内脏脂肪量也有助于心血管风险。因此,尽管努力控制肥胖作为协变量,但存在挥之不去的问题,即在与那些没有[的人)之间的内脏肥胖程度可能存在差异。56-60].
缺血性心脏疾病
已发表的前瞻性和横断面报告表明OSA与冠状动脉疾病之间存在关联,未经治疗的OSA可能会对冠状动脉疾病患者的预后产生不利影响。然而,对这些数据的解释仍然存在争议,因为OSA和冠心病之间的联系可能与年龄和肥胖有关。在睡眠心脏健康研究中,在对多种危险因素进行校正后,OSA对于70岁以下男性的冠心病(心肌梗死、血运重建术或冠心病死亡)事件几乎没有显著的预测作用(校正HR 1.10,95%CI 1.00–1.21;AHI每增加10个单位),但不包括年龄较大的男性或任何年龄的女性[61那62].
睡眠呼吸暂停和中风
在瑞典队列(182名中年男性)中,严重的OSA与非常高的心血管风险(> 10 YRS)有关,预计该组的14%是体验中风和23%的心肌梗死(36%的综合风险)[63].
更大人口中的预期数据证实,在一个基于社区和老年人的社区样本中(5,422名参与者,没有基线检查的脑卒中历史,并未治疗睡眠呼吸暂停,他们被中位数为8.7 YRS),包括中风,包括中风的事件心血管疾病与男性的睡眠无序呼吸显着相关[64].
一项对6424名睡眠心脏健康研究患者的调查显示,AHI >10事件·h患者的相对卒中风险为1.58-1与无睡眠呼吸暂停的患者相比[65].此外,在另一项前瞻性队列研究中,AHI >10事件·h-1在3年随访中,合并卒中和死亡的相对风险增加了1.97,当AHI为>36事件·h-1[60].
最后,最近的基于循证的研究得出结论,OSA与其他脑血管危险因素无关的卒中风险[66].
充血性心力衰竭
最近的研究表明,未经治疗的睡眠呼吸暂停可能促进左心室功能障碍,疾病进展,以及心力衰竭患者的死亡率增加[67].在睡眠心脏健康研究中,OSA的存在赋予了心力衰竭的可能性的2.38个相对风险,与其他已知的风险因素无关[61].然而,由于大多数数据是在老年患者中获得的,因此OSA在相对年轻患者中增加心力衰竭风险的作用是不确定的。
目标器官伤害
针对目标器官损害在确定具有高BP的个人心血管风险方面的关键作用是有力的。在最近的ESH /欧洲心脏病学(ESC)高血压指南和Reappraisal中详细提及评估器官损伤的方法[3.那4.].数据还表明,OSA可能有利于高血压相关器官损害的出现。
血管
OSA和高血压独立地与可能导致左心室(LV)重塑的大动脉的刚度增加相关。具有OSA的受试者被证明具有更高的主动脉僵硬度值,并且比对照更低的动脉伸展性。然而,鉴于最可用的观察结果的横截面性质,仍然阐明了OSA中的动脉刚性是否增加是OSA相关的高血压的结果,或者相反,增加的动脉僵硬是否有助于BP高度状况。患有OSA的患者已经观察到患有肠道内皮厚度和增加的主动脉粥样硬化的早期迹象,增加了颈动脉内皮厚度和增加的主动脉粥样硬化的早期迹象68].
心
与没有OSA的标准沉变的受试者相比,LV肥大的左心房直径,间隔厚度,LV后壁厚度,LV质量指数和LV肥大的患病患者在与OSA的高血压患者中相似程度,具有重要的受OSA和高血压影响的受试者的进一步增加[69那70].
右心室和LV收缩和舒张功能在OSA有或没有高血压的患者中受到损害[71].因此,OSA独立于肥胖症和高血压,可能会诱导可能易于充满心房颤动和心力衰竭的心脏变化[70].
导致心脏起搏器植入的心血管疾病被怀疑与高比例的未确诊OSA相关[72].用CPAP处理后,在心脏症状和血液动力学参数中观察到显着改善,以及左右心室形态和功能[73-75].
心脑血管疾病患者的睡眠相关呼吸障碍
充血性心力衰竭
与心力衰竭有关的睡眠相关的呼吸障碍是CSA [80]但由于颈部流体积聚的液体积聚的上部气道缩小,OSA在充血性心力衰竭患者中的患病率相对较高(10%至25%之间)可能是可能的81]. 由于肥胖症的流行,阻塞性睡眠呼吸暂停综合征在充血性心力衰竭中的患病率可能会增加[82].未经治疗的OSA与充血性心力衰竭患者的混淆因素完全具有增加的死亡风险相关[83].
(打、击等的)一下
急性缺血性中风或短暂性缺血性发作患者睡眠期间呼吸改变的患病率(50-70%)高于一般人群[84那85这是因为中风可能有利于OSA的发生,也因为OSA可能是中风的一个危险因素。在评估和治疗中风患者时应该考虑到这一点。
CSA和中央周期性呼吸或Cheyne-Stokes呼吸可能出现高达30-40%的急性中风患者[84-87],反映了新的发作中风相关条件。在从急性到卒中睡眠的亚急性期的过渡中,呼吸呼吸暂停趋于改善,但> 50%的患者仍然表现出AHI≥10事件·h-1急性活动后3个月[87-90,因为梗阻性事件的改善程度低于中心事件[87].
关于OSA在缺血性卒中的急性期(前几天)中的临床相关性,有限的信息表明OSA严重程度和行程严重程度之间的关联[86那91].考虑到中风后几周/几个月的演变,睡眠相关的呼吸障碍被证明与住院时间有关[91那92],增加死亡率[93-95]功能差的结果差[91那96].
诊断方面
高血压患者OSA的诊断
OSA的诊断基于症状,临床发现和睡眠参数过夜记录的复合。根据国际指南,睡眠无序的呼吸事件是明确的[97].睡眠中事件发生的频率称为AHI,呼吸紊乱指数为AHI与呼吸努力相关唤醒指数的总和(表1).
表2和3.提供美国睡眠医学学会对阻塞性睡眠呼吸暂停综合症的定义[98]以及国际睡眠障碍分类中列出的诊断标准[1], 分别。详细的症状和标志总结在表4。提出了一个提出的诊断算法图1。
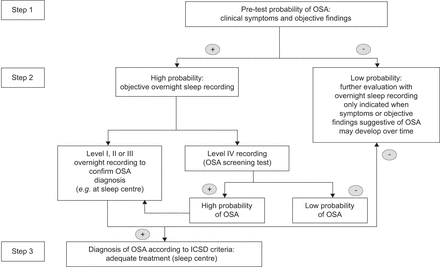
阻塞性睡眠呼吸暂停的诊断算法。国际睡眠障碍分类。
阻塞性睡眠呼吸暂停(OSA)患者高血压的诊断:评估OSA对难治性高血压的贡献
2007年ESH / ESC高压管理指南将耐药性或难治性高血压定义为一种条件,其中包含对生活方式措施的治疗计划和至少三种药物(包括一种药物(包括利尿剂)的服用的治疗剂未能降低收缩量和舒张性BP到目标[3.].该定义符合国家预防,检测,评估和治疗联合国家委员会第七次报告提供的高BP [5.,该研究将顽固性高血压定义为“坚持包括利尿剂在内的三种适当药物治疗方案的患者未能达到目标血压。”“(3.-5.].在专业的高血压诊所中,抗性高血压的患病率从高血压人群的5%到18%。耐药性高血压的患者对中风,肾功能不全和合并心血管事件的风险高于BP通过医疗疗法控制的患者。
一些研究已经探讨了阻塞性睡眠呼吸暂停对难治性高血压的发展和/或持久性的潜在贡献。阻塞性睡眠呼吸暂停患者的难治性高血压主要表现为收缩期,夜间相对较明显[102.-104.].由于夜间收缩压比日间收缩压更准确地预测心血管发病率和死亡率,因此阻塞性睡眠呼吸暂停引起的夜间收缩压升高对顽固性高血压患者可能有特别的不良影响。
对OSA伴难治性高血压患者的评价应着重于病因的识别和排除继发性(难治性)高血压的其他原因。如果患者有临床和生化证据显示儿茶酚胺过量,且无法识别出产生儿茶酚胺的肿瘤,则应考虑OSA诊断。对其他可识别原因的诊断评估应针对每个患者量身定制,并以体征和症状为指导。
真正的顽固性高血压必须与明显的顽固性高血压区分开来,后者通常是由于“白大褂高血压”或“孤立的办公室高血压”(在办公室环境中血压升高,但在办公室外正常)。如果对OSA患者的大臂没有使用合适的袖口,也可能导致严重高估血压值,误诊为难治性高血压。为了识别白大褂高血压现象,并调查昼夜血压状况,每个OSA患者都应该考虑动态血压监测(ABPM),它可以改善高血压患者心血管风险的预测,特别是在怀疑药物治疗耐药时。在使用ABPM时,M茶等等。[105.],BP测量以5,10,15,20和30分钟的间隔设定。在OSAS患者中获得了较大数量的不准确的夜间平均BP估计而不是对照对象。作者的结论是,OSA患者需要更频繁的BP测量,以获得夜间BP评估中类似的准确性。
在OSA患者中,在白涂层高血压的情况下,高血压的严重程度可能不仅受到高估,但如果BP仅通过办公室读数评估[106.因为在办公室血压正常,但在医生办公室之外,血压经常升高,尤其是在夜间睡眠时(所谓的“隐性高血压”的一种形式)。
白涂层和掩盖高血压的发生需要在OSA患者中定期实施外出的BP监测。这可以通过使用24-h ABPM来获得,在某些情况下,主页BP监测[107.].然而,Home BP监测在OSA患者中量化BP升高的作用仍在评估中[107.-109.].一般来说,ABPM应该优先于家庭血压监测,因为它能够提供发生阻塞性睡眠呼吸暂停时夜间血压的详细信息。虽然现在可以通过一些最新的家庭血压监测设备获得夜间血压,但这种信息受到非常低的采样频率的限制。
OSA患者的不同类型的BP测量
可以在临床环境和日常生活中监测血压变化,使用各种旨在以更连续的方式测量血压的技术,从而探索不同的血压变异成分,包括已知在OSA患者中经常发生变化的血压昼夜节律变化。
如本文件中先前所提到的,睡眠期间BP的生理减少经常在OSA中挺直110.].这在正常和高血压的OSA科目中发生。因此,BP可能在夜间增加,导致日常动态或仅报告诊所/家庭BP测量时的晚上和早晨值之间的不同比率。已经发现这种差异与睡眠呼吸暂停的严重程度有关,但仅限于男性[111.].收缩压值,而不是脉压,已经被发现与AHI相关,当血压升高以平均血压量化,而不是脉压[112.].
除了ABPM和Home BP监控外,OSA还使用了其他用于BP评估的方法。可以使用具有光电肉读数手指袖带装置的节拍击败BP记录来获得连续的BP测量(如。Finapres,Foroomer或Portapres;Finapres医疗系统,阿姆斯特丹,荷兰),其允许更详细地量化受OSA影响的患者的BP变异性的可能变化。最后,已经建议基于评估脉冲传输时间的另一个间接技术来反映BP变化[113.]但是这种技术仍然需要根据国际协议进行适当的验证[4.那107.].
总结了用于诊断OSA高血压的最常见的BP测量技术的特征表6其他信息可以在网上的补充材料中找到。一种可能的流程图指示何时实施ABPM的阻塞性睡眠呼吸暂停患者的怀疑高血压报告图2.。
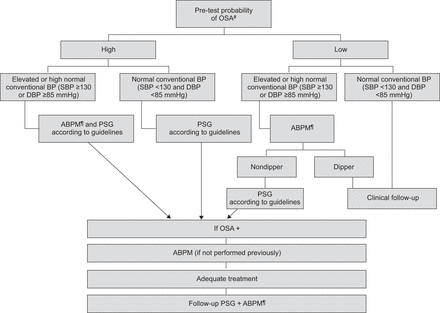
提出术治疗患者患者患者梗阻性睡眠呼吸暂停(OSA)诊断算法。BP:血压;SBP:收缩压BP;DBP:舒张压;ABPM:Absulatory BP监控;PSG:PolySomNography。#:根据临床评估和问卷,如。积分法和柏林;¶:高血压指南建议大多数高血压患者使用家庭血压监测。
OSA和相关高血压的管理
生活方式改变
生活方式的变化应该被视为管理所有OSA患者,包括高血压OSA的患者的组成部分,因为肥胖和久坐的生活方式在这些患者中很常见。单独的干预可能会充分管理轻度OSA的患者。应指示轻度OSA的患者,以避免在多酷科录制记录展示在这种姿势中发生的OSA事件时仰卧位。
肥胖与减肥
但是,虽然长期以来,但随着OSA的超重和肥胖的链接已被接受,但相反仍然争论了减重程序可以改善OSA并减少BP [114.].令人惊讶的是,目前还没有针对OSA减肥效果的大规模对照试验。只有较小规模的膳食研究[115.],手术[116.或药理学[117.[始终如一地表明,通过减肥获得了大约OSA严重程度的各种指标的大大降低。在观察性研究中,10%的重量损失预测AHI的26%(95%CI 18-34%)减少[114.].然而,关于BP变化的信息仅在这些小规模的观察研究中提供,并且发现甚至巨大的体重减轻和OSA相关的相关减少导致BP的比例效力,有时不显着减少[117.那118.].
尚不清楚为什么肥胖受试者的高血压在OSA的高血压似乎对减肥似乎是与OSA严重程度有时明显的效果相比耐受重量损失。一种可能性是肥胖,高血压和OSA共享一个常见的特征,其特征至少是睡眠无序呼吸患者的亚组。要考虑的额外因素是所使用的BP测量类型。目的和可重复的BP仅在少数案件中进行测量,例如家庭和动态BP监测。可能干扰体重减轻和减少OSA严重程度的其他因素包括高血压持续时间和靶器官损伤的发生,因为持久高血压长期患者的结构心血管变化可能使BP高度对非药物的敏感性不太敏感治疗。
高血压伴OSA患者降压药物的选择
高血压合并阻塞性睡眠呼吸暂停患者降压药物的选择可能对他们的最佳临床管理有特定的影响。降压药对OSA活性的影响并不统一。只有少数研究通过平行组或交叉设计比较了不同的药物。不幸的是,由于病人人数少,统计能力通常很差。虽然OSA严重程度的下降可能与降压有关,但这种降低也可能与药物本身的直接作用有关[121.].最后,在临床试验期间从未系统地解决了在OSA严重程度上对某些抗高血压药物的长期治疗的影响。一般而言,没有明显的抗高血压药物课程,在OSA患者中已经重复显示出优异的抗高血压效果[43].总之,需要额外的临床研究,以鉴定该组高风险患者的适当BP对照的优选化合物。
阻塞性睡眠呼吸暂停伴高血压患者的CPAP治疗
许多研究评估了OSA活性治疗OSA对具有可变结果的正常和高血压患者的BP水平的影响(表S1)。
各种报告雇用了广泛不同的方法,从短期安慰剂对照协议到长期观察研究。尽管有广泛的方法论,但这些报告的整体结果是OSA中的CPAP治疗导致BP水平的降低,这是由ABPM评估时最明显的,并且在严重OSA每晚定期使用CPAP至少5时H每晚,谁具有预先存在的高血压。该益处影响了收缩系统和舒张性BP,并且在清醒和睡眠期间是显而易见的。
将日间嗜睡作为与阻塞性睡眠呼吸暂停和高血压相关的因素并不是一个新发现[42那122.].虽然CPAP疗法是否能改善无睡意患者的血压控制一直存在争议,但B奥尔等。[123.表明长期CPAP治疗对OSA患者的BP水平有显著的益处,即使是非嗜睡患者[124.].
近年来发表了四篇关于阻塞性睡眠呼吸暂停(OSA)的CPAP治疗研究的meta分析。B.Azzano.等。[125.[共用1680年至2006年间随机临床试验,在其META分析中,共有818名参与者比较CPAP对控制,在干预或控制期间有2周的最低治疗持续时间,并报告了BP变化。平均用CPAP处理的收缩性BP的净变化与对照相比为-2.46mmHg,平均舒张压BP的净变化为-1.83mmHg,平均平均动脉压的净变化为-2.22mmHg。一种lajmi等。[126.]进行了一项全面的文献检索,直到2006年7月确定了10项随机对照试验,其中包括一个适当的对照组,并报告了CPAP或对照组前后的收缩压和舒张压。该分析包括587名受试者的数据。与对照组相比,CPAP使收缩压降低1.38 mmHg,舒张压降低1.53 mmHg。mO.和H.E.[127.包括了在2000年至2006年间发表的中英文对照随机试验。研究纳入标准包括至少4周的治疗时间和CPAP或对照组(非CPAP)前后24小时ABPM的测量。共有7项研究,共有471名参与者。总的来说,CPAP使24小时收缩压降低了0.95 mmHg, 24小时舒张压降低了1.78 mmHg, 24小时平均血压降低了1.25 mmHg。在HAentjens.等。[128.,只有使用24小时ABPM评估的研究纳入了12个随机安慰剂对照试验中的572例患者。与安慰剂相比,CPAP治疗24小时收缩压降低了1.64 mmHg, 24小时舒张压降低了1.48 mmHg。在预先指定的meta回归分析中,在OSA更严重和最坚持使用CPAP的受试者中,观察到与CPAP治疗相关的24小时平均BP降低更大。
除CPAP外,其他针对性OSA治疗的效果
通过外科手术或使用口腔设备对OSA治疗BP的影响有限的证据。应在未来的研究中解决的问题[129.-131.].非常初步的数据可以通过OSA患者的导管烧蚀技术的效果,表明抗性高血压患者血液升高和血糖对照的升高,表明患者升高的血糖控制[75].
心血管疾病患者OSA的治疗
充血性心力衰竭
无论OSA治疗是否有限,才能提高充血性心力衰竭患者的死亡率,但证据报告了未经治疗的OSA和充血性心力衰竭患者的死亡率增加。所有证据都在一致认为,OSA治疗降低了死亡率,尽管在充血性心力衰竭患者中涉及OSA及其治疗罕见[132.].
对CSA的治疗没有达成共识。关注心血管终点的结果研究仍然是定义充血性心力衰竭和OSA或CSA患者的管理策略[133.-136.].
(打、击等的)一下
几种出版物表明CPAP治疗可能对患有OSA的中风患者有利的影响[137.-141.].尽管如此,CPAP接受代表了治疗这种类型的患者的一个主要问题。以前的研究表明,只有~50%(45-70%)患者可以在中风后处理CPAP治疗,并且在6年后续期间只有15%的治疗方法[88].
关于CPAP治疗急性中风的数据非常少[142.,但CPAP治疗可单独考虑,主要针对轻至中度神经功能障碍、中至重度阻塞性睡眠呼吸暂停(AHI >30事件·h)患者-1),以及高心血管风险。
对于主要表现为中枢性呼吸暂停或中枢性周期性呼吸的患者,吸氧可能是有益的。CPAP治疗中枢性呼吸暂停或中枢性周期性呼吸的中风患者的益处尚未得到证实。一种被称为“自适应伺服通气”的呼吸机支持新方法被证明能比CPAP或氧气更有效地预防心衰中风患者的中枢性呼吸暂停[143.].
问题和观点
本文旨在通过收集可用研究提供的信息,为OSA和动脉高血压患者的管理指南提供,而无需正式评分所提供的证据的实力。这部分是因为OSA和高血压与OSA和心血管风险之间的联系代表了仍在评估下的问题。特别地,需要更多来自纵向试验的纵向试验的证据对女性的心血管风险的影响,对OSAS和动脉高血压或糖尿病之间的因果关系以及OSA治疗与CPAP或其他干预措施减少BP的影响一般,一般来说,减少患者的心血管风险。
要调查的其他问题包括患者遵守CPAP治疗,以及通过家庭和守护BP监测探索OSA和高血压之间的关系。可能是因为这些更加正确的BP测量方法的良好使用,OSA和高血压之间的因果关系存在仍然是辩论问题。最后,就OSA的治疗而言,随机对照试验的数量过于小,我们需要更多和更大的前瞻性随机试验,以测试CPAP和其他治疗干预在降低BP中的疗效。尚未获得足够大的尺寸,尚未调查对OSA治疗对心血管结果有任何有益影响的真正重要问题。
尽管如此,虽然OSA,高血压和心血管风险之间的复杂联系值得进一步研究,但可用的证据肯定足以建议对鉴定和治疗与OSA相关的BP增加的重点,以及检测患者患者患者患者的睡眠相关呼吸障碍。如果不这样做可能会限制旨在减少睡眠中随访或高血压中心的患者心血管事件风险的干预措施的有效性。
致谢
该报告得到了欧洲呼吸学会和欧洲高血压学会的认可。188bet官网地址它也由欧洲高血压学会出版:Parati G, Lombardi C, Hedner J,等. 关于阻塞性睡眠呼吸暂停和高血压患者管理的立场文件:欧洲高血压学会、欧洲呼吸学会和欧洲成本(科技研究合作)行动B26成员关于阻塞性睡眠呼吸暂停的联合建议。188bet官网地址j hypertrens.2012;30:633-646。
作者附属处如下。G. PARATI:临床医学与预防部门,米兰大学,BICOCCA,S. Luca医院的心脏病学士,Istituto Auxologico Italiano Irccs,意大利米兰;C. Lombardi:心脏病学,S. Luca医院,Istituto Auxologico Italiano Irccs,意大利;J. Hedner:睡眠障碍中心Sahlgrenska大学医院,瑞典哥德堡;M.R. Bonsignore:医学部,气动,生理学和营养(Dimpefinu),意大利巴勒莫大学;L.葡萄牙:睡眠障碍中心Sahlgrenska大学医院,瑞典哥德堡;R.Tkacova:呼吸系统和结核病,医学院,P J J J J Safarik University L. Pasteur教学医院,斯洛伐克Kosice;P.Lévy:格勒诺布尔大学医院,楚迈克隆,格勒诺布尔,法国;R. RIHA:睡眠医学部,英国爱丁堡皇家医务室爱丁堡;C. Bassetti:瑞士苏黎世大学医院神经内科部门; K. Narkiewicz: Dept of Hypertension and Diabetology, Medical University of Gdansk, Gdansk, Poland; G. Mancia: Dept of Clinical Medicine and Prevention, University of Milano-Bicocca, Milan, Italy; W.T. McNicholas: Respiratory Sleep Disorders Unit, St Vincent's University Hospital, Conway Research Insitute, University College, Dublin, Ireland.
成本行动B26的委员会成员如下。W.T. McNicholas(董事长;圣文森特大学医院,都柏林,爱尔兰);A. alonderis(心理生理学和康复,立陶宛Palanga);F.BarbéIlla(阿尔南德瓦兰医院,西班牙莱尼达州阿尔诺德维拉瓦娃);M.R. Bonsignore(意大利Palmero大学);P. Calverley(Upiveristy Hospital Aintree,Liverpool,英国);W. De Backer(大学医院安特卫普,埃迪姆,比利时);K. diefenbach(睡眠医学跨学科,德国柏林大学,德国);V. Donic(Medicine,Safarik University,Kosice,Slovakia学院);I. Fietze(睡眠医学中心,Charite Universitaetsmedizin,柏林,德国); K. Franklin (Dept of Surgery, Umea University, Umea, Sweden); T. Gislason (University of Iceland, Medical Faculity, Reykjavik, Iceland); L. Grote (Sleep Disorders Centre Sahlgrenska University Hospital, Gothenburg Sweden); J. Hedner (Sleep Disorders Centre Sahlgrenska University Hospital, Gothenburg Sweden); P. Jennum (Danish Center for Sleep MedicineGlostrup University Hospital, Glostrup, Denmark); P. Lavie (Diagnostic Sleep Laboratory, Faculty of Medicine, Haifa, Israel); P. Levy (Grenoble University Hospital, Grenoble, France); W. Mallin (LKH Enzenbach, Vienna, Austria); J. Montserrat (Hospital Clinico Respiratorio, Barcelona, Spain); E. Papathanasiou (The Cyprus Institute of Neurology and Genetics, Nicosia, Cyprus); G. Parati (Dept of Cardiology, S. Luca Hospital, Istituto Auxologico Italiano IRCCS, Milan, Italy); T. Penzel (Center of Sleep Medicine, Charite Universitatsmedizin, Berlin, Germany); P. Pinto (Faculdade de Ciencias Medicas/Universidade Nova de Lisboa, Lisbon, Portugal); M. Pretl (Dept of Neurology, First Faculty of Medicine, Charles University and General University Hospital, Prague, Czech Republic); R. Riha (Dept of Sleep Medicine, Royal Infirmary Edinburgh, Edinburgh, UK); D. Rodenstein (Cliniques Universitaires Saint-LucFaculte de Medecine, Universite Catholique de Louvain, Brussels, Belgium); T. Saaresranta (University of Turku, Sleep Research Unit, Medical Faculty, University of Turku Dentalia, Turku, Finland); J. Saponjic (Institute for Biological Research-Sinisa Stankovic, University of Belgrade, Belgrade, Serbia); R. Schulz (University of Giessen Lung Center, Giessen, Germany); P. Sliwinski (National Research Institute of Tuberculosis and Lung Diseases, Warsaw, Poland); Z. Tomori (University of P.J. Safarik, Kosice, Slovakia); P. Tonnesen (Hospital Copenhagen, Hellerup, Denmark); G. Varoneckas (Institute of Psychophysiology and Rehabilitation, Palanga, Lithuania); J. Verbraecken (University Hospital Antwerp, Antwerp, Belgium); J. Vesely (Pathological Physiology Medical Faculty, Palacky University, Olomouc, Czech Republic); A. Vitols (Institute of Cardiology, University of Latvia, Riga, Latvia); J.Z. Zielinski (National Research Institute of Tuberculosis and Lung Diseases, Warsaw, Poland).
作者承认V. Somers(心血管疾病部门,内科,梅奥诊所和基金会部门,罗切斯特,MN,USA)和M.SiCcoli(神经内科,苏黎世大学医院的部门)的贡献。
脚注
有关编辑评论,请参阅405.。
这篇文章有补充材料可从www.www.qdcxjkg.com.
兴趣表
J. Hedner和L. Grote的兴趣陈述可以找到www.www.qdcxjkg.com/site/misc/statements.xhtml
- 已收到2011年12月27日。
- 公认2012年8月23日。
- ©2013年















