编辑器:
在儿童中,造血干细胞移植(HSCT)后肺部并发症的发生率从10%到20%不等。非感染性原因,如特发性肺炎综合征(IPS)、闭塞性细支气管炎综合征(BOS)和闭塞性细支气管炎组织肺炎(BOOP),被认为是肺的非特异性炎症损伤[1,2].这些可能代表移植后同种免疫损伤的一种形式。
目前的观点是,在异源反应性的发展过程中有三个步骤:1)组织损伤导致2)炎症细胞因子的释放,这导致3)激活和t细胞内流[3.].
非特异性炎症性肺损伤的一线治疗是静脉注射糖皮质激素和支持治疗。在4例类固醇难治性、非特异性炎症性肺损伤患者中,我们研究了氟达拉滨作为二线治疗的临床依据,尽管存在呼吸道病毒感染,但其疗效和毒性。
在我们的研究中,非特异性炎症性肺损伤被定义为IPS、BOS和BOOP(也称为隐源性组织肺炎),如果可行,由临床症状、典型的高分辨率ct改变和/或肺功能测试(pft)结果诊断。临床症状为咳嗽、呼吸困难、发热和需氧量。三名学龄前研究患者不能进行pft。
对有上呼吸道感染症状的患者,取鼻咽部标本,采用PCR检测呼吸道病毒感染情况。根据临床需要进行支气管肺泡灌洗(BAL)进行细菌/真菌培养、病毒PCR和半乳甘露聚糖检测。实时荧光定量PCR (TaqMan®;Life Technologies Europe BV, Bleiswijk, Netherlands)检测Epstein-Barr病毒、巨细胞病毒、人疱疹病毒6型和腺病毒,并每周监测血浆中半乳甘露聚糖。
所有诊断为非特异性炎症性肺损伤的患者均接受甲基强的松龙脉冲(10mg·kg)治疗−1·天−1注射。服用3天,2毫克·公斤−1·天−1之后使用强的松,每周减少25%至0.5 mg·kg−1·天−1).甲基强的松龙脉冲每4周重复一次,直到观察到阳性临床反应,最多持续6个疗程。继续使用其他免疫抑制剂并调整到标准化水平。在免疫抑制治疗的同时,还提供了支持治疗。当临床无阳性反应,甚至肺损伤进展时,患者被认为对类固醇是难治性的。
临床阳性反应被定义为肺炎症状(呼吸困难、咳嗽和发热)得到缓解,无额外的需氧量和/或(如果可行)与肺损伤开始时获得的基线值相比,pct得到改善/正常化。FEV的绝对增加量为>12%1从基线开始可视为显著,8-12%的增量可视为边缘性[4].ct放射学用于诊断非特异性炎症性肺损伤,但不用于记录反应,而由于额外的放射和麻醉负担,临床症状改善。部分缓解被定义为临床症状和/或氧气供应的持续改善,但没有恢复到基线值。
2008年至2010年期间,在4例类固醇难治性非特异性炎症性肺损伤患者中,氟达拉滨取代甲基强的松龙脉冲作为免疫抑制治疗。糖皮质激素逐渐减少,氟达拉滨剂量为30 mg·m−2每3周,最多可上6个课程。此外,可能的不良事件(如。细胞减少,脱发和恶心)。
最初,所有4例HSCT患者均显示良好的供体细胞移植和移植物功能。患者在移植后2个月(范围2 - 8个月)出现肺损伤的第一个体征(表1).在3例患者中,在标准类固醇治疗前,BAL和/或npa检测到呼吸道病毒(阈周期(CT)两名患者鼻病毒值<30,一名患者腺病毒值<30)。1例BAL半乳甘露聚糖阳性,表现为BK病毒血症。
这些类固醇难治性、非特异性炎症性肺损伤患者在移植后5个月开始接受氟达拉滨治疗(范围3-10.5个月)(表1).3例患者中位4个疗程氟达拉滨(范围2-4个疗程)后临床反应明显阳性。这些患者在21个月的中位随访时间(5-36个月)后表现出持续反应,没有临床症状,也没有额外供氧。唯一注意到的不良事件是患者2在治疗过程中出现的轻度贫血,在最后一个疗程氟达拉滨2个月后自行消退。所有患者均表现出明显的t细胞耗竭并随时间恢复正常,但患者4除外。患者4患有自身免疫性细胞减少症,为此接受了利妥昔单抗(表1和图1).病毒载量(以CT值)在所有患者中保持高水平,但在氟达拉滨治疗期间没有显示增加,这些患者中没有发现相关的系统性病毒疾病。
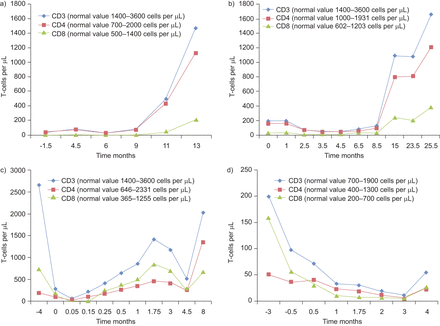
氟达拉滨开始后,t细胞计数随时间变化(t=0)。一)病人1;b)病人2;c)病人3;d)病人4。
患者1在补充氧气(0.5 L·min)后,呼吸急促和呼吸困难症状消失−1)。她在最后一次氟达拉滨输注后1.5年死于病情复发,当时没有任何肺部症状的迹象。
患者2仍存活,至今完全缓解,无任何呼吸症状,而在氟达拉滨治疗期间,患者出现咳嗽、呼吸急促和呼吸困难,日夜需要补充供氧。
患者3为Hurler综合征,心跳过速,呼吸困难,需要补充氧(2l·min)−1)诊断为非特异性炎症性肺损伤,尽管类固醇治疗。氟达拉滨是在他呼吸不足的同一天开始使用的,因此他需要机械通气。1周后,我们决定再次给予氟达拉滨,因为临床恶化与增加的t细胞被看到。随后,在第二疗程氟达拉滨后,可以脱离机械通气,并在2周后拔管。由于他之前就有肺部疾病,他在白天仍然依赖氧气(0.25 L·min)−1),并出现肺部症状,需要彻夜通风治疗。毛细血管血气分析提示慢性呼吸功能不全并伴有代谢代偿(碱过量5-15 mmol·L)−1)呼吸性酸中毒(二氧化碳张力50-65 mmHg)。氟达拉滨治疗3个月后,HRCT显示毛玻璃样混浊增加,伴气陷,确诊为闭塞性细支气管炎。
病人4死于淋巴瘤和合并免疫缺陷综合征曲霉属真菌移植后17个月感染,氟达拉滨疗程结束后5个月感染。当时,他在氟达拉滨治疗期间没有肺部症状(呼吸急促、呼吸困难、咳嗽和额外供氧)。pft的FEV总体增加了65%1肺损伤诊断时为1.32 L, 5个月后为2.19 L。
氟达拉滨作为一种免疫抑制治疗方式被选择为二线治疗,因为这被认为是一种相对低毒性的选择,导致深度t细胞衰竭[5].这种对t细胞的影响可能会抑制这种非特异性炎症性肺损伤中的异源反应性。当病毒感染存在时,增加免疫抑制似乎是有争议的,尽管较高的免疫抑制暴露(因为急性移植物-与-宿主病)与HSCT受者同种免疫肺综合征易感性较低相关,尽管存在呼吸道病毒感染[6].
虽然肺移植(LTX)后的炎症过程可能与HSCT后非常不同,因为除了t细胞外,其他免疫机制是活跃的[7基于氟达拉滨在HSCT后患者中的成功,在LTX后4.5个月,氟达拉滨给了一名类固醇难治性、活检证实为闭塞性细支气管炎的患者治疗表面活性剂C缺乏。氟达拉宾治疗后,患者临床好转,呼吸困难减轻,补充100%氧由2 L·min降至1 L·min−1通过鼻插管,FEV增加24%1从0.21升到0.26升,持续2个月。此外,该患者呼吸道病毒载量高,经三次氟达拉滨治疗后仍保持稳定。没有副作用,如细胞减少,恶心或脱发。
总之,我们证明,尽管存在呼吸道病毒感染,且没有显著的副作用,但氟达拉滨对三例激素难治性非特异性炎症性肺损伤患者的t细胞消耗导致临床阳性反应,并在另一例患者中可能出现临床反应。
脚注
感兴趣的语句
没有宣布。
- ©2013人队















