摘要
单向阀支气管(EBVs)已经显示出缓解肺气肿症状,特别是在患者无目标和相邻叶片之间侧支通气(CV)。在这项研究中,我们调查了支气管镜™美亚肺评估系统中通过确定CV的存在,预测治疗反应的能力。
80例EBV患者接受了治疗前的心电图检查。植入前和植入后30天分别进行高分辨率计算机断层扫描,以确定目标叶体积缩小(TLVR)。治疗前至治疗后≥350 mL被定义为显著降低。此外,临床结果(1 s用力呼气量(FEV)1)、6分钟步行测试和圣乔治呼吸问卷在同一时间段进行比较。
根据查表,51例没有CV的患者中,36例显示TLVR≥350 mL, 29例有CV, 24例没有达到TLVR截止。在预测是否达到TLVR的cut-off时,Chartis显示了75%的准确率。预测有反应的患者显示出更大的TLVR (p<0.0001)和FEV1改善(p=0.0013)比那些预测没有反应的。
美亚是预测响应于EBV治疗的安全和有效的方法。
慢性阻塞性肺疾病(COPD)是全世界死亡的第四大原因,预计将因此至少到2030年[1]。肺气肿是COPD的一个组件,并且在全球人口的〜1.8%存在[2]。
肺气肿是一种进行性衰弱疾病,其特征是肺泡组织的不可逆破坏。这导致减少弹性反冲,渐进式恶性通货膨胀和气体捕获[3,4]。患者出现慢性呼吸困难、运动耐受能力有限和生活质量差(QoL) [五]。
重度肺气肿患者尽管肺康复仍然显著禁用[6]、最佳药物治疗[7]和长期补充氧气[8]。这些疗法都不能或者逆转或消除由肺泡破坏过度充气,并且因此提供有限的益处。
肺减容手术(LVRS)包括切除病变的肺,以减少恶性通货膨胀和改善呼吸力学。国家肺气肿治疗试验(NETT) [五,7研究表明,这种手术可以为特定的患者群体提供临床益处:主要是上肺叶疾病和运动能力低下的患者。然而,这一过程与显著的发病率和死亡率相关。据报道,术后3个月的死亡率为5-10%,非致命并发症为60% [五]。
支气管内瓣膜(EBVs)是单向阀设计,放置在支气管,让空气和分泌物逃脱叶,但没有进一步的空气重新进入。其结果是,经处理的叶的(局部的)肺不张的发展,和肺容积减小,具有相关联的临床改善。
支气管内瓣膜肺气肿姑息审判(VENT研究)9,10]是第一个评估EBV有效性的随机对照研究(Zephyr™EBV;Pulmonx Inc., Redwood, CA, USA)。美国[9]和欧洲[10]同伙肺功能,运动耐受性和生活质量与对照组相比显示出适度改善。然而,亚组分析在两个数据集进行显示,肺减容程度和相关的临床改善了远在显示在计算机断层扫描(CT),并且其中EBV放置已导致完全大叶性肺炎闭塞完整裂隙患者更明显。据认为,侧支通气(CV)为从通过经络的相邻凸角的目标叶就是为什么,在某些情况下,肺减容不与EBV实现的关键原因。目标和相邻的叶片之间的CT完整裂缝的存在表明不存在CV的到目标叶[9,11]。因此,干预前对CV的评估有助于计划将EBV植入无CV的脑叶,从而使临床获益最大化。
Chartis™肺评估系统[12[包括一个单一病人使用的导管与一个顺应的气球组件在远端,它在通货膨胀堵塞气道。然后,只有通过导管的中心腔,空气才能从目标腔室流入环境。通过连接到Chartis控制台,可以显示气道流量和压力。可以计算气道阻力,并可以测量分离肺室的CV。
这项研究的目的是确定CV的美亚评估是否可以预测显著目标肺叶体积缩小(TLVR)个别患者EBV安置结果是否。临床上常见的结局也进行了评估。
材料和方法
病人
从2010年3月到2011年3月,被认为适合安置EBV的患者从5个诊所招募:3个在德国,1个在荷兰,1个在瑞典。这些位点均未参与其他试验,而这些试验可能会对本研究的患者选择产生任何偏差。有一项登记限制规定,每个地点最多只能预测50%的患者对EBV治疗无应答(即有CV的患者);然而,这一限制从未达到,因此没有患者被排除在外。所有参与者必须提供书面的知情同意。伦理委员会从每个参与中心获得了批准。这项研究在Clinicaltrials.gov (NCT01101958)。
包括患者年龄≥18岁并具有晚期不均匀肺气肿的诊断(如评估通过视觉只读的CT扫描由研究者)。
活动性肺部感染患者,用力呼气1 s (FEV)1) <15或>为预测值的50%时,任何可能禁止支气管镜检查程序的同时存在的医学问题,或正在参与研究药物或设备的试验的人员均被排除。
为了获得的,这是代表日常临床实践的患者的样本,这些都是用于患者登记的唯一标准。
研究设计
这是一个非随机多中心前瞻性研究。该研究的主要目的是评估美亚在选择谁将会从EBV治疗中获益的患者的有效性。主要成果的措施是TLVR实现。
首先,在高分辨率CT (HRCT)扫描的视觉解读基础上,每个中心的研究人员确定了肺气肿造成的最大破坏的肺叶。这被认为是EBV治疗的靶叶。在罕见的两侧病变同等严重的HRCT上,目标叶的指定由研究者的临床判断。
第二,在放置EBV之前,使用Chartis对预先指定的靶叶进行评估,以确定CV是否存在(分别为CV+和CV-)。不管这些结果,目标叶的选择保持不变。然后将EBVs置入节段性或大叶性支气管,以达到完全的大叶性闭塞。
最后,在30天的随访中,另一HRCT扫描取出并与预治疗扫描一起使用由不知情的核心实验室来确定TLVR。
在开始研究之前,研究人员和核心实验室一致认为,TLVR≥350 mL将被认为是有意义的。这是基于在热液喷口研究[9]对照组最大TLVR (n=101;接受标准医疗护理)很少超过这个水平。此外,使用相同的数据,对敏感性和特异性的估计表明,理想的TLVR阈值与FEV相关1反应是300和400之间毫升(个人通信; T.康奈尔,Pulmonx公司,红木,CA,USA)。随后接收机操作特性分析发现TLVR是FEV的显著预测(P <0.0001)112个月后的回应(个人沟通;T. Cornell, Pulmonx Inc., Redwood, CA, USA)。根据Chartis可行性研究记录的平均肺容量(1,800毫升)[11]与VENT研究(1700毫升)中,TLVR≥350毫升相当于肺容量的〜20%还原[9]。
此外,患者被要求在术前和术后30天完成肺功能测试、6分钟步行测试(6MWT)和圣乔治呼吸问卷(SGRQ)。
为应答的分析,那些预测为响应(CV-所有)或否(CV+所有)被分为反应者(CV-急救员和简历+急救员)和无反应者(CV-nonresponders和简历+nonresponders), CV+表示侧方通气,CV-表示无侧方通气。应答者定义为无论CV状态如何,TLVR≥350 mL的患者。
的治疗方法
Chartis评估系统
Chartis有两个组成部分。1)插入的球囊导管通过支气管镜的工作通道。气球充气会阻塞气道,阻塞吸气气流,使空气只能通过导管的中心腔流出。2)实时显示流量和压力读数的控制台。如果球囊远端没有CV供气道,从肺叶流出的气流将逐渐减少。连续的血流读数表明在目标叶中存在CV。
的评估方法
临床措施
下面的临床结果在每个病人进行了评估治疗前,在30天的随访:FEV1, 6MWT和SGRQ。
结果
基线特征
在105例患者中,有9例被排除在外。其余96例均行EBV手术(平均每例瓣膜数=3.5;值= 3;= 1 - 9)。每个患者使用的瓣膜数量由研究者自行决定,考虑气道的大小和患者的解剖结构,以实现目标叶的完全闭塞。随后,这96名患者中的16名被从最终分析中剔除(6名缺乏HRCT, 8名失访,2名死于非相关原因)(图1)。最后剩下80名患者。在这80例患者中,51例为CV-型,29例为CV+型。两组的基线特征在人口统计学或肺功能方面没有显著差异(表格1)。
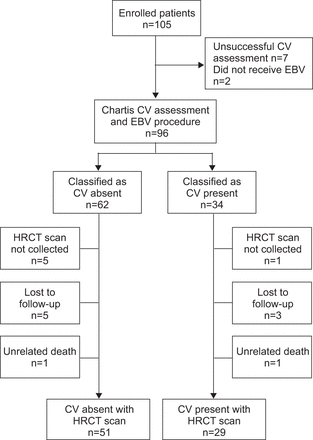
研究患者流程图。简历:间接通风;EBV:支气管阀;HRCT:高分辨率计算机断层扫描。
主要结果:TLVR
主要分析:与基线比较,CV+组与CV-组比较
该CV-所有中位TLVR为752.7 mL (IQR 218.2-1270.1 mL;55.7%),远远超过了先前认为有显著临床改善的水平(350毫升)。相比之下,CV+所有组未达到此水平(TLVR 98.6 mL, IQR 26.8-232.1 mL;5.7%)。两组间TLVR差异有统计学意义(p<0.0001) (表2和图2一个)。
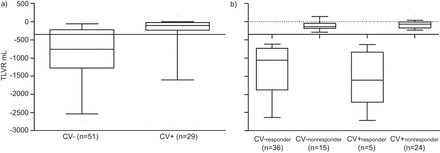
目的叶体积减少(TLVR)的比较:a)侧支通气(CV-)无(CV-), CV存在(CV+), b) CV-急救员简历-nonresponders简历+急救员和CV +nonresponders。响应者到达主要终点;无反应者没有到达主要终点。
临床结果
临床结果数据见表2。
FEV1
该CV-所有患者表现出平均百分比的FEV增加1与基线值相比,有16±22个百分点,43%的患者获得了≥15%的MCID。相比之下,CV+所有组仅增加1±15个百分点(p=0.0013)。该CV-急救员表现出特别强的百分比增长23±24,其中58%达到≥15%的MCID。
6 mwt
CV-组6MWT的改善更大所有组(24 m)较CV+所有组(10米),但统计学显着性没有达到(P> 0.05)。该CV-急救员在31 m时表现出更大的响应,53%达到26 m时的MCID。
SGRQ
该CV-所有组具有在SGRQ得分的10个点的平均降低,用在CV +五点相比减少所有组。组间差异无统计学意义(p>0.05)。然而,68%的简历-所有组达到或超过了四点MCID。该CV-急救员平均降低13分,73%达到MCID。
讨论
Chartis的阳性预测值为71%,阴性预测值为83%。这给出了75%的总体准确率。
从历史上看,由于在NETT研究中接受下肺叶治疗的一组患者死亡率增加,LVRS一直局限于上肺叶[7]。关于下脑叶放置EBV的有效性,一直缺乏资料。在本研究中,22例下叶放置EBV的CV-患者中有17例(77%)的TLVR≥350 mL,因此下叶应被认为是EBV治疗的潜在靶叶。
入选标准指出,只有患者不均匀肺气肿能参与这项研究。这一评估由研究者的HRCT的视觉阅读纯粹的制造。然而,一些患者通过盲核心实验室为不具有高度异质性后重新分类(≤15得分%)。20名CV-患者具有低的异质性得分,14(70%)达到≥350mL的TLVR。因之重于TVLR取决于CV而非异质的论点。
应该指出的是,在CV +nonresponder组,75%的患者在右上叶接受治疗。这与目前所知的右上叶和右中叶之间经常存在不完全裂隙是一致的。[Raasch等。[17]发现,在50例检查的右肺标本中,有44例(88%)标本的右肺上叶和右肺中叶之间存在不完全裂隙。简历-nonresponders组,47%在右上叶进行处理。一个可能的解释,为什么一些患者谁被评定为CV-没反应可能反映了右肺上叶及右肺中叶之间的裂隙的解剖结构。这可能代表了CV的评估特定的挑战。然而,这种假设还需要进一步的研究。此外,右上叶和右中叶之间CV的高发生率提出了一个问题,是否肺减容的和改进的临床结果在该患者群体可以通过EBV放置在右上叶和右中叶二者来实现,同时或顺序。
在少数患者身上发现的另一个特征是“低流量”现象。在这种情况下,两到三次呼吸后,Chartis的血流迹异常迅速地减少。可能的解释有:1)充气球囊远端支气管壁塌陷;或2)存在如此大的侧支通道,当气球膨胀时,会发生反向流动,导致空气从目标叶逃逸到邻近叶,从而给出假的CV-评估。这也应该是进一步研究的主题。
29例CV+患者中有5例确实对EBV治疗有反应。值得注意的是,与其他组相比,这些患者的基线特征。这些患者往往年龄较大,但平均体重指数和FEV较高1随着较低的平均残余体积。这是一个不太严重的疾病状态的提示。这些患者也取得了优异的临床效果与80%,60%和67%,达到了MCID的FEV1,6MWT和SGRQ,分别。虽然本组患者数量较少,它提出了一个问题,即有些病人是否有特定的肺特性,使得它们可以从EBV疗法即使在CV的存在受益。一个可能的理论是,经络是一个相对较小的口径与高电阻的。此,具有相对较好的保存肺顺应性沿,可能会导致电阻通过EBV比穿过经络下流动,因此导致肺减容。另一种可能性是,只有一个肺叶段具有与相邻的区段没有CV,从而导致EBV处理后改善的结果。再次,需要进一步研究在这一领域。
没有任何SAEs归因于Chartis的使用。在EBV治疗后发现的SAEs很少,其中气胸是最常见的并发症。所有6例气胸患者均有显著的TLVR,其中5例为“超反应者”(TLVR≥55%)。气胸患者均按标准程序治疗,3-14天痊愈。与欧洲(111人中有5人)和美国(214人中有9人)相比,气胸的发生率相似[9,10]。
由于本研究的目的是验证Chartis系统,因此对次要功能端点的解释存在一定的局限性。通过使用30天的随访,患者可能没有足够的时间来提高他们的健康水平,以显示6MWT的改善。长期6MWT的改善由患者在V的研究中显示enuta等。[18]以下EBV治疗借给重量到这种可能性。此外,鉴于短期随访期间,这种研究不能证明是否在30天之后,或者30天看到的好处是持续发生的进一步改善。然而,Herth等。[10结果显示,在完全裂隙和大叶闭塞的患者中,结果维持了12个月。此外,Venuta等。[18]最近证明持续益处5年,并选自H数据opkinson等。[19]认为肺不张以下EBV治疗与生存益处相关。最后,还有的患者接受肺康复或医疗的优化没有入学要求,为我们的样本中变异的可能性增加。
结论
查体肺评估系统是一种预测肺减容的安全方法,其准确度为75%。肺容积减少与良好的临床反应相关。这一评估系统可以成为帮助临床医生规划EBV治疗的有用工具。
致谢
我们非常感谢D. McDonnell (Pulmonx研究协调员;D Pulmonx Inc., Redwood, CA, USA)和J. Goldin (MedQIA CT核心实验室分析;(美国加州大学洛杉矶分校公共卫生学院大卫·格芬医学院放射科学系)。
脚注
支持声明
这项研究是由Pulmonx,纳沙泰尔,瑞士主办。代耕被Archimed医药交流AG,Zofingen的,瑞士提供。
感兴趣的语句
对于F.J.F.兴趣报表Herth,D. Gompelmann,J.H.菲克尔,M.瓦格纳,B. Schmidt和d-J。Slebos,并为研究对象本身可以在发现www.www.qdcxjkg.com/site/misc/statements.xhtml
临床试验
本研究注册于www.clinicaltrials.gov标识号NCT01101958。
- 收到了2012年1月25日。
- 公认2012年4月1日。
- ©2013人队















