文摘
这个多中心,蒙蔽,假对照研究进行评估支气管阀治疗的安全性和有效性使用双边上部叶治疗方法没有大叶性肺不张的目标。
上部叶主要严重肺气肿患者随机与支气管镜检查(n = 37)或没有(n = 36)三个月的蒙蔽IBV阀门阶段。积极响应器被定义为在一个≥4改善圣乔治呼吸问卷(SGRQ)和叶的体积变化以定量计算机断层扫描。
在3个月,有8例(24%)治疗组的积极反应与没有一个(0%),对照组(p = 0.002)。体积的同时,有一个重大转变从上部叶治疗组(意味着±sd-7.3±9.0%)摘要叶(6.7±14.5%),对照组用最小的变化(p < 0.05)。意味着SGRQ总分提高两组(治疗:-4.3±16.2;控制:-3.6±10.7)。过程和设备耐受良好,没有不良事件报道差异的治疗和控制。
治疗支气管阀门没有完成大叶性闭塞在上部叶是安全的,但在大多数患者无效。
慢性阻塞性肺疾病(COPD)是一种进步,衰弱、慢性呼吸道疾病,导致重大的发病率和死亡率1]。肺气肿,特点是实质破坏,影响估计全世界有1.8%的人口(2]。虽然一直在快速扩张我们对COPD发病机制的理解在过去20年,有一个明显缺乏治疗,可以修改疾病进展,减少死亡率。药理疗法可以有效的气道阻塞,但他们的行为更有限的肺气肿表型,气流限制的主要机制的弹性反冲的损失与困气和恶性通货膨胀3,4]。因此,对于晚期肺气肿患者最大化他们的医疗,几个选项可用来管理他们的严重症状。
在1990年代,严重肺气肿的治疗手术,如肺减容手术(LVRS)。随后,国家肺气肿治疗试验(净)的影响相比LVRS与医学治疗和显示重要的生存受益LVRS组(5),除了改善生活质量,生理学和运动能力之前显示(6,7]。然而,由于与LVRS相关的风险,大部分患者是没有资格6)或不愿接受LVRS,不超过300程序估计在美国每年被执行(8]。
支气管镜的方法治疗肺气肿单向支气管阀门已经发展为了实现类似于LVRS的好处,没有相关的风险(9,10]。双边支气管阀治疗早期数据显示患者的临床改善,没有大叶性肺不张的存在(11,12]。最近的数据显示了潜在的生存利益当单瓣产生大叶性肺不张(13]。已经发现支气管阀疗法的治疗效果的结果贡献至少三个作用机制:大叶性转变的通气和灌注治疗治疗肺部区域(14];减少动态恶性通货膨胀(11];和体积减少(9]。
IBV阀(蒸发蒸腾Inc .)、微软、佤邦、美国;图1)已成功地应用于91名患者在一个试点研究表明临床肺容积和健康状况的改善结果(15]。在这个试点研究,大叶性肺不张,气胸,与死亡相关的气胸。这里的欧洲研究报告是第一个失明,控制任何先进支气管阀治疗肺气肿的评价。对治疗的反应是基于复合终点的健康状况以圣乔治呼吸问卷(SGRQ) [16)和地区肺容积变化以定量衡量计算机断层扫描(CT) (14]。
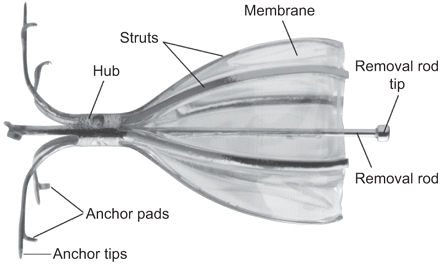
IBV单向阀的图(蒸发蒸腾Inc .)、微软,佤邦,美国),镍钛诺帧组成的聚合物膜覆盖有六个struts和五个锚,安全地进行靶向治疗气道壁的位置。
方法
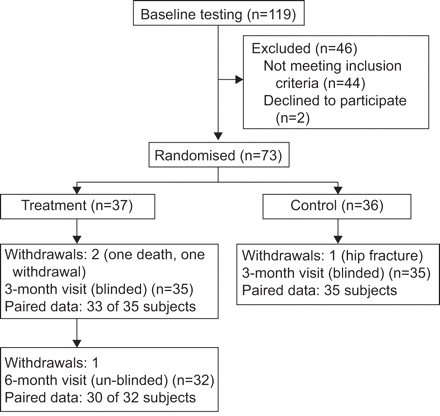
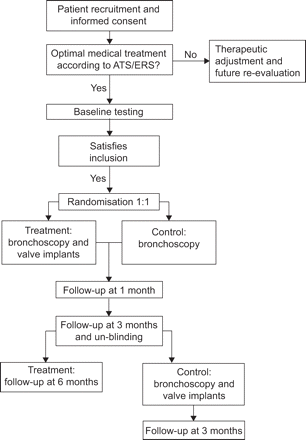
这是一个前瞻性,随机,多中心,单盲,假对照研究(clinicaltrials.gov标识符NCT00880724)。合格的受试者接受支气管镜检查和阀门位置(治疗组)或虚假的支气管镜检查(对照组)和3个月的随访。在3个月、治疗任务是un-blinded和主题阀治疗进行评估延长3个月。合格的受试者在对照组可以接受支气管阀门在un-blinded为时尚和,术后随访3个月。通过研究显示在主题流图2。
通过研究对象流。ATS:美国胸科学会;人:欧洲呼188bet官网地址吸学会。
晚期肺上叶主要肺气肿患者接受医疗评估,以确保遵守治疗和资格纳入和排除标准中详细的在线补充材料。肺康复并不是一个先决条件。这项研究是通过每一个伦理委员会根据当地法律法规。从每个主题得到书面知情同意。
支气管阀和程序
IBV阀是一种伞状,单向阀,限制气流进入目标航空公司远端阀门但是允许粘液和近端方向的空气流动,如果需要,可移动(图1)。
航空公司上层叶是使用校准测量的气球导管来确定适当的阀门通径(5、6或7毫米)。阀门被放置在气道导管交付通过一个灵活的支气管镜。每协议、随需应变的一段或子上叶和左侧上部叶的海豆芽段不治疗达到上部叶不完全阻塞,防止大叶性肺不张。un-treated对上部叶段由研究者决定基于CT肺气肿分布评估。
随机发生在深镇静和/或全身麻醉和支气管镜的检查的航空公司。受试者出院手续后的第二天,安排评估1和3个月后。
结果测量
这项研究结果测量是基于复合终点的SGRQ总分(应答定义为改变≥4分)(17)和肺容积的变化来衡量CT扫描(体积减少上部叶的补偿性摘要叶体积增加≥7.5%)。non-upper叶这个阈值增加从试验数据修正,使用阈值(10%14),基于分配方法。自本研究有一个对照组,认为如果容量阈值设置得太大,有风险,而对照组的患者有体积变化和/或变化由于改善临床管理,安慰剂效应或病理条件(例如肺炎),将被视为无不当。
其他评估包括:健康状况的措施(简式健康survey-36 [18医学研究委员会呼吸困难量表[]和修改19]),肺功能测试(在1 s (FEV用力呼气量1)、肺活量和残余体积),肺的一氧化碳扩散能力,6分钟步行试验(6 mwt)和动脉血液气体。不良事件监测整个研究分为预期或未预料到的。每个不良事件报告的调查员根据严重程度(严重,严重,中度或轻度)和与设备的关系(当然,也许,可能,而不是device-related)。
成像
使用多排CT扫描获得扫描仪在暂停了与标准化的灵感和参数在线补充材料(细节)。
肺容积的定量分析是英属哥伦比亚大学,温哥华,加拿大BC使用肺工作站软件2.0版本(IA维达诊断,爱荷华市,美国)。信息分析是详细的在网上登记。
统计分析
没有正式权力为本研究的样本量计算100名患者被选为了估计应答的差异率最高的标准误差10%。研究期间时颁发新加坡莱佛士学院集团与后,报名停止后勤原因,此时73名患者被录取。
连续测量组之间的比较通过t,配对和未配对的要求。比较的统计数据(如数量的主要结果反应或不良事件)都用确切概率法。测试都是双面的。被认为具有统计显著性p值< 0.05。
结果
支气管镜的过程
均值±sd阀门的数量放置在治疗组7.3±2。均值±sd治疗组的手术时间是62±17分钟,大约两倍的对照组,由于阀位置过程(表2)。没有差别的时间在医院或类型的不良事件与学习小组之间的过程,都是事先未预料到的事件和发病率低(表2)。
结果测量
这项研究结果测量显示高度的治疗和控制组织之间的显著差异。使用成对的数据(对象与CT和SGRQ结果在基线和随访期间),8例(24%)在治疗组33个科目超过了最低阈值改变CT肺容积和SGRQ总分,相比之下,没有一个35的受试者在对照组(p = 0.002) (表3)。使用所有数据,结果是相同的与八35(23%)反应的受试者在治疗组中,没有35的受试者在对照组(p = 0.005)。
成对数据的分析显示,在最后的三个月盲阶段,支气管阀治疗导致明显降低肺上叶卷,和相应增加摘要叶卷(上部叶:-7.3±9%(-251±277毫升);non-upper叶:6.7±14.5%(221±471毫升);n = 33)与对照组相比,观察肺容积最小的变化(表3)。类似肺容积的变化也观察到治疗组6个月(上部叶:-5.3±7.8%;non-upper叶:7.8±9.3%;n = 30)。
治疗和对照组显示改善SGRQ分数从基线(治疗:-4.3±16.2;控制:-3.6±10.7)(表3)。只有治疗组的均值变化超过4分的最小临床重要差异,但两组有一个宽的变化意味着分数,显示大的标准差。进一步改善SGRQ分数在6个月(平均从基线变化:-10.9±18.2;n = 30)。
慢性阻塞性肺病急性加重对SGRQ总分的影响
那些经验丰富的慢性阻塞性肺病急性加重的3个月期间盲目阶段研究日益恶化的SGRQ分数(意味着改变基线:+ 3.1±10)相比平均提高受试者没有慢性阻塞性肺病急性加重(-5.2±14.7)。然而,没有证据表明慢性阻塞性肺病耀斑的效应是不同的治疗组与对照组(p = 0.29)。
安全
在整个研究中,没有阀迁移或侵蚀的报道,也没有吐痰的阀门。出院后3个月期间盲目阶段的研究中,24例(33%)受试者报告说一个或多个不良事件,15名受试者在治疗组和对照组9个科目(表5)。没有区别对待之间的个别不良事件的发生率和控制组织,也没有肺不张的报告和/或气胸。所有不良事件归类为预期的和没有评估不良事件肯定阀相关治疗。
在三个月期间,蒙蔽了一个致命的事件被报道的主题有一个支气管阀治疗脑血管意外59天后,被评估为不相关的设备。超出3个月,两个致命的事件被报道:一个主题去世138天在翻转阀治疗后组,这是评估与设备无关;另一个死于呼吸衰竭阀后241天治疗,被评为可能与治疗有关。
讨论
这是第一次报告的蒙蔽,随机,对照研究评估的影响支气管阀治疗晚期肺气肿的治疗。两国上层叶治疗方法在这项研究中的应用是成功的因为高度可接受的安全结果加上积极的主要结果。本研究结论支持了早些时候失控和破盲研究表明支气管阀治疗肺气肿有可接受的安全性和有效性15,20.]。
综合本研究主要结果是基于CT肺容积和SGRQ总分,一个有意义的改善都是需要定义为一个响应者。造成这种复合终点反映了临床改善双边上部叶治疗方法产生体积变化没有大叶性肺不张。复合端点广泛应用于临床研究,特别是对医疗设备,在这项研究中,我们选择了一个新颖的测量肺体积变化加上验证的生活质量工具(SGRQ)指定的阈值。
早期的研究与支气管阀门旨在模拟的影响LVRS诱导大叶性肺不张,使用完整的阻塞所有航空公司在一个叶(9,10,21]。然而,在这些研究中,大叶性肺不张并不一致,实现,气胸的发生率较高,很可能由于有限inter-lobar抵押品通风。肺气肿减轻支气管阀试验的结果(通风)证明FEV温和改善1和锻炼宽容但恶化的一篇复合并发症率端点(21]。因此,优势和劣势的存在间接通风一直讨论(12,21,22),它的存在是与安全相关的结果及其缺乏最密切模仿LVRS和由此产生的功效产生大叶性肺不张。改进的三个机制描述这种疗法可能共同作用,导致这些患者的改善;然而,在缺乏大叶性肺不张的情况下,气流的重定向和肺容积的变化减少肺部的病变区域可能的机制。要考虑其他可能的机制是减少生理死腔(导致提高通风效率),或重定向气流减少肺部的病变区域由于减少膨胀在更高水平的通风(减少动态恶性通货膨胀)。
在没有大叶性肺不张的情况下,测量体积变化很小的静态措施相比整个肺;然而,这些卷可能代表一个大比例的每一次呼吸潮气量。之前的报告的作者推测,小体积变化产生的阀治疗可能产生重大影响,因为晚期肺气肿患者不能增加他们的潮汐卷在活动期间(12]。
健康状况评估结果显示改进SGRQ治疗和控制科目的分数。对照组的改进可能反映了安慰剂和学习效果,并同意结果发表在其他盲法随机研究的对照组23- - - - - -25]。研究影响可以被预期为受试者的临床试验的一部分,增加了关注和监控他们的疾病(霍桑效应)。此外,炫目的短时间内可能有安慰剂效应更加明显。本研究也提供了证据的深刻COPD急性加重对健康相关的生活质量的影响,说明了糟糕的SGRQ总得分在患者急性加重学习小组。
这项研究没有显示效果在大多数参数用于评估临床疾病严重程度的措施,包括肺功能测试和运动能力([表4])。FEV适度的改进1阀后疗法已被证明与大叶性肺不张,但没有临床意义在整个学习小组(9,10,21]。然而,其他研究已经表明,effort-dependent测试,如FEV1,可能不是正确的参数来评估改进这个治疗晚期肺气肿患者和不可逆的气道疾病(14,26,27]。关于运动能力,适度的改进已被证明与6 mwt结果与肺不张(10,21]。Hopkinson等。(11)也显示改善运动能力(周期持续时间)阀治疗后肺不张的缺席,这是与动态恶性通货膨胀在运动或提高效率减少呼吸。缺乏改善6 mwt在我们的研究中可能被解释,因为肺康复不是必需的(影响锻炼的结果)和许多受试者终末期疾病和严重退化。也有可能6 mwt相当迟钝改进局限于肺部,因为它可能不会改善支气管扩张剂治疗。在这方面,耐力测试或评估的日常活动与加速器可能发现一个好处。
设备和程序安全结果非常令人鼓舞在这项研究中,和有限的不良事件报告处理组与对照组相比毫不逊色。阀门的数量放置与节段数量的航空公司在上部叶和没有气道侵蚀、迁移或咳痰的阀门。此外,几乎所有的受试者出院后的第二天手术没有并发症,阀门的存在似乎并没有增加慢性阻塞性肺病急性加重的风险或肺炎。这些结果很重要,因为它们表明,该安全有效的微创方法与肺气肿和脆弱的老年人群中。
本研究具有以下限制。叶的卷的措施是使用自动化的软件,但在某些情况下,所需的分割CT评论者可视化编辑。手动编辑过程并不是盲目的,因为阀门CT图像上可见;然而,偏见在这个分析是最小化通过选择学术研究实验室与丰富的经验在这些评估和通过使用co-primary端点来确定反应者。盲目的持续时间很短(根据当地伦理委员会),更容易和更长的持续时间可能引起可判断的结果。例如,6个月的评估结果表明进一步改进的复合终点。阀门的位置是由协议,而不是为每个主题定制。可能与改善的理解这种技术和CT分析肺叶的分布的肺气肿的治疗可以定制特定的主题。另一个限制可能是小数量和多样化的组受试者参加本研究。最后,影响COPD恶化对短期结果和数据分析可能是另一个限制因素,如受试者仍exacerbation-free显示更大的改进比那些有经验的恶化。
总之,这个随机,盲法和虚假的procedure-controlled支气管阀疗法的研究表明,治疗的形态不完整的大叶性闭塞是安全的而不是有效的在大多数病人。少数病人(24%)复合成功准则。没有大叶性肺不张的和/或气胸,与类似的低水平的并发症和不良反应与对照组相比,受试者接受阀门。这些数据表明,更多的研究是必要的,以便更好地识别与治疗反应小组,评估其他支气管阀治疗方法,提高患者的选择标准实现更广泛的有效性。
确认
作者要感谢a Mugglin(明尼阿波利斯市明尼苏达大学的生物统计学,锰、美国)统计的支持,和承认的形式编辑支持援助发展中手稿初稿,装配表和数据,整理作者评论和周全,这是由k·霍林沃Livewire通信(英国杰拉德交叉)。
脚注
社论评论看1287页。
可以从本文的补充材料www.www.qdcxjkg.com
支持声明
资助这项研究,包括支气管供应阀门和编辑的支持,资金是由蒸发蒸腾Inc .(研究数量:cpr - 01576)。
临床试验
这项研究是在注册Clinicaltrials.gov标识号NCT00880724。
感兴趣的语句
诉Ninane感兴趣的语句,l . Seijo pw,琼斯,H.O. Coxson,南卡罗来纳州Springmeyer x冈萨雷斯,可以发现和研究本身www.www.qdcxjkg.com/site/misc/statements.xhtml
- 收到了2011年2月3日。
- 接受2012年3月20日。
- ©2012人队