介入肺脏学系列
j·p·詹森、m·诺彭和k·f·拉贝编辑
这个系列的第三个
胸腔镜并不是一项新技术;1910年,瑞典内科医生H.C. Jacobeus第一个进行胸腔镜检查,作为渗出性胸膜炎的诊断程序1.H.C. Jacobeus于1921年发表了第一批胸腔镜病例,描述了胸腔镜在诊断结核性和恶性积液中的价值。然而,在随后的几十年里,胸腔镜主要被用作结核病(TB)患者粘连松解术的治疗工具,以获得“治疗性”气胸。在胸腔镜作为结核病的治疗手段逐渐减少之后,欧洲大陆的一些中心继续使用胸腔镜作为其他疾病(如气胸和胸腔积液)的诊断和治疗工具。像Swierenga这样的先驱et al。2,勃兰特3.和Boutinet al。4在20世纪70年代的出版物中证实了它的价值。在英国和美国,胸腔镜并不是一种广泛的手术,而开胸手术是获得胸膜肺疾病诊断的首选手术。
大约在1990年,内镜吻合器、剪刀、抓取器和活检钳等仪器被开发出来,用于通过胸腔镜进行手术干预。内窥镜视频系统和仪器的发展导致(胸外科)外科医生广泛使用治疗性胸腔镜进行各种主要的胸外科手术(视频辅助胸外科手术;大桶)。然而,本文不讨论VATS本身,而是讨论由肺科医生进行了几十年,后来被称为“医学胸腔镜”的胸腔镜手术。
医学胸腔镜通常是在内窥镜检查室中使用非一次性仪器,在局部麻醉下进行的胸腔镜,通常用于诊断目的。相比之下,VATS被描述为在手术室进行的锁孔手术,在全身麻醉下,使用一次性器械进行单肺通气,通常用于治疗目的。然而,目前的作者不支持“医学胸腔镜”这一术语。胸腔镜始终是一种侵入性手术,在本文作者看来,“医学”一词是不恰当的。此外,在局部麻醉或全身麻醉下,肺科医生可以为诊断和治疗目的进行胸腔镜检查5- - - - - -8.
胸腔镜的适应症
胸腔镜既可以用于诊断,也可以用于治疗。胸腔镜诊断最常见的指征是胸腔积液。自发性气胸的胸腔镜检查可明确气胸的病因。治疗性胸腔镜最常见的指征是胸膜融合术(主要是化学疗法),以防止胸腔积液的复发。表1总结了胸腔镜诊断和治疗的指征⇓,并在当前的论文和本系列的其他综述文章中进行更详细的讨论。
胸腔镜设备
胸腔镜的标准设备包括套管针、闭孔器、光学望远镜、光源和活检钳(光学或非光学;图1⇓).
胸腔镜(套管针和望远镜)的最佳直径是7毫米,就像Boutin (Wolf Company, Knittlingen, Germany)开发的胸腔镜标准设备一样。外科医生经常使用较大的望远镜(直径10-12毫米)。这些尺寸需要谨慎和广泛应用局麻,因此不太适合在局麻下进行胸腔镜检查,因为在肋间隙操作这种尺寸的望远镜是痛苦的。可能有一个位置的设备较小的直径,所谓的微型胸腔镜(见替代设备部分)。5毫米光学活检钳提供足够大的活检;与3毫米钳相比,诊断优势尚未得到证实9.
胸腔镜的替代设备
胸腔镜使用了几种替代仪器。可弯曲支气管镜已用于胸腔镜检查10,11最近,一种专用的半刚性胸腔镜被开发出来12.与刚性仪器相比,柔性胸腔镜由于其灵活性,对工作端控制受限。活检尺寸小(2毫米),这可能会限制诊断率,特别是在间皮瘤的情况下。套管针的尺寸与刚性设备相同,这意味着患者在手术过程中的不适感并没有减少。柔性和半刚性设备的使用具有柔性仪器的缺点,包括:机动性降低,成本高,易损性强,消毒困难,活检体积小。柔性胸腔镜设备与刚性胸腔镜设备相比没有明显的优势。
最近,在局部麻醉下,微型胸腔镜被发展成为一种诊断胸腔镜的替代方法。小型胸腔镜设备由比标准设备尺寸更小的刚性设备组成。在最近的一项研究中,塔西et al。13局部麻醉下使用3mm胸腔镜进行胸腔镜诊断。该研究的诊断率为93%。詹森et al。14比较3mm和2mm的微型胸腔镜和7mm的标准胸腔镜。3-mm组的诊断率为100%,与7-mm组相同。使用2-mm组进行诊断性活检的成功率仅为40%。与标准设备相比,在使用小型胸腔镜进行活组织检查时,总是需要创建第二个入口。
胸腔镜技术
患者卧位,肺正常,仰卧位。关于病人体位的细节已经在一些出版物中详细描述4,15.最佳入境点取决于患者的疑似疾病;对于气胸,应选择较高的进入点(第三或第四肋间隙),因为这种疾病的大多数异常(泡和大疱)可在肺尖部发现,最好从较高的进入点观察。在疑似恶性肿瘤的情况下,首选较低的进入点(第六或第七肋间隙),因为大多数胸膜恶性肿瘤预计会在胸膜的较低区域发现16.最佳入针点位于腋中线,因为套管针在这一区域没有大肌肉可通过。
一些作者建议在胸腔镜检查的前几个小时甚至前一天出现气胸。这项技术可以减少肺周围的血流量,并可以防止引入胸腔镜器械后对肺的损害4.根据目前作者的经验,在不诱发气胸的情况下,直接将钝性套管针插入胸壁是安全有效的(图2⇓).偶尔,在胸膜粘连的情况下,套管针的引入会很麻烦。因此,套管针的引入必须缓慢而仔细地进行。穿过胸膜壁层后,当感觉阻力减少时,套管针的内部部分必须收回。
在进入点,垂直于皮肤,在皮肤,皮下,肋间肌和胸膜壁层注射15 - 30ml 1%利多卡因或美哌卡因。当同时进行重镇静时,使用15 mL利多卡因;30毫升常用于轻度镇静。添加肾上腺素可以减少肋间或胸膜血管的渗出血量,从而最大限度地减少血液对光学望远镜的污染4,17.
套管针穿过胸膜壁层并取出闭孔后,胸膜腔将暴露于大气压下。由于无阻力的弹性后坐力,肺将塌陷,导致反常呼吸。吸气时,上肺会塌陷,导致空气通过套管针进入。胸腔镜医生可以利用这种现象放大肺的塌陷,以提高胸膜间隙和肺表面的可视性。在吸气时,套管针是打开的,空气可以进入胸膜腔。自主呼吸患者可能由于呼吸反常和纵隔移位而导致气体交换障碍。因此,重要的是补充氧气,并保持程序简短和简单。
单与多个入境点
从患者的角度来看,胸腔镜的单切口技术是首选,特别是在局部麻醉的情况下。由于疼痛和缝合引起的不适仅限于1.5厘米的单个切口,这与胸管插入相同。大多数胸腔镜诊断病例可以通过单一的入口进行。在检查胸膜后,光学望远镜被光学活检钳所取代,由带有望远镜的钳组成,允许胸腔镜医生在直接视觉控制下进行活检。另一种选择是使用所谓的“手术胸腔镜”(“刺刀”胸腔镜;图3⇓),这样一来,只需一个入境口岸,就可以在目视控制下进行大型活组织检查。最近,在直接视觉控制下进行活检的小型胸腔镜已经开发出来(图4)⇓).
在双入口技术中,光学望远镜并没有被移除,而是在视觉控制下创建了第二个入口。活检钳通过第二个(较小的)套管针引入(图5)⇓).双切口技术的优点是在进行活检时可以更好地观察,并且可以通过电灼密封进行活检,这在进行肺胸膜活检时是有优势的。
胸腔镜麻醉
术前对患者的评估包括肺活量、心电图、血气分析和常规血液化学分析。
术前准备包括胸部物理治疗、支气管扩张剂、抗生素和皮质类固醇,以优化阻塞性肺病患者的肺功能。目前的药物治疗一般应继续。苯二氮平类药物通常用于产生抗焦虑和镇静作用。术前用药的作用尚未经过随机研究;一些作者常规服用0.4-0.8毫克阿托品南卡罗来纳州。手术前,预防血管迷走神经反应15,含或不含咪达唑仑(5毫克)4.在手术过程中使用增加剂量的麻醉药(吗啡或芬太尼)和苯二氮卓进行镇静。应该有拮抗吗啡和苯二氮卓的药物15.
病人应该做静脉插管。基础监护包括心电图和脉搏血氧测量,并给予患者补充氧气,维持血氧饱和度>90%。
国际标准化比值(INR)应<2.0,以确保在使用抗凝药物的患者中安全进行活检。使用阿司匹林可能会延长出血时间,但并不是做活组织检查的绝对禁忌症。
局部麻醉下胸腔镜的安全性和可行性
在外科文献中,胸腔镜手术通常是在全身麻醉和双腔插管下进行的18.然而,正如许多作者所证实的那样,大多数诊断程序可以在局部麻醉下进行4,6,19- - - - - -21.一些中心使用局部麻醉和“有意识镇静”。这个术语在文献中被广泛使用,指的是在手术过程中保持清醒或可唤醒的患者,同时给予轻度抗焦虑药和止痛药。
一些中心描述了局部麻醉和静脉镇静下的胸腔镜手术22,23;在这些研究中,镇静是通过静脉注射异丙酚和芬太尼获得的。在许多国家,这种技术需要麻醉师的长期协助。在本文中,局部麻醉下的胸腔镜被定义为没有麻醉师帮助或协助的手术。
在局部麻醉下进行胸腔镜的适当性的文献中没有共识18,19.考虑可能有助于选择最合适的胸腔镜麻醉技术包括以下几点。1)患者的精神状况,对任何医疗程序都有恐惧的,应给予全身麻醉。有学习困难的儿童和患者在任何情况下都应在全身麻醉下治疗。2)疑似胸腔镜时间及类型;当一个过程被怀疑是漫长或痛苦的,如。多室性脓胸,最好全身麻醉。可能疼痛的手术是那些有两个以上入境口岸的手术,或者是化学胸膜融合手术。虽然非常有效,但滑石粉敷布是很痛苦的,尤其是对年轻患者。在自发呼吸的病人中,可以用静脉注射异丙酚和吗啡进行无痛滑石粉敷布。
胸腔镜手术的全身麻醉
在外科文献中,全身麻醉被广泛用于胸腔镜手术。然而,对于一个入口点的简单诊断程序,几乎不需要全身麻醉和双腔插管。放置双腔气管管需要特殊的专业知识和设备来确认正确的位置,并且耗时和昂贵。因此,应权衡这些相对不利因素与促进肺部暴露的有利因素。
胸腔镜并发症
在涉及819例患者的4项研究中,未报告死亡病例11,20.,24,25.最严重的并发症为皮下肺气肿39例(5%);10例(1%)患者出现短暂性心血管并发症;脓胸(2例);发热(2例);出血过多(1例);空气栓塞(1例)。在适当选择的患者(见禁忌症部分),局部麻醉下胸腔镜是一个安全的程序。
胸腔镜的禁忌症
选择合适的胸腔镜患者可以避免大多数并发症。患有严重慢性阻塞性肺疾病并伴有呼吸功能不全、低氧血症(氧压<6.65 kPa)和高碳酸血症的患者,在不进一步恶化气体交换的情况下,将不能耐受气胸的诱导,因此不适合胸腔镜检查。当有对侧肺或胸膜受累时,胸腔镜是不可取的,除非采用全身麻醉和气管插管。心血管状况不稳定的患者不宜进行胸腔镜检查。任何有心血管病史的患者都应在胸腔镜检查前由心脏科医生进行评估。
咳嗽、发热、感染是胸腔镜检查的相对禁忌症。在安排手术前应考虑治疗,在胸腔镜检查前应纠正凝血缺陷。
胸腔镜将不可能的情况下,完全联合的内脏胸膜和胸膜壁。在胸膜粘连的情况下,可以通过扩展胸腔镜来创造一个胸膜空间26.然而,这项技术只能由有经验的胸腔镜医生进行。
严重肺纤维化患者应仔细考虑胸腔镜检查的必要性,因为在诱发气胸后,由于肺组织失去弹性,很难再扩张肺。出现蜂窝状的肺活检可导致肺渗漏时间延长和肺再扩张受损。对于包虫囊肿、动静脉畸形和其他高度血管化病变应避免肺活检。
胸腔镜在胸腔积液诊断中的地位
诊断性胸腔镜的主要目的是在不明原因的胸腔积液存在时获得特定的诊断,这几乎只发生在胸膜组织检查后获得结核或瘤变阳性结果时。应该考虑通过其他侵入性较小的手术而不是胸腔镜来达到这些特定诊断之一的可能性;胸膜穿刺或胸膜穿刺活检均可依赖。
诊断thoracocenthesis
胸穿刺被认为是几乎每一个不明原因的胸腔积液的第一步。胸膜液标本应常规进行总细胞计数和差异细胞计数,以及生化研究(包括总蛋白、乳酸脱氢酶(LDH)、葡萄糖、腺苷脱氨酶(ADA))。LDH在鉴别因利尿剂治疗导致总蛋白升高的经尿性积液时非常有用。胸膜液pH值的测定在处理肺旁性胸腔积液的算法中被普遍接受27对恶性胸腔积液的治疗也有帮助。然而,它的真正作用总是必须在患者的临床环境中考虑。渗出液的pH值为7.45 - 7.55(尿胸除外,pH值为酸性),但大多数渗出液的pH值在7.30 - 7.45之间。pH值<7.30与相对狭窄的疾病相关(脓胸、一些急性结核性积液、类风湿胸膜炎和非常严重的恶性积液)。恶性胸腔积液中同时出现低pH值和低葡萄糖与明显的胸膜增厚和胸膜间隙与体循环间转移的抑制有关28,29.胸膜液样品pH值的获取和处理方法与动脉血气分析相同。细胞学分析也应包括在初步检查。在一项前瞻性研究中,Collins和Sahn30.显示胸穿刺提供了92%患者积液分类的信息。然而,在该研究中,初次开胸后,只有18%的患者得到了明确的诊断,因此有必要进行其他诊断技术。
胸腔穿刺术在复杂的肺旁积液和某些特殊情况如乳糜胸的治疗中具有重要的价值。乳糜胸积液缩小了诊断的可能性,只有少数疾病,如淋巴瘤,淋巴管平滑肌瘤病和胸导管的创伤性破坏。结核性或恶性胸膜炎的胸腔液分析的结果值得更详细的讨论。
在第一次分析后,按照Light的标准将积液分为渗出性或渗出性31.如果没有得到明确的诊断,必须考虑以下几种选择。1)如果检测到漏出,并且有已知的潜在疾病,则不需要进一步检查。恶性肿瘤很少出现在介于渗出液和渗出液之间的积液中,特别是当已有疾病引起渗出液时32.此外,在某些癌性淋巴管炎病例中,恶性积液有时可暂时性地表现为渗出液33;这主要发生在非霍奇金淋巴瘤的胸膜受累和出现中央气道阻塞时。2)有渗出性积液时,强烈建议进行全身对比CT扫描;它对检测肿瘤性胸膜沉积有很大帮助34.
结核病的胸腔积液研究
虽然胸膜液在~ 100%的病例中具有渗出液的生化特征,但它通常富含蛋白质,以淋巴细胞为主,间皮细胞稀少(至少在积液变成亚急性或慢性时是这样);这些信息在临床实践中价值非常有限。在胸膜液中直接搜索分枝杆菌的产量是非常低的35,培养阳性率差异很大,这取决于特定地区结核病的流行程度和结核性脓胸的发病率36.
有一些可用的工具可以帮助管理怀疑患有胸膜结核的患者。
胸膜液ADA测定
这项检测在结核病流行率高的国家已被证明具有很大价值37但在低流行率国家很少使用38.ADA的问题在于其敏感性高于特异性,大多数假阳性结果发生在肿瘤(特别是间皮瘤和一些淋巴瘤)和脓胸和/或复杂的肺旁积液中39.一项排除脓胸的荟萃分析发现,ADA的联合敏感性和特异性分别为99%和93%40.然而,ADA测试在免疫功能低下的患者中似乎不太有用41.
胸膜液干扰素γ测定
该标记物似乎比ADA具有更好的操作特性。根据维莱纳的一项前瞻性研究et al。42在595例胸腔积液患者中,截点为3.7 IU·mL−1灵敏度为0.98,特异性为0.98。此外,患者的免疫状况似乎对结果影响很小或没有影响。
恶性胸腔积液中的胸水研究
胸膜液恶性肿瘤的某些诊断只能通过细胞学阳性得到,但其产量在不同系列之间差异很大,这取决于胸膜肿瘤负担和原发肿瘤的性质。和珊和古德的意见一致46本文作者发现,恶性胸腔积液和低pH值患者的细胞学阳性频率高于正常pH值患者。因此,在215例胸腔镜确诊的恶性胸腔积液中,pH值<7.30的患者细胞学阳性比例高达78%,而pH值>7.30的患者细胞学阳性比例仅为51%。这一发现与胸膜腔内肿瘤负荷增大有关47.不过,在一项元分析研究中,赫夫纳和他的同事48,49发现pH值对于胸膜固定术的结果和生存几乎没有价值,pH值的预测价值在处理转移性胸膜癌或间皮瘤时应用不同,因为间皮瘤通常具有较低的pH值,这是由明显的胸膜增厚引起的(图6⇓)50.
胸膜穿刺活检
目前大多数指南建议,当第一次细胞学检查为阴性的不明原因积液时,应加行活检55,56.经皮胸膜穿刺活检在这些情况下经常被建议57,58但随着近年来影像学技术的进步,一些作者更倾向于ct引导下的针活检,在超过三分之二的病例中,它可以取代盲针活检59.
经皮胸膜活检的目的是获得诊断,只有在组织学是至关重要的情况下,如结核性胸膜炎和恶性肿瘤。然而,与胸腔镜相比,它没有任何治疗意义,在这两种技术之间的选择必须基于可用性和患者的症状6.胸膜穿刺活检可以在门诊进行60,而胸腔镜则比较复杂,需要病人住院治疗。
所有可用的活检针在胸膜结核中比在恶性肿瘤中提供更好的产量,这是由于胸膜壁层不同程度的弥漫性累及。
结核性胸膜炎胸膜针活检
根据一项涉及254例患者的大型研究,79.8%的患者在胸膜活检组织样本中观察到干酪样肉芽肿,11.7%的患者在活检组织培养中观察到干酪样肉芽肿,剩余8.5%的患者在胸膜积液培养中观察到干酪样肉芽肿61.因此,活检标本的培养对胸膜结核针活检的高诊断率具有重要意义。
胸膜结核的胸膜活检标本的最佳数量是有争议的。根据Kirschet al。62,当取6个或6个以上的标本或至少2个标本含有胸膜组织时(并不总是获得胸膜组织),产量显著增加。
在直接比较研究中,狄肯et al。63发现在结核病高发地区,胸膜液ADA、淋巴细胞优势计数和闭式穿刺活检联合诊断未确诊的渗出性胸腔积液具有较高的准确性。
恶性积液胸膜穿刺活检
在恶性胸腔积液中,闭合性胸膜活检的敏感性低于细胞学,即使两者都是重复的64当针活检与胸腔镜比较时,最后一种技术的优越性是显而易见的。在一项涉及150例恶性胸腔积液患者的前瞻性研究中,Boutinet al。6536%的人发现艾布拉姆斯针活检呈阳性,而胸腔镜诊断为87%。在另一项前瞻性研究中,Loddenkemperet al。66在比较真切针活检和胸腔镜检查时,有相似的结果。
影像技术引导下经胸穿刺/活检
它可能指征于胸膜壁层明显增厚或超声或CT检查可见胸膜结节灶性区域。这是特别重要的,当胸腔镜可能是困难的,因为缺乏或没有胸膜液,这经常发生在恶性弥漫间皮瘤。然而,在这些情况下,获得胸膜组织进行诊断是至关重要的,使用切割(即。然后强烈推荐使用真切针67.
持续性胸腔积液准确诊断的要求
有时有人说,没有必要进行胸腔镜以获得正确的诊断,因为这种疾病是无法治愈的,预后很差。然而,哈里斯et al。18发现182例患者中155例(85%)的临床治疗受到胸腔镜的影响,其中98例(54%)有恶性疾病。胸腔镜检查结果导致治疗的重要变化。133例(73%)患者接受或推迟了进一步的手术或治疗,66例(36%)患者的后续治疗直接受到了胸腔镜的影响,其中36例接受了后续化疗,10例接受了放疗。
如果还存在胸膜积液,胸腔镜是区分可切除和不可切除癌症的首选程序,因为在胸膜转移的情况下,疾病转移到IIIB阶段,预后为IV期。针对转移性肺癌的专用化疗的发展需要特定的诊断,这并不总是能从胸膜液的细胞学分析中得到。胸膜组织样本是确认恶性间皮瘤诊断所必需的与其他恶性肿瘤在很多情况下。细胞学分析在间皮瘤的诊断率仅为30%。在组织学证实的间皮瘤中,患者有权在几个国家向前雇主要求经济赔偿。
非特异性胸膜炎一定要做胸腔镜检查吗?
胸腔镜的替代方法是观望。胸膜炎的其他原因,如肺栓塞和腹腔内原因,应重新考虑,如果有必要,应排除。如果临床医生希望检查结果能改变患者的治疗,或者患者坚持明确潜在疾病的定义,那么下一步应该进行胸腔镜检查。根据目前作者的经验,许多患者更愿意通过局部麻醉下的内窥镜手术来了解诊断,特别是如果恶性疾病可能是病因,这种手术耐受性良好,并发症发生率与闭式胸膜活检相似。在哈里斯的研究中et al。18在85%的患者中,胸腔镜直接影响患者的管理。在LDH升高、淋巴细胞增多、淋巴细胞性和出血性积液合并的情况下,胸膜液分析提示恶性肿瘤或结核性胸膜炎18或者胸腔积液超过半个半胸25.在细胞学阴性和结核病检测阴性的情况下(培养,ADA,干扰素-γ, PCR),胸腔镜是必要的。
如果有症状的患者有大量渗出性胸膜液,胸腔镜可被认为是治疗性胸穿刺的替代方法,因为诊断程序(胸膜活检)和治疗程序(胸腔积液引流,胸膜固定术)可以在同一时段进行。
胸腔镜在胸腔积液治疗中的地位
除了诊断作用外,胸腔镜在某些治疗情况下是有用的,特别是预防复发性胸膜炎。主要指征为复发性恶性胸腔积液。
事实上,临床上常见的胸腔渗出液中有50%是恶性的。虽然这些患者大多病情晚期,预后较差,但其中一些患者的生存期可能相对较长。因此,为了减轻症状,特定的治疗是合理的。然而,只有少数恶性胸腔积液患者受益于适当的全身治疗。因此,肺科医生必须治疗这些慢性胸腔积液,因为它们复发迅速,并使患者致残。
恶性胸腔积液(MPE)患者大多有症状,生活质量受到影响。主诉通常是呼吸困难、咳嗽和胸痛,治疗的重点是缓解这些症状,考虑到肿瘤对化疗通常没有反应。适当的引流,包括或不包括胸膜联合,对于这样的患者是必须的,有几种方法可以提供姑息治疗。
治疗胸腔穿刺术
胸腔穿刺术是治疗恶性胸腔积液患者呼吸困难的第一步,目的是确定对呼吸困难的影响以及复发的程度和率。它是疾病晚期、性能状况不佳和预期生存期差的患者的首选治疗方法。虽然低pH值对MPE的管理有争议48,49,对转移性癌相关的MPE有帮助50,68.那些不适合做胸膜融合术的病人可以通过门诊胸腔治疗,而不是住院治疗。
技术上,建议术中监测胸腔积液压力;如果胸膜内压不小于−15 - 20cmh2O,那么液体的排出与不良事件无关69,70.然而,在没有胸压监测的情况下,在临床实践中,如果患者没有出现咳嗽、呼吸困难或疼痛,去除最多1500 mL的液体通常是安全的。在胸腔穿刺术前需要仔细分析胸片。在胸片显示对侧纵隔移位的情况下,一次取出数升通常是安全的55.同侧纵隔移位(或无控制侧纵隔移位)可预测胸膜内压潜在的显著降低,因此只需取出少量积液。然而,这些病例通常有肺不张或肺卡阻,开胸术不太可能缓解呼吸困难。胸腔穿刺术后肺再扩张失败,胸膜内压下降< - 20cmh可提示肺被困2O除液后71,负胸压19 cmH2O时去除500ml液体72.胸膜pH值极低(<7.20)常与肺淤积有关60但在这些患者中,有时可以成功地实现胸膜固定术73.
经胸腔穿刺术呼吸困难缓解后积液迅速复发是进一步治疗的标志。确实,当经常重复胸腔穿刺术时,所产生的不适以及离子、液体和蛋白质的消耗会导致患者总体状况的恶化,必须考虑其他选择。
胸管引流和胸膜固定术
选择性良性胸腔积液,以及复发性症状性恶性胸腔积液,可考虑采用胸管插入加硬化剂(胸管定向胸膜融合术)。最近发表了插入胸腔引流的指南,包括培训、引流前风险评估、设备、预用药、引流系统的技术和管理74.
胸管引导的胸膜融合术是治疗复发性胸腔积液的一种选择,但选择胸管引导的化学胸膜融合术还是胸腔镜通常取决于当地的专业知识和胸腔镜的可用性。
这通常是由大内径管完成的,但使用小内径管(8-14 F)也获得了类似的结果。55.在清除积液和肺再扩张,并给予硬化前麻醉和/或镇静后,注入用50-100 mL无菌生理盐水稀释的硬化剂,并夹紧导管约1小时。不需要病人旋转75.然后将胸管连接到胸膜引流装置,轻柔地抽吸(<50厘米吸水),直到24小时胸管输出量<150毫升55.然而,关于每天的胸输出量还没有共识。在一项研究中,在胸膜固定术后2小时取出引流管获得了满意的结果76.在另一项研究中,排水管在胸膜固定术后的第二天早上被移除77.
在现有的硬化剂中,滑石粉(特别是通过胸腔镜应用时,即。“滑石粉敷”)是治疗复发性恶性胸腔积液最具成本效益的硬化剂78.
尽管滑石粉浆胸腔固定术是一种广泛报道的将滑石粉注入胸腔用于恶性胸腔积液姑息治疗的方法,但滑石粉浆的制备和滑石粉浆的过程并不是很明确(不同体积的生理盐水,不同数量的滑石粉,不同的胸管尺寸,不同的夹胸管时间,解夹胸管后的吸力水平,胸管取出的参数,等)。使用这一程序的基本原理是基于盲床边技术的简单性,同时也缺乏具有胸腔镜经验的肺科医生。此外,对于病情严重、表现不佳或对侧胸膜受累的患者,也可采用这种方法。然而,滑石粉浆不能使滑石粉均匀地分布在胸膜表面。事实上,大部分滑石粉最终会在排气管打开后,用盐水溶液通过胸管排出(F. Rodriguez-Panadero,个人观察;图7⇓).一项对狗的实验研究表明,胸膜的纤维化和炎症主要发生在重力依赖区域,与滑石粉包裹手术相比,这种技术很少发生肺到肋粘连79.然而,另一项猪模型实验研究表明滑石粉浆和滑石粉充气胸膜固定术之间没有区别80一项在小队列中进行的临床研究也是如此81.此外,在一项人类随机研究中,Mañeset al。82结果表明,滑石粉浆的复发率高于敷料。进一步的临床研究是必要的。
留置胸膜导管
在恶性胸腔积液的情况下放置留置胸膜导管可以提供一种家庭管理方法,这与晚期恶性肿瘤患者相关。该手术可在~ 50%的病例中实现胸膜固定术,与放置胸管或胸腔镜滑石粉敷术相比,侵入性更小83.
除了胸膜导管的物理刺激刺激炎症反应外,提出的无硬化剂获得胸膜固定术的机制是:1)每天和持续的内脏胸膜和壁层胸膜的平行;2)去除干扰这一对等关系的因素;3)炎症介质的释放。这种手术的并发症,通常是在支气管镜检查组在局部麻醉和清醒镇静下进行的,是最小的。局部蜂窝组织炎,细菌重复感染和切口肿瘤生长发生在少数患者,可以保守管理。然而,考虑到胸腔镜滑石粉积液成功率高,并发症发生率低,留置胸膜导管在自由流动积液情况下的地位值得怀疑84.未来关于留置导管合并导尿管导向胸膜固定术的研究可能会增加这一选择的成功率。相反,对昂贵用品的需求可能会缓和这种门诊胸膜联合治疗的使用85.
在不具备胸腔镜设备的机构中,放置留置胸膜导管显然适合于胸膜融合术失败的情况,这种情况通常发生在尝试胸膜融合术后不久,原因是技术不佳或患者选择不当(即。肺阻塞或主支气管阻塞的患者)。在这些病例中,放置永久性胸膜导管是一种方便、有效的替代方法,放置导管后症状缓解良好,且很少出现重大并发症86.
手术治疗
对于姑息性手术,通常认为开胸和肺剥脱术涉及重大手术,发病率和死亡率非常高,特别是在其他选择失败后87.然而,侵入性较低的手术,如胸腔镜入路和部分胸壁切除术,已显示出对高选择性患者的MPE管理的有效性88,89.
如今,最初用于乳糜胸等良性持续性胸腔积液的胸膜-腹膜分流术为MPE的治疗提供了一种有效和持久的解决方案,发病率和死亡率最低(主要是分流阻塞和感染)。90,91.其他方法失败,肺被困,合理的生存期望,以及患者或家属对泵的管理教育是确定胸膜分流手术适应症的先决条件。禁忌症主要有胸膜腔或腹膜感染、败血症、充血性心力衰竭、腹部手术史等92.
胸腔镜滑石粉垫
尽管文献中缺乏对特定化学制剂疗效的充分评估,但滑石粉治疗复发性胸腔积液的>成功率为90%,优于其他制剂93.滑石粉是一种廉价和高效的硬化剂时,给予胸膜内联合。然而,由于胸膜内注射后颗粒的全身分布,无石棉滑石粉在诱导呼吸衰竭中的可能作用引起了争议94,95.目前尚不清楚,到目前为止的管理方法(浆与在呼吸衰竭的发展中起主要作用;这个问题还需要进一步的实验研究来回答。然而,最近的出版物指出了滑石粉的质量和滑石粉颗粒的大小在胸膜联合安全性中的重要性96- - - - - -99.
滑石粉胸膜融合术可在自觉镇静的局部麻醉或全身麻醉下通过胸腔镜进行。这种手术通常在有自主呼吸的病人身上进行84.为了实现良好的胸膜固定术和避免并发症,应考虑到几个技术细节。在注入滑石粉前应清除所有胸腔积液。在胸腔镜检查中,液体排出很容易在目视控制下完成,因为空气进入胸膜腔而不需要充气。这维持了压力平衡。肺完全塌陷可使胸膜腔清晰可见,并可仔细分析脏胸膜和胸膜壁层;它还允许有机会对可疑病变进行活检,并在手术结束时,允许在干燥组织上广泛分布滑石粉。对于MPE患者,通常建议使用<5 g无菌、无石棉、校准滑石粉以获得联合。胸腔镜允许在滑石粉充气后在手术结束时重复胸膜检查,以确保滑石粉分布在胸膜表面。在宏观上或组织学上有恶性肿瘤证据且患者不适合胸腔内治疗试验的情况下,可以立即进行滑石粉敷袋。 The safety and quality of such talc pleurodesis depends on the type of talc used96,以及引流技术和行胸膜固定术的时间84.根据马赛学派,胸管必须尽可能低地插入胸腔,向后指向肋椎沟,并尽可能靠近顶端,以便最佳地排出残余液体。然而,这一观察结果并没有经过对照研究,也没有得到本文所有作者的支持,他们认为将引流管置于尾侧会更有效地清除任何复发性胸腔积液。
等待胸膜融合术对患者是有害的,因为随着时间的推移,肺脏胸膜壁结节和/或癌变增厚会阻止肺与胸壁的粘连,这是成功的胸膜融合术的先决条件。因此,恶性胸腔积液患者如果满足以下条件,可以进行胸腔镜和滑石粉胸膜固定术:1)无法或无法进行特定治疗;2)大容量胸腔穿刺术后呼吸困难好转,随后胸腔积液快速复发;(3)既往胸腔镜检查、CT对比或胸膜内压测量显示无肺嵌套。
胸腔镜滑石粉敷袋是治疗复发性恶性胸腔积液的一种安全有效的方法。通过在内窥镜检查室而不是手术室进行医学胸腔镜检查,可以降低手术费用。尽管这种技术程序会产生费用,但它必须是患有这种致残疾病的患者的首选治疗方法One hundred..
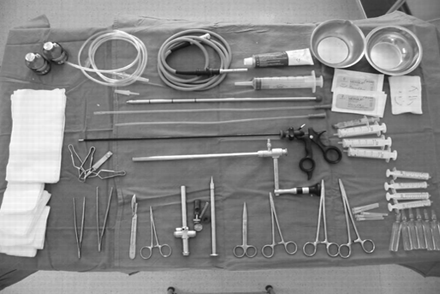
胸膜积液胸腔镜检查的标准设备。
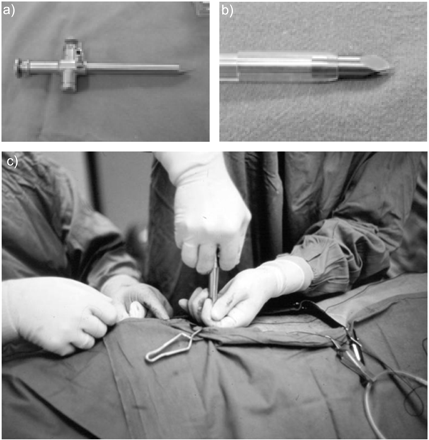
a)胸腔镜首选锥尖套管针。b)三角形尖端可引起肋间血管损伤。c)在胸膜腔内置入套管针。当用左手作为“刹车”时,必须小心控制施加的压力。
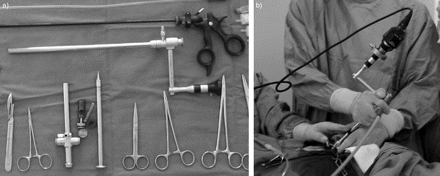
“刺刀”胸腔镜(a)和正在使用的胸腔镜(b),允许在一个入境口岸进行大型活组织检查。

活检钳结合小范围的单入口胸腔镜。

复式胸腔镜。光学工具通过5毫米套管针(上部工具)引入。第二个套管针(较低的工具),比另一个更窄,用于活检。
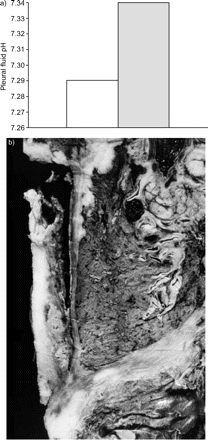
a)间皮瘤(□)和癌(░)胸膜的pH值。b)间皮瘤可见明显胸膜增厚(取自Romero)et al。50).
滑石粉糊(a)与滑石粉浆料(b).滑石粉不溶于水,当作为浆料悬浮液应用时,在胸膜腔内分布不均匀,而滑石粉浆料则在胸膜腔内喷射干滑石粉。此外,部分滑石粉以浆液形式注入时,将吸力施加到胸管(c)。在显微镜偏振光下,滑石粉在图片中央呈现为明亮的一团。
致谢
作者要感谢G. Collier (Cardiff, UK)在英语语言方面的帮助。
脚注
本系列以前的文章:第1篇:Bolliger CT, Sutedja TG, Strausz J和Freitag L.立即生效的治疗性支气管镜:激光,电灼,氩等离子凝固和支架。呼吸呼吸J2006;27日:1258 - 1271。2号:Vergnon J-M, Huber RM, Moghissi K.冷冻疗法、近距离放疗和光动力疗法在肺癌支气管镜治疗中的地位。呼吸呼吸J2006;28日:200 - 218。
- 收到了2006年1月30日
- 接受二零零六年五月三日。
- ©ERS期刊有限公司

















