文摘
负压通风(NPV)是主要的辅助通风方式急性呼吸衰竭患者,直到1950年代,哥本哈根脊髓灰质炎流行时,因为没有足够的设备,它是必要的通风病人不断地用手通过气管内管。此后,正压通风是很常用的。因为它也观察到,可以治疗阻塞性睡眠呼吸暂停患者无创正压通过鼻罩,无创正压通气(NPPV)已成为使用最广泛的非侵入式的通风方式。
然而,NPV仍在某些患者的治疗作用。特别是,它已被用于严重呼吸性酸中毒患者效果好或受损的意识水平,患者到目前为止都被排除在NPPV前瞻性对照试验。NPV可用于那些不能容忍一个面膜,因为面部畸形,幽闭恐怖症或过度气道分泌物。
NPV也被成功地用于小孩,和有利影响心肺循环也许某一特定优势的孩子发生复杂心脏修复手术。
本文分为两个部分:首先是关心使用负压通风在短期内,第二个长期使用。
完成通风、压差必须开发phasically整个肺。这种差异可以产生的负压胸腔的空间,通过正压应用于气道开放,或两者的结合。负压通风(NPV)可以被定义为一种通风的表面暴露于负压胸腔(即。负压)灵感(图。1⇓)。这种负压导致胸扩张和服务员胸膜和肺泡压力下降,从而创建一个压力梯度空气从气道开放进入肺泡。当胸腔周围的压力增加,成为大气(或大于大气),过期发生被动由于肺的弹性反冲和胸壁。
记住,NPV是相关的历史上发挥了关键作用对呼吸衰竭患者通气支持。通过引入无创正压通气(NPPV)及其广泛的成功,NPV的作用已经受到了质疑。1996年,一个全面审查检查关于这个主题的文献发表1。NPV没有相同的随机对照试验的数据来支持它的使用在acute-on-chronic呼吸衰竭,但已经有七个不受控制的研究2- - - - - -8和控制的两个案例研究9,10。的研究经常被大量的病人,最近,两个随机对照试验的初步结果比较NPV与侵入性机械通气和面具通风在抽象形式已报告11,12。
本文将重点讨论NPV的临床应用急性和慢性呼吸衰竭患者。NPV的适应症、禁忌症和副作用,护理的病人在NPV,和外部高频通气也报道。
急性呼吸衰竭
慢性阻塞性肺疾病
蒙特塞拉特et al。4评估NPV的雨披包装的急性影响连续20慢性阻塞性肺病(COPD)患者在急性呼吸衰竭(ARF)由于支气管感染。动脉血气紧张和最大吸气压力(MIP)测量之前和之后6 h (NPV或常规治疗,在随机顺序连续2天。蒙特塞拉特et al。4报道称,NPV增加MIP和动脉血液中二氧化碳张力降低(P,有限公司2)。没有对动脉血液中氧含量的影响(P啊,一个2)。没有观察到这些参数的变化与常规治疗。尽管所有患者完成了研究,六个不符合NPV和这些患者没有显示改善MIP和P,有限公司2这是出现在那些被成功治愈4。
Sauretet al。5研究了17个严重慢性阻塞性肺病患者(在一秒钟用力呼气量0.60±0.15 L)在急性hypercapnic呼吸衰竭并发支气管感染。所有患者接受了NPV与氧气治疗6 h 1天。氧气是管理使用文丘里面具(三叉戟医疗国际、丹麦),与吸入的氧气分数(F阿,我2开始治疗)的24%,28%在第一个小时,30%之后直到NPV的6小时内完成。显著改善动脉血液气体和pH值在NPV。相同的F阿,我2在自主呼吸的24% 1 h NPV结束后,产生一个更好的氧化程度相比,观察到基线(P啊,一个27.09±0.8与6.28±0.4 kPa (53.3±6与47.2±3毫米汞柱),而改善P,有限公司2和获得的pH值在NPV保持不变。所有患者明显改善呼吸困难,都符合通风机;没有一个有经验的肌肉骨骼疼痛或其他并发症。Sauretet al。5得出结论,NPV允许增加氧气流hypercapnic严重呼吸衰竭患者由于先进的慢性阻塞性肺病,和,在某些情况下,阻止更激进的通气支持的必要性。然而,在缺乏控制数据的情况下,可以用这个观察,因为它可能只是反映了经济复苏的自然历史急性恶化。
最近,它已被证明,协助NPV,提供了一个基于微处理器的铁肺热敏电阻引起的能力,能够改善通气模式和动脉血液气体和卸载的慢性阻塞性肺病急性加重患者的吸气肌肉(图1)13,14。虽然短期生理变量的变化可能是重要的,非常不寻常的这种变化与不改变病人的结果。然而,在许多大型控制研究使用NPV已被证明导致类似的结果使用侵入式通风。
接受研究的560名患者中,有475人慢性阻塞性肺病的恶化,NPV使用铁肺被成功应用在ARF的一集2。有一个显著的改善气体交换和博士COPD患者的总死亡率10.5%相媲美,在最近的一项研究中报道3,回顾性分析16岁的活动在一个呼吸重症监护室(RICU)。1975 - 1991年期间,2564名ARF患者与限制性胸疾病与慢性阻塞性肺病(2011和553)治疗与NPV提供的铁肺。住院死亡率为9.9%的集团作为一个整体和10%和8.9%为COPD患者和限制性胸疾病,分别。RICU中停留的平均时间是10.5±9.5天3。
净现值,作为一线治疗ARF患者严重的慢性阻塞性肺病,也已被证明能够被关联到一个良好的长期的预后6。结果105名慢性阻塞性肺病慢性呼吸衰竭患者,承认一个RICU因为论坛从1976年到1980年,回顾性评价。所有的受试者都接受NPV的铁肺。ARF被定义为急性恶化的慢性疾病,特征是呼吸困难的增加在休息,右心衰的迹象(脚踝水肿),严重低氧血(P啊,一个2< 6.65 kPa(50毫米汞柱),血碳酸过多症(P,有限公司2> 6.65 kPa(50毫米汞柱),pH值< 7.3。ARF的主要原因是急性加重慢性疾病(55%),支气管肺炎(40%)。12个病人在住院期间死亡,而93人成功断奶,包括在后续持续5年。6个病人出院后。所有复发在后续治疗ARF的NPV。1和5岁后的存活率分别为82%和37%,分别6。在这项研究中观察到的生存比先前报道在慢性阻塞性肺病患者ARF提交常规机械通气15。
与先前的研究虽然比较可以接受的偏见(病人的选择的差异,药物治疗和监测应用的程度),这些数据表明,在慢性阻塞性肺病患者治疗ARF NPV可能改善生存。近年来,NPPV已成功用于治疗慢性阻塞性肺病ARF患者。然而,有人建议,仔细选择是强制性的,昏迷的患者可能是一个禁忌16,17。回顾和不受控制的研究8旨在评估NPV铁肺提供的是否可以成功地用于患者缺氧hypercapnic昏迷(HHC)。共有1430名患者的ARF承认RICU,一系列的连续150年该病患者入院时进行回顾性分析。慢性阻塞性肺病是最常见的潜在疾病(79%)。入院时严重低氧血(P啊,一个25.8±3.0 kPa)和血碳酸过多症(P,有限公司2pH值14.9±2.8 kPa)与酸中毒(7.13±0.13),格拉斯哥昏迷评分范围3 - 8和平均急性生理和慢性健康评估(APACHE) II评分为31.6±5.3。所有患者接受间歇性NPV的铁肺。研究终点是基于二分的治疗失败(定义为死亡或需要气管插管)与治疗成功。150年的治疗失败率45(30%)和观察到的死亡率是24与67.5%的预测死亡率,根据APACHEⅱ评分。9例(6%)需要插管由于缺乏控制气道。通风的总持续时间的中位数27 h每个病人(范围2 - 274)。105国集团(70%)成功案例恢复意识后的中值4 h(范围1 - 90)的连续通风和12.1±9.0天后出院8。该研究的数据8表明,在与acute-on-chronic呼吸衰竭患者人群和hypoxic-hypercapnic昏迷,通风与铁肺导致成功率很高。然而,所有回顾性的研究典型的局限性和不受控制的研究中,结果需要正式证实了控制的前瞻性研究。
1998年,柯拉等。9发表第一个对照研究相比,正式NPV和传统侵入性机械通气(IMV)治疗ARF的慢性阻塞性肺病患者。本回顾性病例对照研究的目的是评估NPV的有效性与IMV治疗ARF的COPD患者承认一个RICU和四个一般重症监护病房(icu)。七十六连续ARF患者承认,在1994年,经历了NPV (A组)或IMV (B组)。患者根据年龄、匹配性,导致触发ARF, APACHE II评分,pH值P,有限公司2在入学。这项研究的主要终点是两组住院死亡和需要气管插管病人在a组次级终点是长度和机械通气并发症和住院时间9。总共有26对提交进行分析。匹配的有效性为95.5%。死亡率是23.1%,A组和B组的26.9% (p =无意义的);两个病人需要气管插管和一组随后死亡。通风在幸存者的持续时间显著低于A组较B组中位数为22.5 h(范围2 - 114)与96 h(范围12 - 336)(p = 0.0009),而两组住院时间是相似的中值为a组12天(范围2-47)与12天(范围3-43)(p =无意义的)组B没有并发症观察而四组病人在B组发达的感染性并发症。这些结果表明,NPV IMV一样有效治疗ARF COPD患者,并与较短的通风时间和住院时间与IMV相似9。
到目前为止还没有比较NPPV和IMV插管病人认为需要被排除在随机控制试验。然而,拉的研究et al。9表明NPV,由铁肺,可以有效的患者严重急性hypercapnic恶化,扩大无创性通气技术的领域。这是最近证实了前瞻性随机对照研究的初步结果报告以抽象的形式11。NPV的有效性和IMV慢性阻塞性肺病严重ARF患者评估在44个病人(IMV 22随机净现值和22)。治疗失败定义为需要气管插管对NPV和死亡率,和死亡率IMV独自上路。治疗失败的速度在两组相似,而机械通气时间和住院时间显著降低在NPV比IMV组。
之间的直接比较两种无创性通气技术治疗慢性阻塞性肺病患者ARF最近报道的回顾性病例对照研究,包括四个呼吸中间icu10。本研究的目的是调查是否有差异的结果和并发症,可能与不同的通气治疗工作。共有393名慢性阻塞性肺病患者的住院,1996年53双治疗铁肺(NPV组)和NPPV (NPPV组)。两组匹配根据年龄(70.3±7.1与70.3±6.9岁)、性别、引起的ARF, APACHE II评分(22.4±5.3与pH值22.1±4.6),(7.26±0.05与7.27±0.04)P,有限公司2(88.1±11.5与85.1±13.5 mmHg)录取。匹配的有效性为98.4%。NPV组五个病人(9.4%)和七NPPV集团(13.2%)需要气管插管。治疗失败(死亡和/或需要气管插管)NPV组20.7%和24.5% NPPV组(p = ns)。机械通气的时间(29.6±28.6与62.3±35.7 h)和住院时间(10.4±4.3与15±5.2)35整合中幸存的对NPV组明显低于NPPV组(分别为p = 0.001, p = 0.001)。这些数据表明,通气技术都是同样有效的避免在慢性阻塞性肺病ARF患者气管插管和死亡。这些发现证实了最近的前瞻性随机对照研究的初步结果报告以抽象的形式12。为了比较NPV的有效性和NPPV作为一线治疗慢性阻塞性肺病ARF患者,并评估NPV的救援力量在预防气管插管和NPPV作为二线治疗的失败NPPV或NPV,进行了随机多中心前瞻性试验73例(39分配给NPPV NPV和34)。成功的速度是相似的两种技术。失败的第一个通气治疗、气管插管术避免了在64.3%的情况下,当一个人的两种技术被用来拯救其他的。医院的死亡率和住院NPV和NPPV组相似。本研究的数据表明,NPV一样有效NPPV治疗慢性阻塞性肺病的患者在ARF,气管插管术可以避免高百分比的情况下,如果将两种技术结合在一起。
神经肌肉疾病
只有少数不受控制的研究调查的影响NPV治疗ARF患者神经肌肉在过去的二十年。在这些研究中,铁肺提供的NPV18- - - - - -21或pneumowrap22成功地避免气管插管和在促进断奶过程从IMV一小群病人。Shneerson18建议对神经肌肉疾病,胸部壳或包装风格通风机可能足以克服ARF对一些病人来说,但对许多可能需要更有效的坦克通风机。
回顾性研究,目前的作者称净现值的影响治疗15 ARF患者神经肌肉承认一个RICU从1980 - 198523。他们的诊断如下:肌萎缩性脊髓侧索硬化症(46.7%)、肌肉萎缩症(33.3%)、重症肌无力(13.3%)和多发性硬化症(6.7%)。ARF的最常见的原因在这些患者感染上或下呼吸道和心脏衰竭。所有患者入院时表现出严重的低氧血(P啊,一个25±1.6 kPa(37.6±12.4毫米汞柱))和血碳酸过多症(P,有限公司211.7±2.7 kPa(88.2 + 20.4毫米汞柱)),与无报酬的呼吸性酸中毒(pH值7.25±0.08)。格拉斯哥昏迷评分的平均值为10.7±3.6,3日- 15日。五个病人(33.3%)在hypoxic-hypercapnic昏迷(格拉斯哥评分6.4±2.1),又用了5个(33.3%)减轻(格拉斯哥评分:11.8 + 0.4)。所有患者由NPV提供通过一个铁肺。鼻胃管被减轻,昏迷患者支气管愿望的风险降到最低。防止上呼吸道梗阻舌头收回,插入一个口咽通气,直到意识恢复。15个患者的治疗是成功的12个(80%)。有三个治疗失败:一个病人死了,两个必需的插管。气管插管的病人在使用侵入性通气支持随后死亡23。
评估NPV的功效和NPPV治疗ARF患者的神经肌肉疾病,65名患者的结果连续承认两个RICUs回顾性分析1995年至1998年24。30例患者接受净现值(NPV集团)和35 NPPV (NPPV组)。死亡率没有显著差异(37 23% NPV和NPPV组,分别)和需要气管插管(NPV和NPPV组,17岁,14%)分别在两组之间,虽然承认NPV组较低的pH值,格拉斯哥昏迷评分和P啊,一个2和一个APACHEⅱ评分和年龄高于NPPV组。这些数据支持使用NPV和NPPV治疗ARF患者的神经肌肉疾病。
虽然这些报告表明,NPV提供的铁肺可以有效治疗ARF患者的神经肌肉疾病,许多重要的问题仍未得到解答。前瞻性控制研究需要确认的结果不受控制的报告20.- - - - - -24和澄清的无创性通气支持的影响技术对死亡率和住院时间的神经肌肉疾病患者发展论坛。
儿科疾病
在1970年代,一些不受控制的25- - - - - -27和控制28,29日研究表明,NPV是有效管理的新生儿呼吸窘迫综合征。1989年,塞缪尔和索思豪尔30.报道说,在一个不受控制的临床试验,88年净现值的影响婴幼儿(年龄范围大致1第二天)呼吸衰竭主要是由于支气管肺的发育不良和新生儿窘迫综合征。2 h与NPV通气治疗后,F阿,我2在75年减少病人(85.2%)和进一步降低F阿,我2于74年取得了病人后48 h。年初的40例气管插管治疗,28日成功拔管的帮助下负extrathoracic压力和24幸存了下来。没有潜在的并发症,如液体潴留,胸廓内的空气泄漏,gastro-oesophageal回流与愿望或脖子酸痛,据报道。上呼吸道梗阻由于声门下拔管后狭窄成为明显的NPV中只有一个婴儿,需要气管造口术30.。最近,塞缪尔et al。31日进行前瞻性随机对照试验的4年244年新生儿比较连续负(−4 -−6而言不啻extrathoracic压力2O)与标准疗法,包括持续气道正压(CPAP) 4而言不啻2o .他们证明需要插管组中略少处理连续负extrathoracic压力(CNEP)组相比,接受标准治疗(86与91%)。
婴儿与ARF未能应对传统通风是选修额外的候选人肉体的膜肺氧合(ECMO)。虽然这种技术可以拯救生命,但它与重要的相关并发症32和高死亡率33。1989年,一个不受控制的研究报告,使用CNEP由坦克通风机与间歇强制通风通过气管内管是成功的在五个新生儿患有呼吸衰竭和持续肺动脉高压,从而避免医学界的使用34。相结合的好处间歇强制通风和CNEP这些病人最近证实了同一组前瞻性随机研究35。CNEP患者表现出的显著上升P啊,一个2(9.2±2.3 kPa(69±17毫米汞柱))随机后30分钟,这是统计不同观察患者呼气末正压通气(P啊,一个26.2±3.6 kPa(48±27毫米汞柱);p < 0.05)。使用CNEP没有增加发病率和总体生存率是83.3%35。这些数据表明,CNEP安全,是一种无创检查方法为拯救婴儿严重低氧血,可以成功地使用入侵后间歇强制通风作为初始治疗婴儿符合医学界标准。
最近一系列案例报道提供的成功使用NPV胸胸甲病危儿童年龄4-16月患有肺炎,支气管肺的发育不良,闭塞性细支气管炎36。
正压通风(PPV)通常会降低心输出量,主要是由于减少静脉返回由于胸内压增加37。尽管NPV的血液动力学的影响还没有被广泛的研究,这些影响被认为是相反的PPV的,即。更多的生理和更有可能保持一个正常的心输出量。理论依据,然而,整个身体的接触(气道开放除外)NPV将导致相同的PPV发生与血液动力学的影响38。这是因为胸廓内的压力实际上是提高了相对于身体表面的压力,从而减少静脉返回的梯度。它已经表明,事实并非如此,当NPV的应用局限于胸壁利用胸甲或夹克39,40。胸内压与油箱呼吸器,这些机器选择性降低,右心房压力变得更负相对于身体的其他部位,提高静脉返回的梯度40。1997年Shekerdemianet al。41转换的血液动力学的影响研究从传统的PPV铁甲NPV九Fontan手术后急性病人。NPV导致肺血流量的增加意味着增加(54%)由于体积的改善中风从25-37毫升·m−2。Shekerdemianet al。41得出的结论是,这种秩序的改善心输出量,通过这种机制目前无与伦比的任何治疗选择。
铁甲NPV的影响也被研究在23个插管孩子最初使用间歇通风PPV完成后的术后早期对法洛四联症矫正42。Shekerdemianet al。4245分钟后发现,NPV应用程序中,有一个肺血流量增加了67%。这些结果最近被证实由同一作者43。
优势,禁忌症和副作用
与其他形式的无创机械通气,NPV的主要优点是避免气管插管及其相关并发症,同时保持生理功能,如演讲、咳嗽、吞咽和喂养。此外,治疗和诊断策略在NPV fibreoptic支气管镜检查很容易执行44。然而,当NPV患者,应考虑以下的局限性。1)缺乏上呼吸道的保护,尤其是在无意识和/或神经病人可能导致愿望,鉴于NPV的报道影响下食管括约肌45。这可以减少术前用药法与胃复安。分泌物可以减少使用atropinic药物。2)可能发生上呼吸道阻塞46或在无意识的患者中得到增强,神经障碍患者与球功能障碍和睡眠呼吸暂停综合症。这可以避免使用鼻CPAP,尽管在这种情况下,它可能更适合NPPV。它也被报道1,在无意识的球功能正常的患者,放置鼻胃管和口咽气道的定位可以减少误吸的危险和/或气道崩溃。NPV的适应症、禁忌症和副作用报道在表1所示⇓。大部分NPV的副作用的报道来自稳定,chronically-ventilated病人。在这些研究中最常见的副作用是可怜的合规,上呼吸道阻塞和肌肉骨骼疼痛。所有负压通风限制运动和背部疼痛是一种常见的问题。NPV与肋骨骨折和气胸47。在这项研究中,柯拉et al。926例(8%)患者的两个报道,不安和背部疼痛,另外两名经验丰富的NPV期间呕吐。这些百分比是NPPV类似报道48。
负压通风和无创正压通风
一些前瞻性随机临床研究已经证明,NPPV比治疗更有效预防气管插管患者的急性加重的慢性阻塞性肺病。成功的可能性NPPV是受几个因素的影响,包括早期的应用程序49呼吸性酸中毒的严重程度49和疾病16,50气道分泌的程度50,防止过度的空气泄漏的可能性的面具50。到目前为止,所有的随机对照试验排除患者认为需要插管。NPV的研究8,9,11,12表明,慢性阻塞性肺病患者严重呼吸性酸中毒、严重疾病和hypercapnic脑病可能成功地接受这种技术。这些发现表明,NPV可能比NPPV更有效更严重的疾病,比如那些需要气管插管。此外,NPV可以成功地用于过度气道分泌物或困难的病人戴着面具防止NPPV的应用。不过,应该强调,在引入这种模式有一些困难在绝大多数icu或RICUs NPPV在哪里的首选无创机械通气的形态51。这可能是由于主要的铁肺非常繁琐,需要大量的空间而不是与NPV相关问题本身。
护理
NPV的有效性取决于严格监督训练有素的护士和物理治疗师与NPV大量专业知识。患者的主要问题相关的协助NPV的铁肺是:1)从床上转移到内部油箱通风室;和2)在机械通气患者的护理过程。然而,训练有素的护士可以轻松地管理转移利用艾滋病(一卷床垫和机械电梯)和护理过程(插入导尿管、静脉行放置心电图电极和动脉氧饱和度(年代啊,一个2)探针监测水平的氧化,等)通过使用坦克通风机的舷窗。其他任务的护士和物理治疗师在NPV包括潮汐的周期测量体积和每分通气量,容易使用莱特的ventilograph执行,促进分泌间隙通过辅助咳嗽和吸入。没有发表的数据在NPV护理工作量。然而,在当前的作者的单位时间通过护士ARF患者入院后第二天在慢性阻塞性肺病治疗铁肺被测量。程序考虑,研究结果如下:1)从床上的病人转移到内部水箱通风(每天三次),105分钟(这次还包括电极和监控探头的位置);2)测量潮汐卷和每分通气量通过赖特的ventilograph, 30分钟;3)气管支气管的吸力,35分钟;4)动脉血液气体样本,30分钟;5)药物管理局,20分钟;6)其他程序,30分钟。 The total time spent by nurses on these procedures was 250 min. Although there have been no studies comparing nursing workload in patients submitted to NPV and IMV, Navaet al。52报道,IMV患者护理工作负载为527.5±51.1分钟在入院后的第一个48 h。
长期应用负压稳定条件
慢性阻塞性肺疾病
的基础上的假设可能是由于慢性高碳酸血症严重慢性阻塞性肺病患者在吸气肌肉过度负荷,几项研究已经评估NPV的影响而言,改善动脉血液气体,肌肉功能和运动性能47,53- - - - - -56。克罗普和DiMarco53严重的慢性阻塞性肺病患者进行短期控制研究。当八患者治疗的胸甲3 - 6 h每日连续3天,最大吸气和呼气压力增加14个和12%,分别的意思P,有限公司2减少1.06 kPa(8毫米汞柱),最大呼吸量的持续时间增加相对于基线的措施。所有这些参数保持不变在七个病人作为对照组。在一个不受控制的研究中,古铁雷斯et al。54报告改善血液气体,吸气肌肉力量,和五个hypercapnic患者的临床状况(P,有限公司2= 7.7±1.3 kPa (59±10 mmHg))通风与铁甲8 h一周一次。
与前两个研究相比,Zibrak等。47没有显示出改善肺功能测试,血液气体和锻炼耐力在20国集团(g20)稳定的严重慢性阻塞性肺病患者(P,有限公司2= 6.4±1.3 kPa (48±10 mmHg))处理poncho-wrap通风机每天2 - 6 h为6个月。然而,11的20名患者退出研究由于对通风机,和所有的9名患者完成了研究表示不满。肌肉骨骼疼痛和不便当把病人的包装是最频繁的投诉。切利et al。55研究了影响提供的NPV pneumowrap运动耐力、最大transdiaphragmatic压力,隔膜的张力时间指数16严重慢性阻塞性肺病患者(P,有限公司2= 5.9±2.0 kPa(44±9毫米汞柱))。在招生和基线测量的研究中,患者被随机分配到两组之一。一组患者(7)接受了3周住院康复计划,和另一组患者(9)得到康复+ NPV。NPV是由每天pneumowrap通风机3-11 h提供。治疗后,肺功能和最大transdiaphragmatic压力(Pdi,马克斯)保持不变,但两组患者表现出改善隔膜的张力时间指数和腿部运动耐力组没有区别。pneumowrap提供的这项研究表明,净现值,作为一种休息呼吸道慢性阻塞性肺病患者的肌肉,没有另外一个效果,通过肺康复计划。显着改善P,有限公司2和Pdi,马克斯观察到的最高程度的血碳酸过多症患者建议NPV可能有助于慢性阻塞性肺病患者严重的血碳酸过多症。
1992年,夏皮罗et al。57发表的结果上最大的审判NPV在COPD患者的影响。的假设COPD患者有慢性吸气肌肉疲劳测试在184名患者的随机对照试验分配活动(92例,P,有限公司2= 5.8±0.9 kPa (43.8±6.7 mmHg))或虚假的(92例,P,有限公司2= 5.9±1.0 kPa (44.4±7.3 mmHg))使用NPV治疗12周的时间内回家。距离走6分钟步行试验的测试是在一个主要的结果变量与严重的呼吸困难,生活质量,动脉血液气体和呼吸肌肉力量作为次要结果。没有证据表明之间的显著差异在任何结果测量两组。合规的病人很穷:184名患者随机,10(两个虚假的NPV和八个活跃NPV)没有使用呼吸机,和53人(27个虚假的和活跃的26日)停止之前完成12周的治疗。困难开展NPV、疲劳、抑郁和胸痛的原因停止NPV。意味着使用呼吸机时间2.4 h在虚假的活性基团和3.0 h组。
总之,没有证据表明与NPV的长期治疗能够改善respiratory-muscle功能,锻炼耐力,严重的慢性阻塞性肺病患者的生活质量和生存。NPV似乎还提供控制方式由胸甲或pneumowrap不容忍由稳定的慢性阻塞性肺病患者在一个典型的门诊。然而,重要的是要强调,到目前为止,没有其他通气技术,包括与最先进的通风,通风面具已经显示有效稳定的慢性阻塞性肺病患者的长期治疗。
神经肌肉疾病
考虑文献的数据在过去的40 - 50年,毫无疑问,限制性通气障碍患者由于神经肌肉和胸壁疾病能从NPV中获得益处20.,58- - - - - -61年。1981年,浏览完et al。20.描述应用程序的长期影响的NPV在家在八个关键研究肺泡肺换气不足综合症患者由于脊髓灰质炎和脊柱侧凸。严重的血碳酸过多症逆转后,所有患者出院和维护国内平均10年期间,利用油罐呼吸机或pneumowrap提供的NPV。时间埋葬生存为100%,所有患者继续以前富有成效的生活。Splaingardet al。60报道,20岁的经验使用NPV在家里通风40神经肌肉疾病患者。这项研究的目的是确定成本,这种形式的呼吸系统的并发症和临床结果的支持。爱默生油箱呼吸器,使用主要在睡眠中,间歇正压呼吸机被98%的患者使用,每年平均2700美元的设备成本。NPV的病人开始选修而非紧急的基础上保存首次住院期间的平均12000美元。生命表分析显示76%的时间埋葬生存和10年存活率为61%。发生并发症轻微,平均每年不到一每个病人在家里NPV。未能达到满意的NPV在9个患者与年龄(6个患者< 3岁年龄)或严重thoracocervical脊柱侧凸,这阻止了NPV的适当的拟合。ventilator-management协议长达12年在23个患者杜氏肌肉营养不良症(DMD)和六个小儿麻痹症幸存者慢性呼吸衰竭(CRF)继发于脊髓灰质炎后遗症或post-polio综合症被伦和科尔伯特报道58。DMD患者呼吸衰竭的发病后,继续显示进步的经典课程,普遍肌肉无力和稳步下降肺活量平均为0。48 - 0.34 L。DMD集团要求平均增加0.95 h在日常使用辅助通风,每年提供的坦克通风机,。他们的整体生存的平均长度从19岁9个月提高到25岁9个月。时间埋葬生存是76%。Schiavina和Fabiani61年报道了在31个慢性呼吸衰竭患者的临床过程由于神经肌肉或胸壁疾病与NPV在家治疗6个月。提供的夜间通风的援助是雨披包装或pneumowrap。机械通气的平均持续时间是每天8 h在随访期间的开始。有些病人需要的小时数增加通风,因为肺活量明显降低,增加呼吸困难的程度。五个病人之前和期间NPV障碍进行了研究。NPV期间记录显示,除了一般的改进一个病人在睡眠的质量和结构比例的提高睡眠效率和快速眼动阶段。发生这种情况尽管微觉醒的数量的增加与阻塞性呼吸暂停的出现有关。然而,阻塞性事件造成的稀释程度低于基线记录,由中央事件。最后6个月随访期间存活率为87%。
5岁的夜间cuirass-assisted通风的影响在25例神经肌肉和胸壁疾病复杂CRF患者报告的杰克逊等。59。个人铁甲壳为每个病人,使用胸甲角泵或纽马克特泵。NPV进行夜间和白天另外在必要的时候。cuirass-assisted通风的能力产生足够的通风和其他呼吸道肌肉是评估通过测量潮汐卷,动脉血液气体和呼吸肌肉肌活动。家庭机械通气的毕业典礼之前,上呼吸道阻塞在NPV被排除在外的临床观察和监测血氧饱和度在睡眠期间和二氧化碳水平。15例(60%)还活着后5年的随访。两个病人拒绝继续NPV和后1年内死亡。三个病人转移到PPV间歇通过鼻罩或气管造口术(一个病人)由于增加难度合适的胸甲。死亡率在随访中并不是预测从年龄、肺容积或动脉血液气体在演讲。中位数时间从15天每个病人在医院拒绝与NPV出院后第一年3 - 5.5天在随后几年每个病人。
最近的一项研究Bayduret al。62年长期影响的无创机械通气患者的肌肉骨骼疾病已经发表。这回顾性研究描述了46岁的79名患者经验提交家庭通气的援助与NPV(油箱呼吸器或胸甲31例)或面罩正压通风(mPPV)(48例)。患者的比例,积极的结果,改进的福祉和独立,是与mPPV比NPV (67与子群的29%)和小儿麻痹症患者,气管造口的数量比mPPV与NPV更大。压力是很重要的,然而,人口接受NPV和mPPV不是均匀的年龄、诊断和肺功能。此外,家庭机械通气患者的持续时间对NPV远远大于那些mPPV (24与3.2年)。
从这些研究中,虽然不受控制,似乎NPV已被成功地用于长期家庭机械通气患者的神经肌肉和胸壁疾病。NPV设备,然而,是一件非常麻烦的事情,很难使用比最近家里PPV设备。尽管NPV的效率之间的直接比较和mPPV非常罕见,在肌肉萎缩症患者和球的弱点NPV往往使患者易患阻塞性睡眠呼吸暂停63年。这可能是由于缺乏上呼吸道肌肉活动之间的协调和通风机循环46,64年。由于这些原因,很大程度上取代了NPV mPPV在过去的十年。在有经验的手中,NPV仍然是一个第二选择用于患者,由于技术或其他原因,不能提供mPPV。据报道,短暂中断mPPV在某些病人受到慢性hypercapnic呼吸衰竭,由于无法忍受鼻过敏或上呼吸道阻塞,与重要的动脉血气的紧张局势的恶化65年。在这些情况下和其他临床条件,如面部畸形或缺乏牙齿,应该使用NPV mPPV作为替代。
外部高频振荡
可以应用高频通气使用喷射系统通过气管导管或气管造口术。不需要插管,另一种方法是运用高频振荡在外部通过胸甲66年。哈耶克振荡器由胸甲、动力装置和控制装置。胸甲设计适合胸部和上腹部的前面。动力装置包括两个泵:横隔膜泵可操作在一个广泛的频率产生一个振荡压力波和一个真空泵,使振荡叠加在一个负压基线。峰吸气(≤70−而言不啻2O)和呼气(≤70而言不啻峰值2O)压力,频率(8 - 999周期·分钟−1)和吸气:呼气率(1:6 6:1)可以设置在控制单元。
它已经表明,外部高频振荡(EHFO)可以在健康成年人提供有效的通风66年。斯皮策et al。67年研究了20个严重慢性阻塞性肺病患者病情稳定。他们发现,通过使用60 - 140周期的频率·分钟−1结束潮汐二氧化碳张力(P,有限公司2三个病人)和减少年代啊,一个2增加eucapnic和hypercapnic病人67年。在五ARF患者与急性呼吸窘迫综合征(两个),EHFO,申请了30分钟时间,改善氧合和16%的减少P,有限公司2PPV 6%相比传统66年。几项研究已经调查EHFO在心脏手术后患者的血液动力学的影响。在一个随机对照研究中,Sideno Vaage68年发现,EHFO申请四健会期间,改善心脏指数和组织灌注在成人患者中冠状动脉旁路移植相比,传统的PPV。
NPV交付与哈耶克振荡器改善心输出量在11个孩子总cavopulmonary连接和法洛四联症修复相比,传统的机械通风69年。然而,没有研究比较EHFO常规机械通气的死亡率,机械通气并发症,在ICU的长度。
结论
有证据表明从病例对照研究和初步的前瞻性随机对照试验的数据表明:1)提供的NPV铁肺一样有效的面罩通气治疗的急性加重的慢性阻塞性肺病患者;和2)NPV IMV一样有效的治疗慢性阻塞性肺病患者严重的ARF。然而,这主要是基于证据的结果报告的一个临床医生。还需要进一步的研究,特别是解决NPV的相对作用,集成和面具通风。
有长期数据支持使用负压通风在慢性呼吸衰竭患者,但其很大程度上是由无创正压通风的地方,这是更容易和更少的麻烦申请病人。还有一个角色为负压通风在慢性呼吸衰竭患者无法忍受无创正压通气。
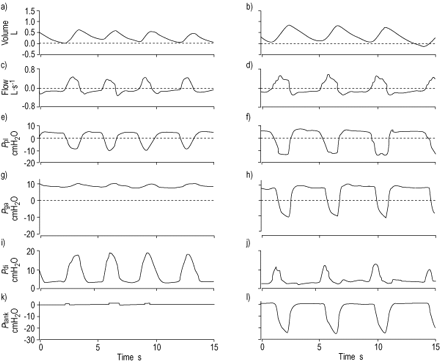
潮气量、流量、胸膜压力(Ppl),胃的压力(P遗传算法),transdiaphragmatic压力(P迪)和坦克的压力(P坦克)的急性加重的慢性阻塞性肺疾病患者在自主呼吸(a、c、e, g,我和k)和协助负压通风(b, d, f、h、j和l)提供的铁肺。
脚注
↵本系列之前的文章:没有。1:Brochard L, Mancebo J,艾略特兆瓦。无创通气对急性呼吸衰竭。欧元和J2002;19日:712 - 721。2号:费雷尔,Bernadich O,纳瓦,托雷斯a Noinvasive插管后通风和机械通风。欧元和J2002;19日:959 - 965。3号:艾略特兆瓦,Confalonieri M,纳瓦美国进行无创性通气在哪里?欧元和J2002;19日:1159 - 1166。
- 收到了2001年5月7日。
- 接受2002年1月10日。
- ©人期刊有限公司














