文摘
背景数据描述2019年冠状病毒疾病患者心血管结果(COVID-19)和慢性肾脏疾病(CKD)缺乏。我们比较心血管患者的结果没有COVID-19,分层的CKD的地位。
方法这个回顾,且data-linkage研究利用个体患者的立场来自苏格兰两组的数据。所有的病人检测严重急性呼吸系统综合症冠状病毒2 (SARS-CoV-2)在队列1 2020年2月1日至2021年3月31日和队列2中2020年2月28日至2021年2月8日被包括在内。
结果总的来说,86年964名患者接受SARS-CoV-2测试。有36 904例(意味着±sd61±21岁;58.1%的女性;CKD 15.9%;10.1% COVID-19积极)在队列1和50 060名患者(平均±sd63±20岁;62.0%的女性;CKD 16.4%;队列2中9.1% COVID-19积极)。在CKD患者中,COVID-19心血管死亡的风险增加了超过两倍的30天内(各种原因的风险比(csHR) meta-estimate 2.34, 95% CI 1.83 - -2.99)和57%的研究随访(csHR meta-estimate 1.57, 95% CI 1.31 - -1.89)。同样,因各种原因引起的死亡风险COVID-19积极与负面的CKD患者最大的30天内(HR 4.53, 95% CI 3.97 - -5.16)。而没有CKD患者,CKD患者有较高的检测呈阳性(11.5%的风险与9.3%)。积极的测试后,CKD患者心血管死亡(11.1%的高利率与2.7%)、心血管并发症和住院心血管(7.1%与比那些没有CKD) 3.3%。
结论COVID-19会增加心血管疾病的风险和全因死亡在CKD患者中,特别是在短期内。CKD患者COVID-19也不成比例的风险比那些没有CKD心血管并发症。
文摘
COVID-19显著增加了CKD患者心血管并发症和死亡的风险,特别是在短期内。COVID-19疫苗接种和心血管风险减少策略必须优先考虑为所有CKD患者。https://bit.ly/3MAY7Wg
介绍
2019 (COVID-19)冠状病毒疾病,疾病引起的严重急性呼吸系统综合症冠状病毒2 (SARS-CoV-2) [1),有前所未有的公共卫生、社会和经济影响。COVID-19患者的疾病严重程度明显不同,从没有症状或轻度呼吸道疾病危及生命的肺部及肺外并发症和死亡(2]。几个因素已确定增加疾病的严重程度。这些包括老年人,男性,社会剥夺,肥胖及并发症,如心血管疾病和慢性肾脏疾病(CKD) [3- - - - - -8]。COVID-19后重要的疾病和死亡的风险增加,肾功能下降,这样最先进的CKD患者有贫穷的结果4,9- - - - - -11]。
CKD是心血管疾病最常见的并发症12]。估计肾小球滤过率(eGFR)下降,患心血管疾病的风险增加和主要不良心血管事件(13]。而预先存在的心血管疾病的危险因素COVID-19严重性,一些研究也表明,心肌损伤和心血管并发症是常见的后COVID-19和对这些病人与较差的预后相关14- - - - - -16]。然而,数据描述的性质和频率CKD患者心血管结果和COVID-19缺乏。具体地说,目前尚不清楚如何COVID-19修改现有的CKD患者心血管风险的短期和中期。在这个独特且data-linkage研究中,我们评估患者的临床特点和心血管结果没有COVID-19,分层CKD的存在与否。
概述研究的方法和主要结果的图形抽象提供补充材料。
方法
病人的人口和研究设计
我们进行了一项回顾性,且研究利用有关个人数据从两组患者的立场在苏格兰,英国。所有SARS-CoV-2 PCR测试期间执行相关的时间为每个队列包括描述,无论他们来自一个医院或社区设置,无论他们的指示(如。临床筛查或研究)。每个病人的指数COVID-19状态定义如下。1)COVID-19积极:病人首次正面SARS-CoV-2记录测试结果,他们作为一个索引积极事件发生日期。在这个族群,事前或事后消极SARS-CoV-2测试结果在研究期间被排除在外,作为后续积极SARS-CoV-2测试结果。2)COVID-19负面:病人首次记载了负面SARS-CoV-2测试结果,但在缺乏任何事前或事后积极的测试结果,他们作为一个索引消极事件发生日期。在这个族群,随后负SARS-CoV-2测试结果也被排除在外。每个索引正面或负面事件的日期被分配为指数日。
研究群
群1
所有患者在NHS SARS-CoV-2测试洛锡安医疗委员会2020年2月1日至2021年3月31日被确定。积极和消极COVID-19集是与区域和国家住院患者电子和生物化学记录,分发社区处方和死亡记录在DataLoch库和避风港(爱丁堡大学/ NHS洛锡安)(补充材料)。
确定病人的人口统计,CKD状态、并发症和死亡原因
病人年龄、性别和社会经济地位确定来自链接的住院记录。社会经济地位是根据苏格兰指数定义多个剥夺,衡量社会剥夺的验证由住宅地址(邮编)(有关的因素补充材料)[18]。CKD状态确定指数SARS-CoV-2测试时利用相同,之前验证标准对研究群体(19]。举个计算所有血清肌酐结果使用慢性肾脏疾病流行病学(CKD-EPI)协作方程(20.]。CKD定义当病人最近的表皮生长因子受体是< 60毫升·分钟−1·1.73−2和至少一个值获得> 90天前也是< 60毫升·分钟−1·1.73−2。使用eGFR值最接近索引日期为每个病人,慢性肾病阶段是根据肾脏疾病分类:改善全球的结果(KDIGO)指南21]。肾衰竭患者需要肾脏替代疗法(即。血液透析,腹膜透析或肾移植)被确定与地区或国家肾注册(记录链接队列1:VitalData;组2:苏格兰肾注册表)。患者只有一个衡量eGFR < 60毫升·分钟−1·1.73−2之前他们的指数测试被排除在外(补充图S1)。
病人的共病(即。心绞痛、心房纤颤、癌症、慢性肝病、慢性下呼吸道疾病,心力衰竭、心肌梗死和中风)定义从国际疾病分类(ICD)编码与住院前5年“lookback”期间指数SARS-CoV-2测试(补充材料)。糖尿病状态了通过记录链接国家糖尿病患者注册(苏格兰保健信息——糖尿病协作)22]。历史的处方药决心来自社区的处方记录个别患者在6个月前指数SARS-CoV-2测试。死因鉴定后确定相关ICD编码苏格兰国家有关记录的死亡记录(补充材料)。
后续的研究和成果
从索引中患者,术后随访日期,直到他们的死亡日期或2021年4月30日(组1)或20 2021年5月(组2),哪个是第一位的。两个组别,相关信息主要和次要的死因通过记录链接与苏格兰的国家记录死亡注册表(补充材料)。主要成果包括心血管、COVID-19-related和全因死亡。二次结果包括随后的致命的和非致死性心肌梗死、心力衰竭和中风,住院心血管诊断,为任何原因住院,住院时间。对于每个队列,结果被报道在30天,90天,后续的研究。
统计分析
摘要统计信息
基线临床特征和原油为所有索引SARS-CoV-2测试结果包含在每个队列总结根据CKD和COVID-19状态。提出了连续变量作为中位数(四分位范围)和分类变量被当作百分比。在适当的地方,groupwise使用卡方检验进行比较。
Covariate-balanced倾向得分和回归模型
目的是获得unconfounded估计,我们利用一个“双稳健”引导标准误差估计量和95%置信区间在我们评估的主要结果(补充材料)[23]。这种方法结合了多变量回归模型结果与加权covariate-balanced倾向得分(cbp)。主要分析,Cox回归被用来探索COVID-19地位之间的关系(主曝光)和心血管和全因死亡(主要成果)。二级分析,Cox回归被用来探索CKD地位之间的关系(主曝光)和心血管,COVID-19和全因死亡(主要成果)。混杂因素是指定的先天的,其中包括年龄、性别、社会经济地位、并存病(即。心绞痛、心肌梗死、心力衰竭、中风、糖尿病、癌症、慢性呼吸道疾病和慢性肝病)和选择当前药物(血管紧张素转换酶(ACE)抑制剂和血管紧张素受体拮抗剂(arb)和免疫抑制疗法)根据他们的潜在相关性COVID-19结果(24,25]。对于每一个主要的结果,风险比率来自CBPS-weighted,调整多变量模型各个军团池使用固定效应模型来获得一个整体meta-estimate (补充材料)。最后,敏感性分析也进行评估的影响限制组患者不住院前一周或两周后指数COVID-19测试。所有数据分析使用R版本操作(www.r-project.org)。
伦理批准
这项研究是与当地研究伦理委员会的批准和执行委托Caldicott监护人NHS横笛,洛锡安和泰赛德区卫生董事会,依照赫尔辛基宣言》(补充材料)。数据提供和联系是由DataLoch(爱丁堡大学/ NHS洛锡安;www.dataloch.org)和邓迪大学卫生信息学中心(www.dundee.ac.uk嗝在ISO 27001)和苏格兰政府认可的安全避风港军团1和2,分别。病人同意寻求为研究利用不完全是匿名数据。我们的分析代码是公开的通过GitHub (https://github.com/pgallach/covid_renal.git)。
结果
研究群
总共有86 964 102 894(84.5%)患者检测SARS-CoV-2被包括在研究(补充图S1)。有36 904例(意味着±sd61±21岁;58.1%的女性)队列1和(平均±50 060名病人sd63±20岁;62.0%的女性)队列2。总的来说,病人人口的分布和临床特征之间的每个队列相似。CKD存在于15.9%(5853 36 904)的病人在队列1和16.4%(8201 50 060)的病人队列2 (补充表S1),而积极SARS-CoV-2测试记录在10.1%(3731 36 904)和9.1%(4556 50 060)的患者组1和2,分别为(补充表S2)。在这两个军团,CKD患者更为常见COVID-19比那些没有(队列1:19.7%与15.4%;组2:19.0%与16.1%)。
据COVID-19 CKD患者基线特征的状态
慢性肾病患者,那些COVID-19年长,比那些没有社会剥夺COVID-19 (表1)。尽管SARS-CoV-2测试了女性要比男性更频繁地在CKD(队列1:53.8%与46.2%;组2:59.5%与40.5%)(补充表S3),女性测试正面和负面的比例相似(队列1:52.3%与54.0%;组2:58.0%与59.7%)(表1)。CKD患者阳性较高的心血管疾病,但类似的表皮生长因子受体与测试呈阴性反应的患者。尽管如此,在两个组别,CKD患者阳性的可能性较小,规定一个ACE抑制剂或ARB的时候食指SARS-CoV-2测试比那些测试-(队列1:35.8%与41.5%;组2:25.2%与36.7%)(表1)。没有CKD患者基线特征总结根据COVID-19状态(表1),没有COVID-19总结根据CKD患者的状态(补充表S4),介绍了补充材料。
慢性肾病患者的结果根据COVID-19地位
CKD患者的心血管死亡率原油在那些COVID-19 30天的两倍的病人没有COVID-19(队列1:7.8%与3.4%;组2:7.2%与3.5%)(表2,图1一个和补充表S5)。后平衡正面和负面的病人之间的协变量的差异(补充图S2),并调整了混杂因素后,这种短期的增加心血管风险持续和积极高于超过1/2 -病人30天(各种原因的风险比(csHR) meta-estimate 2.34, 95% CI 1.83 - -2.99) (图2一个)。后续的研究,年底心血管风险的差异CKD患者积极和消极之间缩小(csHR meta-estimate 1.57, 95% CI 1.31 - -1.89) (图1一个和2)。
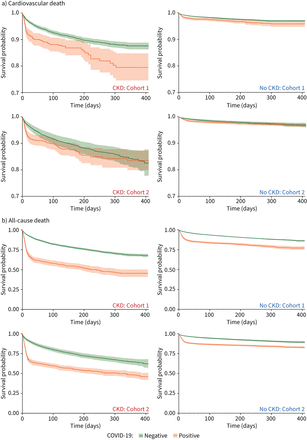
生存曲线)心血管和b)全因死亡据COVID-19状态(正的与消极的)患者的慢性肾脏疾病(CKD)(左列)和病人没有CKD组1(右列)(行)和2(底行)注:y设在尺度是不同的)心血管和b)全因死亡的情节。
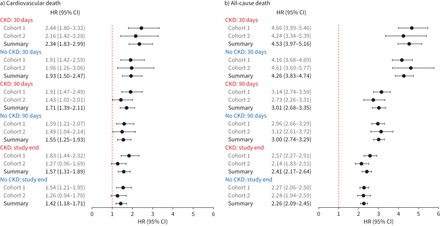
森林土地总结调整风险比率(人力资源)军团1和2和相关汇集meta-estimates)心血管和b)全因死亡据COVID-19状态(正的与负),慢性肾脏疾病(CKD)患者和患者没有CKD 30天,90天,后续的研究。
在CKD患者,因各种原因引起的死亡风险在那些COVID-19 30天是大大高于那些没有COVID-19(队列1:35.4%与8.6%;组2:34.9%与8.8%)(表2,图1 b和补充表S5)。完全调整模型,CKD患者全因死亡风险和COVID-19提高四倍以上30天(HR meta-estimate 4.53, 95%可信区间3.97 - -5.16),以上两方面的整体(HR meta-estimate 2.41, 95%可信区间2.17 - -2.64)与CKD组相比测试负。相比之下,积极的心血管并发症和随后的住院治疗上低于负CKD患者在30天,90天结束,后续的研究(表2)。
在灵敏度分析限制在CKD患者不是住院前一周或两周后指数COVID-19测试,整体的心血管和全因死亡率低于报告主要分析(补充表S6)。然而,COVID-19与心血管和全因死亡风险显著增加跨度为,尤其是在短期内;模式是与主要的分析(补充表S7)。
结果COVID-19根据CKD患者状态和表皮生长因子受体
患者COVID-19, CKD患者有较高的心血管死亡的风险比那些没有CKD (csHR meta-estimate 1.64, 95% CI 1.29 - -2.10) (补充表S8,补充数据S3和S4)。同样,CKD与全因死亡风险显著增加检测呈阳性的病人(csHR meta-estimate 1.25, 95% CI 1.12 - -1.41) (补充表S8,补充数据S3和S4)。表皮生长因子受体作为连续变量分析时,全因死亡和心血管疾病的风险增加肾功能下降(补充图S5)。
CKD患者COVID-19是与COVID-19-related死亡风险增加有关(csHR meta-estimate 1.27, 95% CI 1.12 - -1.43) (补充表S8和补充图S6)。再次,COVID-19-related死亡风险显著增加表皮生长因子受体减少,甚至调整了混杂因素后(补充图S7)。心血管并发症和住院后续COVID-19积极CKD患者也高于没有(补充表S8)。
结果无CKD的患者总结根据COVID-19状态(表2,图1一个和2),根据CKD的患者没有COVID-19总结现状和表皮生长因子受体(补充表S8,补充数据S3和S4),介绍了补充材料。
讨论
在此且data-linkage研究中,我们利用一个健壮的统计方法结合多变量回归结果与倾向得分加权评估的结果86 964,没有CKD患者进行SARS-CoV-2测试。总的来说,一个在10患者积极SARS-CoV-2测试。CKD患者,那些COVID-19有较高的心血管和全因死亡的风险比那些没有COVID-19在随访中,特别是在30天内SARS-CoV-2测试。在早期,CKD患者和COVID-19有超过两倍的心血管死亡的风险增加,因各种原因引起的死亡风险和四倍以上,比CKD患者测试负。相比之下,没有CKD患者,CKD患者也更容易测试阳性。积极的测试后,CKD患者较高的心血管并发症,包括住院治疗上,比那些没有CKD和心血管死亡。此外,心血管疾病的风险,COVID-19-related和全因死亡增加肾功能下降。
我们的研究有几个优势。首先,且设计结合高保真、高质量的苏格兰有关医疗数据从病人进行社区和医院SARS-CoV-2测试三大NHS健康委员会(一起为大约170万人提供保健),不论年龄、性别、社会经济、肾功能或住院治疗的地位。因此,案例选择偏见的影响在我们的病人群体是最小化。此外,准确性和毕业率在这项研究中使用的数据源的最近报告为96%26)和99% (27),分别。其次,我们利用定期收集生物化学数据和标准之前验证电子健康记录(19)确定基线肾功能,减少潜在的错误分类的CKD的地位。第三,我们的控制人口,即。COVID-19负面的患者和患者没有CKD,与我们使用“双稳健”估计量(伴随多变量回归结果和倾向评分权重),有限的混杂偏倚的影响在我们的分析23,28]。
虽然大多数患者COVID-19被认为增加了心血管疾病的风险(29日),却很少有研究的性质或程度上这种风险在CKD患者30.]。这是很重要的考虑到人们心血管疾病和慢性肾病(之间的联系12,13]。在大约14 000 nonhospitalised和住院CKD患者SARS-CoV-2测试,我们发现COVID-19心血管死亡的风险增加了一倍以上,30天内57%整体。我们二次分析表明,COVID-19和CKD患者死亡的风险增加,非致死性心肌梗死,心力衰竭和中风而COVID-19但没有CKD患者。在调整后的模型中,CKD还与心血管死亡的风险增加64% COVID-19患者。相比之下,Raoet al。(31日]调查COVID-19患者心血管并发症的风险,但没有发现风险增加CKD相比之下,那些没有CKD患者。然而,这项研究排除nonhospitalised病人和病人SARS-CoV-2检测呈阴性,依靠手动情况下注意检查确定CKD的状态。
我们的数据添加到文学在高危人群COVID-19结果。然而,小说方面,我们的方法是将CKD患者检测SARS-CoV-2为阴性。为数不多的研究包括这样的病人,都有识别COVID-19强烈与不良预后相关。事实上,最近的一项荟萃分析发现,COVID-19增加死亡的几率大约6倍CKD患者(32]。这是更多的内联CKD患者全因死亡风险我们报告和COVID-19处方30天测试,符合事实,大多数研究只包含在这个荟萃分析报道的死亡率。因此,我们的研究的独特之处在于短期和中期报告病人结果。我们的研究也更偏向严重COVID-19我们包括nonhospitalised和住院病人,使我们的结果更准确,代表和翔实的清规戒律的CKD患者和COVID-19。
我们发现,相比之下,没有CKD患者,CKD患者更有可能在COVID-19检测中呈阳性。此后,COVID-19和CKD患者有较高的致命的和非致死性心肌梗死,心力衰竭和中风住院心血管、和心血管,COVID-19-related,全因死亡比COVID-19但没有CKD患者。很少有研究报道,在所有这些方面。我们的数据是一致的的报道越来越COVID-19发病率随着肾功能下降(33,34]。许多因素可能导致的风险增加COVID-19 CKD,包括如何确定偏差(即。CKD患者更有可能检测SARS-CoV-2),更大的病毒接触更频繁的医疗遇到二级(如。中间血液透析)[11)和一个潜在的增加对感染的易感性由于改变免疫反应(35]。
我们意识到一些局限性。首先,我们无法选择的变量(占如。身体质量指数、吸烟状况和房颤类型(即。阵发性与永久性的;非瓣膜性或瓣膜)意味着我们不能排除残余混杂的潜力。此外,选择相关数据共存心房纤颤和规定的心血管药物为患者提供不包含在队列1。第二,利率的非致命的心血管并发症,包括心房纤颤和心血管住院治疗上,可能是低报由于竞争COVID-19患者死亡的风险。考虑到原油的非致命的心血管并发症率高出一般的病人没有COVID-19,这表明这可能是如此。我们克服了这个当评估心血管和COVID-19-related通过计算各种原因的死亡风险比率从我们的回归模型。第三,我们排除了任何记录患者的肾功能和那些只有一个eGFR < 60毫升·分钟−1·1.73−2生物化学“lookback”时期。因此,年轻或更少的共病病人(他们不太可能有肾功能检测)可能会相对不足。最后,这些CKD患者SARS-CoV-2检测呈阴性对照组相对“生病”;他们的全因死亡率大大高于预期的CKD人口一般(36]。一的解释是,SARS-CoV-2 PCR检测在很大程度上局限于住院设置COVID-19流行的早期阶段的大部分时间在英国(37]。为了解决这个问题,和说明的影响包括更广泛的代表性的对照组,我们进行了灵敏度分析不局限于这些病人住院前一周或两周后指数COVID-19测试,并演示了一个类似的模式,增加心血管疾病的风险和全因死亡患者COVID-19相比之下,那些没有。
结论
我们独特的综合分析表明,COVID-19显著增加了CKD患者心血管并发症和死亡的风险,特别是在短期内。有迫切需要优先COVID-19疫苗接种和心血管风险减少策略在所有CKD患者。
补充材料
可共享的PDF
确认
支持的相关工作队列1 DataLoch (www.dataloch.org),这是由数据驱动的core-funded创新计划在苏格兰爱丁堡和东南部城市地区交易(www.ddi.ac.uk)。作者要感谢DataLoch的成员,eDRIS(苏格兰)公共卫生和卫生信息学中心团队的参与获得研究批准,配置和连接数据,和使用安全分析平台在每个各自的避风港。作者也希望承认的快速工作DataLoch COVID-19协作的团队产生一些本文中使用的数据(www.dataloch.org/node/155)。
脚注
作者贡献:E.J. Lambourg P.J. Gallacher,以R.W.猎人:Dhaun和美国贝尔构思。P.J. Gallacher,公债猎人和n . Dhaun导致设计和收集相关的数据队列1;E.J. Lambourg和美国贝尔导致设计和收集相关的数据队列2。数据分析完成了E.J. Lambourg P.J. Gallacher。解释和起草的手稿进行了E.J. Lambourg, P.J. Gallacher: Dhaun和美国贝尔。所有作者批判性回顾了手稿,批准了最终版本。
利益冲突:作者没有披露。
支持声明:本研究队列1是由苏格兰拨款委员会的一个特别项目奖数据驱动的创新计划(P.J. Gallacher /美国灯塔猎人/ N。Dhaun)。E.J. Lambourg博士邓迪大学的支持。P.J. Gallacher支持临床研究培训奖学金从英国心脏基金会(FS / CRTF / 20/24079)。美国亨特支持威康信托基金会的奖学金(209562 / Z / 17 / Z)。n Dhaun支持高级临床研究项目首席科学家办公室(SCAF / 19/02)。美国贝尔邓迪大学的支持。资金信息,本文已沉积的Crossref资助者注册表。
- 收到了2021年12月15日。
- 接受2022年4月21日。
- 版权©2022年作者。
这个版本分布在Creative Commons归因执照的条款4.0。











