抽象的
本研究确定了3例接受吸入性皮质激素(ICSs)治疗的支气管扩张患者,这些患者继发有症状性肾上腺素抑制。支气管扩张中肾上腺抑制的患病率尚不清楚。研究了支气管扩张患者肾上腺抑制的频率和ICS使用的影响。
总共有50名门诊患者(33名接受ICSs)接受了简短的Synacthen测试,并完成了圣乔治呼吸问卷(SGRQ)。比较肾上腺素抑制组和非抑制组的肾上腺素抑制症状、类固醇使用和肺功能。
在23.5%的受试者中,肾上腺抑制很明显,没有收到ICSS和48.5%的人。基础皮质醇和皮质醇在突出后的30分钟内增加30分钟的增量抑制在抑制剂中。增量皮质醇上升与SGRQ影响和总分呈负相关,这表明那些肾上腺反应受损的人的生活质量更差。在抑制群体中看到了广义症状的最大频率。
有相当大比例的支气管扩张患者有肾上腺抑制的证据,并且当吸入性皮质类固醇也被使用时,这增加。皮质醇对刺激的反应受损与较差的健康状况有关。
支气管扩张的患者通常描述非特异性症状,包括疲劳和缺乏能量,这通常归因于其潜在的炎症疾病。在恶化期间,这些症状变得更糟,被认为与增加的炎症负担增加,例如慢性阻塞性肺病(COPD)1.
然而,目前的作者已经确认了3例长期吸入性糖皮质激素(ICSs)支气管扩张患者,他们表现出全身性症状(嗜睡、不适、抑郁、关节痛、恶心、呕吐、体重减轻、摔倒、头晕和体位性低血压),在肺部疾病加重期加重。经调查,发现他们有肾上腺抑制(表1)⇓).不幸的是,肾上腺皮质激素(ACTH)仅在一个患者中测量,发现不可检测。在所有情况下,没有过多或最近口服类固醇的历史,没有发现肾上腺功能不全的其他原因,因此ICS被认为是原因。症状和短暂的Syshthen试验(SST)在开始氢化可的松替代品开始后继续改善2 YRS,并将吸入的氟酮变为环龙酮,但尚未在一个病例中的正常范围内(异常情况下的基础皮质醇:181Nmol·L−1;刺激后皮质醇:344 nmol·L−1).
一些研究表明,ICS治疗与血清皮质醇的快速剂量依赖性下降有关,这意味着发生了全身吸收,导致下丘脑-垂体-肾上腺(HPA)轴的抑制2.随后,安全性研究,其中许多由制药工业产生,通常使用血清皮质醇的静态测量,这表明循环皮质醇的循环循环循环均匀3..重要的是,这些研究是在大的队列和个体患者表现出很大的反应差异;因此,在接受ICSs治疗的受试者中,血清皮质醇的小的平均下降并不排除某些患者的大的下降。另一个常见的误解是,在肾上腺对刺激产生抗性之前,皮质醇的分泌必须被极大地抑制。事实上,基础皮质醇水平和并发疾病时皮质醇分泌的增加之间的关系并不好4.显然,在支气管扩张这样的疾病中,以急性感染的反复发作为特征,HPA轴对压力作出适当反应的能力是非常重要的。因此,使用肾上腺功能的动态测试,如SST,是有必要的。
刺激性研究是为了检查肾上腺对压力的反应能力,但这些研究通常仅限于接受短期类固醇治疗(<12周)的患者,或有混杂因素(包括同时使用细胞色素P450抑制剂)的患者,因此,所引用的肾上腺损伤风险可能具有误导性5- - - - - -9.
因此,假设支气管扩张患者接受ICSs时肾上腺抑制可能比普遍认为的更常见,并可能导致症状。本研究对一组支气管扩张患者的HPA轴进行研究,并探讨其与呼吸系统疾病的严重程度和影响的关系。
方法
总共50名患者中包括了在三级转诊的支气管扩张诊所就诊、符合研究条件并愿意给予知情同意的顺序患者。总共有33人在使用常规的ics(>1年),而其余17人在前一年没有接受过ics。在过去一年中口服类固醇超过三个疗程、在过去6周内口服类固醇以及长期服用类固醇的患者被排除在研究之外。所有受试者在前一天晚上禁食后参加,此前已停止吸入类固醇24小时。08:00 h采血测定基础皮质醇、促肾上腺皮质激素和葡萄糖。合成ACTH1-24250μg(联盟Pharma Plc,Chippenham,UK)肌肉注射肌肉施用,血液以后30分钟用于皮质醇。受试者完成了St George的呼吸问卷(SGRQ)和血压在仰卧时测量,并且在站立后1和3分钟。姿势低血压定义为> 20mmHg的收缩压下降,并且在静止时,舒张压血压> 10mmhg10.一秒用力呼气量(FEV)1)、强迫肺活量(FVC)和根据肺泡容量校正的转移因子(K有限公司)采用Vitalograph Wedge Bellows (Vitalograph, Maids Moreton, UK)和Benchmark TT501 (Morgan Medical, Gillingham, UK)进行评估,并以预测%表示11.
使用化学发光免疫分析法分析血清皮质醇(Advia Centaur;西门子医疗解决方案,纽伯里,英国)。血浆促肾上腺皮质激素通过化学发光法分析(Immulite 2000;Siemans Medical Solutions, Llanberis,英国);葡萄糖分析采用罗氏模块(ROCHE Diagnostics, Indianapolis, IN, USA)。肾上腺功能不全定义为皮质醇浓度<550 nmol·L−1给药后30分钟,如之前报道的12.
对于显著性差异的检验,类别数据采用卡方检验,正态分布连续变量采用未配对t检验,非参数连续数据采用Mann-Whitney检验。Pearson相关系数用于比较两个连续参数变量,Spearman相关系数用于比较非参数变量。数据以平均值±表示扫描电镜、除另有说明外,以p<0.05为显著性。
该研究得到了南伯明翰研究伦理委员会(英国伯明翰)的批准。
结果
共50例支气管扩张患者入组。性别、年龄、FEV无显著性差异1%pred,fev1/ FVC比率,K有限公司%pred,支气管扩张剂可逆性的患者的数量(> 200毫升和12%pred值13),或在过去3个月内口服类固醇的人数,接受ICSs和未接受ICSs的人数(表2)⇓).
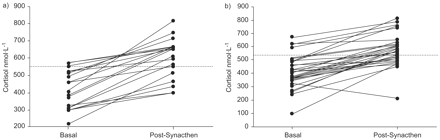
ICS的ICS和23.5%(17个中有33个)的48.5%(17分)的受试者的患者有肾上腺损伤的证据(P = 0.043与没有集成电路;图1⇓).
基础和刺激后30分钟的血清皮质醇水平(nmol·L−1)对于a)未接收吸入的皮质类固醇和b)的受试者确实接受过常规吸入皮质类固醇。▓:异常30分钟的皮质醇值。
与充分响应的人相比,肾上腺抑制受试者的基础皮质醇水平显着降低(平均值±扫描电镜335±19与450±9 nmol·L−1;p < 0.001)。此外,受抑制的患者的增量皮质醇反应(30分钟皮质醇减去基础皮质醇)低于未受抑制的患者(141±23)与199±90 nmol·L−1;p = 0.05)。acth或禁食血清血糖水平的组之间没有观察到差异(表3⇓).
抑制组与未抑制组在年龄、性别、肺功能、ICS药物制备和剂量(按生物等效性校正)、ICS后漱口和间隔片使用方面无差异。此外,课程数量和总剂量的口服类固醇在此前的3个月,1年,鼻和局部类固醇的使用和合并施打药物抑制细胞色素P450 3 a4之间没有不同的肾上腺抑制患者和那些没有(数据没有显示)。
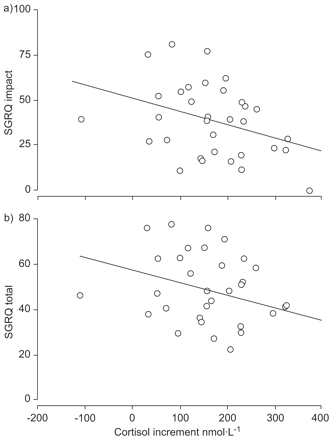
虽然抑制组和非抑制组的平均健康状况没有显著差异,但皮质醇反应的增加与呼吸健康有关。整个SST的皮质醇增量与影响域(r = -0.338, p = 0.016)和SGRQ总得分(r = -0.328, p = 0.020;图2⇓),表明较差的皮质醇增量反应与生活质量降低有关。然而,SGRQ的症状和活动变量之间没有相关性(r = 0.020, p = 0.245, r = 0.018, p = 0.110)。
a) St George’s Respiratory Questionnaire (SGRQ)影响域评分和b) SGRQ总评分及其与合成促肾上腺皮质激素刺激后皮质醇增量的关系。〇单个患者。
在接受ICSs的受试者中,被抑制的受试者描述疲劳(100%)、恶心(50%)和呕吐(25%)的比例更大,而没有被抑制的受试者分别为82.4%、29.4%和5.9%。体位性低血压抑制1 min(50%)、3 min(75%)或任意时间(75%)的患者比例高于未抑制的患者(30.8、38.5和53.8%)。当作为一个完整的队列分析时,疲倦、全身虚弱、缺乏能量、体重减轻、恶心和呕吐在HPA轴抑制的个体中更为常见(表3)⇑).然而,由于本研究中的相对较少的个体,这些观察结果均未达到统计学意义。没有血清电解质(钠或钾)的异常,并且在没有抑制的证据和没有的人之间没有差异。
讨论
从支气管扩张患者的横截面研究中,本数据清楚地表明,与那些没有的人相比,接受ICS的患者肾上腺抑制的患病率为2倍。重要的是,对SST的较差的增量皮质醇反应与STRQ测量的呼吸质量差有关。除了使用ICS的使用,没有可以识别与肾上腺功能不全相关的特定因素。
一些研究检查了健康受试者和哮喘或慢性阻塞性肺疾病患者接受糖皮质激素治疗后的动态肾上腺功能,许多研究结果均为阴性。然而,与本研究相比,在方法和患者特征上有重要的差异。健康志愿者或服用ICSs <8周的哮喘患者之前未发现SST有异常5- - - - - -8.在目前的队列中,所有患者均为> 1年的ICS。来自肺部健康研究的COPD患者的研究也未能在3年后的IC治疗后的SST展示任何异常14.然而,这些患者病情较轻,吸入曲安奈德的剂量较低。尽管与安慰剂组相比,ICSs组患者刺激前和刺激后皮质醇水平较低,但它们没有显著差异。由于只给出了平均值,因此有可能有些个体患者确实有肾上腺功能不全,但这并没有反映在整个队列的平均值中。如果以类似的方式分析目前的数据,在接受常规ICSs和不接受ICSs的受试者之间,刺激后平均皮质醇水平(p = 0.198)和皮质醇增量(p = 0.288)没有差异。因此,这掩盖了一个重要的观察,即接受ICSs的受试者中有很大比例的肾上腺素抑制。与目前的结果一致的是,一项对12名无混杂因素的哮喘患者的小型研究报告了25%服用倍氯米松(200-900 μg·day)的患者的肾上腺功能不全−1),表明抑制可能比目前认为的更为普遍15.
皮质醇增量反应与SGRQ的相关性是一个有趣的观察,我们有理由推测,在这些患者中,至少部分疾病状态的影响可能归因于“隐性”肾上腺功能不全。此外,还有一个问题是,在某些情况下,医院的表现是否可能与肾上腺功能不全有关,但由于非特异性的症状学而被不恰当地标记为潜在肺部疾病的“恶化”。在这种情况下使用糖皮质激素无疑会改善临床状况,但这无助于确定潜在的诊断。
使用增量皮质醇反应通常在“常规”内分泌测试中倡导;但是,在慢性疾病的背景下,或在重症监护的环境中16在美国,对刺激无法产生足够的皮质醇反应可能是肾上腺储备不足的重要标志,这似乎是合理的。重症监护病房的研究表明,功能性肾上腺损伤存在于约50%的患者中,并与死亡率显著增加相关17- - - - - -19.在这些受试者中,HPA对压力的快速反应是合适的,而且当考虑到这些患者的代谢需要时,传统上“正常”的血清皮质醇值可能实际上是生理上的缺陷。
由于缺乏具体的研究,ICSs在支气管扩张中的作用尚不清楚,尽管有迹象表明某些患者的肺功能可能得到改善20..大约20%的支气管扩张患者对β-激动剂有明显的支气管扩张剂可逆性2145%的人患有支气管反应性亢进,这是由乙酰胆碱刺激引起的22这表明,作为“哮喘”治疗的一部分,他们可能会从ISCs中受益。
然而,在用支气管扩张患者对吸入类固醇处方有理论原因,谨慎。自我上皮损坏的气道和睫状体功能受损的系统吸收更可能导致气道中的类固醇,进一步加剧问题。由于气道中的损坏,增加了系统吸收的可能性可以解释为什么当前研究患者的较大比例较大,同时接受ICS的肾上腺功能不全。但是,也发现24%的受试者没有接受ICSS有肾上腺功能不全,因此需要考虑其他可能的解释。其他炎症条件如类风湿性关节炎,已被证明与非炎性骨关节炎患者相比,与类血清素(IL)-1β和IL-6相比,血清素(IL)-1β和IL-6增加了未刺激的血清皮质醇水平23.在这些患者中,已经假设下丘脑促肾上腺皮质激素释放激素(CRH)的产生和释放水平存在缺陷,这在目前的队列中仍然是一种可能性。在啮齿动物中,促炎细胞因子,肿瘤坏死因子(TNF)-α,可以抑制crh刺激的ACTH释放,尽管未刺激的ACTH水平不受影响24.此外,在成人中,TNF-α也能抑制胎儿肾上腺细胞产生皮质醇25.然而,目前研究患者的循环TNF-α水平没有差异,没有SST响应(未显示数据)。Lewis大鼠是啮齿动物模型,易受诱导炎症条件的影响26.这些啮齿动物还显示出CRH分泌受损,因此皮质醇反应受损。
高比例的另一个可能的解释与支气管扩张可能是受试者的肾上腺抑制这种慢性疾病患者有较低水平的皮质醇结合球蛋白,这导致较低的总皮质醇浓度即使无血清皮质醇可能与一个正常的肾上腺反应保持一致。然而,随后测量了本研究储存的血清中的皮质醇结合球蛋白,并没有发现被抑制和未被抑制受试者的水平差异。
本研究的结果对患有支气管扩张患者的患者产生了重大影响,并且可以推广给其他慢性肺病患者,包括COPD和哮喘。鉴于基线皮质醇的敏感性在区分抑制和非抑制患者之间的敏感性27,目前的作者主张使用SST来识别这些患者的肾上腺抑制。由于以前缺乏类似的研究,迄今尚未确定最佳的临床实践,但考虑到问题的严重性,迫切需要进行临床研究。很明显,在预防肾上腺危机和不增加糖皮质激素总量之间有一个平衡。在目前的作者的实践中,一个联合呼吸和内分泌的方法已经被追求。在可能的情况下,ICS的剂量已经减少,在某些情况下,ICS改用环舒尼德(接受它目前只被许可用于哮喘),而环舒尼德只在肺细胞中激活28,据报道对肾上腺的抑制作用较小。30分钟皮质醇<400 nmol·L的患者−1,本作者将倡导低剂量氢化可置换酮(5-10毫克·日−1)在修改ICS治疗后重复SST,以评估HPA轴功能的返回。在经常疾病期间,增加氢化氢胞苷替代30毫克·日−1由现在的作者推荐。适用于轻度抑制的患者(30分钟的皮质醇400-550Nmol·L−1),建议补充氢化可的松(30 mg·天)−1)只在发生疾病的时候。
总之,发现了一个重要和重要的临床问题。通过动态测试评估肾上腺功能是安全和简单的,可以鉴定肾上腺功能不全,可以考虑目前归因于慢性肺病的许多症状。现在迫切需要更大的研究来确定肾上腺功能不全是否有助于发病率,并且可能是死亡率,而不仅仅是在支气管扩张患者中,而且均无吸入皮质类固醇患者。
感兴趣的语句
对R.A的兴趣陈述。Stockly,下午斯图尔特和A.L.Sullivan,以及研究本身就可以找到www.www.qdcxjkg.com/misc/statements.shtml
致谢
作者要感谢P. Clark(Bifchemistics大学医院伯明翰NHS基金会,英国Birmingham,英国),以及来自肺部调查单位(伯明翰大学)的D. Griffiths和T.Devaney。临床和临床行政支持。
- 已收到2008年2月4日。
- 接受2008年5月9日。
- ©ers Journals Ltd