摘要
一例患者在接受博舒替尼治疗后,原有多环芳烃严重恶化http://ow.ly/gJy7302uXL7
致编辑:
我们饶有兴趣地阅读了Q最近的来信uilotet al。[1]描述了一个可能的ponatinib相关肺动脉高压(PAH)病例。作者推测,用于治疗慢性髓系白血病(CML)的达沙替尼和ponatinib等酪氨酸激酶抑制剂(TKIs)诱导PAH的机制可能涉及它们共同抑制非受体酪氨酸激酶Src [1].在这里,我们报告了一例患者,在开始使用博舒替尼(bosutinib,一种已知的第三代TKI,也可抑制Src)后,出现了先前存在的TKI相关PAH的显著恶化[2].在博舒替尼停药显著改善后,患者在开始ponatinib后PAH进一步显著恶化。我们认为这是第一例报道的博舒替尼与多环芳烃有关的病例。这也支持了ponatinib和PAH之间的联系,并首次报道了同一患者中多例TKIs导致PAH的发展或恶化。
2001年,一名39岁的男子被诊断患有慢性粒细胞白血病。他没有其他值得注意的病史。在最初使用伊马替尼控制疾病后(2004年3月至2009年10月),由于失去细胞遗传学反应,他改用达沙替尼。经过12个月的治疗后,患者逐渐出现呼吸困难和胸腔积液。2011年1月,他被给予利尿剂和达沙替尼。尽管胸腔积液得到了解决,症状也得到了初步改善,但随后患者的呼吸变得更加急促,并于2011年3月在我们的肺动脉高压(PH)病房进行了评估。右心导管(RHC)证实严重PAH(平均右房压15 mmHg;平均肺动脉压55 mmHg;肺动脉楔压11mmhg;心脏指数2.5 L·min−1·米−2;肺血管阻力17.6木单位;混合静脉血氧饱和度58%)。肺灌注扫描排除了血栓栓塞性疾病,计算机断层扫描未发现肺实质疾病或胸腔积液。以递增穿梭行走距离(ISWD)评估,他的运动能力为180米,属于世界卫生组织(世卫组织)功能等级(FC) III (图1).他被诊断为与达沙替尼治疗相关的多环芳烃,并开始西地那非25 mg,每天3次。
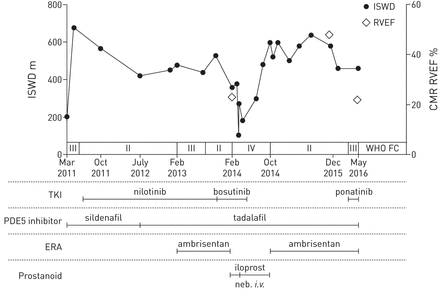
运动能力、世界卫生组织(WHO)功能等级(FC)、白血病治疗和肺动脉高压治疗。ISWD:增量穿梭行走距离;CMR:心脏磁共振;RVEF:右心室射血分数;TKI:酪氨酸激酶抑制剂;PDE5:磷酸二酯酶5型;ERA:内皮素受体拮抗剂;内布拉斯加州:nebulised。
到2011年5月,他表现出对西地那非的良好反应,ISWD增加到680米,他的表现状态已改善到世卫组织FC II。随后,他于2011年6月开始服用尼罗替尼400 mg,每天两次。2011年10月,他抱怨症状有所恶化,西地那非增加到50mg,每天3次。他的症状在接下来的9个月里稳定下来,但在2012年7月,他抱怨症状进一步恶化,并将西地那非改为他达拉非40毫克,每天一次,以防依从性出现问题。2013年2月,患者病情恶化至WHO FC III,重复RHC显示平均肺动脉压57 mmHg,心脏指数2.4 L·min−1·米−2肺血管阻力12.7木单位。添加了安布里森坦,到2013年8月,他的症状已好转至世卫组织FC II。
2013年12月,由于失去反应,他的CML治疗改为每天一次的博舒替尼500 mg。到2014年2月,他临床恶化至世卫组织FC IV,并有外周水肿迹象。心脏磁共振(CMR)成像与WHO FC IV一致,显示严重的右心室功能障碍,射血分数为23%。未见胸腔积液,左心室射血分数维持在63%。氨布里森坦改为雾化伊洛前列素(5 μg;每天7次),增加利尿剂,但继续服用博舒替尼。因临床无改善,于2014年3月转入住家静脉伊洛前列素治疗。2014年6月,患者因右心衰失代偿伴外周水肿、新发右侧积液、右心腔严重扩张入院,影像学未见左房肿大。他被继续服用利尿剂并需要胸腔引流。博舒替尼被停产。 His PAH therapy was unchanged.
停用博舒替尼3个月后,他在世卫组织FC II中有明显改善,到6个月时,他的ISWD增加到600米;注射。伊洛前列素因此被停用,他重新开始服用他达拉非和氨布里森坦的联合药物。2015年12月CMR反映了他的WHO FC II,仅显示轻度右心室功能障碍,右心室射血分数(RVEF)为48%。
2016年3月,他开始服用ponatinib。治疗6周后复查,因为他抱怨呼吸困难加重。他的PAH治疗没有改变。他的ISWD在460米没有变化;然而,症状上他属于世卫组织FC III。CMR与他的WHO FC恶化一致,与2015年12月相比明显恶化,右心室舒张末期容积从157 mL增加到220 mL, RVEF下降到22%,并出现更明显的室间隔矛盾运动。没有胸腔积液的迹象。Ponatinib被停职,等待进一步审查。
尽管1-3期研究在870例接受博舒替尼治疗的患者中有4例发现PH可能是不良反应[3.],据我们所知,这是首次发表的将博舒替尼与多环芳烃联系起来的病例报告。TKIs对肺血管的不同影响在体外动物模型和人类都有描述。伊马替尼被证明对人类的多环芳烃有可能的有益作用,但由于其副作用高,最显著的是硬膜下血肿,因此尚未获得许可。虽然尚未描述与尼罗替尼相关的多环芳烃,但一项尼罗替尼治疗多环芳烃的随机对照试验因严重影响风险增加而中止[4].在动物模型中,达沙替尼已被证明可以逆转PAH;然而,矛盾的是,文献中报道了至少41例达沙替尼相关的多环芳烃[5,6].大多数描述的达沙替尼相关PAH的病例在停止使用后已经解决或显著消退,这表明血管收缩性病理生理学导致了PAH;然而,目前研究中的患者在诊断时患有严重的多环芳烃,尽管之前停用了达沙替尼。在接受尼罗替尼治疗时也观察到一定程度的临床恶化,尽管他在继续服用尼罗替尼的情况下对第二种PAH治疗反应良好。这种恶化可能与达沙替尼诱导的血管病变持续存在有关,尽管尼罗替尼的不良反应不能被排除。当然,我们在博舒替尼开始使用后观察到的严重恶化,以及停药后的显著改善在临床上更为显著。
每种TKI的激酶抑制谱可能在决定净肺血管反应中起关键作用。Nagarajet al。[7]假设Src抑制在达沙替尼或ponatinib治疗后介导PAH的发展,有趣的是,与伊马替尼和尼罗替尼不同,博舒替尼也是一种Src抑制剂。Src与肺血管张力的控制有关[7),在体外数据显示,在大鼠和缺氧小鼠模型中,Src抑制可减弱肺动脉平滑肌细胞的增殖和迁移,并逆转肺动脉重塑[8],而在遗传性多环芳烃的背景下,本构性Src激活在内皮功能障碍中发挥作用[9].在动物模型和人类中观察到的TKI的矛盾效应表明,动物模型是PAH患者治疗性TKI使用后果的不可靠预测指标。因此,进一步探索这些因素并阐明特定激酶改变肺血管细胞表型的机制是有必要的。然而,我们强烈赞同Q .的建议uilotet al。[1]临床医生在监测接受TKI治疗的患者时,对进行性呼吸困难患者的多环芳烃调查应设定较低的门槛。
脚注
利益冲突:可以在本文旁边的网站上找到信息披露www.qdcxjkg.com
- 收到了2016年5月19日。
- 接受2016年7月12日。
- 版权所有©ERS 2016















