文摘
很可能慢性血栓栓塞肺动脉高压(CTEPH)比目前普遍认可。成像研究是对可操作性决策的基础。所有患者疑似CTEPH应指一个有经验的外科中心。目前,没有风险评分分层系统指导可操作性的评估主要是根据手术的经验。
肺动脉内膜切除手术的目的(豌豆)阻塞性材料的去除立即降低肺血管阻力。豌豆提供治疗的最佳时机,但很难完美。识别和清除远节段和subsegmental疾病是主要问题。基本的外科技术包括:正中切口,心肺旁路,动脉切开术心包内切口,和一个真正的动脉内膜切除术细致完整的远端解剖。深低温循环逮捕推荐的最佳手段降低肺动脉血液流动,使解剖清晰的领域。在最近PEACOG(豌豆和认知)审判没有认知障碍post-PEA的证据。
再灌注性肺水肿和残余肺动脉高压是独一无二的术后并发症post-PEA和与死亡率增加有关。然而,现在住院死亡率< 5%经验的中心。
慢性血栓栓塞肺动脉高压(CTEPH)仍然是诊断,预后不良。疾病表现为非特异性症状,一般医生可能不知道的或潜在的治疗条件。当前的医疗,在最好的情况下,缓和。肺部动脉内膜切除术(豌豆)手术提供了唯一机会的症状和预后改善和治疗患者在许多优秀的长期结果。
很可能CTEPH更普遍的认可。如果3.8%的患者出现急性肺栓塞后CTEPH [1),那么可能会有多达12000,每年新发病例达15000仅在美国,但只有大约200肺部动脉内膜切除术实际上是执行。尽管增加理解,即使CTEPH建立的诊断,可操作性的评估仍然可以是一个挑战。可操作性是基于术前估计手术分类(2)的术前评估可能的术后肺血管阻力(PVR),这两个确定干预的风险和可能的结果。手术分类是一种术中评估和即使是最好的现代成像技术只能估计疾病手术中发现的可能的类型,它是不可能确定缓解术前解剖平面的。最后一个因素可操作性评估机构的经验,包括手术后的护理和重症监护设施,最重要的是操作外科医生的经验和技能。
成像研究是对可操作性决策的基础,而不是仅仅CTEPH的诊断。在这个阶段的病人评估通气/灌注(V′/问′)扫描不应忘记,可以区分大型和小型的可操作性的关键评价血管疾病,作为选择的筛查扫描(3]。在前有多个无与伦比的节段灌注缺陷而在后者斑驳的外表有一个不完整的。的V′/问′扫描本身的敏感性和特异性(> 90% > 96%3),但可以低估程度的阻碍,尤其是在网络狭窄。CT肺动脉造影扫描正越来越多地用于外科评估、诊断以及在一些中心(4]。CTEPH的关键特性是中央肺动脉扩张,右心室扩大,管腔内的血栓栓塞材料,扩大支气管动脉血液流动提供抵押品,马赛克衰减和实质异常次生梗塞。常常被误解的两个关键的规则:1)缺乏近端血栓CT血管造影并不排除手术容易慢性疾病;和2)中央的存在血栓CTEPH CT不能确诊。磁共振成像肺血管造影也越来越多地用在许多中心和可以提供优秀的三维视图,但专家意见分歧,他们是否能取代传统肺血管造影检查。常规肺血管造影术,通常结合(左冠状动脉造影,如果年龄> 45岁)心脏catheterisation,仍然是黄金标准在加州大学圣地亚哥分校(UCSD;美国圣地亚哥,CA)。它建立了诊断和评估手术resectability。两架飞机是重要的和横向成像提高解剖学定义尤其是低叶(图1一个和b)。右侧压力和PVR计算获得。并发症在体验中心的风险很低。肺angioscopy现在很少使用在临床实践中。
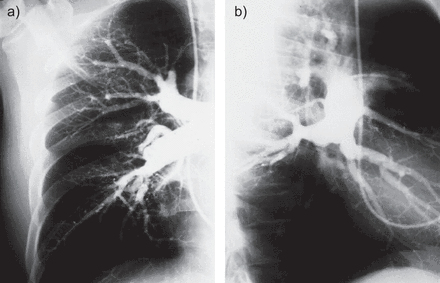
肺血管造影)前视图和b)横向视图。
最后的手术选择的元素是可凝块的平衡程度的肺动脉高压(PH),尤其是PVR。术前治疗影响血液动力学的影响是未知的。有两个关键的研究描述之间的关系:1)术前肺阻力和住院死亡率(5];和2)术后残余PVR和住院死亡率(6]。没有PVR或更高的下限,但1000达因·s−1·厘米−5明确区分那些在更高和更低的手术风险。在最近的群体自2006年以来,加州大学圣地亚哥分校的患者住院死亡率仅为1.6%在PVR < 1000达因·s−1·厘米−5和4.1%的时候> 1000达因·s−1·厘米−5。其他因素包括静止状态和运动症状和病人的并发症。总之,所有患者疑似CTEPH应指一个有经验的诊断和确认中心特别有经验的外科中心评估的可操作性。考虑对CTEPH开始药物治疗的病人应该只出现手术后评估,目前可用的药物并不替代豌豆。
豌豆服务的组织
豌豆外科医生需要PH值的经验,专业技术,专业知识与术前评价和术后重症监护。
豌豆操作很难学习和训练新的外科医生是很困难的。识别和清除,尤其是远节段和subsegmental疾病是主要的问题,之前达到阈值的能力很可能至少1年的培训和/或100例的经验是必要的。手术经验是最重要的因素在实现一个好的病人的结果。
CTEPH中心需要心胸手术的丰富经验,优秀的肺和心脏服务与强调PH值和优秀的诊断成像。外科医生、放射科医生经验丰富的团队,麻醉师,intensivists、护士、perfusionists和呼吸治疗师是必要的。
在区域和国家层面的主要问题是,有多少手术中心是必要的吗?中心的数量应根据人口,或对病人诊断,或病例数执行?实际的发病率和患病率不知道精确、CTEPH可能是更普遍的认可。最近的计算基于代表参加国际科学教育研讨会CTEPH(英国剑桥)会议2011年6月表示,目前约有26个中心在世界范围内,但许多低容量的情况下。如果它是可能的组织处理设施由当地政策或地理边界,但不限于理想的计划可能每5000万人口中心,地理位置适合和执行>每年75 - 100例(也许每年至少50例),以确保良好的结果。新豌豆中心,员工培训可以帮助通过访问一个高容量的中心与主机的回访团队帮助初始操作。
国际网络可能是重要的改善沟通和教育小中心限制的学习曲线要求操作。
豌豆手术的风险评分
不可能有一个通用的可操作性的定义,但是手术风险评估的评分系统,发病率和长期结果(豌豆分数)可能是有用的。风险评分系统,如协会心胸外科或EuroSCORE基于巨大的数据集,豌豆手术的那是不可能的。豌豆的重要预后因素手术是外科医生的经验和制度,可以由CTEPH注册表数据(7]。专家意见一致得出结论,任何风险评分系统的主要因素应包括PVR,纽约心脏协会类,6分钟步行距离,留置导尿管,医疗预处理和更多的主观因素相关的疾病影像学研究。的唯一危险因素影响住院死亡率(单变量分析)在欧洲CTEPH注册PH-specific药物治疗,时间从去年肺栓塞,6分钟步行试验的距离PVR的诊断价值,在诊断和PVR的重症监护室(ICU)保持7]。
然而,许多风险评分系统所需的变量是主观的,如。程度的节段血管介入和clearability。专家意见已经同意国际数据库(与潜在的数据收集),包括风险因素和早期和晚期的结果豌豆增加知识是必要的。非手术CTEPH患者也应包括在内。国际外科CTEPH网络工作通过一个合适的平台将有必要影响这个数据库。每个国家中心的数量应该是有限的(如英国)排除手术经验作为患者的危险因素的结果。上有意见分歧的价值风险评分系统;将允许比较中心,但有人担心,它可能会减少推荐患者更高的风险评分计算。
技术豌豆
操作的原则和目标是阻塞性材料立即减少PVR的简单去除。像许多其他主要操作,没有随机对照试验(相关的)证据的证明效力和大多数过程的有效性主要是基于与住院病例分析结果数据仅6]。
当前技术的发展的历史很有趣。最初的手术方法在1950年代被单方面通过开胸或横向“翻盖”切口和心肺分流术(CPB)没有使用。很可能第一次成功真正的动脉内膜切除术通过胸骨切开术(CPB备用)于1962年进行了Houket al。(8]。第一个成功的真正的动脉内膜切除术(右侧)使用体外循环,通过是在1970年,加州大学圣地亚哥分校开胸被M报道奥泽和Braunwald(91973年)。到1980年,维唉等。(10]报道了UCSD的经历三个患者胸骨切开术,心脏和深低温循环逮捕(DHCA)。在1984年的一项调查发现只有85全球报告手术病例,但到了2003年,Jamiesonet al。(6从UCSD)报告了1500例,胸骨切开术的重要性,强调重点,DHCA。在1990年代,大项目也在欧洲发达国家,由p Dartevelle在法国,e . Mayer在德国,邓宁j . D 'Armini上午在英国和意大利。
操作很难完美的原因是相关的解剖学和生理学:肺动脉的位置上,5 L·分钟−1血流、血管壁薄和双重循环与支气管抵押品血液流动。所需的基本手术技术克服这些障碍是:两肺正中切口的方法;心脏把血液流动的肺动脉和维持心脏和肺的功能;动脉切开术心包内切口和真正与细致完整的远端解剖节段血管动脉内膜切除术;和降低抵押品血液流动,使后者的手段(11- - - - - -13]。然而,尽管完整的心脏,在许多情况下抵押从支气管循环血流量掩盖了手术领域。标准的方法来克服这个充满逮捕循环,迫使身体冷却到20°C减少代谢活动和保护重要器官功能。因此,之间有一个权衡的观点和时间对脑缺血在DHCA解剖。
上述技术已经使用在过去的30年总共大约有5000患者。然而,一些问题仍然存在。标准的操作可以改善吗?系统冷却到20°C真的有必要吗?可以减少或避免DHCA吗?最后,是一个完整的动脉内膜切除术可能没有DHCA吗?有一些经验的替代技术有四个报告(从欧洲)发表的豌豆手术没有完全DHCA 20°C。在第一个出版,30例手术期时颁发新加坡莱佛士学院集团与在汉诺威,德国,治疗主动脉阻塞气球挡住支气管动脉和允许广泛性脑灌注(ACP)而不是DHCA 29.5°C (14]。时代的临床结果是可以接受的,但是没有证据表明标准DHCA技术的优势并没有详细的认知功能。未来出版了汇集经验,1年以上从汉诺威,德国,和巴塞罗那,西班牙15]。30个病人被冷却到28°C, 30°C或32°C。中度低温循环逮捕,两个时期的平均时间为10.3分钟。有证据表明瞬态三个患者的神经功能障碍。这种方法被J批评amieson(16),与担忧中度低温循环动脉内膜切除术的逮捕和完整性。最近有一份报告从医院特(英国剑桥)描述豌豆试图避免完整的循环逮捕,通过维护机场核心计划,但充分冷却至20°C (17]。150例患者在治疗3年。机场核心计划是通过主动脉弓夹紧控制支气管抵押品血液流动。然而,在9%的情况下,DHCA(21分钟)被要求完成充分解剖。再没有任何优势的结果的证据DHCA标准。在最终报告,从博洛尼亚、意大利、豌豆进行左心吸和温和的体温过低而不是DHCA [18]。只有30个病人,收集了3年时间。豌豆是可能使用此方法,但DHCA是必要的一个病人也没有有利的证据。
替代方法对患者尚未证明任何好处。因此,新技术应与标准相比,最好是在一个随机对照试验。
大脑在豌豆手术
虽然期间DHCA允许控制豌豆,和大多数病人似乎没有手术后神经赤字,没有详细的认知评估直到最近。Medline检索2011年6月的“肺,动脉内膜切除术,神经”或“肺,动脉内膜切除术,认知”导致只有一个出版(19]。搜索相关的参考列表从所有其他豌豆出版物生产两个(20.,21)与脑损伤的证据,可能与长期DHCA时期。集团在特医院,剑桥,因此,脑保护在豌豆手术变得感兴趣。
这个数据短缺的理性PEACOG(豌豆和认知)试验22),有可能在DHCA微妙的认知障碍和脑缺血。在主动脉手术有一个越来越明显的趋势,以避免DHCA使用ACP大脑总是灌注。PEACOG试验是一个失明,随机试验直接比较ACP和DHCA豌豆手术。主要结果是认知功能变化在3个月和1年。标准化的体外循环技术被用来最大化两组脑保护,见下文。强的松·1毫克公斤−1术前管理与异丙酚麻醉和近红外光谱(NIRS)监测。冷却在缅共20°C与鼻咽和膀胱小心控制的温度监测。外围和中央温差保持在< 5°C。pH值统计用于冷却,使血管舒张和低温度梯度增加,和传统α统计复温。一头冷却套管应用和1克thiopentone DHCA之前管理。逮捕时间仅限于20分钟> 10分钟再灌注逮捕时期之间。机场核心计划,主动脉夹远端左侧颈动脉,以减少支气管抵押品流向肺循环,但保持心脏流向头部和右手臂与正确的径向压力监测。总之,PEACOG研究证明没有区别的技术第一次和第二次的结果。两组认知功能是相同的对象,实际上提高了3个月(图2)。没有任何证据表明认知障碍。血液动力学的改善也等于两组。PEACOG DHCA反对机场核心计划的第一个随机对照试验,最大的一个随机对照试验涉及DHCA在成年人中,重要的是第一个豌豆后认知功能的详细评估。它的结论是标准的豌豆操作DHCA 20°C生产可再生的优秀结果肺部和脑部。因此,外科医生,咨询医师,可以放心,仔细的麻醉和体外循环管理,DHCA豌豆是安全的和良好的耐受性。比ACP DHCA技术简单,试验中9个病人不得不跨越DHCA组允许一个完整的远端动脉内膜切除术,因此完全DHCA现在提倡的豌豆的首选手术方法。
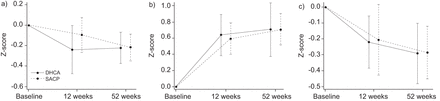
认知功能后肺部动脉内膜切除术在基线(术前)和手术后12和52周)trailmaking测试,b)雷伊听觉测试和c)槽钉板测试。DHCA:深低温循环逮捕;议会:选择性广泛性脑灌注。数据意味着(95% CI)。
另一种方法DHCA和脑保护
不同技术循环逮捕最近报告了这项研究由Morsolini等。(23]。自1994年开始,他们的经验,347年豌豆程序已经完成使用一个进化脑保护策略有四个群病人。在第一组,豌豆已经表现与传统20分钟时间DHCA 20°C,在第二组间歇10 - 15分钟时间DHCA NIRS监控,发展到中度低温在第三组和逮捕的多个间歇期只有7分钟中度低温第四组。独特的,他们没有使用cardioplegic逮捕保护心脏,而是根据循环逮捕的短时间内频繁的再灌注。最当代组处理多个短期循环逮捕在温和的低体温较低初始PVR比早期的军团,但被老。他们更可能有一个简单的复苏与神经活动减少的趋势,但死亡率没有明显不同的四组之间尽管增加经验研究在不同的时代。他们得出的结论是,他们的技术是安全的,尽管很长时间累积循环逮捕和额外的解剖时间允许更多的远端清除疾病。然而,其他专家意见是分裂的,许多人认为,虽然技术是成功的在他们的手中,它可能不是容易被他人复制,和一些仍然担心长时间累积逮捕。
进一步在实践中争议
豌豆手术治疗的一些地区几乎没有证据基础和实践各不相同。最近的一项调查豌豆的外科医生进行评估使用下腔静脉过滤器、三尖瓣修复的必要性和闭合卵圆孔未闭。
有下腔静脉过滤器的使用指南从血液学学者24]。过滤器插入包括CTEPH的迹象。潜在并发症非常罕见,但直接并发症包括腔静脉滤器的错位(1.3%)、气胸(0.02%)、血肿(0.6%)、空气栓塞(0.2%)、颈动脉穿刺(0.04%)和动静脉瘘(0.02%)。潜在后并发症包括:复发性深静脉血栓形成(21%)、下腔静脉血栓形成(2 - 10%),post-thrombotic综合症(15 - 40%),下腔静脉(0.3%)、渗透过滤迁移(0.3%)、过滤倾斜断裂和圈闭引导线。没有个随机对照试验,以支持使用下腔静脉过滤器CTEPH患者和推荐使用的证据级别下腔静脉过滤器很低。豌豆的外科医生,调查显示混合练习几乎50:50的分布过滤器使用(从未:一个中心;很少:五个中心;频繁:没有中心;总是:11中心)。
需要修复三尖瓣不太有争议和专家意见表明,如果独自CTEPH返流是次要的,然后修复通常是不必要的,如术后右心室重塑减少返流。
在调查三个受访者表示,他们总是闭合卵圆孔未闭,同时三表示,他们很少做。原因,包括明确的关闭,之前的矛盾的栓子,严重缺氧静止与大分流,6分钟步行试验的距离时显著稀释和动脉瘤的隔着。如果有预期严重残余PH值一些建议应该敞开卵圆孔未闭。
鉴别诊断的CTEPH
仔细评估成像是很重要的,因为肺动脉梗阻并不总是由于CTEPH,与肺动脉高血压(PAH) /慢性阻塞性肺疾病与中央血栓,肺动脉肉瘤,fibrosing纵隔炎,肺静脉阻塞疾病,肺静脉狭窄,外源性血管压迫,大型船肺血管炎,先天性分支狭窄具有鉴别诊断。其中的一些其他条件也可能被豌豆。
手术后的护理
病人接受豌豆受到许多相同的其他心胸外科手术的术后并发症,如肺不张、胸腔积液、心包积液,膈肌功能障碍和心律失常。然而,再灌注性肺水肿和剩余的PH值是独一无二的并发症的豌豆病人和与死亡率增加有关。
缺氧是特别常见的豌豆人口的原因。长时间体外循环后肺不张几乎是普遍的这个过程所需时间和术后疼痛和呼吸肌肉功能障碍也贡献。V′/问′更明显不匹配的豌豆心胸外科患者与其他患者,可能由于缺氧血管收缩的损失和“窃取”现象非常普遍的豌豆。豌豆引起再灌注肺区域的缓解肺动脉梗阻,导致减少的阻力在那些以前阻塞血管。如果endarterectomised肺阻力低于先前专利血管床(肺不是由慢性血栓阻塞),血液流动阻力最小的道路将会导致一个相对“hyperperfusion”新endarterectomised肺灌注“窃取”从以前的正常肺区域(图3)[25]。这就产生了高和低V′/问′地区低V′/问′地区,新reperfused肺部区域,导致低氧血。在周月流的再分配解决导致更多同质灌注肺的1年(26),大多数患者能抛弃数月后补充氧气。
)术前通风灌注扫描显示减少灌注至右上叶,无灌注的底segmets下叶,和节段性缺陷的中部叶和上部叶离开了。b)术后通风与增加灌注灌注扫描右侧上部和下部叶与“窃取”从左肺。Equil:平衡;蚂蚁问:前灌注;后问:后灌注。
再灌注水肿发生在10 - 40%的患者根据所使用的定义。这种高渗透水肿发生在区域endarterectomised和reperfused [27,28]。在最严重的形式,它可以呈现严重的肺泡出血与深刻的低氧血和与高死亡率(29日]。再灌注水肿是早期术后并发症60%的病例呈现后立即手术,30%的发展中第一个48小时内手术后,少数(10%)发生后住院期间(> 48 h)。再灌注肺水肿的发生率下降随着时间的推移,原因不清楚。再灌注性肺水肿的定义实际上是动脉氧张力/吸入氧气分数< 300,透明度在一个地区一个胸部x光reperfused豌豆之后,并没有其他原因,前两个标准(如肺炎或肺不张)。术前的严重性PH值和残余PH值的存在与发展中再灌注肺水肿的风险增加(30.]。
再灌注肺水肿的发展与一个统计上显著的增加相关联的ICU机械通气时间和长度保持(31日]。一些干预措施已经试图降低再灌注肺损伤的发生率。小型two-centre临床试验表明,最小化的策略inotropes和低潮汐豌豆后通风可以减少再灌注肺豌豆病人水肿的发生率以及减少死亡率(32]。最近的一项研究在一个单一的机构比较大与小潮气量通气豌豆人口已接近完成,可以提供进一步深入发展的机械通气肺损伤的作用。除了蛋白质含量升高,增加中性粒细胞被发现在支气管肺泡灌洗肺损伤的患者相比,那些没有肺损伤表明损伤是炎症的结果(28,33]。显然更大,需要多中心随机试验来识别策略来减少再灌注肺豌豆后水肿。
再灌注治疗肺部水肿主要是支持。利尿,降低肺水和避免高心输出量通常采用最小化的耗氧量。与先进的急性呼吸窘迫综合征,患者再灌注肺水肿可能非常不对称和病人可能出现trepopnea [34在一个横向卧位),补氧更好的位置与侧的位置。吸入一氧化氮可以提高氧化和extra-corporeal膜氧支持可以救命的严重的再灌注肺水肿(35,36]。
剩余PH值仍然是一个严重的问题在5 - 35%的病人接受豌豆(6,36- - - - - -38围手术期死亡率),是最常见的原因在许多中心(5,7]。手术死亡率增加而增加术前PVR [5,6),但一个更大的预测术后死亡率的存在显著的残余PH值后豌豆(6,7]。可逆术后肺血管收缩会出现心脏,由于机械损伤和缺血再灌注损伤导致内皮一氧化氮水平低和内皮素水平增加。这种情况通常解决72 h(内39,40]。不可逆转的PH值是远端慢性血栓栓塞疾病或叠加的结果小血管冠状动脉内膜切除术不是治愈的。显微镜下这些变化出现类似的PAH患者(41]。确定的存在小血管动脉病手术前仍然是有问题的,但许多调查人员极大的兴趣(42,43]。
治疗严重的残余PH值和右心衰立即手术后的时期可能是一个挑战。变力的支持,改善右心室功能通常需要优化右心室前负荷的细心和耐心是很重要的。试图减少与血管舒张肺动脉压力通常是不成功的,而且有相当的风险,因为他们可以与全身性低血压。重要的是避免低血压和右冠状动脉灌注减少,会导致右心室功能恶化。减少PVR可以获得在某些患者吸入一氧化氮或[吸入性伊洛前列素40,44,45)没有一个系统性血压下降有关。通常,患者接受治疗PAH-specific疗法(环前列腺素类似物,phosphodiesterase-5抑制剂和内皮素受体拮抗剂)手术前可以有这些药物停止在手术室如果豌豆在PVR导致显著减少。然而,如果患者有明显的残余PH值,这些药物可能会继续在术后时期一旦病人haemodynamically稳定。这些治疗术后早期环境的影响尚不清楚,主要是传闻,需要研究。患者的方法温和的豌豆后剩余的PH值变化根据中心。有些人会开始或恢复PH-specific疗法从医院出院前。别人,认识到持续改善手术后血液动力学,似乎稳定在术后3个月46),选择隐瞒PAH-specific治疗和评估需要医疗治疗3 - 6个月手术后通过超声心动图和/或右心catheterisation。需要前瞻性研究比较了两种方法来评估如何以及何时最佳治疗温和形式的豌豆后剩余的PH值。最近的一项研究表明,在3个月后豌豆,31%的患者有残余的PH值(定义为平均肺动脉压力> 30毫米汞柱在右心catheterisation)。然而,尽管症状和运动能力比那些没有剩余的PH值,并不影响两组患者预后有相似的生存时间埋葬47]。
术后心包积液并不少见,应考虑在病人出现恶化时水肿,胸痛和呼吸困难。应立即进行超声心动图证实任何积液的诊断之后,排水导致血液动力学的妥协。心房心律失常以类似的方式对待其他开发心房扑动/颤心脏手术后患者的警告β-blockers并不显著的残余术后患者耐受性良好博士抗凝通常开始出血并发症的手术没有晚。终生抗凝建议所有病人避免复发性血栓形成。
概述和未来的角度来看
CTEPH和它的识别和治疗已经成为全球努力。尽管生长在这个领域中,在多环芳烃的步伐落后于过去十年。Medline搜索进行了2011年6月,限制了“人”和搜索词“慢性血栓栓塞肺动脉高压”和“肺动脉高血压”过去十年产生以下结果:CTEPH引用总计651,与多环芳烃引用总计3640 (图4)。这并不是完全出人意料,给疾病的差异和兴趣扩大为一种慢性疾病治疗方案(PAH)。然而,全球整体意识和PH值增加活动提醒,确保这一潜在治愈形式的PH值(CTEPH)承认,妥善处理。给定的限制可操作性的评估和治疗的作用,一些专家建议豌豆中心最佳实践指导方针将中心死亡率、中心数量和能力进行节段动脉内膜切除术。
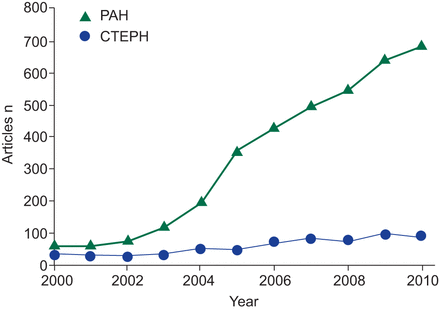
慢性血栓栓塞肺动脉高血压PubMed引用(CTEPH;n = 651)肺动脉高血压与引文(多环芳烃;n = 3640)从2000年到2010年。
脚注
本系列之前的文章。1号:Delcroix M, Vonk-Noordegraaf Fadel E,et al。血管慢性血栓栓塞肺动脉高压和右心室重塑。欧元和J2013;41:224 - 232。2号:朗IM,斐萨文托R,召开D,等。慢性血栓栓塞肺动脉高压的危险因素和基本机制:目前的理解。欧元和J2013;41:462 - 468。
感兴趣的语句
感兴趣的语句D.P.詹金斯和e . Mayer可以找到www.www.qdcxjkg.com/site/misc/statements.xhtml
- 收到了2012年4月7日。
- 接受2012年6月25日。
- ©2013人队