摘要
降钙素原(PCT)水平预测社区获得性肺炎(CAP)死亡率和其他不良事件的预后价值仍未明确。
我们全面评估了PCT的性能,将其分为四个预定义的降钙素原层(<0.1、0.1 - 0.25、> 0.25-0.5、>0.5 μg·L)−1),按肺炎严重程度指数(PSI)和CURB-65(混淆、尿素>7 mmol·L)分层−1,呼吸频率≥30次·min−1在925例CAP患者的30天随访中预测全因死亡率和不良事件的风险等级,收缩压<90 mmHg或舒张压≤60 mmHg,年龄≥65岁。
在受试者工作特征曲线中,初始PCT水平仅对死亡率预测有中度作用(曲线下面积(AUC) 0.60),且没有改善临床风险评分。第3、5和7天的随访测量显示预后表现更好(auc 0.61、0.68和0.73)。对于不良事件的预测,AUC为0.66,PCT显著改善了PSI(从0.67到0.71)和CURB-65(从0.64到0.70)。在Kaplan-Meier曲线中,PCT分级在不良事件预测方面显著将患者区分为PSI和CURB-65风险等级,但在死亡率方面没有。重分类分析证实了PCT对不良事件预测的增加价值,但没有增加死亡率。
初始PCT水平仅提供有关死亡风险的中等预后信息,并不能改善临床风险评分。然而,PCT有助于随访和预测不良事件,从而提高PSI和CURB65评分。
在社区获得性肺炎(CAP)的管理中,疾病严重程度评估和预后预测是充分分配卫生保健资源和治疗方案的先决条件。这包括有关住院或重症监护入院、诊断性检查、抗菌药物治疗路线和早期出院评估的决定。为了优化和减少不必要的住院率,专业组织制定了预测规则和宣传指南,根据预测的死亡风险对CAP患者进行分层1,2.肺炎严重程度指数(PSI)是一个经过充分验证的评分系统,通过两步算法评估死亡风险3..开发该工具是为了识别死亡率低的患者3..然而,它是复杂的,强烈依赖于年龄,限制了它在日常护理中的普遍实施。较低络合物CURB65(混淆,尿素>7 mmol·L−1,呼吸频率≥30次·min−1低血压(收缩压值<90 mmHg或舒张压值≤60 mmHg)和年龄≥65岁)评分,重点关注5个预测因素4.这个分数比较容易计算,但预后的准确性稍差。两种风险评分仅用于预测死亡率,其预测其他cap相关不良结局的能力未得到验证。这两种评分在临床使用上都有局限性,包括实用性、误校准风险,以及只有中等的敏感性和特异性,这导致患者住院,而门诊治疗本是更好的选择5.因此,额外的危险因素和预后生物标志物可能会增强这些既定风险评分在CAP患者中的预后表现。
先前的研究调查了降钙素原(PCT)对死亡率预测的预后潜力6.同时在重症监护室(ICU)进行研究7,8在高危患者中9已经证明了PCT具有较高的预后准确性,但来自急诊科(ED)低严重程度患者的研究结果并没有显示一致的结果9- - - - - -11.来自德国社区获得性肺炎能力网络(CAPNETZ)的一项研究最近发现,入院时PCT水平改善了CRB-65的预后表现(混乱,呼吸频率≥30次·分钟−1低血压(收缩压值< 90mmhg或舒张压值≤60mmhg),年龄≥65岁)评分11.然而,一项基于美国的大型CAP研究发现,与PSI和CURB-65评分相比,PCT仅具有中等的附加价值12.
本研究的目的是在多中心降钙素原引导的抗生素治疗和下呼吸道感染患者住院(ProHOSP)研究中纳入的大型、明确的CAP患者队列中验证这些先前的发现13评估初始和连续PCT水平对预测死亡率和其他不良事件的预后潜力。
方法
研究设计与设置
作为一个预先确定的辅助项目,我们使用了多中心ProHOSP研究中所有CAP患者的临床数据和PCT水平13.ProHOSP研究的设计已经在其他地方详细报道过13.简而言之,从2006年10月至2008年3月,共有1,359名来自瑞士北部6家不同医院的连续推定下呼吸道感染(LRTI)患者被纳入研究;925例确诊为CAP,其余患者为慢性阻塞性肺疾病加重和急性支气管炎。患者被随机分配到干预组和标准组,干预组的抗生素治疗指导基于PCT截止范围,标准组的抗生素治疗指导基于强制指南建议,而不了解PCT。该研究的主要终点是比较PCT指南与标准推荐指南入院后30天内不良医疗结果的风险。一个预先确定的次要终点是调查PCT在CAP患者中的预后潜力。
参与者的选择
18岁、>岁、入院时主要诊断为疑似下呼吸道感染的患者符合ProHOSP研究的条件。根据指南,LRTI的定义是存在至少一种呼吸道症状(咳嗽、痰液产生、呼吸困难、呼吸急促或胸膜炎),加上听诊期间至少一种发现(罗音或颤音),或一种感染迹象(核心体温>38.0°C,颤抖,白细胞计数>1×1010细胞·L−1或< 4×109细胞·L−1)不依赖抗生素预处理。CAP定义为胸片上的新发浸润1,14.患者在进入急诊科时由住院医生在经委员会认证的内科专家的监督下进行检查。标准化基线评估包括病史、临床检查、实验室检查和胸片检查。对于所有CAP患者,入院时计算PSI和CURB-65评分,如其他地方所述3.,4.研究方案得到所有当地伦理委员会的批准,并获得所有参与者的书面知情同意。
PCT测定
PCT采用高灵敏度、时间分辨放大加密发射技术(PCT Kryptor®;BRAHMS AG, Hennigsdorf,德国)。本方法检出限为0.02 μg·L−1功能测定灵敏度为0.06 μg·L−1,即。是正常平均值的3 - 10倍。
研究终端
该分析的主要终点是随机分组后30天内的全因死亡率;次要终点为不良事件,定义为30天内死亡、ICU住院或任何疾病特异性并发症(包括脓胸、脓肿和急性呼吸窘迫综合征)。作为ProHOSP方案的一部分,一个独立的安全和监测委员会对结果评估进行了标准化和监测,该委员会由三名肺病、传染病和重症监护医学专家组成13.在住院第3、5和7天,出院时,对盲眼医学生进行评估,并在第30天通过结构化电话采访进行评估。如果患者在出院期间或出院后表示有任何并发症,或无法提供充分的信息,采访者有义务与主治全科医生或医院联系,以获得处方通知或医院转院或出院通知书的副本。
统计分析
首先,我们通过绘制受试者工作特征(ROC)曲线来评估初始PCT水平预测主要和次要终点的预后准确性。ROC曲线下面积(AUC)是标准和分界点选择的汇总度量。我们报告敏感性,特异性,阳性和阴性似然比在不同的分界点。然后,我们评估了PCT是否在四个PCT截止范围内(<0.1、0.1 - 0.25、> 0.25-0.50和>0.50 μg·L)显著增加−1),采用Kruskal-Wallis单因素方差分析进行多组比较。之所以选择这些截断点,是因为它们是抗生素管理的临床算法的基础15.
其次,我们通过比较PCT联合logistic回归的ROC曲线和每个风险评分与仅局限于评分的ROC曲线,来检验PCT是否改善了PSI和CURB-65评分的表现。因此,将得分作为PSI类(1-5)和CURB-65类(1-5)纳入模型。我们还绘制了Kaplan-Meier生存曲线,并根据PCT分界点对患者进行总体和内分层先天的PSI和CURB-65风险类别;因此,将低危患者定义为PSI I-III级和CURB65 0-1级,将高危患者定义为PSI IV-V级和CURB65 2-5级。我们用对数秩趋势测试PCT层之间的差异。
为了研究将PCT添加到临床风险评分的潜在临床用途,我们进一步计算了Pencina提出的重分类表et al。16.对于有意义的评估先天的我们使用来自原始PSI和CURB-65队列的30天死亡率的预测概率3.,4,17.对于不良事件的预测,我们使用了在本研究中发现的PSI和CURB-65组的预测风险。
最后,我们通过绘制粗值以及入院时初始水平与幸存者和非幸存者的第3天、-5和-7天值之间的差异来分析随访PCT测量。
所有检验均为双侧检验,p值<0.05为有统计学意义。所有计算均使用STATA 9.2 (StataCorp, College Station, TX, USA)进行。
结果
患者人群
共有925名明确诊断为CAP的患者被纳入分析。在一名患者中,无法获得初始PCT。患者入组时的中位年龄为73岁,其中41%为女性。6个参与中心的CAP患者人数为122-210人。约50%的患者被PSI评分(IV-V类)和CURB-65评分(2-5类)归类为高危。
总体而言,14.5%的患者在纳入后30天内发生不良事件,包括死亡(5.4%)和ICU住院(9.0%)。疾病特异性并发症发生3.4%,均为脓胸。值得注意的是,30例患者发生了一次以上的不良事件,特别是ICU入院和脓胸(n = 12),以及ICU入院和随后死亡(n = 15)。所有CAP患者的基线特征显示在表1.
PCT预测结果的预后准确性
与幸存者相比,非幸存者入院时PCT中位水平显著升高(0.83 μg·L)−1(四分位范围(IQR) 0.30 ~ 5.67 μg·L−1)与0.44μg·L−1(IQR 0.15 ~ 2.63 μg·L−1);P = 0.02)。与无不良事件(1.30 μg·L)的患者相比,有不良事件的患者也是如此−1(IQR 0.38-7.47 μg·L−1)与0.39μg·L−1(0.14 - -2.2μg·L−1);p < 0.001)。根据初始PCT水平对患者进行分层时,PCT <0.1、0.1 - 0.25、> 0.25-0.5和>0.5 μg·L的分级分别为12.7%、24.2、14.6%和48.5%−1.PCT级别越高,任何不良事件和ICU入院的风险就会显著增加(图1);死亡和疾病相关并发症的增加不显著。
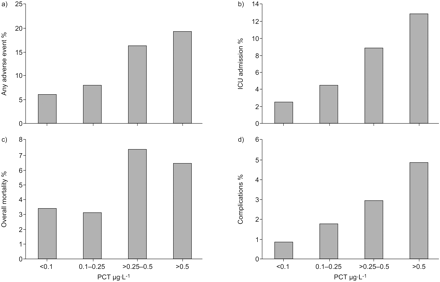
a)任何不良事件(p<0.001), b)重症监护病房(ICU)入院(p<0.001), c)总死亡率(p = 0.15)和d)在不同降钙素原(PCT)临界值中的并发症(p = 0.06)的风险。
在预测30天死亡率的ROC曲线分析中,初始PCT的AUC为0.60,与PSI和CURB-65评分相比显著降低(表2).当将PCT与logistic回归模型中的两种风险评分相结合时,PCT对死亡率预测的两种评分均无显著改善。对于不良事件的预测,初始PCT水平的AUC为0.66,在PSI (AUC 0.67)和CURB-65 (AUC 0.64)评分的范围内。PCT对每个评分的联合应用显著提高了他们预测不良事件的预后能力。对于ICU入院的预测,PCT均在两种评分范围内,并显著提高预后能力。与两种评分相比,PCT峰值水平预测ICU的auc显著更高。对于疾病特异性并发症的预测,与PSI和CURB-65评分相比,初始PCT和峰值PCT具有更高的准确性,并且初始PCT水平显著提高了这两项评分。
表3显示了不同PCT临界值的敏感性、特异性、阳性和阴性似然比,以及低、高危PSI患者的敏感性、特异性。值得注意的是,在高危患者中,PCT在死亡率预测的所有不同临界值上的敏感性和特异性均低于不良结局预测。
不同PCT截止范围内的死亡和不良事件
图2根据不同PCT级别总体(上表),以及PSI低(中表)和高危患者(下表)的Kaplan-Meier曲线。总体而言,PCT最低两级患者的死亡率低于PCT最高两级患者(p = 0.05)。然而,在PSI低和高风险患者的亚组中,PCT分级对患者没有显著的区分。就总体不良事件而言,风险显著增加了约3倍,从最低级别PCT的6%增加到最高级别的19% (p<0.001)。PCT分级在低风险患者(p = 0.01)中充分分离出有不良事件和无不良事件的患者(p = 0.07),但在高风险患者中没有(p = 0.07)。

a, b)总体和c, d)低(肺炎严重指数(PSI) I-III级)和e, f)高危(PSI IV-V级)患者的Kaplan-Meier图,按降钙素原(PCT)切断线分层(-:<0.1 ng·mL)−1;- - -: 0.1-0.25 ng·mL−1;——:> 0.25-0.5 ng·mL−1;···:>0.5 ng·mL−1)对于a, c, e) 30天全因死亡率和b, d, f)不良事件。日志秩p值分别为a) 0.05, b) <0.0001, c) 0.25, d) 0.01, e) 0.42, f) 0.07。
对低和高风险CURB-65类别的相同分析显示,PCT将有不良事件和无不良事件的患者在低(p<0.001)和高风险(p = 0.006) CURB-65类别中显著分开;然而,死亡率没有显著的分离(p = 0.27和0.79)(见在线补充图1).
净重分类改进
我们计算了幸存者和非幸存者,以及有或没有经历不良事件的患者的样本内重新分类行为。对于死亡率预测,重分类表显示,PCT的加入仅改善了一名非幸存者的PSI的风险预测。在不良事件预测方面,与单独使用PSI相比,PCT和PSI联合模型对12例不良事件进行了更准确的分类。表4纵为PSI评分患者不良事件重分类表(纵)与PSI评分与PCT水平联合模型(横)比较。
用CURB-65评分代替PSI重复分析得到了类似的结果。对于仅有1例非幸存者和21例有不良事件的患者,使用PCT模型时重新分类更准确。
PCT后续测量
图3显示入院时和第3、5、7天PCT的绝对水平和相对变化,比较幸存者和非幸存者。与幸存者相比,非幸存者在随访的每一天PCT浓度都显著增加。在分析入院与第3天、第5天和第7天之间PCT浓度的相对变化时,非幸存者在第3天有小幅的相对增加,而幸存者从入院到第3天有下降。同样,与非幸存者相比,非幸存者在第5天和第7天的下降明显不那么明显。ROC分析显示,PCT在第3、5和7天区分幸存者与非幸存者的auc分别为0.61 (95% CI 0.51-0.70)、0.68 (95% CI 0.59-0.77)和0.73 (95% CI 0.64-0.84)。
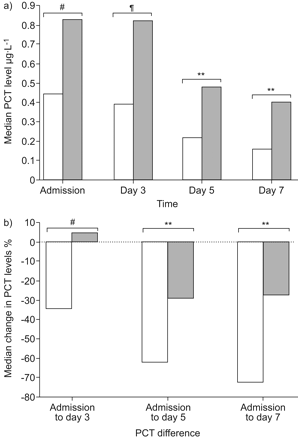
幸存者和非幸存者的连续降钙素原(PCT)测量。a)入院时和第3、5、7天的绝对PCT中位数。b) PCT浓度与入院时基线值相比的相对变化。□:幸存者;▓:nonsurvivors。#: p = 0.02;¶: p = 0.03;* *: p < 0.01。
在发生不良事件的患者中,与无不良事件的患者相比,PCT在所有随访日均显著增加(每次比较p<0.01)。第3天、第5天和第7天有不良事件和无不良事件患者的auc分别为0.67 (95% CI 0.61-0.72)、0.71 (95% CI 0.65-0.76)和0.68 (95% CI 0.62-0.74)。
讨论
在这项针对明确界定的CAP患者的大规模多中心研究中,入院时PCT水平对预测30天死亡率仅有中度预后能力,并且在联合logistic回归分析和重分类表中没有显著改善PSI和CURB-65评分。然而,随访的PCT测量显示预后表现更好。此外,我们发现PCT是严重cap相关不良事件的重要预测因子,从而提高了PSI和CURB-65评分的准确性。
PCT已成为一种诊断性生物标志物,用于估计CAP和疑似败血症中需要立即抗生素治疗的细菌感染的可能性。来自不同环境和不同国家的临床试验已证实,PCT可安全用于决定抗生素治疗的开始和持续时间,从而抵消抗生素过度使用及其产生的副作用和新出现的细菌多重耐药风险18- - - - - -22.然而,PCT的预后价值尚不明确。詹森et al。7发现,在ICU环境中,PCT最高水平高和PCT持续1天升高是90天全因死亡率的独立预测因素。我们最近发现,原发性和连续PCT水平在患有糖尿病的患者中具有较高的预后准确性军团菌CAP用于预测死亡率和ICU入院需求9.德国CAPNETZ的一项研究报告了PCT在住院和门诊混合情况下预测死亡率的高预后准确性,AUC为0.8011.与这些发现相反,对败血症遗传和炎症标志物(GenIMS)队列的二次分析报告,与PSI和CURB-65评分相比,PCT仅具有中等的附加值12.在本研究中,低PCT水平<0.1 μg·L−1通过临床评分评估,即使高危CAP患者也排除了死亡率。最后,西班牙的一项研究发现,c反应蛋白,而不是PCT或白介素,提高了死亡率预测的临床评分23.我们的数据不支持在CAP中使用入院PCT进行死亡率预测,因为初始PCT本身只有中等的预后价值,并没有改善PSI和CURB-65评分。事实上,在我们的研究中,低PCT水平的患者仍然有致命的结果,可能有许多不同的原因。首先,我们评估了全因死亡率,由于高龄和严重合并症,一些患者可能在没有严重感染的情况下死亡。PSI评分主要由年龄驱动,并包含合并症,这增加了其预测30天内所有原因死亡率的性能。其次,随访30天内死亡发生率相同。因此,最初的PCT测量可能会遗漏最初不复杂的CAP的继发性并发症或加重。此前曾有人提出连续PCT测量可能有助于评估CAP的分辨率et al。24报道称,除临床标准外,降低72小时的PCT水平可以改善对无严重并发症的预测。同样,西班牙的另一项研究发现,较高的随访PCT浓度与并发症和死亡的发生有关25.我们的试验证实了这些发现,并表明PCT的随访测量提高了其预后的准确性,特别是对死亡率的预测:与幸存者相比,非幸存者表现出不同的动力学,从第0天到第3天PCT水平相对增加,此后PCT下降不那么明显。因此,基于我们的发现和这些先前的研究,考虑CAP中PCT水平的动态而不是依赖初始水平更有帮助。
我们发现PCT在预测cap相关严重不良事件,特别是需要ICU入院和疾病相关并发症方面具有较高的预后准确性。因此,PCT与PSI和CURB-65评分相比具有相似的预后准确性,并提高了其在逻辑回归模型和临床重分类分析中的鉴别能力。CAP患者的ICU入院主要与严重脓毒症和早期复苏需求或严重CAP导致的呼吸衰竭有关。有人可能会说,死亡率是一个更客观的结局,而ICU入院或疾病特异性并发症等结局容易发生观察者间变异。然而,在ProHOSP研究中,我们提供了指导方针13ICU入院和脓胸诊断,所有结果由独立监测委员会评估。在CAP中,当评估指导护理地点决策的工具时,非死亡率终点可能特别重要。PSI和CURB-65评分用于预测短期死亡率,因此,它们对非死亡率终点的预后准确性较低并不令人惊讶。评分可能低估了并发症的风险,特别是在患有严重疾病的年轻患者中。黄et al。12报告称,在高危患者评估中加入PCT可显著提高排除死亡可能性的能力。我们发现其他cap相关并发症也是如此。相反,我们发现高PCT水平表明低风险PSI或CURB-65患者不良事件风险较高。
这项研究有局限性。排除痴呆、免疫抑制、伴随感染和主动静脉药物滥用的患者限制了其概括性。我们采用了30天全因死亡率,与原始PSI和CURB-65报告一致3.,4如果仅考虑败血症相关的死亡率,PCT可能会表现更好。我们之前发现PCT与阳性血培养结果呈高度正相关26,但由于样本量有限,我们没有评估PCT在微生物学证实的CAP患者亚组中的表现。我们将ICU入院作为综合终点的一部分,ICU入院的指征可能因医生、医院和国家而异。重要的是,通过观察性设计,本研究无法解决PCT测量是否会提高临床实践中不良事件预测的风险评分,以及将PCT添加到临床评分是否具有成本效益。如果选择门诊治疗,一些在医院环境中简单解决CAP的患者可能会出现并发症。因此,需要进行前瞻性干预研究,以调查PCT是否真的增加了有用的预后信息,从而改善CAP患者的日常临床管理。
总之,本研究证实了PCT联合PSI或CURB-65对成人CAP患者严重不良事件的预测价值,而对死亡率的预测则低得多。未来的研究必须解决将PCT添加到风险评分中是否可以增加其在临床实践中的安全实施。
致谢
我们非常感谢数据安全和监测委员会,即A.P. Perruchoud, S.Harbarth和a.s azzola,对这项试验的持续监督,以及所有参与这项研究的当地医生,护理人员,患者和他们的亲属。我们特别感谢巴塞尔大学医院(瑞士巴塞尔)、列斯塔尔、阿劳、卢塞恩和明斯特林根州医院和索罗图恩"伯格斯医院"(全瑞士)的急诊科、诊所和中心实验室的工作人员,感谢他们提供的非常有用的帮助、耐心和技术支持。我们感谢降钙素原指导下呼吸道感染患者抗生素治疗和住院治疗(ProHOSP)研究组的其他成员在研究期间提供的重要帮助。
ProHOSP研究组包括以下人员:U. Schild, K. Regez, R. Bossart, M. Wolbers, C. Blum, S. Neidert, H.C. Bucher, F. Mueller, J. Haeuptle, R. Zarbosky, R. Fiumefreddo, M. Wieland, C. Nusbaumer, A. Christ, R. Bingisser和K. Schneider(均为瑞士巴塞尔大学医院)R. Thomann, R. Schoenenberger和R. Luginbuehl(均为瑞士索罗图恩堡医院);T. Fricker, C. Hoess, M. Krause, I. Lambinon and M. Zueger(均为瑞士Kantonsspital Muensterlingen, Muensterlingen);C. Henzen和V. Briner(均为Kantonsspital Luzern, Luzern,瑞士);T. Bregenzer, D. Conen, A. Huber和Jody Staehelin(均为瑞士阿劳Kantonsspital Aarau);C. Falconnier和C. Bruehlhardt(均为瑞士Kantonsspital Liestal)。
脚注
这篇文章有补充资料可从www.www.qdcxjkg.com
权益声明书
P. Schuetz, M. Christ-Crain和B. Mueller的兴趣声明可在www.www.qdcxjkg.com/site/misc/statements.xhtml
- 收到了2010年3月5日。
- 接受2010年6月14日。
- ©2011人队















