文摘
知道失败的可能性无创正压通气(NPPV)恶化患者慢性阻塞性肺疾病(COPD)可能表明NPPV和气管插管建立之间的最佳选择。为此,两个风险图设计(NPPV在入学和2 h后),包括所有相关的可测量的临床预后指标来源于人口代表患者经常在临床实践中。
NPPV失败的危险分层连续1033年评估经验的住院的病人单元,包括两个重症监护病房,六个呼吸中级护理单元,和五个普通病房。NPPV在797年成功的病人。
格拉斯哥昏迷评分<患者11、急性生理和慢性健康评估(APACHE) II≥29,呼吸速率≥30次·分钟−1在入学和pH值< 7.25的风险预测失败> 70%。pH值< 7.25 2 h后的风险大大增加(> 90%)。风险图表验证连续一个独立组145名慢性阻塞性肺病患者NPPV由于急性通气失败事件。识别患者> 50%的故障概率,入学的敏感性和特异性分别为33%和96.7%,52.9%和94.1% NPPV 2 h后,分别。
预测图,基于当前的研究的数据,可以作为一个简单的工具来预测失败的风险,从而提高临床无创性正压通气病人裁剪医疗干预的管理。
无创正压通气(NPPV),患者的急性加重的慢性阻塞性肺疾病(COPD)和呼吸性酸中毒,减少插管率和死亡率1- - - - - -9。由训练有素的团队,NPPV是有效的在重症监护和安全设置10和一般呼吸病房8。一个随机临床试验显示,NPPV也会降低死亡率在慢性阻塞性肺病患者在重症监护病房(ICU)内插管的入选标准6。然而,最近的两项共识指南NPPV在急性呼吸衰竭(ARF)建议不应使用NPPV代替气管插管和入侵通风时,后者显然是更合适的11,12。
失败的可能性NPPV是至关重要的决定如果应用这个通气技术。然而,试图预测NPPV只有在只有成功的研究,包括数量有限的病人13- - - - - -15。此外,随机的结果,可能影响显著的控制研究研究背景,如。严格的选择标准的患者或一个独特的位置。这限制的可能性,总结结果综合医院的日常临床实践16。
当前研究的目的是评估NPPV失败在一个大的风险没有人口单位与专业知识在不同医院的应用NPPV和建立一个风险图使用NPPV在医院的失败。
方法
病人
从1998年12月到2000年3月连续前瞻性收集的数据来自1033名慢性阻塞性肺病患者受到恶化和呼吸性酸中毒NPPV治疗除了标准药物治疗(氧气补充,系统性皮质类固醇,吸入支气管扩张剂,抗生素、利尿剂,如果需要)。这些患者承认两个ICU,普通病房五和六个呼吸中间重症监护病房(RIICU) NPPV是这类患者的一线的干预17。不同单位的录取标准是根据需要适当级别的护理,但每个单元的人员在使用NPPV训练有素,≥3年经验。各单位使用不同类型的呼吸器,重症监护呼吸器(伺服300;西门子硅碳棒,瑞典索尔纳。清教徒班纳特7200;Puritain班尼特有限公司美国Overland Park KS)或不那么复杂的通风(BiPAP Respironics;美国宾夕法尼亚州Respironics Inc . Murrysville。O 'nyx Mallinckrodt;Mallinckrodt Inc,明尼阿波利斯,美国。Helia Saem; Saime, Savigny-le-Temple, France)通过脸和/或鼻罩。每个病人接受NPPV因为hypercapnic呼吸衰竭和呼吸性酸中毒由于慢性阻塞性肺病恶化是包含在当前的观察研究。手术后的病人和病人接受NPPV断奶被排除在外。慢性阻塞性肺病恶化的定义是按照美国胸腔协会18。NPPV失败定义为需要气管插管。气管插管预先确定的标准包括:1)恶化的pH值和动脉血液中二氧化碳张力(P,有限公司2)尽管正确NPPV管理局(如。pH值≤0.04和P,有限公司2≥0.8 kPa(≥6毫米汞柱));2)需要保护气道(昏迷或癫痫症)或管理大量的分泌物;3)血液动力学的不稳定性(心率< 50次·分钟−1失去了警觉性,和/或收缩压小于70毫米汞柱);4)搅拌和不能容忍的面具。
以下数据收集每一个病人。1)一般人口统计信息(年龄、性别、体重和身高)和临床数据。病情的严重程度评估急性生理和慢性健康评估(APACHE) II评分19,和神经系统状态评估的格拉斯哥昏迷评分(GCS)20.。2)数据相对于NPPV的机构,包括恶化原因,动脉血液气体(2 h后在开始NPPV之前,和在放电),呼吸速率(RR),心脏频率,住院的长度,和总小时通风。3)数据并存病,以前使用家庭机械通气和长期氧疗法。
变量的定义和统计分析
结果变量被定义为失败的NPPV由于入侵通风或死亡。
描述性分析后,进行单变量分析使用未配对t检验检查连续变量上的差异。使用多变量逻辑回归分析独立每个变量对结果的影响(治疗失败),用来确定哪些变量的策略应该包括在多变量分析是基于变量是否直接兴趣或只是一个糊涂。感兴趣的变量包括,而混杂因素显示很少或根本没有效果,或变量相关很小数量的病人,被淘汰。消除这些混杂因素后,感兴趣的因素消除,如果他们的影响无统计学意义在5%的水平(除了pH值在7.25 - -7.29之间承认由于对这一类pneumologists的利益之间的pH值,并允许可比性两个图表)。当然,这个策略可能会被认为是相当武断,统计学意义在5%的水平并不一定意味着变量将是一个有用的预测。同时,体重等变量,对许多患者没有测量,被排除在外,因为这些缺失值减少有效样本量,,如果他们不是用于一个新病人,它不会帮助治疗的结果的预测。然而,这个过程被认为是更有效的在寻找真正的预后变量比自动加大或下台消除过程。所有的测试和假定值是双尾。
两个图表失败的风险是由最终使用逻辑回归预测模型得到;他们引用比例预测失败NPPV治疗住院和NPPV 2 h后。比例预测失败计算使用优势比(或)来自模型。失败的预测风险是风险中以图形方式描述图表和改变颜色显示增加的风险等级,类似于风险图表最近提议的欧洲社会预防心血管疾病21- - - - - -25。图形化研究生风险强度,使用了四种不同的颜色根据风险概率预测的四分位数。预测失败的风险的目的是作为一个规则来决定是否要把管子插进。探索这种可能性,任意的故障概率等于25%,50%和75%的人选择尽可能的截止值和敏感性,特异性和比例的正确分类患者每个截止值的计算。
失败的风险的图表NPPV是评价145个连续的患者在一个独立的样品承认三个月期间,三个单位(一个普通病房,一个RIICU,和一个ICU)与NPPV治疗,由于慢性阻塞性肺病急性发作,恶化。
准确性和generalisability
准确性,定义为预测比赛结果的程度,和generalisability,定义为能够提供准确的预测在不同病人的样本26,代表预后评估的两个重要方面,是必不可少的,如果预后评估的目的是改善患者的临床管理。不可以校准错误原因(预测概率可能导致过高或过低)或错误的歧视(个人的相对排名可能顺序)。
关于精度,模型的校准是评估通过评估风险十分位数,将观察到的结果和歧视被测量为接受者操作特征(ROC)曲线下的面积(C统计)27。
关于generalisability,模型的预测性能评估通过外部验证,使用一个独立的样品和对比十分位数的风险,将观察到的结果总数和测量ROC曲线下的面积27。
结果
共有1033名患者在13个中心。所有的病人都使用NPPV治疗ARF管理由于慢性阻塞性肺病恶化。主要的人口和生理特征的NPPV如表1所示⇓。
表2⇓总结了在研究人口的结果数据。NPPV成功进行了797例(77.1%),直到动脉血液气体的正常化。236失败的患者中,185例气管插管(占总数的17.9%和78.4%的人来说,NPPV失败)和51死了没有插管由于先前的“do-not-intubate”秩序。在185插管的病人,94例患者成功完成治疗,91例死亡。总共有142患者死亡(占总数的13.7%和60.2%的人来说,NPPV失败了)。插管率变化的中心从0(零插管72)到72.2%(39插管的54)。然而,ICU的率最高为50%,一般病房(13.6%)和RIICU低(15.7%)。
表3⇓显示变量的方式可能与一个成功的结果。成功的年轻患者,严重病例较少,最好的价值P,有限公司2、pH值、RR和氧动脉张力/吸入氧气分数。
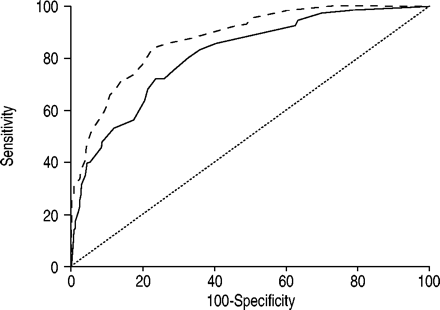
表4⇓显示了最终的多变量模型包括所有NPPV失败的显著预测因子。变量衡量承认被发现的概率显著增加NPPV失败:APACHE II评分≥29(或= 3.30,p < 0.001), 12 - 14之间GCS(或= 2.29,p < 0.001)或GCS≤11(或= 4.40,p < 0.001), pH值< 7.25(或= 1.97 p < 0.05),和RR - 34之间呼吸·分钟−1(或= 1.83,p < 0.05)或> 35次·分钟−1(或= 2.66,p < 0.001)。允许比较承认2 h后,才可以检查594例患者的1033由于缺失值,为早期失效或缺乏血液气体评估。NPPV 2 h后,影响结果的主要因素是pH值:如果pH值< 7.25或失败是21.02 (p < 0.0001),而如果2 h后pH值在7.25 - -7.30之间,或者是2.92 (p < 0.005)。此外,所有其他变量仍具有统计学意义:APACHE II评分≥29(或= 4.79,p < 0.001), 12 - 14之间GCS(或= 1.93,p < 0.05)或GCS≤11(或= 5.16,p < 0.001), RR - 34之间呼吸·分钟−1(或= 2.67,p < 0.001)或> 35次·分钟−1(或= 4.95,p < 0.001)。这些模型被用来预测NPPV失败的风险。预测的准确性是好没有统计上显著的差异相比预期和观察到的故障十分位数的风险(在承认:卡方= 3.46,自由度(自由度)= 8,p = 0.9023;2 h后:卡方= 1.33,景深= 9,p = 0.9982)。最终的模型有较高的预测能力,说明了C的值数据:0.81入学(95%可信区间(CI): 0.78 - 0.84)和0.88 2 h后(95%置信区间:0.85—-0.90)。C统计,等于ROC曲线下的面积,是一个衡量的能力模型区分病人与NPPV治疗失败或成功。两个ROC曲线的比较具有统计学意义(p < 0.001),这意味着ROC曲线2 h后NPPV是更有效的预测(图。1⇓)。
接受者操作特性曲线在入学(- - -)和2 h后(——)的无创正压通风。═:行对应于一个测试是无用的成功和失败之间的鉴别器。
风险图表在入学(图2所示⇓)所示,在右上角,NPPV失败的预测概率最低。这些概率增加移动桌子对面,到达最高峰的左下角。患者详细pH > 7.30,和APACHE II < 29 NPPV失败的预测概率最低(∼10%),概率增加当RR增加和GCS减少。相比之下,患者pH值< 7.25,APACHE II≥29和GCS < 11有一个预测失败的风险> 70%。
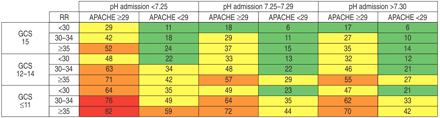
的风险图表2 h后NPPV是解释类似(图。3⇓),但失败的预测百分比增加,∼90%当pH值在7.25 - -7.29之间,APACHE II是29和GCS≥≥11。如果pH值< 7.25通风2 h后,这大大增加了失败的风险,特别是如果APACHE II是≥29。
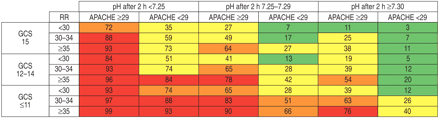
这些模型的generalisability评估通过外部验证使用一个独立的145名患者的样本,结果是令人鼓舞的。没有统计上显著的差异相比预期和观察到的故障风险十分位数和总数在入学(景深= 8卡方= 2.96,p = 0.9371)和2 h后(卡方= 3.53,景深= 9,p = 0.9397),在入学和C统计是0.71(95%置信区间:0.63—-0.79)和2 h后0.83(95%置信区间:0.76—-0.89)。再一次,两个ROC曲线的比较具有统计学意义(p < 0.001,图4⇓)。
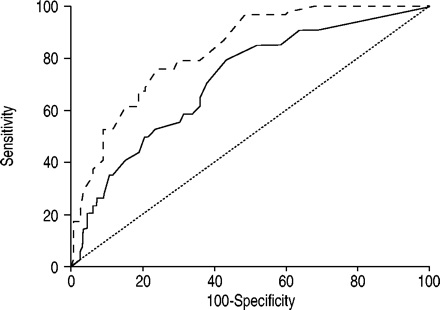
接收机工作特性曲线在入学后(- - -)和2 h(——)的无创正压通气使用风险的预测失败比例图表,用于前瞻性收集的145例患者(独立样本)。═:行对应于一个测试是无用的成功和失败之间的鉴别器。
探索的可能性,使用预测失败的风险作为规则来决定是否要把管子插进,以下失败是任意选择的概率:25%、50%和75%,尽可能截止值和相应的场景见表5⇓。敏感性降低失败的风险增加时,而特异性增加当失败的风险增加。病人正确分类的比例很好,达到最大的截止值50%(分别为85%和82,入学后2小时)。
讨论
预测的成功/失败NPPV在“现实世界”
本研究评估一个没有大的群体的急性加重的慢性阻塞性肺病和呼吸性酸中毒患者与无创通气治疗不同的保健机构(icu、呼吸中间单位和一般病房;都是经验丰富的保健机构)。当前作者使用这些数据来评估NPPV失败的风险,并建立了两个风险图2 h后入学和通风。这些图表可以用来确定成功或失败的可能性NPPV在慢性阻塞性肺病患者急性代谢失调和帮助临床决策过程。特别是考虑到慢性阻塞性肺疾病的黄金倡议(黄金)的指导方针28建议的初始试验NPPV对于大多数患者无论如何,决定继续或不继续NPPV可以极大地帮助失败的风险图2 h后定制的非侵入式通风。
死亡率在当前的研究中是最常被提及的对照试验中观察到的类似NPPV在精心挑选的急性加重的慢性阻塞性肺病患者1- - - - - -3,5。目前的研究显示,专门研究环境之外,在日常临床环境中,可以有效地使用NPPV在慢性阻塞性肺病患者,如肺炎或较低的GCS那些限制临床试验可能被排除在外。
一系列的随机试验在慢性阻塞性肺病急性加重的无创性通气发表显示NPPV的有效性,但在单独的病房设置。然而,在住院的可能性预测成功的机会的NPPV在COPD恶化患者应该基于病人的人口变量疾病的严重程度。安东等。15研究只有44个病人在一个单一的中心和派生一个回归方程使用六个参数,包括基线在一秒钟用力呼气量P,有限公司2病情稳定,可能不可用,或者无法获得入学的时候从旧记录。相比之下,安东等。15,目前的作者不愿使用改变变量,因为他们更有可能显示病人的速度提高了(因此住院)的长度而不是NPPV的失败/成功。此外,鉴于此,在实践中,这两个值往往不能用于每个病人,将风险图的变化会降低其预测的有效性,以及增加抽样误差由于样本容量的减少。确实已经减少样本量从入学到2 h在目前的研究中,并包括水平的变化会导致样本量2 h是进一步降低。
数据从一个英国普通病房呼吸进行多中心研究表明,如果pH值和/或P,有限公司2改进后1 - 4 h,成功NPPV是可能的9。
人口众多的在目前的研究中,没有病人入院时,疾病和神经损伤的严重程度,分别(由APACHE II评分和GCS评估),被发现的概率显著影响NPPV失败与RR和博士明显差异被发现之间的成功和失败的患者,对预测变量观察到住院和治疗2 h后。特别是,NPPV 2 h后,影响结果的主要因素是pH值。自从pH值似乎是一个非常重要的变量在预测的失败NPPV和有很多讨论选择正确的切断,当前作者评估模型pH值< 7.25和pH值≥7.25 < 7.30,但即使后者在承认没有统计学意义。不过,鉴于决定把管子插进是基于临床判断,这种判断也可能是基于预测变量的值,有一个掉入一个循环论证的危险。例如,患者pH值< 7.2往往需要插管和判断,因此,pH值< 7.2显著预测插管。然而,在当前分析预测变量的截止值决定先天的,应该减少这种影响。
肺炎的存在,承认2 h后,并没有显著影响的概率失败NPPV在本研究的患者。Ambrosino等。13报道高失败率在9个COPD患者肺炎在回顾性单中心的一项研究中,但这不是证实了最近的一项荟萃分析8或前瞻性,随机对照研究NPPV在社区获得性肺炎29日。在协议与当前研究中,先前的研究已经报道,疾病严重程度的分数2,14,30.和pH值1,2,5,31日,32在招生是独立的风险因素NPPV失败患者的慢性阻塞性肺病加重病人的。减少在RR NPPV已被证明在许多研究中,与大瀑布一般被关联到一个成功的结果2,3,13,14。显然,这不仅是临床状态,可以提高NPPV的结果如。面具的偏狭NPPV可导致失败10。然而,这不能预测个别病人开始前NPPV;病人应该NPPV至少1 - 2 h,调整面具,改变界面。应该注意的是,本研究人群包括慢性阻塞性肺病患者的比例相当高,机械通风在家里。这是比其他欧洲国家更典型的意大利,它可能有一些影响结果的generalisability NPPV这些病人是“专家”。
适用性的预测风险图表
NPPV风险失败的图表显示,好的generalisability评估一个独立样本的急性加重的慢性阻塞性肺病患者。ROC曲线下的面积计算显示预测的精度高,和病人正确分类率> 75%,每个截止值任意选择。自预测提高NPPV 2 h后和黄金指南建议的初始试验NPPV对于大多数患者无论如何,决定继续或不继续NPPV可大大得益于风险图2 h后失败的非侵入式通风。这个讨论也应该关注截止值是最好的选择即。上面失败的风险,建议把管子插进。在一个极端,失败的风险可以被认为是≥0%,这意味着所有的患者将会失败NPPV治疗和气管插管,敏感性为100%,特异性为0%。在另一个极端,失败的风险可以被认为是等于100%,这意味着所有的患者会成功NPPV治疗和没有人会插管,敏感性为0%,特异性为100%。显然,这两个选项只假设;更现实的是表5中所示⇓。失败的风险似乎是一个很好的选择,25%,敏感性和特异性均高的水平,尤其是在2 h。然而,失败的风险25%可以被认为是低风险的,有几个人会表示没有真正需要它的插管(假阳性)。如果NPPV = 75%的失败的风险,更少的人将显示插管,但有些人真的需要它可能是错过了(假阴性)。因此,也许失败的风险等于50%的可能是一个有用的妥协谁想开始使用风险的预测图,记住,这个截止值可以改变如果临床经验表明它。
此外,如果两个风险评估,这将是有趣的图表(入学和2 h后)在临床实践中是有用的。在这种情况下,风险图表将连续使用,将最大限度地提高特异性,但灵敏度较低。一个最终更积极的测试结果代表NPPV的失败,但有一个失踪的人真的需要插管的风险增加。
的确,黄金指南建议在最初NPPV在所有患者和2 h后NPPV可然后做出决定是否继续。只在这种情况下,失败的风险图定制2 h后可以使用无创通气,但它应该大大帮助的决定。
结论
无创正压通气的疗效在慢性阻塞性肺疾病急性加重有据可查,国际准则28推荐的首选治疗急性呼吸衰竭和呼吸性酸中毒。然而,考虑到无创正压通气是用于各种保健设置,它可能是重要的知道失败的可能性决定之间的最佳选择和无创性正压通气气管插管建立。预测图表是基于所收集的数据呈现作者和考虑所有相关的临床预后指标和来自人口代表患者经常在临床实践中。因此,当前作者认为他们可以极大地帮助决定病人的临床管理。使用图表,可以预测”先天的“无创正压通气失败的概率,减少无用的和长期使用无创正压通气呼吸性酸中毒患者因慢性阻塞性肺疾病恶化。
确认
作者要感谢爱罗瑞拉德烟草公司为其贡献研究斯宾塞森西的基础。
下面的医生参加了意大利NPPV研究小组:a . Bellone r·德拉门a . LoCoco m . Demsar g . Gadaleta m·莫雷蒂·Parigi g . Pinelli m . Piattella a . Potena a·罗西取代,a . Vianello Vitacca。
- 收到了2004年7月19日。
- 接受2004年11月8日。
- ©人期刊有限公司