摘要
根据先前的数据,目前的作者假设旋前对气体交换和呼吸力学的有益影响可能在严重过度充气的慢性支气管炎患者中最大化。目前的作者还试图阐明潜在的机制,并确定内旋效应是否反映在吸气压力-体积(P-V)曲线特征的体位变化上。
研究了16例慢性支气管炎加重期机械通气患者(16 - 36小时)的俯卧半卧位(SREC)、俯卧半卧位和俯卧半卧位。静态呼吸系统固有呼气末正压(PEEP)我,rs)为>12 cmH2在零呼气末外正压时测定血流动力学、分区呼吸力学、气体交换和肺容积。由功能剩余容量构造P-V曲线。
呼气末肺容积超过开口容积。卧姿与预倾向SREC可使肺P-V曲线的下拐点(LIP)的压力降低20%,肺P-V曲线上拐点的体积增加17%,改善肺力学和体积、氧合和二氧化碳动脉张力(P,有限公司2).多元线性回归结果显示,体位时PEEP降低我,rs和额外的肺阻力独立预测肺LIP压力的体位性降低和P,有限公司2,分别。
综上所述,在严重过度充气的患者中,旋前可降低肺下拐点压力,增加肺上拐点容积。旋前对通气均匀性和二氧化碳动脉张力的影响最大,这意味着旋前在早期控制通气中是有用的。
慢性阻塞性肺疾病(COPD)患者,俯卧位与半卧位增加肺顺应性,减少气道和额外的肺阻力,减弱动态恶性膨胀,改善氧合1- - - - - -3..二氧化碳动脉张力(P,有限公司2)不会显著减少1- - - - - -3..旋前对呼气阻力和恶性膨胀的影响是由施加在气道壁上的肺泡间隔张力的潜在更均匀的分布来解释的2.这些发现来自慢性支气管炎患者,主要是中度恶性膨胀;平均静态呼吸系统内在呼气末正压(PEEP我,rs) ~ 9厘米高2O.基于先前的数据4,目前作者将严重恶性通货膨胀定义为PEEP我,rs> 12而言不啻2O. PEEP水平我,rs是否在早期(持续时间<36小时)控制通气期间进行测量4.在之前的两个研究中1,2,有3例患者有PEEP我,rs> 12而言不啻2在早期控制通气时测定O值。在这些患者中,俯卧位与半卧位是观察到的最大结果P,有限公司2肺阻力下降18.1-22.0%,同时下降42.3-48.4%。在COPD中,气体交换障碍可能部分由增强的通气不均匀性解释5- - - - - -7.另外,俯卧位可能会使通风分布更均匀1,2.因此,目前的作者假设,在严重过度充气的COPD患者中,旋前作用可能最大化,这可能主要体现在有效肺泡通气的增加,导致肺泡通气的显著降低P,有限公司2.
目前的作者还试图进一步阐明内旋效应的机制2.因此,除了呼吸力学,肺容积和气体交换1,2,作者研究了身体姿势对吸气压力-体积(P-V)曲线的影响,因为预计内旋效应将通过P-V曲线特征的变化反映出来。这些特征包括一个低拐点(LIP)和一个高拐点(UIP)。LIP表示先前塌陷的小气道的阈值打开压力8.因此,通气均匀性的改善可能伴随着肺P-V曲线LIP压力的降低。UIP反映了肺泡和肺组织在高充气容量下的过度扩张。因此,功能剩余容量(FRC)的潜在降低和通气均匀性的增强导致过度扩张/过度膨胀的肺泡数量减少1,2可伴有肺P-V曲线UIP充气容积增加。最后,作者试图确定开口容积及其与呼气末肺容积(EELV)的关系。8.开口容积反映了小气道在从FRC充气时重新打开的肺容积8.在COPD中,EELV/开口容积关系可以提供关于循环小气道关闭/重新开放的信息,这可能导致低容积气压伤8.
材料与方法
病人
Evaggelismos医院科学委员会(希腊雅典)批准了这项研究,并获得了近亲属的知情书面同意。最初,连续16例重度慢性支气管炎患者9- - - - - -11被考虑入学。5例患者因PEEP被排除我,rs< 12而言不啻2在3-6个月内,又连续研究了5名患者。因此,最终研究了16例非连续患者。经气管插管(8.0-8.5号,气管插管26cm;Portex, Kent, UK)和机械通风(西门子300C;西门子,柏林,德国)在半平卧(SREC)位置(45°倾斜)。患者对支气管扩张剂的反应较差10,11入院前期间临床稳定,均插管治疗急性支气管炎所致呼吸衰竭1,2.
患者在受控通气16-36小时后入组。麻醉下,PEEP我,rs>是12厘米2呼气末正压(PEEP) 0 cmH2O在6小时的研究期间。表1⇓显示患者特征和在整个研究期间使用的基线呼吸机设置。高原气道压力范围在20-30 cmH2O。
排除标准包括:1)左心衰竭;2)心肌缺血;3)大叶肺不张;4)肺炎;5)败血症;6)肺栓塞。在研究期间,患者护理由一名独立的医生提供。任何新的/额外的输液、收缩剂、退热药、血管扩张剂、抗心律失常药、利尿剂或胰岛素都会导致患者排斥1,2.在研究开始前和整个研究期间,停止使用支气管扩张剂6小时。在整个研究过程中,心电图导联II、动脉/肺动脉压、心排血量和混合静脉氧饱和度(744F75 CCOmbo Swan-Ganz导管;Edwards Lifesciences, Irvine, CA, USA),膀胱温度(Mon-a-therm™,Foley-Temp™;Malinckrodt, St Louis, MO, USA),并持续监测外周血氧饱和度。所有肠内营养均改为等量肠外营养,胃内容物抽吸并取出鼻胃管1.插入食管和胃气囊,并验证其正确位置,如前所述1,2,13,14.胶体输注后(3-5 mL·kg-1),在整个研究期间使用异丙酚/芬太尼诱导并维持麻醉,以达到呼吸肌不活动2.
协议和测量
使用加热的呼吸记录仪(Hans-Rudolph,堪萨斯城,MT,美国)和压力传感器(Validyne, Nortridge, CA,美国)测量流量、气管、食管和胃压。1,2.体积由流量信号随时间积分得到。数据用Anadat软件进行分析。经肺压以气管至食道压差计算。呼吸回路的修改包括移除加湿器和使用低顺应性油管15.设备死区(不含气管插管)为90ml。
构建P-V曲线,评估SREC基线(俯卧前)(45°倾斜)、俯卧和俯卧后(45°倾斜)的血流动力学、气体交换、呼吸力学和肺容量。如前所述,实现了患者翻身和内旋后腹部运动限制的最小化1,2.食道压力测量的可靠性得到了先前报道的证实1,2.
血流动力学和气体交换
血流动力学测量包括心率;动脉、中心静脉和肺动脉压力;心输出量和混合静脉血氧饱和度。记录变量值并在6分钟内取平均值。这些时间对应于假设每个学习姿势后的30-35分钟。动脉和混合静脉血气分析(ABL System 625;辐射计,哥本哈根,丹麦)在上述期间的开始和结束进行,并分析每种姿势的平均血气值。公式导出的变量列在附录I中。
准静态膨胀P-V曲线
在每个体位中,使用2-L充氧校准注射器构建呼吸系统、胸壁和肺的充气P-V曲线16.在研究姿势假设后35-40分钟,在短暂(20-55秒)断开呼吸机期间达到FRC。通过呼气阻塞(s)确认FRC水平,导致呼气末压为0 cmH2O.随后将注射器与气管插管连接,在2-3秒内依次添加50ml容积,直到肺部充气200ml,获得充气P-V曲线。在此之后,在2-3秒内依次增加100ml的容积,直到达到1200ml(前11名患者)或1500ml(后5名患者)的充气容积。P-V曲线均在40-60 s内构建。允许的最低外周氧饱和度为88%。
P-V曲线数据分析
构建呼吸系统及其子成分的P-V曲线,确定3 ~ 4个连续点的回归线。当回归线斜率增加≥20%时,确定初始(开始)低顺应性和膨胀(最大)顺应性区域的线性域的交点被确定为LIP14,17.因此,当回归线斜率下降≥20%时,确定最大顺应性和最终低顺应性区域的线性域交点被确定为UIP14,17.起始依从性确定为LIP处的充气容积除以LIP压力。最大顺应性为UIP和LIP之间的膨胀体积差除以相应的压力差。最终依从性确定为1200 mL(前11名患者)或1500 mL(后5名患者)与UIP充气容积之差除以相应的压差。每个图表都按照最近描述的方式进行编码17并由两名独立观察员分析。在图表评估之后,代码被打破,观察者确定变量值的方法被分析。
呼吸力学和肺容量
通过快速呼气末/吸气末气道阻塞来评估呼吸力学。在研究姿势假设后65-70分钟内,进行了四次测试呼吸(保持基线通气设置不变)。呼吸系统及其子成分的确定/计算变量包括:1)静态内禀正压(PEEP)我);和2)最大电阻、中断电阻和附加电阻以及动态和静态顺应性(附录II)我,rs被定义为呼气流量终止和肺膨胀开始所需的吸气气管压的增加2,18.动态偷看我是在测试呼吸之前的基线通气呼吸时确定的吗2.对于每个姿势,只分析了变量值集的方法。其他确定变量为EELV时的呼气气道阻力、FRC变化时间(ΔFRC)呼气结束和平均呼气末流量(附录II)2.在研究姿势假设后85-90分钟,通过允许向FRC呼气来测量基线通气ΔFRC1,2.随后立即用氦稀释技术测定FRC(附录II)2.然后恢复基线通气15分钟,在呼气末阻塞时夹紧气管插管,用氦稀释技术测定EELV。在每一种体位下,再进行15分钟的基线通气后结束方案。
打开卷
呼吸系统P-V曲线LIP压力对应的肺容积定义为开口容积5;这是计算为FRC和LIP膨胀体积的总和。
统计分析
对不同体位获得的数据集进行单变量重复测量方差分析,然后酌情进行Scheffé检验。采用逐步法进行多元线性回归分析。变量进入和去除标准分别为p<0.05和p>0.1。p<0.05时接受显著性。数据以均数±表示扫描电镜.
结果
所有患者均获得完整数据,无方案相关并发症1发生。胃压不受身体姿势的影响(数据未显示)。
血流动力学和气体交换
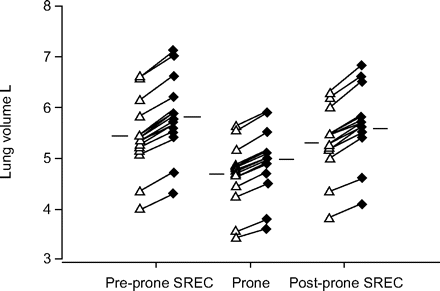
血液动力学变量不受体位变化的影响。卧姿与前易发SREC可改善氧合,降低氧合P,有限公司2(表2⇓和3⇓).
PV曲线
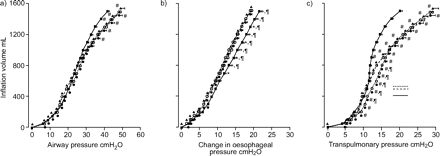
图1⇓显示平均P-V曲线。旋前导致肺P-V曲线向左移动。所有患者和体位的呼吸系统、肺和胸壁P-V曲线均为唇形。
a)呼吸系统,b)胸壁,c)肺的平均压力-容积曲线。与高达1200毫升的充气容量相对应的数据来自16名患者,而与更高充气容量相对应的数据来自最近登记的5名患者。——:俯卧位平均呼气末肺容积(EELV) (406.7);- - -:后俯卧半卧位的EELV (SREC;495.6);······:易发前SREC的EELV(524.4)。▪:倾向;•:预倾向SREC;▴:post-prone SREC。*: p<0.05有显著差异的压力值与前俯卧SREC位;#: p<0.05有显著差异的压力值与倾向;¶: p<0.05有显著差异的压力值与post-prone SREC。
对于呼吸系统P-V曲线,确定的P-V曲线变量没有姿势相关的差异。在最后5例患者中,UIPs的膨胀量为0.87-1.18 L(表4)⇓).在前11例患者中,未发现UIP,因为用于识别UIP的回归线斜率的确定下降接近(即。17-19%),但不大于预先确定的20%(见方法部分)。基于第二组患者的结果,目前的作者推测,与高膨胀量相对应的P-V数据点的数量不足以实际识别现有的uip。
在肺P-V曲线上,俯卧时LIP对应较低的压力和相近的容积与pre-prone / post-prone SREC。俯卧位肺顺应性最大与预发性SREC(表4⇑).在前俯卧和后俯卧SREC中,前11例患者中有10例发现了UIPs。压力/体积为17.7±0.3 cmH2O/0.99±0.01 L, 15.4±1.0 cmH2O/0.85±0.02 L在易发性SREC前和后。UIP识别对应于回归线斜率下降20-22%。在俯卧位,前11例患者未发现UIPs,可能是因为P-V数据点不足,对应于高(即。>1.0 L)膨胀量。在最后5位患者中,所有体位均发现了UIPs,俯卧位的相应体积最高(表4)⇑).
对于胸壁P-V曲线,俯卧组的起始胸壁顺应性较低与post-prone SREC。俯卧组最大胸壁顺应性较低与前倾向/后倾向SREC(表4⇑).
回归分析
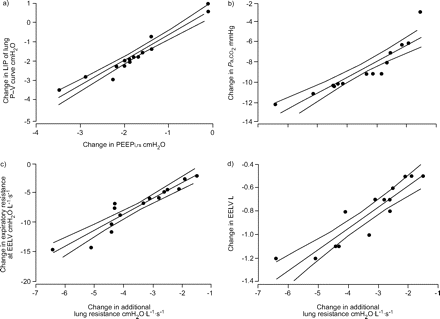
图3⇓显示双变量回归分析的主要结果。多元逐步线性回归分析结果报告如下。
a)静态呼吸系统内在呼气末正压(PEEP)的个体、俯卧前半卧位到俯卧位变化的散点图我,rs)和肺压-容积(P-V)曲线下拐点(LIP)处的压力;B)额外的肺阻力和二氧化碳动脉张力(P,有限公司2);c)呼气末肺容积(EELV)附加肺阻力和呼气气道阻力;d)额外肺阻力和EELV。回归线两侧的曲线代表95%置信限。A) y = 0.68+1.31×x, r2= 0.93, p<0.001;B) y = 3.27+1.55×x, r2= 0.83, p<0.001;C) y = 1.96+2.69×x, r2= 0.89, p<0.001;D) y = -0.22+0.18×x, r2= 0.84, p<0.001。
PEEP变化我,rs从前俯卧型SREC到俯卧型SREC是伴随肺唇压变化的唯一独立预测因子(因变量:唇压变化;自变量:呼吸力学变量和肺容积的变化)。
从前俯卧SREC到俯卧SREC的额外肺阻力变化是伴随SREC变化的唯一独立预测因素P,有限公司2(因变量:P,有限公司2;自变量:呼吸力学变化、P-V曲线衍生变量和肺容积)。从俯卧前SREC到俯卧前SREC的额外肺阻力变化也是EELV和EELV呼气气道阻力同时变化的唯一独立预测因素(因变量:呼气阻力和EELV各自的变化;自变量:呼吸力学变化;P-V曲线衍生变量和肺容积)。
讨论
本研究的主要结果是在重度慢性支气管炎和高PEEP患者早期控制通气期间我,rs1)俯卧位降低LIP压力,增加肺P-V曲线UIP体积;2) EELV超过开口容积;3)俯卧位减少P,有限公司2;4)体位性PEEP降低我,rs和额外的肺阻力预测肺唇压的体位性降低P,有限公司2,分别。其他结果主要证实了先前发表和解释的结果1,2.
俯卧位和P-V曲线形态
旋前通过缓解心脏和/或腹部内容物对肺的局部压迫,有助于先前闭合的肺单位的再通气1,2,19,20..这与前面的一致1,2以及目前肺顺应性/额外阻力的结果。俯卧位时,较硬的椎体胸壁部分变得不依赖,导致依赖肺单元的通气增加21可能还有非依赖性肺单位的恶性膨胀。这一概念得到了目前肺UIP体积测量结果的支持。
与其他研究相反5,15,22,作者可以在呼吸系统和肺P-V曲线上识别UIPs,因为给药剂量更大,获得了更多的P-V数据点(图1)⇑;表4⇑).在SREC中,肺UIP高于EELV 0.2-0.6 L(图1c⇑;表5⇑)建议通过外压正压增加总正压正压和EELV8,潮汐肺充气时肺泡过度扩张/气压损伤的风险(表1)⇑)可能也会增加。相反,在俯卧位时,肺UIP水平超过EELV 0.7-0.8 L(最后5例患者),表明潮汐肺膨胀期间过度膨胀的风险降低(图1c⇑;表1⇑).
肺LIP压力测量结果表明,俯卧位从FRC水平进行肺充气时,小气道重新开放是容易的。此外,动态恶性膨胀、呼气阻力的减少和平均呼气末流量的增加表明俯卧位呼气气道闭合减弱或变窄2.这解释了旋前促进,吸气外周气道再开放,并与所观察到的体位性呼气末正压降低之间的相关性一致我,rs和肺LIP压力(图3a⇑).
目前研究中确定的EELV/开口容积关系与Guérin之前研究的10例COPD患者中的3例相似et al。8以及Broseghini之前研究的所有COPD患者et al。4.在Guérin的研究中et al。8,患者表现为中度PEEP我,rs(7.1±1.3而言不啻2O),机械通气3.0±0.8天后入组。然而,在目前的研究中,Broseghiniet al。4研究了高PEEP患者我,rs(13.5±2.4而言不啻2O)在控制通气开始后36小时内。
俯卧姿势和P,有限公司2
呼气时气道稳定归因于传递到气道壁的肺泡间隔张力的体位均质化2.目前肺阻力增加的结果意味着肺时间常数不等式的减少和更均匀的通气分布1,2,15以及肺泡间隔张力2.此外,回归分析结果表明,旋前主要导致通气和肺泡间隔张力分布更加均匀,从而导致肺泡间隔张力降低P,有限公司2,呼气阻力和EELV(图3b-d⇑).
当前的P,有限公司2结果与最近三项研究的结果不同1- - - - - -3..与前两者相比1,2,重度高亢患者(PEEP我,rs13.4±0.2而言不啻2O)在疾病加重期间尽早纳入本研究(机械通气时间<36 h)。值得注意的是,与这些研究相比,旋前诱导的额外肺阻力降低(~ 65%)达到了最大化1,2并由此解释了其意义P,有限公司2还原(图3b⇑).
在第三个研究中3.,评估了11例COPD患者连续3次旋前对气体交换和分泌物引流的影响。内旋可以改善氧合,但没有效果P,有限公司2.P,有限公司2在第一次内旋期间,无明显减少,分泌物引流得到改善。根据COPD加重的原因(急性支气管炎或肺炎),没有控制组间的同质性;哮喘、病态肥胖或既往有肺结核史20.;可能还有疾病严重程度。患者在受控通气18-196 h后入组,体外PEEP为7.0±0.9 cmH2O(而不是0厘米高2O在目前的研究)。最后,内旋技术并不是为了减少腹部运动受限1,2,21.事实上,骨盆下方并没有放置支架。这可以防止旋前引起的腹部内容物对肺部压迫的缓解3.,19,20..
临床意义
目前的生理学研究结果表明,内旋对恶性充气和P,有限公司2在高呼气末正压慢性支气管炎患者早期控制通气时最大限度地提高我,rs.内旋对P,有限公司2建议减少潮气量和/或呼吸频率和分钟通气是可行的。前一种方法可以减少潮汐呼吸时的肺泡过度膨胀,而后者可能导致呼气时间增加和过度膨胀的进一步减弱。
在本研究中,EELV始终超过开口容积。在一定程度上,小气道的循环关闭/重新开放对COPD有影响8,这一发现表明,不建议使用外压正压来预防低容量气压伤8.然而,这可能不适用于恶性通货膨胀较轻的患者(如。偷看我,rs< 10而言不啻2O)23.此外,在部分通气支持期间,当存在流量限制时,实际上建议采用外PEEP,因为它有助于呼吸机触发和吸气肌卸载24,25.
结论
重度超充血性慢性阻塞性肺疾病患者俯卧位可降低肺部下拐点压力,增加上拐点容积。此外,旋前诱导的通气均匀性改善(表现为额外肺阻力的降低)和二氧化碳动脉张力最大化,因此表明俯卧位在早期控制通气中是一种有用和/或更可取的通气策略。
附录一-用于推导血流动力学和气体交换变量的公式26,27
1.心脏指数= CO/BSA28
2.全身血管阻力指数= (MAP-CVP)·80/CI
3.肺血管阻力指数= (MPAP -Ppw)·80 / CI
4.O2每米消耗量2BSA = CI·1.36·Hgb·(年代啊,一个2- - - - - -年代v,阿2)
5.呼吸商=(碳水化合物摄入FEY)·1.0+(蛋白质摄入FEY)·0.8+(脂类摄入FEY)·0.729
6.肺泡PO2=P阿,我2- - - - - -P,有限公司2·[F阿,我2- (1 -F阿,我2)·R-1];P阿,我2=F阿,我2(PB-47);P,有限公司2∼P,有限公司2
7.O2血液含量= Hgb·1.36·年代,O2/ 10 + 0.003·PO2
8.分流分数= (Cc、O2- - - - - -C啊,一个2)/(Cc、O2- - - - - -Cv,阿2)
CO:心输出量(L·min-1);BSA:体表面积(m2);MAP:平均动脉压(mmHg);CVP:中心静脉压(mmHg);80:木材单位转换系数(mmHg·L)-1·min)到标准公制单位(达因·s·cm)5);CI:心脏指数(L·min-1·米-2);MPAP:平均肺动脉压(mmHg);Ppw:肺动脉楔压(mmHg);1.36:阿21克血红蛋白结合力(mL);Hgb:血红蛋白浓度(g·L-1);年代啊,一个2:动脉氧饱和度;年代v,阿2:混合静脉血氧饱和度;FEY:相对于规定营养支持总量的能量产量分数;PO2:氧气分压(mmHg);P阿,我2:吸气氧分压(mmHg);P,有限公司2:肺泡二氧化碳分压(mmHg);P,有限公司2:二氧化碳动脉张力:F阿,我2:激发氧分数;R:呼吸商;PB:大气压(mmHg);47: 37°C时的水饱和蒸汽压力(mmHg);0.003: 37°C时的氧溶解度系数(mL·dL-1·毫米汞柱-1);年代,O2:氧饱和度;Cc、O2/C啊,一个2/Cv,阿2:毛细血管末、动脉末、混合静脉血中氧含量。
附录ii -吸气和呼气机械变量和功能剩余容量
A)对于呼吸系统、胸壁和肺,确定以下吸气机械变量:1)最大阻力、中断阻力和“附加”阻力,定义为最大压力(P马克斯)和平台压力(P2),P马克斯吸气末呼吸道阻塞开始后的压力(P1),P1而且P2,除以前一次吸气流量;2)动态依从性和静态依从性,定义为呼吸机管理的充气容积除以两者之间的差异P1静态呼气末正压(PEEP)我),P2和静态PEEP我.中断器和附加肺阻力分别反映了吸气阻力、“欧姆”气道阻力和由肺组织应力松弛张力和时间常数不等式引起的“附加”阻力。
B)计算呼气末肺容积(EELV)时的呼气气道阻力为动态呼气末正压我除以EELV时的呼气流量2.功能剩余容量(ΔFRC)呼气变化时间定义为被动呼气时肺从EELV体积减少到FRC体积所需的时间2.平均呼气末流量为ΔFRC止期的平均呼气流量2.
C)采用改进的闭路氦稀释技术测定FRC和EELV,包括以4循环·min的速度进行20次人工深呼吸-12.使用一个麻醉袋装满2.0 L 13%的含氧氦气和氦气分析仪(PK Morgan Ltd, Rainham, UK)。
- 收到了二零零六年一月二十一日。
- 接受2006年3月22日
- ©ERS期刊有限公司