文摘
阻塞性睡眠呼吸暂停(OSA)是一个主要挑战全世界医生和卫生保健系统。高患病率和阻塞性睡眠呼吸暂停综合症的对日常生活的影响迫使临床医生提供有效的和可接受的治疗方案。然而,最近的证据提出质疑的好处正压通气治疗在改善并发症。
一个国际专家小组认为知识的当前状态基于最相关的出版物在前5年,讨论了当前该领域的挑战,并提出了未来的研究主题流行病学、表现型,潜在的机制,和最佳治疗阻塞性睡眠呼吸暂停综合症患者预后的影响。
小组得出结论,需要修订阻塞性睡眠呼吸暂停综合症的诊断标准包括的因素,反映不同的临床和病理生理表型和相关并发症(如。不下降夜间血压)。此外,当前的严重程度阈值需要修订,以反映等因素的差距apnoea-hypopnoea指数(AHI)之间的多导睡眠图和睡眠研究不包括睡眠阶段测量,除了穷人AHI之间的相关性和白天嗜睡等症状。管理决策与底层表型和应该考虑结果超出你好。
文摘
临床和病理生理表型出现和个性化诊断和治疗程序仍在阻塞性睡眠呼吸暂停的管理挑战http://ow.ly/OhNU30jOCr3
介绍
睡眠呼吸障碍出现在阻塞性睡眠呼吸暂停(OSA)的临床实体,中央睡眠呼吸暂停,包括周期性呼吸,肺换气不足紊乱(1]。这些标签描述不准确的各种表型。许多病人患有不同,通常变量数量的阻塞性和中央干扰。所描述的临床实体最好可以定义相关的个别患者病理生理的组件,即。的上呼吸道阻塞,干扰中央监管和兴奋阈值。这种病理生理学方法允许选择最佳治疗选择,专注于上呼吸道或影响呼吸的稳定监管和操纵兴奋阈值。新见解在阻塞性睡眠呼吸暂停综合症的病理生理学和中央睡眠呼吸暂停,各种症状,异构的治疗方法需要大量的讨论和评估。
由于高患病率和个人和社会经济医疗问题,本报告重点介绍阻塞性睡眠呼吸暂停综合症(2]。虽然已经很高,阻塞性睡眠呼吸暂停综合症的患病率预计将进一步增加,由于老龄化社会和全球肥胖流行病。这个非常盛行的诊断阻塞性睡眠呼吸暂停综合症是一个挑战,尤其是在目前的诊断标准要求在一夜之间监测睡眠障碍性呼吸,这通常是有限的金融约束。诊断进一步复杂化穷人白天症状之间的联系(如。过度嗜睡)和阻塞性睡眠呼吸暂停综合症的严重程度记录在一个睡眠研究[3]。
虽然阻塞性睡眠呼吸暂停综合症被广泛认为是一个独立的危险因素对心血管和代谢疾病,有益的影响持续正压通气(CPAP)治疗对心血管结果建立心血管疾病患者最近的挑战[4- - - - - -8]。主要的早期成功的CPAP治疗阻塞性睡眠呼吸暂停综合症的症状可能抑制科学研究在许多方面的障碍,包括复杂的病理生理学和遗传学,临床表现的多样性,不同的治疗方案的效果和结果。因此,许多患者的诊断和治疗可能变得过于简单化,主要关注在睡眠呼吸事件的数量,导致临床描述不足。这可能导致不清楚和意想不到的结果。最近在病理生理学的概念和不同的临床表型的阻塞性睡眠呼吸暂停综合症提供机会更好地了解和个性化治疗的障碍9]。
目前,许多患有阻塞性睡眠呼吸暂停综合症是由临床医生不是睡眠障碍专家,如呼吸医生治疗阻塞性睡眠呼吸暂停综合症患者只有一个组件的一般呼吸练习、睡眠障碍和可能没有进行特定的培训。这种做法很容易造成缺乏识别睡眠医学作为一种独特的特性在许多地方。
这些挑战已经被一群讨论睡眠医学专家从欧洲呼吸协会(ERS)和欧洲睡眠研究协会(esr)。188bet官网地址过程的目的是:1)关注当前的局限性在阻塞性睡眠呼吸暂停综合症的诊断和治疗,2)提供当前临床实践问题,和3)强调未来的研究重点为下一个十年。
方法
这份报告源自的审议特别的专家组由人集团“睡眠和控制呼吸”和高山睡眠暑期学校(sleep-summer-school.ch),一个欧洲的研究生教育论坛和智囊团活动在睡眠研究和医学esr (10]。小组活动包括电话会议协调行动和优先级,和文学评论识别最新的诊断和管理信息,并最终以“智库”风格会议举行的斜坡,晶意大利在2016年10月3天。
26个欧洲专家被邀请参与和19实际参加了斜坡会议晶。基于最近的活动参与者被邀请工作组的睡眠呼吸暂停症的人,esr和高山暑期学校,并代表pneumologists的频谱,神经学家和精神病医生,除了基本的和转化的科学家。所有欧洲地区代表反映各种医疗保健系统。
在第一个德尔福过程在项目的一开始,执行八大主题定义解决最重要的临床问题和挑战:阻塞性睡眠呼吸暂停综合症的临床表型出现;评估疾病严重程度;诊断算法/新工具;日间极度嗜睡(EDS)及相关风险;阻塞性睡眠呼吸暂停综合症和神经精神障碍(npd);结果睡眠呼吸暂停;在阻塞性睡眠呼吸暂停综合症并存状况;和最佳治疗。一个重点是放在成人和阻塞性睡眠呼吸暂停综合症。个人主题建立了8个工作组的任务,每个组成的8到13个参与者,与个别小组成员贡献几个工作小组。
在下一步中,每个专家被邀请来定义最相关的论文相应的话题在过去的5年。都有描述最重要的临床挑战和研究重点领域的阻塞性睡眠呼吸暂停综合症在接下来的5 - 10年。
会议期间在斜坡,晶每个小组集中讨论了材料聚集在最初阶段,准备了一个文档在各自的主题,合成最好的当前可用的证据在临床实践中,差距和研究重点和优先考虑证据最好的填补这些空白。的整体输出小组讨论最后的全体会议审议并同意所有专家(图1)。
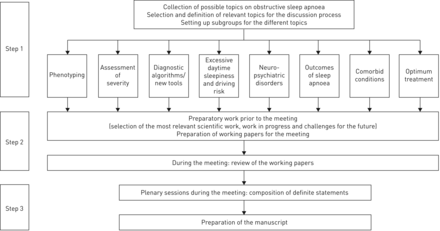
德尔福过程在项目的一开始就选择主题解决最重要的临床问题和挑战在阻塞性睡眠呼吸暂停。
结果和讨论
表现型的阻塞性睡眠呼吸暂停综合症
现状和现有的临床实践的局限性
一个个性化的方法的必要性
阻塞性睡眠呼吸暂停综合症日益被视为涉及临床表现,远远超过传统的男性,肥胖病人和困倦。一系列不同的现象现在认识到,会影响许多方面的障碍:
病理生理学,特别是有关的发病机理上气道阻塞,环路增益和兴奋阈值。
临床表现,即。异质性的症状(如。白天嗜睡、失眠和情绪障碍);有些病人只有最小的症状。
相关的生物标记物,如炎症、血管和呼吸障碍参数微rna,预测预后和对治疗的反应。
与阻塞性睡眠呼吸暂停综合症相关的并发症认可的高度(如。动脉高血压和夜间血压不下降)。
目前的诊断标准是不足以描述各种相关的子组,和新的诊断工具必须满足日益增长的个性化需求的诊断和治疗阻塞性睡眠呼吸暂停综合症。个性化管理、人口年龄和性别等因素必须考虑,他们决定产生重大影响这种疾病的临床表现。
传统的诊断程序
多导睡眠图(PSG)参考方法对阻塞性睡眠呼吸暂停综合症的诊断及其鉴别诊断或与其他睡眠障碍(同现11,12]。然而,常规措施阻塞性睡眠呼吸暂停综合症的严重程度(如。apnoea-hypopnoea指数(AHI)),不与临床症状的严重程度相关。这个观察唤起一些问题关于阻塞性睡眠呼吸暂停综合症的评估基于PSG:
PSG措施等严重的AHI可能需要校准的新截止限制可能成立。
其他标记比你好更好的疾病严重程度的预测能力。
PSG可能是不够的,因为它可能无法证明个体易感性阻塞性睡眠呼吸暂停综合症的系统性影响。
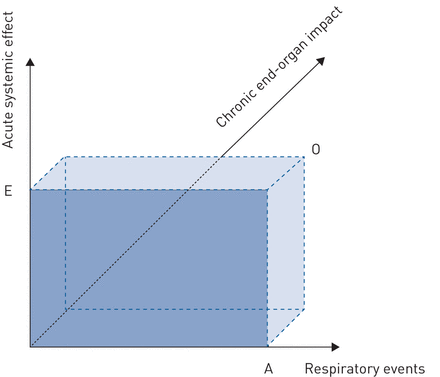
一个新的概念框架来评估疾病严重程度阻塞性睡眠呼吸暂停综合症的可能了。慢性复发性阻塞性睡眠呼吸暂停综合症可能被设想为一个模型应变的结果是由病理因素的存在,一方面,这些影响和宽容,另一方面(图2)。
三维模型的图形表示的阻塞性睡眠呼吸暂停(OSA)疾病严重程度。第一个维度(x设在)代表的数量在一夜的睡眠呼吸事件(A)。通常这个数字是表示相对于总睡眠时间(如。apnoea-hypopnoea指数(AHI)),因此,是一个衡量的“密度”一夜睡眠呼吸事件。第二个维度(y设在)代表一种急性系统性效应(E)引起的呼吸事件(如。一定程度的血氧饱和度下降(x%)。呼吸道压力波动、微觉醒、血压的变化,反复交感激活和其他现象也星座的一部分急性身体呼吸事件造成的影响。阴影部分的面积×E代表这两个维度的组合。结合措施,例如x%血氧饱和度下降指数包含的频率和振幅信息的具体影响,并可能表明阻塞性睡眠呼吸暂停综合症的“强度”。这样的组合措施可能更好地预测疾病严重程度比一维的你好。第三个维度(z终末器官的影响(O)设在)代表一种慢性阻塞性睡眠呼吸暂停综合症(如。慢性动脉高血压,血管损伤,胰岛素抵抗,等。)。这种影响是可变的阻塞性睡眠呼吸暂停综合症患者,即使阻塞性睡眠呼吸暂停综合症是密度分层或强度。封闭体积××E O代表之间的关系强度和观察到的终末器官的影响。这可能反映了个体易感性的关系,可能由低强度之间的光谱/高冲击和高/低强度的影响。虚线的部分边界表明阻塞性睡眠呼吸暂停综合症的终末器官影响尚未难以评估,因为混杂其他疾病过程的影响。特定的生物标记终末器官损害的阻塞性睡眠呼吸暂停综合症需要开发和验证的研究领域。
Polygraphy,有优势的PSG更适合动态研究,缺乏神经生理学信号的记录。因此,polygraphy不是特别睡眠研究中,睡眠阶段和脑电图(EEG)不能记录微觉醒。评估AHI本身是不精确的13]。共存的睡眠障碍,如失眠、周期性肢体运动和异态睡眠去未被发现。总之,polygraphy是一个相对粗糙的诊断方法和不适合临床阻塞性睡眠呼吸暂停综合症的分化亚型在相当数量的情况下。
病理生理表型
多年阻塞性睡眠呼吸暂停综合症的发病机制被认为是相关的解剖因素造成的上呼吸道的不平衡力,即缩小口咽通气导致关闭压力,克服的能力增加上呼吸道扩张肌肉保持气道通畅。解剖因素导致上呼吸道狭窄包括缩颌和adenotonsillar肥大,但在许多患者有特异性的缩小Mallampati临床评估的分数。这种差异的最终结果是一个关键的关闭压力增加,这是代表解剖状态。最近,生理的相关性,nonanatomical因素调查和几个额外的因素确定14]:
反应不足genioglossus扩张肌。
兴奋阈值下降。
不稳定的呼吸控制系统。
这些额外的nonanatomical因素有临床意义,因为他们可能适合具体治疗方法(9,15]。不同的形态变化(如。上气道软组织结构增大,颅面结构,这些结构变量之间的相互作用)可以定义不同的解剖表型。上呼吸道解剖结构的三维成像可能有助于在选择具体的治疗方法(16]。新技术最近被报道,促进这些nonanatomical因素的评价(如。环路增益动态设置)。目前未知的这些发现是否可再生的随着时间的推移,不同研究小组。因此,由独立调查人员需要更多的研究。
临床表型
阻塞性睡眠呼吸暂停综合症的临床表现是非常多样化的,反映人体特性,共病条件和环境因素,包括吸烟习惯,久坐不动的生活方式。集群的症状和并发症允许临床表型之间的歧视,包括不同的特点:
缺乏症状与EDS。
睡眠障碍的投诉与安静的睡眠。
存在与否的动脉高血压、代谢疾病的并发症或严重肥胖。
到目前为止,进行了聚类分析,显示不同的结果(17- - - - - -22]。可用研究临床表型的generalisability有限是因为方法论的差异,和前瞻性研究需要评估1)最优集群技术和2)聚类分析的有效性方面的临床结果。
而EDS是一个关键的症状在许多阻塞性睡眠呼吸暂停综合症的病人,一个工作的定义这一现象仍缺乏临床实践和临床评估工具是不充分的。更具体地说,一个关于健康问题应该实现的评估。
评估靶器官的影响
阻塞性睡眠呼吸暂停综合症的频率之间的联系(以AHI)和阻塞性睡眠呼吸暂停综合症的临床表现一直不佳。患者症状量表和高AHI可能低反之亦然(3]。这种多样性可能解释为个体易感性差异的系统性影响阻塞性睡眠呼吸暂停综合症(如。间歇性缺氧,胸廓内的压力波动,同情的语调变化和血液动力学的不稳定性)。物质的分子途径引发的这些机制可能被识别,可以作为生物标记终末器官的应变反映或损坏造成阻塞性睡眠呼吸暂停综合症。生物标志物,单一或集群,可以作为代理端点疾病严重程度和敏感性,以及个人响应性治疗(23]。数据存在一定的生物标志物在阻塞性睡眠呼吸暂停综合症已经出版和治疗效果的研究,这一领域的研究还处于初期阶段(24- - - - - -28]。
为未来的研究重点
尽管最近调查了有前景的结果,表现型的阻塞性睡眠呼吸暂停综合症还没有准备每天练习。剩下的问题包括:
”PSG的最佳作用。
阻塞性睡眠呼吸暂停综合症的临床病理生理特征的重要性。
确认当前的发现对聚类分析在未来的群体。
澄清终末器官的易感性所谓的阻塞性睡眠呼吸暂停综合症的系统性影响。
翻译的阻塞性睡眠呼吸暂停综合症亚型个人化药物。
成人阻塞性睡眠呼吸暂停综合症的严重程度的评估
现状和现有的临床实践的局限性
阻塞性睡眠呼吸暂停综合症的临床定义基于你好,白天症状的组合29日),尤其是EDS,被破坏的高患病率升高AHI一般人口与贫困相关的EDS与AHI [30.,31日]。AHI作为衡量阻塞性睡眠呼吸暂停综合症的定义中包含有限的觉醒,使得评估PSG最佳形态,这并不能反映的趋势动态监测在临床实践中,尽管一些动态监测系统包括监测脑电图(32]。血氧饱和度下降指数(ODI)可能是一个更强大和更可靠的预测不良心血管结果比你好33,34),更容易测量,虽然目前的指导方针继续指AHI作为主要衡量阻塞性睡眠呼吸暂停综合症的严重程度。如何评估达成共识EDS(和其他白天后果)阻塞性睡眠呼吸暂停患者缺乏。
当前基于AHI阻塞性睡眠呼吸暂停综合症的严重程度分级(29日)是影响睡眠分期纳入测试(13),不包括睡眠分期的研究(如。心肺polygraphy)给AHI与较低的计算基于PSG时期觉醒睡眠研究中排除在计算AHI [13]。这种差异是特别重要的在轻度或中度阻塞性睡眠呼吸暂停综合症患者的评估35]。然而,在电极位置和自动化分析技术发展促进PSG的使用在动态记录36]。多个夜晚研究可能提供一个更准确的评估比一个晚上(37),这可能是更可行的新技术的发展,利用最小接触设备适合家庭研究不包括睡眠分期。技术差异(如。热敏电阻和鼻尖头叉子)影响的评估呼吸干扰和hypopnoea定义的差异也会影响严重程度的评估。血氧饱和度下降3%或4%的选择有或没有唤起hypopnoea[的定义38,39]最近在西班牙以社区为基础的研究大大影响阻塞性睡眠呼吸暂停综合症发病率和严重程度分类,也影响到与心血管结果(40]。血氧饱和度下降更明显呼吸暂停期间相比hypopnoea和事件持续时间较长的也更明显。血氧饱和度下降事件严重性hypopnoea和阻塞性呼吸暂停事件之间的不同,并在阻塞性睡眠呼吸暂停综合症(调制的持续时间41,42]。
埃普沃思嗜睡量表(ESS)是使用最广泛的临床工具来评估主观嗜睡,但与AHI关联差(43EDS)和客观的测试,也公开报道的偏见。ESS等问卷调查可以提供更准确的结果与额外的输入从一个合作伙伴。问题由临床医生关注困倦的核心功能(如。困倦的存在当孤独和不活跃,在公司当精神或体力活动,当执行高风险活动,如驾驶比ESS)可能更可靠。白天在阻塞性睡眠呼吸暂停综合症症状受年龄、性别和其他并发症的出现2),尤其是在治疗抑郁症和失眠等症状,如疲劳和疲劳可能是同样重要的是在特定的组织。
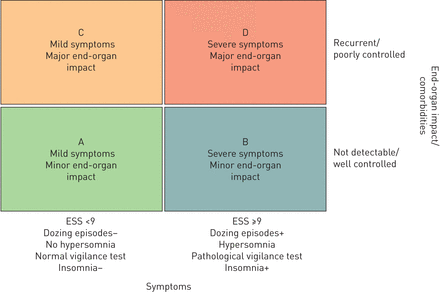
人体测量和其他客观变量如年龄、性别、体重指数、颈围和并发症可能更可靠的比打鼾和EDS等主观变量在预测阻塞性睡眠呼吸暂停综合症(44]。临床上重要的阻塞性睡眠呼吸暂停综合症的识别可能提高的相关并发症,尤其是系统性高血压,和夜间血压浸渍的损失可能增加阻塞性睡眠呼吸暂停综合症的临床意义(图3)[45]。
建议多组分分级系统的阻塞性睡眠呼吸暂停(OSA)严重程度。ESS:埃普沃思嗜睡量表。以下分级系统的先决条件是阻塞性睡眠呼吸障碍的证据(apnoea-hypopnoea指数≥15事件·h−1)。建议结合症状基于病人的历史,ESS,集在白天打瞌睡,客观警觉测试的结果。此外,它包括阻塞性睡眠呼吸暂停综合症的影响心血管系统和新陈代谢和任何相关的并发症。病人被认为患有轻微的症状如果所有条件(ESS < 9,不打瞌睡,不自我评价嗜睡,正常警觉测试)是满足,而症状被认为是严重的这些参数是积极的。轻度症状患者分为A组和C根据并发症或终末器官损害的存在。如果没有或控制高血压,没有或临时心房纤维性颤动、心脏衰竭,糖尿病,中风的或者没有历史,这种疾病被列为次要终末器官的影响导致a或B组;如果任何这些因素的满足,这种疾病被列为主要终末器官的影响导致C或D组。
诊断算法/新工具
现状和现有的临床实践的局限性
目前,高架AHI仍然是诊断的主要客观测量变量,虽然病人被称为与白天不同的原因和/或夜间打鼾等症状和/或EDS,现有的代谢疾病风险,开车或工作安全问题。根据预先测试阻塞性睡眠呼吸暂停综合症的概率,可以应用不同的诊断途径,中心之间可能会有所不同。目前筛选问卷可能协助病人睡眠研究预选,但不应该取代个别患者的临床评估(46]。
专家组一致共识,AHI本身是不足以回答三个关键问题:
患有临床重要的阻塞性睡眠呼吸暂停综合症?
谁应该治疗?
最佳的疗法是什么?
现有的技术和病人护理的挑战
呼吸系统变量除了你好,如流的限制或其他nonapnoeic事件,可能允许更精确的评估阻塞性睡眠呼吸暂停综合症和新技术可以简化流动限制的评估没有测量AHI [47]。ODI与血氧饱和度下降的其他变量,如累计睡眠时间与血氧饱和度低于90%,最低血氧饱和度和平均血氧饱和度下降,也提供重要的临床资料,以更好地解决患者的疾病严重程度和并发症的风险可比你好(48]。
新的测量和技术可以更好地评估阻塞性睡眠呼吸暂停综合症的各种病理生理机制(如。环路增益,兴奋阈值和解剖因素)。可靠的技术来监测睡眠结构和微觉醒常规脑电图(外如。动脉张力测定法)需要进一步评估和发展,除了自主状态评估和心血管事件与阻塞性睡眠呼吸暂停综合症相关事件(如。心电图算法、心率变异性、动脉张力测定法和capnography),目前省略了从传统PSG [49]。进一步发展现有信号如无线便携式音响设备将允许增强诊断潜在的(50,51]。需要识别和验证在失眠或睡眠生理信号,可能是有用的在预测心血管疾病的风险。工具来评估困倦,包括客观的警惕和性能测试,也可以被认为是在个体诊所等人群患者评估或目标人群(如。这些潜在的驾驶风险)。信号在睡眠研究可能需要更好的与EDS,碎片和可能包括措施的睡眠,微睡和/或兴奋,但这需要进一步的开发和验证。
从现有的诊断治疗反应是很难预测变量(如。AHI)和当前的诊断算法,它通常是一维的,不适应异构的患者群体,包括有症状的患者,与代谢疾病筛查高危人群疾病或神经精神疾病患者。新技术的潜在作用(如。分享服务应用程序和远程医疗)尚未得到充分的阐述和医疗系统通常不客观信息集成提供的病人从白手起家的家庭录音等智能手机应用程序。
新技术
以下有前途的方式改善睡眠诊断识别,其中大部分需要进一步评估和验证:
外周动脉张力测定法来评估阻塞性睡眠呼吸暂停综合症和其他睡眠障碍。
隔夜脉搏波分析评估自主神经和心血管功能/风险。
内在的耳朵传感器监测脑电图。
Capnometry评估睡眠功能和新领域的自主功能障碍。
替代OSA筛查技术,包括非接触传感器技术、声呼吸分析和分享服务的应用程序。
分享服务诊断应用程序睡眠障碍和阻塞性睡眠呼吸暂停综合症。
基于动态评估阻塞性睡眠呼吸暂停综合症霍尔特心电图设备或胸阻抗从植入式设备。
新算法对打鼾检测、量化和描述。
小说的量化算法环路增益和兴奋阈值。
生物标记物(如。呼出的气息微阵列分析或RNA)。
为未来的研究重点
相关新技术的作用在现有诊断算法对阻塞性睡眠呼吸暂停综合症和治疗的目标。
评估不同的诊断算法在不同人群(如。患者心血管疾病或其他疾病,或主要嗜睡)。
发展综合得分阻塞性睡眠呼吸暂停综合症,包括AHI、症状和并发症/并发症,定制治疗和预测治疗反应。
评价自主神经和心血管生理标记识别的功能代谢疾病的风险增加。
评价OSA-related生物标志物的临床相关的阻塞性睡眠呼吸暂停综合症的识别。
评估新的数字技术(如。分享服务通过远程医疗诊断技术和治疗监测)改变睡眠医学护理的程序和模型。
阻塞性睡眠呼吸暂停综合症,日间极度嗜睡和开车
现状和现有的临床实践的局限性
嗜睡是一种生理的主观感觉与内心的睡眠需求,并受到生理和自我平衡的因素,外部环境和个人特性。EDS是一个病态的禁用条件有关性有重要影响,如抑郁症和其他障碍的年龄和通常与疲劳有关(52,53]。EDS与主观感受有关,也可能与精神运动性能受损,可能会影响驾驶安全。
阻塞性睡眠呼吸暂停综合症经常导致EDS,后者可能受到其他并发症,蒙面睡眠障碍,和协会的力量显然是相关EDS本身的操作性定义和研究人口(22,54]。大部分可用的文学应用ESS、主观特征困倦评估问卷对个人在主动和被动条件下打瞌睡的态度。尽管它简单和广泛应用,ESS受限于一个贫穷的相关性与阻塞性睡眠呼吸暂停综合症的存在和严重性在个体层面,而其他主观工具解决警惕最近给更多有前景的结果(55,56]。
主观EDS评估应该包括partner-assisted报告,以及一个广泛的临床访谈习惯性睡眠模式和核心症状的频率在被动和主动的情况下在不同生理时期(57,58]。客观的工具包括在实验室方法(维护清醒测试(MWT)和多个睡眠延迟测试(MSLT))验证特定诊断(MSLT描述中央起源)疑似嗜睡或安全(MWT解决个人能力抵抗睡眠在单调的条件下)的目的和几个nonvalidated精神运动包括[模拟驾驶测试59,60]。EDS确实是一种内在的标记阻塞性睡眠呼吸暂停综合症的严重程度,和可能是一个有用的标志心血管疾病和死亡率的结果(61年,62年]。EDS被适当的阻塞性睡眠呼吸暂停综合症治疗迅速解决,但有时仍然存在。在这种情况下,抑郁,不恰当的生活方式或其他未确诊的睡眠障碍应该仔细研究[52]。
促炎细胞因子(白细胞介素- 6)促进睡眠,而皮质醇促进警惕。已经证明客观EDS (MSLT)来衡量的,而不是主观的EDS,与24小时显著升高引起的白细胞介素- 6水平,显著降低白天的阻塞性睡眠呼吸暂停患者皮质醇水平(63年]。在阻塞性睡眠呼吸暂停综合症促食素的数据不一致,而这是一个重要的生物标志物narcolepsy-cataplexy [64年]。EDS一直被视为一个重要原因在阻塞性睡眠呼吸暂停患者的多因子的车祸的风险65年]。阻塞性睡眠呼吸暂停综合症患者显示平均2.5倍车祸的风险与健康对照组相比(66年]。在19个国家的esr调查报告,17%的受访者在方向盘上睡着了在前面的2年(67年]。年轻的年龄,男性,推高每年至少20 000公里,EDS和高阻塞性睡眠呼吸暂停综合症的风险评估的调查问卷预测EDS轮。如图所示在欧洲睡眠呼吸暂停数据库(ESADA)队列,驾驶事故风险增加而严重阻塞性睡眠呼吸暂停综合症(68年]。
阻塞性睡眠呼吸暂停综合症治疗显著降低的风险,尽管治疗阻塞性睡眠呼吸暂停综合症的病人是否有一场车祸风险与一般人群强烈建议但仍在争论69年]。预测个人车祸的风险在阻塞性睡眠呼吸暂停综合症是一个挑战。有证据表明建立自我靠近弹与增加车祸事故风险(65年,70年),而其他因素,如嗜睡轮和驾驶习惯需要进一步验证,应加以解决。在实验设置(在路上和模拟),驾驶性能是最好的与客观警惕(MWT)和提高了有效治疗阻塞性睡眠呼吸暂停综合症(69年),以及vigilance-promoting药物(71年,72年]。鉴于个人开车时行为的关键作用,阻塞性睡眠呼吸暂停综合症的病人应该理解他们的个人责任如果开车时感到昏昏欲睡,为了避免危险行为(59]。最近推出了由欧盟(EU)有关规定驾驶在阻塞性睡眠呼吸暂停综合症患者认识到疾病严重程度来衡量AHI和睡眠有关的驾驶执照的问题限制在这样的病人73年]。CPAP治疗阻塞性睡眠呼吸暂停患者的风险明显降低EDS和驾驶。欧盟指令规定的客观评估合规CPAP在阻塞性睡眠呼吸暂停综合症的病人。健身来驱动的重新评估和遵从性治疗是强制性的每隔3年在商业非商业每年司机和司机(32,73年]。更严格的规则中允许独立的欧盟成员国。
为未来的研究重点
短期优先级
主观的定义和评估工具来可靠地评估EDS在普通人群中。
主观和客观的识别工具可靠EDS和健身阻塞性睡眠呼吸暂停患者的评估。
教育策略来充分提高阻塞性睡眠呼吸暂停综合症患者感知识别瞌睡事故风险。
识别合适的驾驶风险预测在阻塞性睡眠呼吸暂停综合症。
长期的优先级
评估病人个体化干预足够的风险管理。
EDS评估评估功能性生物标志物在阻塞性睡眠呼吸暂停综合症的病人。
确定原因和评估剩余EDS的足够的治疗成功阻塞性睡眠呼吸暂停综合症的病人。
阻塞性睡眠呼吸暂停综合症和EDS理解融入交通和工业发展的标准。
阻塞性睡眠呼吸暂停综合症和神经精神障碍
现状和现有的临床实践的局限性
越来越多的证据表明阻塞性睡眠呼吸暂停综合症的频率增加各种各样的npd,包括中风、神经退行性/肌肉疾病,抑郁症和创伤后应激障碍(10,74年- - - - - -77年]。年龄、性别和标准的睡眠记录/评分部分解释一些差异的文学。然而,npd的意识在阻塞性睡眠呼吸暂停综合症,npd的阻塞性睡眠呼吸暂停综合症,不是非常高的专家治疗这些患者(10,78年]。
一些研究表明,阻塞性睡眠呼吸暂停综合症可能不仅频繁,但也代表了一个(独立)的危险因素npd的后续发展,如中风、痴呆和抑郁症76年,78年- - - - - -82年]。
关于阻塞性睡眠呼吸暂停综合症和神经退行性疾病之间的关系,最近的研究表明,缺氧事件可以神经或神经毒素,取决于几个因素,包括时间、严重程度和持续时间的缺氧83年,84年]。慢性间歇性缺氧与增加有关神经退化相关的氧化应激升高,以及存在睡眠呼吸暂停症的动物模型。高氧化应激和炎症是神经退行性疾病的标志(85年,86年]。在人类中,间歇性缺氧可能在阿兹海默症病理中发挥作用。已经与脑相关增加磷酸化\总τ和淀粉样蛋白β1-42浓度认知健康成人(87年,88年]。
阻塞性睡眠呼吸暂停综合症被证明不仅与EDS和疲劳有关,而且还与神经认知功能障碍(如。记忆力和注意力),精神障碍和脑结构的变化(10,83年,89年,90年]。
阻塞性睡眠呼吸暂停综合症之间的这种复杂关系的起源,npd,认知和精神障碍尚不清楚,可能包括睡眠破碎等因素,复发性缺氧,共享信号通路,脑灌注不足/微血管变化,并存病(肥胖、失眠和EDS),药物和psychoreactive因素(91年]。
未经治疗的阻塞性睡眠呼吸暂停综合症之间的联系的临床相关性和npd源于负面影响的观察阻塞性睡眠呼吸暂停综合症等npd的进化中风、癫痫、痴呆和抑郁症78年,92年]。
阻塞性睡眠呼吸暂停综合症治疗的效果数据如。CPAP) npd是有限的和矛盾的78年,93年- - - - - -97年]。阻塞性睡眠呼吸暂停综合症治疗的困难始终显示效果npd及其发展可能与多种因素有关,包括慢性阻塞性睡眠呼吸暂停综合症的病人选择只基于AHI、异质性和不同的结果的工具。
为未来的研究重点
识别的神经生理学和分子机制双向阻塞性睡眠呼吸暂停综合症和npd之间的联系。
识别和评估筛查工具npd在阻塞性睡眠呼吸暂停综合症患者的管理。
识别和评估npd的阻塞性睡眠呼吸暂停综合症患者的筛查工具。
评价短期或长期的好处与npd治疗阻塞性睡眠呼吸暂停综合症的病人。
识别患者的原因和可能的治疗选择坚持EDS和npd尽管有效治疗阻塞性睡眠呼吸暂停综合症。
共病情况阻塞性睡眠呼吸暂停综合症
现状和现有的临床实践的局限性
阻塞性睡眠呼吸暂停综合症在心血管和代谢疾病非常普遍
间歇性缺氧,阻塞性睡眠呼吸暂停综合症的特点,导致氧化应激,从而促进炎症、交感神经过度活跃和内皮功能障碍,进而导致代谢疾病并存病(4]。证明了一般人群的流行病学数据和临床队列研究,阻塞性睡眠呼吸暂停综合症在动脉高血压患病率是50%,难治性心律失常,中风、冠心病和心脏衰竭(2,85年,98年,99年]。有一个独立的协会与组件的代谢综合征阻塞性睡眠呼吸暂停综合症One hundred.),特别是内脏肥胖、胰岛素抵抗与脂质代谢异常(5,26]。阻塞性睡眠呼吸暂停综合症是独立与葡萄糖代谢改变有关,患2型糖尿病的风险增加,超过50%的2型糖尿病患者出现阻塞性睡眠呼吸暂停综合症(101年,102年]。非酒精性脂肪肝是一种高度普遍条件增加与肥胖和2型糖尿病的流行。现在有证据都在成人和儿童103年- - - - - -105年)对非酒精性脂肪肝病之间的联系和阻塞性睡眠呼吸暂停综合症,有剂量反应关系夜间缺氧和肝损伤的严重程度106年,107年]。并发症是十分重要的,因为它们产生重大影响医疗使用和阻塞性睡眠呼吸暂停患者死亡率(108年,109年]。
阻塞性睡眠呼吸暂停综合症通常与炎症相关肺部疾病
近年来,哮喘和特发性肺纤维化(IPF)被确认为阻塞性睡眠呼吸暂停综合症的重要并发症。哮喘病人的阻塞性睡眠呼吸暂停综合症的患病率高于一般人群,和阻塞性睡眠呼吸暂停综合症与白天嗜睡,可怜的哮喘控制和降低生活质量110年- - - - - -114年]。实验研究表明,慢性间歇性缺氧可以促进allergen-induced气道炎症和气流限制(115年),这表明产生不利影响共存的哮喘和阻塞性睡眠呼吸暂停综合症。两种疾病显著增加治疗的经济负担(116年]。
几个小患者样本的研究强调,轻/中度阻塞性睡眠呼吸暂停综合症经常发生在IPF患者(117年),可能导致预后恶化,尤其是当涉及重大夜间低氧血118年]。慢性间歇性缺氧报道加剧bleomycin-induced肺纤维化大鼠(119年]。然而,有人提出,阻塞性睡眠呼吸暂停综合症可能引入亚临床肺泡损伤由于机械肺泡,支持增加等离子体KL-6 [120年]。
阻塞性睡眠呼吸暂停患者的血氧饱和度下降和IPF被发现更严重的睡眠比在运动121年]。更好地了解阻塞性睡眠呼吸暂停综合症的治疗是否会积极影响哮喘症状和预后或IPF的随机对照研究特征明显的样品仍然是需要的。
慢性阻塞性肺病和阻塞性睡眠呼吸暂停综合症(所谓的“重叠综合症”)(122年,123年)青睐的上呼吸道炎症连续吸烟,吻侧流体转变,上呼吸道肌肉无力和吸入型皮质类固醇激素,而主要的慢性阻塞性肺病肺气肿表型保护对阻塞性睡眠呼吸暂停综合症。重叠综合征的特点是更明显的夜间低氧血,氧化应激和系统性炎症,慢性阻塞性肺病患者患有阻塞性睡眠呼吸暂停综合症的风险增加,反复发作和死亡。重叠也代表了幸存者的主要负担从急性hypercapnic呼吸衰竭,具有更高的死亡风险和重新接纳(初124年]。CPAP治疗可以改善重叠综合症患者的预后,减少急性加重(125年]。
流行病学研究和动物实验表明阻塞性睡眠呼吸暂停综合症和癌症死亡率和发病率之间的联系(126年]。一大群4910例发现了一个重要的隔夜缺氧和所有类型的癌症发病率之间的联系(127年]。然而,最近的一项荟萃分析没有发现显著的关系,研究有限尤其是肥胖的控制不足和有限的区分不同类型的癌症128年]。
阻塞性睡眠呼吸暂停综合症协会和并发症可能放大代谢疾病加重发病率和死亡率风险
最优控制血压更难以实现阻塞性睡眠呼吸暂停患者高血压的(129年,130年),有一个高耐药阻塞性睡眠呼吸暂停综合症人群的高血压患病率。在阻塞性睡眠呼吸暂停综合症的有害后果中,最令人担忧的是心律失常和心脏性猝死。房颤的药物反应较差或展示电击后房颤复发或阻塞性睡眠呼吸暂停患者的消融更高131年]。2型糖尿病控制不佳也更频繁的严重的阻塞性睡眠呼吸暂停综合症(132年]。住院治疗上的数量和心力衰竭患者的死亡率增加相关的阻塞性睡眠呼吸暂停综合症(133年]。在中风患者,睡眠呼吸暂停对长期的结果(有一个负面影响78年]。慢性阻塞性肺病的并发症和阻塞性睡眠呼吸暂停综合症的特点是高度炎症和心血管疾病的风险增加,反映出协同两种疾病的有害影响134年]。
为未来的研究重点
评价的相关性在癌症、肥胖和阻塞性睡眠呼吸暂停综合症和间歇性缺氧和睡眠的具体相关碎片在人类基于大型流行病学研究以及临床前模型。
评价阻塞性睡眠呼吸暂停综合症的一个独立的代谢疾病的风险因素。
与阻塞性睡眠呼吸暂停综合症相关的风险评估与久坐行为相比,肥胖、吸烟和其他因素。
阻塞性睡眠呼吸暂停综合症纳入综合评价减少代谢疾病风险管理。
评价慢性阻塞性肺病并发症的流行病学和阻塞性睡眠呼吸暂停综合症,考虑对阻塞性睡眠呼吸暂停综合症和慢性阻塞性肺病严重程度分层。
评估特定COPD-OSA重叠综合征的病理生理基础上或预后因素。
阻塞性睡眠呼吸暂停综合症/间歇性缺氧的结果的相关性和相对生物标志物在慢性阻塞性肺病患者。
子组的定义受益于CPAP治疗,尤其是抗高血压、心房纤颤,2型糖尿病控制不佳,重叠综合征(COPD-OSA)、支气管哮喘和IPF。
评估CPAP对代谢疾病一级预防的风险的影响。
治疗和结果
现状和现有的临床实践的局限性
阻塞性睡眠呼吸暂停综合症的治疗在降低代谢疾病风险的影响有限
CPAP及其他治疗阻塞性睡眠呼吸暂停综合症被视为困倦中相关的生活质量和其他方面,除了减少发病率和死亡率的风险(135年- - - - - -138年]。阻塞性睡眠呼吸暂停综合症是明显与代谢和心血管疾病有关,一个有效的治疗阻塞性睡眠呼吸暂停综合症可能会代表改善代谢疾病风险的一个重要目标。CPAP的影响,一线治疗的阻塞性睡眠呼吸暂停综合症,心血管和代谢的影响是有限的和仍在争论42,139年]。CPAP或口头设备对血压的影响很小(−2毫米汞柱的意思是24小时血压)(137年),是临床相关的只有抗高血压人群138年]。报道CPAP-compliant患者的福利是最好的,尤其是合规足以覆盖快速眼动期结束时的晚上140年,141年]。而早些时候报道指出固定CPAP是优于autoadjusting CPAP在降低血压,最近的一份报告表明,固定CPAP平等影响autoadjusting CPAP降低血压水平(142年- - - - - -144年]。下颌进步设备(疯狂)疗法也被报道血压在阻塞性睡眠呼吸暂停综合症患者受益145年]。
CPAP似乎并未改善血脂或代谢综合征在未经选择的阻塞性睡眠呼吸暂停综合症人群(26]。关于血糖控制,改进报道只有在与有效控制2型糖尿病(子组140年)和长时间的夜间CPAP使用允许覆盖快速眼动睡眠阶段结束时的晚上141年]。是不现实的期望降低临床相关的代谢疾病死亡率在二级预防唯一CPAP疗法所显示保存研究[6]。它没有报告任何受益于CPAP疗法在减少未来心血管和脑血管事件的发生率在阻塞性睡眠呼吸暂停综合症患者心血管和脑血管疾病,但被治疗依从性差和低EDS妥协,而其他报告显示,CPAP改善心血管结果建立心血管疾病患者充分遵守治疗(6,22]。最近的数据表明缺乏CPAP的二级预防心血管疾病的功效不排除获益的可能性在心血管疾病的一级预防,虽然非常大的病人数量可能需要对这方面进行评估。面对有限的资源为未来的试验,精心设计与“大数据”注册,根据真实的观察(如。ESADA),可能是一个更务实的方法。在试验中,为了克服依从性差导致不良的结果,一个试车阶段优化坚持可能是合理的。的负面结果保存试验也证明前瞻性随机对照研究更多的症状患者中度/重度阻塞性睡眠呼吸暂停综合症,治疗依从性可能会更高。
一个主要问题是,一些患者显示巨大的CPAP治疗效果,而其他的不好处,医生没有办法区分可能反应者和nonresponders [27]。响应者表型的鉴定,包括一组预测生物标记物,将特别有利于无症状或只有最低限度的阻塞性睡眠呼吸暂停综合症的病人不会接受CPAP治疗,除非一些其他主要的好处,如改善代谢疾病风险,可以预测146年]。
关于总体并发症,CPAP没有功效的二级预防心血管和代谢并发症,但受益的可能性仍在高度兼容的病人和在某些病人子组定义仍然不佳。
CPAP疗法的一个领域,是在临床实践中发挥作用的诊断途径建立形象和阻塞性睡眠呼吸暂停综合症症状之间的关系,特别是在高度有症状的轻度阻塞性睡眠呼吸暂停综合症患者(147年,148年]。缺乏症状改善CPAP-compliant表明报道症状的患者可能是由于其他因素如不宁腿综合症或其他睡眠障碍。然而,症状改善CPAP支持白天症状之间的关系,比如EDS阻塞性睡眠呼吸暂停综合症,可能增加的可能性从尼等其他疗法中获益,尽管这种可能性没有前瞻性研究的验证。
结合个性化治疗阻塞性睡眠呼吸暂停综合症和并发症的治疗策略
常用的降压药更有效地降低血压在阻塞性睡眠呼吸暂停综合症患者中,尤其是在晚上和早上,尽管最近的证据表明,早上政府的抗高血压治疗优于晚上(149年]。CPAP结合药物降低血压CPAP-compliant患者临床相关的方式(130年]。最近的一项荟萃分析显示,CPAP与增加重量0.5公斤而控制疗法(150年]。尽可能多的阻塞性睡眠呼吸暂停综合症患者肥胖,CPAP治疗应结合减肥,最近的证据表明,基线口咽calibre影响利益的程度(151年,152年]。生活方式的改变,包括体育活动,通过各种各样的二级预防项目大大降低死亡率、心脏病复发和血压153年]。在阻塞性睡眠呼吸暂停综合症,只有一项研究评估CPAP加上减肥,结合时被上级改善血压、胰岛素抵抗和血脂比单独处理(152年]。有很强的理由未来机械和临床治疗策略研究结合CPAP与综合风险因素管理,并确定解决个性化治疗心血管和代谢危险因素的阻塞性睡眠呼吸暂停综合症的病人。
远程医疗的机遇和挑战
睡眠中心提供的医护质量主要取决于个人长期病人管理,包括继续努力保持最佳CPAP疗法,快速检测的低遵从性和个性化的考虑替代CPAP在适当的地方(154年,155年]。远程医疗诊断提供了可能性和阻塞性睡眠呼吸暂停患者随访156年- - - - - -166年),但一些开放式的问题,包括伦理,数据所有权、处方、存储、使用和报销问题,减缓它的实现(156年]。目前还不清楚如果远程医疗可以替代直接patient-nurse接触和/或定制(允许更好的治疗167年- - - - - -169年]。必须澄清的重要方面,包括公司的各自的作用和医生在病人护理,和未经授权的风险使用“大数据”170年]。
替代治疗阻塞性睡眠呼吸暂停综合症的方法
几个替代治疗方案CPAP和减肥可供选择的患者群体,它专注于特定的目标群体和认识到日益增长的需求量身定制的治疗(155年,171年]。开放问题替代CPAP包括成功的预测,长期的结果和卫生经济学(24]。目前迫切需要定义可靠的治疗成功率和长期预测结果(172年- - - - - -176年]。
下颌提升设备
虽然不是很有效减少你好,证据支持使用原则在轻度或中度阻塞性睡眠呼吸暂停综合症,即使在位置阻塞性睡眠呼吸暂停综合症,改善相关症状(142年,177年,178年]。在严重的情况下,麦斯显然不如CPAP [179年]。有大量原则,科学数据不能翻译从一个设备到另一个地方。标准化原则需要指导治疗建议和总成本的比较145年,180年]。
烧蚀手术
大多数烧蚀手术选项不能作为单一的干预措施和建议应该只被认为是高度选择患者(177年,181年- - - - - -183年]。扁桃腺切除术,在儿科阻塞性睡眠呼吸暂停综合症是一种常见的疗法,也好处成人患者扁桃体肥大(184年]。Maxillomandibular截骨术是有效的CPAP在选定的病人拒绝保守治疗(177年,185年]。减肥手术可能特别有效的阻塞性睡眠呼吸暂停患者选择肥胖的(177年,186年]。
位置疗法
位置CPAP疗法一样有效减少AHI位置阻塞性睡眠呼吸暂停综合症,但睡眠障碍是一个大问题和长期合规是贫乏的记录(187年- - - - - -189年]。设备评估长期遵守位置需要治疗。社会不安打鼾往往坚持nonsupine位置。大量nonresponse,部分改善,病人的选择和治疗费用仍然引起了重大的关切。
舌下神经的刺激
随机对照试验的结果舌下神经刺激是有前途的190年),但长期结果的数据是有限的,鉴于证据是基于同一nonrandomised临床试验(星试验),特点是一个原因不明的大辍学率(28%)在48个月的随访(191年- - - - - -194年]。应答器或nonresponder部分原因是造成舌头突出或后突舌下神经刺激和相关刺激的近端或多个远端神经的分支(195年]。只有少数的病人有资格获得这种干预196年]。需要一个更精确的描述基于参数结果相当于CPAP治疗反应和更好地了解潜在的病理生理学有关治疗反应(197年,198年]。使用预测技术对舌下刺激响应(如。药物引起的睡眠内镜)不支持结论性的前瞻性研究。
药物治疗
药理治疗阻塞性睡眠呼吸暂停综合症在早期研究显示令人失望的结果,但对选定的病人药物治疗仍在争论199年]。药理治疗通常目标病理生理学的某些方面,如咽折叠,肥胖,兴奋阈值和环路增益,支持个性化治疗方法(15,200年- - - - - -202年]。Liraglutide是第一制药化合物有阻塞性睡眠呼吸暂停综合症的迹象,在选定目标减肥人群,尽管它的影响很弱,导致AHI仅下降30%203年]。去郁敏已经证明降低咽折叠在健康受试者睡眠(204年和降低阻塞性睡眠呼吸暂停患者选择的你好205年),但它的使用是受到重大的副作用。补充氧气和催眠的组合报道受益阻塞性睡眠呼吸暂停综合症患者轻度或中度咽崩散性(206年),大概在唤醒和环路增益,有利影响,可能被认为是在高度选择患者失眠是一个突出的特性。催眠中使用这类患者需要仔细考虑,鉴于与催眠药相关的不良事件(阻塞性睡眠呼吸暂停综合症的风险下降,记忆障碍,发展,大多数病人从未停止)。氧气补充患者可考虑持续低氧血尽管CPAP疗法,已报道来提高感知物理功能(207年]。最后,最近的一份报告表明受益于乙酰唑胺治疗阻塞性睡眠呼吸暂停综合症和共病高血压减少AHI与血压水平(208年]。
病人管理的集成方法
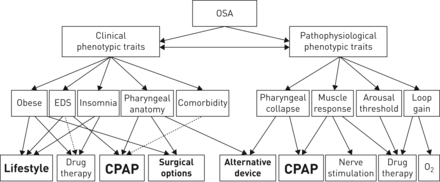
虽然CPAP仍然是最好的选择对于大多数患者中度/重度阻塞性睡眠呼吸暂停综合症,替代和/或额外的治疗方案可以考虑,根据临床和病理生理表型性状(15,209年]。临床变量包括身体质量指数、EDS、失眠、上呼吸道解剖因素(如。小颌畸形或adenotonsillar肥大),除了并发症,尤其是动脉高血压。病理生理变量包括上呼吸道折叠和扩张器肌肉功能,兴奋阈值,和环路增益。上呼吸道折叠主导,CPAP是最适当的管理选项,但是其他因素发挥着重要作用,额外的或替代治疗方案可以考虑,如药物治疗或舌下神经刺激(上气道扩张肌反应是不够的)与氧气和其它药理剂补充(兴奋阈值和环路增益扮演重要角色)。手术方法可以被认为是一个矫正解剖异常标识为主要肥胖和减肥手术。示意图说明复杂的表型的作用在管理因素对阻塞性睡眠呼吸暂停综合症图4。并对它们进行分类和治疗患者根据临床和病理生理表型性状是一个有吸引力的理论概念,然而,很少数据支持这种方法在日常实践。
临床和病理生理学特征在选择治疗阻塞性睡眠呼吸暂停(OSA)。示意图说明的潜在影响表型性状在阻塞性睡眠呼吸暂停综合症的治疗方案。个体治疗方案有不同的重点,基于他们的相对重要性在阻塞性睡眠呼吸暂停综合症的整体管理,尽管证据支持使用药物治疗和O2补充修改兴奋阈值和环路增益是有限的。EDS:日间极度嗜睡;CPAP:持续气道正压;O2:氧气。
为未来的研究重点
评估治疗结果的预测因子。
评价“诊断治疗”的概念。
评估表型诱发从手术中获益,麦斯和毒品。
识别潜在的外科干预的好处。
包含打鼾和心血管参数结果的客观评价结果的研究。
确定治疗方案专注于病理生理方面(环路增益和兴奋阈值)和睡眠阶段(快速眼动睡眠的减少)。
评估额外的氧气不够积极的长期影响气道压力的回应。
评价阻塞性睡眠呼吸暂停综合症治疗的结合与其他干预措施。
验证生物标志物预测CPAP反应。
确定最合适的治疗策略在阻塞性睡眠呼吸暂停综合症的病人没有症状,考虑到他们的接受CPAP有限。
结论
呼吸干扰的异质性与阻塞性睡眠呼吸暂停综合症,白天或夜间症状和终末器官损害主张对一个简单的方法主要关注你好。迫切需要对表型的定义,基于障碍,临床参数和结果。的诊断检查应该整合多因子的方法,定义了严重程度,不仅基于你好,但包括EDS, npd (如。认知障碍和抑郁),相关的睡眠障碍(如。失眠)、后果和预后。这可能促进一个个性化和批判性的使用正压通气和新兴新疗法。这些因素表明,适当的培训和专业技能要求临床医生治疗阻塞性睡眠呼吸暂停综合症的病人,和支持专业培训和认证的实施对睡眠的睡眠医学从业者,所提倡的人队和esr (210年,211年]。
脚注
利益冲突:w . Randerath报告赠款和个人费用(差旅补助和演讲费)从海纳&洛温斯坦Weinmann, ResMed,外激励和飞利浦Respironics,提交工作。从飞利浦Respironics l . Ferini-Strambi报告个人费用(酬金为演讲和主持一个科学会议在2015 - 2016年,没有一个涉及推广公司产品和没有影响讲座内容)和ResMed(谢礼参加一个顾问委员会),在提交工作。从ResMed r . Farre报告其他费用(公司之间的合同和巴塞罗那大学的(Fundacio博世Gimpera)评估自动CPAP设备在台架试验)和其他费用从ANTADIR(公司之间的合同和巴塞罗那大学的(Fundacio博世Gimpera)评估自动CPAP设备在台架试验),在提交工作。l·格罗特报告赠款和个人费用(扬声器的局)从ResMed和飞利浦,个人费用从沥青Mecical(咨询公司),个人费用和非金融支持海纳&洛温斯坦(咨询公司),和人的资助,在进行研究;和个人费用(扬声器”从阿斯利康局),在提交工作。此外,l·格罗特在这项技术上拥有专利的药理治疗阻塞性睡眠呼吸暂停综合症悬而未决。j . Hedner已经一起ESADA研究小组接到ResMed赠款和飞利浦Respironics使ESADA数据库。他还收到了来自阿斯利康个人议长局费用,武田和拜耳。m·科勒报告个人费用从拜耳(顾问费用),在提交工作。J-L。 Pepin reports unrestricted research grants from Philips, ResMed, Fisher & Paykel, Fondation de la recherche medicale, Direction de la recherche Clinique du CHU de Grenoble and Fond de dotation “Agir pour les maladies chroniques”, and personal fees (travel grants and lecture fees) from Perimetre, Philips, Fisher & Paykel, ResMed, AstraZeneka, SEFAM, Agiradom and Teva, during the conduct of the study. J. Verbraecken reports other fees (sponsoring courses) from Koninklijke Philips Respironics, ResMed, Fisher & Paykel, NightBalance, Heinen & Löwenstein, AirLiquide, Accuramed, OSG, Medidis, MediqTefa, Wave Medical, Vivisol, TotalCare, SomnoMed, UCB Pharma, Olympus Belgium, Takeda, Masimo and Linde Healthcare, outside the submitted work. W.T. McNicholas reports personal fees from Philips Respironics (honoraria for lectures, but none of these lectures related to promotion of company products and the lecture content was not in any way influenced by the company), outside the submitted work.
支持声明:智库会议是由无限制的资金从欧洲睡眠基金会(原高山睡眠暑期学校)睡眠和健康(瑞士卢加诺),Respironics GmbH (Herrsching、德国)和ResMed杀虫剂有限公司(Vimercate、意大利)。角色的资金来源:没有。
- 收到了2017年12月16日。
- 接受2018年4月25日。
- 版权©2018人队
引用
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵