摘要
社区获得性肺炎(CAP)是一种常见疾病,每年影响约千分之一的成年人。当细菌进入肺的肺泡间隙,引发炎症反应,导致咳嗽、咳痰、呼吸困难,有时胸痛和咯血。
在上世纪末,细菌和肺炎之间的因果关系被建立起来,许多关于CAP原因的早期发现是在欧洲做出的。大约41项不同的前瞻性研究已经确定,约有10种不同的微生物病原体经常引起CAP,偶尔由于其他罕见的原因导致病例。这些生物在欧洲的频率在大多数国家是相似的,但有一些地理上的差异。根据疾病严重程度,频率的差异也很明显。人们普遍认为链球菌引起的肺炎是所有国家最重要的致病细菌。
最近的一项发展是,在一些常见的致病菌中,出现了对它们曾经敏感的常用抗生素的耐药性并开始扩散。这种抵抗的频率在欧洲国家之间确实存在显著差异。
然而,公布的数据往往难以解释。其原因是耐药频率因患者年龄、样本部位、临床诊断、既往抗生素使用情况以及特殊人群的影响而异如。那些患有囊性纤维化的人。的影响在体外抗生素耐药性对临床结果的影响尚不清楚,但最近的研究有助于澄清这一问题,并将进行讨论。
肺炎是由肺部微生物感染引起的。这是一种病理上以肺肺泡间隙内和周围的炎症为特征的疾病,称为实变。肺泡间隙的阻塞破坏了肺的正常气体交换功能,导致呼吸困难、咳嗽和咳痰的临床症状,以及支气管呼吸、噼啪声和叩诊沉闷的物理体征。炎症可能导致局部疼痛,全身性发热、厌食和嗜睡,这些都是该病的特征。这些临床特征在肺炎患者中不同程度地存在,并与其他呼吸道感染共享。它是实变,在胸片上可以看到阴影,这是肺炎与大多数其他感染性下呼吸道疾病的区别。这就提出了一个潜在的问题,即没有胸片就不能确定诊断。在肺炎最常见的社区,并不是总能获得现成的放射设备,临床诊断是可以接受的,但要知道这既不像放射诊断那么敏感,也不像放射诊断那么具体。
在不同类型的肺炎中,致病病原体、获得方法和结果各不相同,因此可以识别出三种主要类型的肺炎。这些是社区获得性肺炎和医院获得性肺炎以及免疫功能低下者的肺炎。本文只讨论前者。
社区获得性肺炎(CAP)很常见,但由于没有进行适当的研究,大多数欧洲国家没有精确的数据。西班牙留学1,2、芬兰3.和英格兰4建议的频率为每年每千名普通成年人1.6、2.6、4.7和9例。这种情况的发生频率与年龄有关,在非常年幼和非常年老的人群中发病率最高。芬兰的一项研究发现,在15-29岁的人群中,5岁以下人群的死亡率为千分之36,下降到千分之4.4,而在74岁的人群中,这一比例再次上升到千分之34.23..在社区里,8%之间5和51%1住院治疗,4%到15%的病人会死亡。CAP的发生频率、发病率和死亡率是其成为重要疾病的原因。根除致病微生物是肺炎患者治疗的基本步骤。目前,临床和实验室特征不允许预测个别病例的微生物原因。从前瞻性研究中了解可能的致病病原体,以指导适当的治疗是至关重要的。直到最近,致病细菌的抗生素敏感性被认为是稳定的。目前,对常用抗生素耐药的出现和蔓延对这一观点提出了挑战,并为CAP的管理增加了另一个层面。
历史问题
CAP是一种在古代就被发现的疾病,最早的病例是生活在公元前1250年至公元前1000年之间的埃及木乃伊。在欧洲,它最早是由古希腊人描述的,被称为“周围肺炎”。在欧洲历史的不同时期,肺炎不断出现在文献中,例如,17世纪英国托马斯·威利斯(Thomas Willis)的著作中就清晰地描述了这种疾病6.雷奈克71830年首次描述了肺炎的病理变化。
许多将微生物病原体与肺炎联系起来的初步发现都发生在欧洲。1875年,克莱布斯8在死于肺炎的病人的支气管内容物中发现了细菌,但没有意识到它们的重要性。在1881年的法国,巴斯德9是第一个(3个月后,斯滕伯格10在新奥尔良工作),以恢复现在已知的肺炎球菌,从兔子身上注射了死于狂犬病的儿童的唾液:“……在联合国微观组织中,我们的生命和行为propriétés我们的古玩之家。(动物的血液被一种性质非常奇怪的微生物侵入)。
1882/1883年,弗里德兰德11,12第一个提出细菌和肺炎之间的因果关系,在几乎所有50名肺炎患者的肺部都发现了这种微生物。1886年,韦切尔鲍姆对肺炎患者进行了第一次全面的微生物学研究13.本研究报告129例肺炎病例链球菌引起的肺炎发现于94年,肺炎克雷伯菌九和金黄色葡萄球菌五。在20世纪,肺炎病因学领域的大多数发现都与非典型病原体和病毒有关,其中许多新发现都是在欧洲以外的地区取得的。在美国,“非典型肺炎”一词是由Reimann首创的141933年,和“伊顿特工”,随后被称为肺炎支原体被确定为原因15.尽管鹦鹉热最早于1880年在瑞士被发现16在美国,致病生物直到1930年才被描述,然后在英国、德国和美国同时出现。流感病毒是1933年在英国发现的17而且伯纳特氏立克次氏体, 1937年在澳大利亚发现了Q热的病因18.最近的是军团菌(1977)19而且衣原体肺炎(1986)20.都是在美国发现的。虽然存在耐磺胺肺炎球菌21,四环素耐药性22还有红霉素耐药性23早在1943年、1962年和1967年,新几内亚的临床标本中才发现青霉素耐药肺炎球菌24几乎同时在南非,这引起了恐慌。从那时起,肺炎球菌的抗生素耐药性已成为一个世界性问题。CAP的微生物成因研究正是在这样的背景下建立起来的。这些研究往往在三个不同的环境中进行:社区、医院病房和重症监护病房(ICU),这相当于疾病严重程度的三个等级,轻度、中度和重度。
方法论的问题
有一些问题可能会混淆CAP的病原学研究结果。如果不了解这些问题,就可能错误地得出结论,认为两项研究中的致病生物可能是相同的,而实际上它们可能是相同的,也可能是不同的。这些问题可分为医疗保健服务、人口、流行病学和研究方法因素。
第一个因素是与医疗保健服务相关的因素。如前所述,住院病人的比例因国而异。其原因尚不完全清楚,但其中一个暗示是,一项研究中覆盖的住院人口可能与另一项研究中覆盖的社区人口相同或重叠。ICU入院标准因医院而异,例如,在单独的CAP ICU研究中,插管率差异很大,从50%不等25到100%26即使是在同一个国家。因此,研究对象可能是不同的患者群体。
与被研究人群有关的几个因素可能会对病因学结果产生影响。这些因素包括研究的患者数量,年龄组合,以及既往流感和肺炎球菌疫苗接种、抗生素治疗、酗酒、免疫抑制和共病,特别是恶性肿瘤等因素的频率。一些研究排除了这些患者中的一些人,另一些则没有。研究显示25%的患者免疫功能低下27不应与已排除的其他患者进行比较。年龄的影响似乎主要是支原体感染的频率,在老年人中不太常见28.军团菌感染可能也是如此28.
随着时间的推移,致病生物的频率可能不是静止的。有些则呈现自然的季节性周期性(如。Q热在春天更常见29),而其他如支原体等则在较长时间间隔内变化,可能是不可预测的28.研究应足够长,以捕捉短期的季节性变化,并需要承认其他生物体的流行病性质。
研究方法的某些方面(如。案例组合,持续时间)已经涵盖。其他重要因素包括样本收集的性质和全面性、实际进行的微生物调查和指导结果解释的规则。使用敏感方法检测的研究肺炎链球菌发现这种生物的频率比那些没有的更高28.虽然这些出版物的方法部分涵盖了许多这些问题,但它们往往没有明确说明,这使得结果难以解释。为了比较欧洲国家之间病原体的重要性,理想的研究是在每个国家同时使用相同的研究方法。没有进行过这样的研究。由于这些原因,单个研究需要谨慎解释,只有在得到其他类似研究支持的情况下,研究结果才被接受。
病原体
在欧洲国家已经发表了大约41项关于CAP病因学的前瞻性研究,并构成了本文这一部分的基础1,2,4,5,25,26,30.- - - - - -64.如上所述,社区中的CAP是最难定义和研究的,因此是最不为人知的,只有八项研究发表。其中23例在住院患者身上进行,13例在ICU患者身上进行。其中大部分都是在西班牙上演的13,英国10和瑞典6因此,这些国家对致病病原体了解得最好。在一些欧洲国家没有进行这种研究,这是迫切需要的。
这些研究的结果表明,在每个临床环境中,许多不同的微生物病原体经常引起CAP(表1)⇓).在Weichselbaum 1886年的研究中,最常见的生物体13,是肺炎链球菌.这三种临床情况都是如此。平均数字给人的印象是,在社区管理的那些中可能不太频繁,但检查个别研究(图1)⇓)显示出很大的频率变化,与环境无关,也许更可能与先前提出的方法有关。国家之间没有明显的频率差异(数据未显示)。
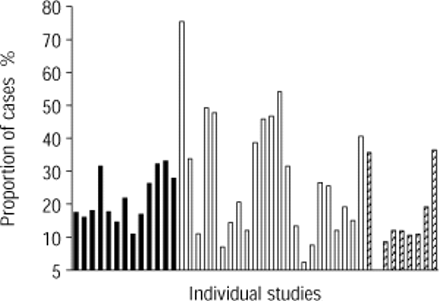
识别频率链球菌引起的肺炎在前瞻性研究中。▪在重症监护室学习;□:在医院学习;3点:社区学习。
在所有情况下,最常见的类别代表那些没有发现病原体的患者。这主要反映了开展此类研究的巨大困难。关于这个群体患病原因的争论仍在继续。毫无疑问,无法确定致病病原体的原因不止一个,包括包括类似CAP的非传染性疾病。一些可能是由难以用传统微生物学方法识别的生物引起的,如厌氧菌,另一些可能是由尚未被描述的生物引起的。然而,一些研究表明,这些病例中的大多数是由于“遗漏”的肺炎球菌感染。与已证实的肺炎球菌感染病例相比,这些病例的临床和实验室特征相似,这一点得到了支持65如果在调查中非常谨慎,能够在高达75%的病例中发现肺炎球菌感染的证据47.在Weichselbaum的研究之后的100年里13在美国,虽然已经发现了新的病原体,但肺炎球菌仍然是引起CAP的头号原因。
金黄色葡萄球菌军团菌和革兰氏阴性肠道细菌在院外治疗的疾病中并不常见,但随着病情严重程度的增加,出现频率呈进行性增加的模式。对于平均数据和个别研究都是如此(图2)⇓;数据金黄色葡萄球菌革兰氏阴性肠道菌未显示)。所有这些疾病很少出现在那些轻度疾病中,而这些疾病通常在社区中得到控制。为m .肺炎反之亦然,疾病严重程度越低,频率越高(表1)⇑,图3⇓).使有关这些生物的数据解释复杂化的其他因素包括:葡萄球菌感染紧随流感病毒感染的趋势,支原体感染的可变性导致一些国家每隔4年流行一次,以及缺乏对革兰氏阴性肠杆菌感染的客观确认,这通常仅基于痰分离物。
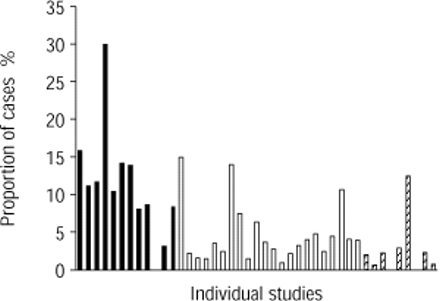
在前瞻性研究中军团菌的鉴定频率。▪在重症监护室学习;□:在医院学习;3点:社区学习。
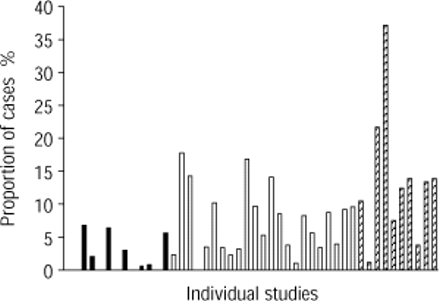
识别频率肺炎支原体在前瞻性研究中。▪在重症监护室学习;□:在医院学习;3点:社区学习。
流感嗜血杆菌是慢性阻塞性肺疾病(COPD)的常见原因,但不是特别常见,与流行的观点相反,在患有潜在慢性阻塞性肺疾病(COPD)的患者中似乎并不常见。66.莫拉克斯氏菌属复活很少引起CAP。
军团菌在不同国家的重要性可能不同46,62尽管前瞻性研究没有清楚地表明这一点,部分原因是来自这种有机体被认为不常见的国家的研究很少,以及其他研究可能是军团菌感染的局部“热点”,而这些“热点”可能不能代表整个国家47,48,67.有一种看法认为军团菌在地中海国家更为重要62,在北欧国家并不常见,但来自这些地区的旅行者或在当地感染源的情况下除外。
贝纳特氏立克次c .是一种罕见的CAP病因。在发病频率上确实存在地理差异,在斯堪的纳维亚半岛的一些地区几乎没有这种生物46,但仅次于肺炎链球菌作为一个原因如。西班牙西北部68.
c .肺炎是最不为人所知的生物之一,因为它只在最近的研究中被发现。它可能在一些国家的流行病中发生,并经常伴有细菌合并感染,这导致了继发性细菌感染是肺炎的原因51,69.
衣原体psittaci是一种罕见的CAP病因,通常与鸟类或绵羊接触有关。
病毒作为CAP的主要原因,而不是继发性细菌感染的引发者,其作用尚不完全清楚。直到最近,由于缺乏敏感的检测方法,这种情况进一步复杂化。流感病毒是发表的研究中最常发现的病毒。
混合感染的问题仍未解决。长期以来,人们一直认为,单一的致病病原体是导致个体CAP发病的原因。然而,在一些患者中发现了一种以上的病原体,有时是两种细菌,有时是一种带有病毒或非典型病原体的细菌,偶尔发现两种以上的细菌。由于许多原因,这种现象的频率在不同的研究中有所不同,最重要的是取决于诊断方法。虽然许多研究表明,这种情况的发生率低于10%,但高达27%51在一项研究中被记录为由于混合感染。在鉴定出不止一种微生物的情况下,可能这两种微生物都导致了肺炎,但在大多数情况下,更有可能是一种病原体是引发因素,如。通过破坏支气管粘膜,是另一种微生物引起了肺炎。这两种机制的相对重要性尚不清楚。
抗生素耐药性
从上面的讨论,很明显,它是抗生素耐药性在肺炎链球菌这是CAP中最潜在的重要问题。关于这一问题的任何讨论都必须包括“抗生素耐药性”的含义、如何收集这方面的数据以及的相关性在体外衡量临床结果。
已经进行了许多研究以确定肺炎球菌分离物中抗生素耐药的频率。这些研究已经确定,这种电阻的频率受许多因素的影响,包括:样品的位置(如。上呼吸道分离株发病频率较高),患者年龄(如。儿童通常更高)和临床环境(如。通常在医院或重症监护病房的分离株比来自社区的分离株更高)。许多研究反映了来自一个微生物实验室的经验,因此容易产生偏差,因为数据反映的是到达门口的数据,而不是预先收集的数据,并且可能会因特定患者群体过多而改变如。人类免疫缺陷病毒(HIV),囊性纤维化。这可能解释了同一城市的两家医院出现耐药细菌频率的明显差异70.通常,样本的确切临床来源没有明确说明。在成人CAP患者的情况下,重要的是使用来自未选择的成人CAP患者样本的数据。前瞻性研究将是此类数据的最佳来源,然而,在过去3年发表的研究中只有3项可用。12例患者均未发现肺炎球菌耐药(定义不一)71, 18人之一5130个中的9个72用例。这些数据质量差的一个原因是,在许多研究中,大多数肺炎球菌感染是通过不涉及生物体培养的间接方法诊断的51.只有在没有完整病原体的情况下,可用分子工具来测定耐药,才能真实地描绘出细菌的耐药频率肺炎链球菌出现。侵入性分离菌的数据是相关的,因为大多数(但不是全部)菌血症是由CAP引起的,这些菌血症代表了最有可能死亡的重症患者。然而,这些数据可能与社区的CAP无关。“下呼吸道感染”患者资料73在CAP的情况下也可能没有用处,因为这些患者中的大多数都有COPD加重,其中细菌原因和耐药模式可能不同。
已知的是抗生素耐药的频率是多少肺炎链球菌欧洲各国的情况不同。欧洲抗微生物药物耐药性监测系统(EARSS) 2001年收集的侵入性分离株数据表明,西班牙和希腊的青霉素耐药频率最高(分离株的> %),其次是比利时、波兰、匈牙利和斯洛文尼亚的10-29%74.荷兰、德国、奥地利和保加利亚的水平低于3%。部分国家的数据(如。法国,东欧)在这一分析中被遗漏了。在几乎所有国家,耐药率都在上升。
从临床医生的角度来看,耐药性测量应反映临床失败可能发生的水平。这些可能在身体的不同部位有所不同,因为阻力是分级的,而不是绝对的。口服相同剂量的青霉素将导致脑脊液(CSF)中的抗生素水平远远低于血清或肺中的抗生素水平。这意味着,相同剂量的青霉素可能会杀死肺中的肺炎球菌,但在脑脊液中却不会。2000年,对这一原则的承认导致了建议,对于肺炎,青霉素易感类别应向上转移,以便中间类别包括最低抑菌浓度(MIC)为2µg·mL的分离株−1耐药类别包括MIC≥4µg·mL的分离株−175.在提出这一声明时,认识到只有有限的数据可以将这些水平与治疗成功或失败联系起来。绝不能忘记,临床失败发生在由完全敏感生物引起的肺炎球菌性肺炎中76.高电平(MIC >1µg·mL−1在一项针对所有年龄的肺炎球菌菌血症的研究中,青霉素耐药性与死亡率增加有关,其中包括50%的艾滋病毒阳性患者77.在另一项关于细菌性肺炎球菌肺炎的研究中,包括25%的艾滋病毒感染和15%的“活动性癌症”,那些不敏感的肺炎球菌感染(MIC≥0.1)的相对死亡风险为2.1(95%置信区间1-4.3)78.然而,西班牙的一项研究表明,耐药性总体上不影响社区获得性肺炎球菌肺炎的严重程度、住院时间或死亡率79.在巴塞罗那的另一项研究中,包括医院和社区获得性细菌性肺炎,在mic分别为4和8的情况下,仅发生了两次治疗失败80.最近,一项关于细菌性肺炎球菌性肺炎的大型研究发现,入院4天后的死亡(4天之前的死亡被认为是抗生素治疗无法预防的)与青霉素mic≥4µg·mL有关−1头孢噻肟mic≥2µg·mL−181.大多数出版物提到“耐药”时使用的是旧的分类,在这种分类中,这类细菌现在被认为是易感的。迄今为止,欧洲尚无CAP研究表明MIC≥4µg·mL的分离株出现频率−1,这是开处方的人最想知道的82.巴塞罗那最近的一项前瞻性治疗研究发现,116名因肺炎球菌肺炎入院的成年人中,只有10人(9%)患有MIC≥2的肺炎球菌83.复方阿莫昔拉夫治疗组的结果与头孢曲松治疗组相同。目前不完全的证据表明,尽管青霉素耐药是常见的,但它很少是成人CAP治疗失败的原因。
对于大环内酯类耐药,EARSS数据显示西班牙和比利时的入侵分离株率最高肺炎链球菌.其他来源的数据表明,这种耐药性在法国也很常见73.临床相关性在体外耐药性测量可能比青霉素耐药性更不明确84.尽管坊间传闻85将临床失败与大环内酯类耐药联系起来,但没有数据表明这是一种普遍现象。
新型喹诺酮类抗生素的开发具有增强的抗肺炎链球菌与环丙沙星和氧氟沙星相比,喹诺酮类药物的耐药性很快就出现了86.这种情况的发生频率和临床相关性尚不清楚。
结论
引起CAP的常见微生物原因现已有文献记载。很明显,许多不同的病原体是相关的,但是肺炎链球菌仍然是最重要的。虽然数据不完整,但目前微生物发病率的地理差异没有国界。
抗生素耐药性,特别是在肺炎链球菌,是一种普遍且日益增长的现象。由于这在很大程度上是一种人为现象,受到公众期望和国家开药做法的影响,因此出现频率差异因国界而异也就不足为奇了。
还有许多事情仍是未知的。关于社区获得性肺炎病因学的前瞻性研究数据仅限于少数欧洲国家,大多数在英国和西班牙进行,很少在社区进行。在今后几年里,用其他国家的新数据来加强现有数据是很重要的。直到现在,随着对引起社区获得性肺炎的肺炎球菌青霉素耐药性的临床有意义的定义的发展,才开始收集有关抗生素耐药性的临床有用数据。在此之前,将不可能了解这一现象在社区获得性肺炎患者管理中的真正重要性。
- 收到了2002年1月28日。
- 接受2002年1月31日
- ©ERS期刊有限公司














