摘要
背景2019冠状病毒病(COVID-19)在全球迅速蔓延。然而,哮喘、哮喘药物和哮喘严重程度对COVID-19临床结果的影响尚未确定。
方法该研究包括7590名去识别患者,他们是截至2020年5月15日进行的严重急性呼吸综合征-冠状病毒-2 rna -聚合酶链反应检测确诊为COVID-19的患者;我们使用了健康保险审查和评估服务提供的关联医疗索赔数据。使用诊断代码和哮喘用药史定义哮喘和哮喘严重程度(GINA建议的步骤)。
结果7590例COVID-19患者中,218例(2.9%)存在哮喘。COVID-19合并潜在哮喘患者的总医疗费用显著高于其他患者。COVID-19合并哮喘患者的死亡率(7.8%)显著高于其他患者(2.8%;p < 0.001)。然而,哮喘不是调整后COVID-19临床结局的独立危险因素。哮喘药物的使用和哮喘严重程度也不影响COVID-19的临床结局。然而,使用口服短效β2-激动剂(SABA)是增加总医疗费用负担的独立因素。单因素和多因素分析显示step5哮喘患者的入院时间明显长于step1哮喘患者。
结论哮喘导致COVID-19预后不良;然而,潜在的哮喘、哮喘药物的使用和哮喘严重程度一般不是COVID-19临床预后不良的独立因素。
摘要
哮喘增加与Covid-19相关的医疗成本负担和死亡率。除了使用口腔短作用β外,哮喘患者不应担心使用哮喘药物使用哮喘药物2受体激动剂。
介绍
世界卫生组织(世卫组织)命名的冠状病毒病(Covid-19)已迅速传播全球。该疾病可表现为轻度上呼吸道症状,发热,疲劳,病毒性肺炎,急性呼吸综合征和死亡[1那2]。冠状病毒患者通常通过呼吸道感染,死亡原因主要是呼吸道问题[3.]。哮喘是一种慢性气道炎症性疾病,导致气道免疫不平衡[4.]。呼吸道病毒感染常使哮喘恶化[5.那6.]。我们可以假设哮喘可能影响COVID-19感染的临床结果,因为呼吸道病毒广泛地可增加哮喘加重和死亡的风险。在以前的研究中,据报道基础哮喘占COVID-19住院患者的0.9-17% [1那7.那8.]。然而,许多COVID-19研究仍忽视了基础哮喘的重要性,目前尚无研究确定哮喘是否是COVID-19预后不良的危险因素。
吸入性药物,特别是吸入性糖皮质激素(ICS),是哮喘患者的基本治疗选择,ICS直接通过呼吸道给予。一些哮喘患者担心在COVID-19大流行期间吸入药物的使用,因为吸入器设备有可能导致呼吸道感染,并且吸入器的使用会抑制呼吸道免疫系统。全球哮喘指南(GINA)建议哮喘患者继续服用处方哮喘药物,特别是ICS和口服糖皮质激素,即使是在COVID-19大流行期间。然而,支持这一建议的研究至今还没有报道。
韩国拥有国家健康保险服务(NHI),为几乎所有韩国公民提供普遍覆盖。这项服务已涵盖了韩国Covid-19的所有医疗费用。健康保险审查和评估服务(HIRA)具有广泛的韩国所有Covid-19患者的联系 - 医疗索赔数据(包括患者和门诊)。在本研究中,我们旨在评估哮喘和哮喘药物用途对Covid-19预后的影响,使用国家医学索赔数据用于韩国患者。据我们所知,这是第一次使用国家队列数据报告哮喘与Covid-19之间的关联的研究。
材料和方法
COVID-19患者和医疗数据
韩国卫生福利部和HIRA与研究人员分享了世界上第一个去识别的COVID-19全国患者医疗索赔数据,覆盖了整个韩国人口,通过一个在线门户网站(可在https://hira-covid19.net)。在23427名疑似COVID-19患者中,HIRA公布了截至2020年5月15日进行的严重急性呼吸综合征-冠状病毒-2 (SARS-CoV-2) rna -聚合酶链反应(RNA-PCR)检测确认患有COVID-19的7590名患者的去识别名单(图1)。HIRA提供了与COVID-19患者过去3年的医疗服务使用历史相关的数据(使用的是2017年1月至2020年5月的最终索赔数据)。
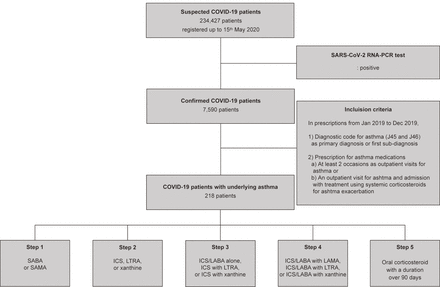
整体研究设计。Covid-19,冠状病毒病-19;IC,吸入皮质类固醇;Laba,长效β2-激动剂;喇嘛,长效的麝香菌拮抗剂;LTRA,白酮受体拮抗剂;SABA,短作用β2-激动剂;SARS-COV-2 RNA-PCR,重度急性呼吸综合征 - 冠状病毒-2 RNA-聚合酶链反应。
基础疾病与Charlson共病指数
我们包括17个潜在疾病(心肌梗死,充血性心力衰竭,外周血血管疾病,脑血管疾病,慢性肺病,风湿病疾病,消化性溃疡病,轻度肝病,糖尿病,没有慢性并发症,糖尿病患者患有慢性并发症,偏瘫或截瘫,肾病,任何恶性肿瘤,包括白血病和淋巴瘤,中度或严重肝病,转移性实体瘤和获得的免疫缺陷综合征/人免疫缺陷病毒感染,其是影响死亡率并经常使用的潜在条件。计算查尔森合并症索引(CCI)[9.]。当患者在2019年1月1日至2019年12月31日期间的索赔数据至少一次包含相关诊断代码时,就定义了这些基础疾病。诊断代码是根据HIRA建议的指导原则选择的https://opendata.hira.or.kr/op/opb/selectRfrm.do?rfrmTpCd=&searchCnd=&searchWrd=&sno=11200&pageIndex=1)。CCI有助于预测疾病预后和相关死亡率,如前所述,并根据HIRA指南[9.]。
哮喘,哮喘药物,哮喘严重程度使用步骤
在2019年1月至2019年12月期间,患者因哮喘症状就诊(至少一次)时确定哮喘诊断。此外,只有在评估期间符合以下标准的患者才被视为哮喘:1)哮喘的一级诊断或一级亚诊断为ICD-10代码(J45和J46);2)门诊期间至少2次开哮喘药,或门诊后入院并在评估期间全身使用皮质激素治疗哮喘。这个哮喘的定义是由HIRA委员会根据韩国呼吸和过敏专家的权威意见制定的。自此,这一定义被韩国许多临床研究人员、医学统计学家和HIRA委员会普遍使用[10-12]。
哮喘药物包括以下项目:吸入糖皮质激素(ICS),吸入长效β2-激动剂(LABA),口服LABA,补片LABA,全身皮质类固醇,白三烯受体拮抗剂(LTRA),黄嘌呤,吸入短效β2-激动剂(SABA)、口服SABA和吸入长效毒蕈碱拮抗剂(LAMA)。此外,我们还定义了去年(2019年3月- 2020年2月)和最近两个月(2020年1月- 2020年2月)发生的哮喘药物使用情况。根据过去一年哮喘药物使用情况,对所有哮喘患者进行分类:step 1, SABA或SAMA;第二步,ICS, LTRA,或黄嘌呤;第三步,单独ICS/LABA, ICS+LTRA,或ICS+黄嘌呤;第四步,ICS/LABA+LAMA, ICS/LABA+LTRA,或ICS/LABA+黄嘌呤;第五步,口服皮质类固醇,持续时间超过90天,这是根据全球哮喘倡议(GINA)治疗指南和之前的研究进行的一些修改[13]。
临床结果
死亡率和入院对重症监护单位(ICU),这是重要的结果,代表疾病的严重程度,以及代表医疗和社会疾病负担的入学持续时间和医疗费用。报告Covid-19治疗期间ICD-10诊断码B342,B972,Z208,Z290,U18,U181,Z038,Z115,U071和U072被认为是临床结果。医疗成本总额被定义为在评估期间Covid-19的所有医学索赔记录的所有医疗费用的总和。所有医疗机构必须收取Covid-19患者到Hira的总医疗费用;所有医疗费用都受到韩国政府的涵盖。因此,所有收费成本都与患者的总护理成本一致。入学持续时间是根据录取日期到出院日期的持续时间。
道德
本研究经遣散医院的机构审查委员会批准(数字:3-2020-0067)。由于本研究的回顾性质,放弃了获得知情同意的要求。
统计分析
我们计算了CCI评分来评估合并症,并根据CCI评分分层0,1,2和3分。我们还使用了物流回归分析来定义临床结果的风险因素,结果调整了对应于CCI评分和/或哮喘药物中每个类别的年龄,性别,潜在疾病的结果。变量之间的多色性是通过方差膨胀因子(VIF)评估的。使用SAS Enterprise Version 6.1(SAS Institute Inc.,Cary,NC,USA)进行分析数据。P <0.05被认为表示统计学意义。
结果
COVID-19患者的临床特征与预后
在7590个Covid-19患者中,218名患者患有哮喘潜水(2.9%)。两组之间的年龄分布显着差异(P <0.001)。CCI在Covid-19患者中,与Covid-19患者的潜在患者的患者显着高(P <0.001)。Covid-19潜在哮喘患者的总医疗成本(5388.1美元)高于其他患者(4261.0美元; P = 0.003)。入院持续时间和ICU的入学率在两组之间没有显着差异。然而,Covid-19潜在哮喘患者的死亡率(7.8%)明显高于其他患者(2.8%; P <0.001)。
根据哮喘严重程度对COVID-19合并哮喘的患者进行分类。在年龄分布、性别、死亡率、ICU住院率和总医疗费用方面,两组间无显著差异。然而,晚期患者的CCI明显更高,入院时间明显更长(表1)。
COVID-19合并哮喘患者哮喘药物的使用
COVID-19哮喘患者在过去一年中和过去两个月分别使用了多种哮喘药物,如下所示。LTRA(73.4%, 66.5%)和黄嘌呤(50.5%,45.9%)的使用率最高。随后,也经常处方ICS-LABA、吸入SABA、口服LABA和单独使用ICS (表2)。
死亡率的重要因素
哮喘是COVID-19患者死亡率升高的重要因素(OR, 2.885;95% CI, 1.726-4.822)。然而,在调整年龄、性别和基础条件后,它并不是一个显著的因素(OR, 1.317;95%可信区间,0.708 - -2.451)。在单因素分析中,仅吸入沙巴或吸入喇嘛是死亡的危险因素。然而,多因素分析显示,哮喘药物对死亡率无影响。在单因素和多因素分析中,哮喘的严重程度与死亡率均无显著相关性(表3)。
ICU住院的重要因素
哮喘不是Covid-19患者ICU入场的预测因素。口腔萨巴的使用是ICU入学在单变量分析中的危险因素;然而,它不是多变量分析的重要因素。在多变量分析中,哮喘药物都没有影响ICU入学的风险。哮喘的严重程度与ICU入学没有显着相关(表4)。
住院时间的重要因素
COVID-19患者中,哮喘不是影响入院时间的显著因素。单因素分析中COVID-19哮喘患者中,过去一年口服LABA和过去两个月口服LABA是住院时间的保护因素。但在调整后,它们都不是显著因素。单因素和多因素分析显示step5哮喘患者的入院时间明显长于step1哮喘患者(β系数19.583;95% CI为6.011-33.155,β系数为18.414;95% CI分别为4.031 ~ 32.796 (表5)。
总医疗成本的重要因素
在Covid-19患者中,哮喘是在单变量分析中增加总医疗成本负担(β系数,1 384449; 95%CI,466 632-2 302 266)的重要因素。然而,在调整年龄,性别和潜在条件后,它不是一个重要因素(β系数,524 590; 95%CI,-384 769-1 433 949)。在Covid-19患者患有潜在哮喘的患者中,除了口腔SABA外,哮喘药物的用途不会影响总医疗费用。在去年的使用(β系数,6 258 922; 95%CI,1 030 068-11 487 776)和在过去两个月(β系数,5 861 499; 95%CI,201-11) 458 797) were significant factors to increase total medical cost burden, independently, in multivariate analysis. The severity of asthma was not significantly associated with total medical cost (表6)。
讨论
这项全国性研究表明,伴有哮喘的COVID-19患者比无哮喘的COVID-19患者增加了医疗费用负担,更容易死亡。然而,在调整混杂因素后,哮喘、哮喘药物和哮喘严重程度并不是COVID-19临床结局的独立危险因素。仅使用口服沙巴单独增加了总医疗费用负担。5级哮喘患者住院时间较1级哮喘患者长。这项研究的优势在于我们纳入了韩国所有的COVID-19患者;但是,我们的局限性在于我们是根据诊断代码和哮喘药物的使用来定义哮喘患者的。
在本研究中,COVID-19患者中的哮喘患病率为2.9%,与韩国普通人群中的患病率(1.6%至2.2%)相似[13-15]。据报道,在其他国家因COVID-19住院的患者中,基础哮喘占0.9-17% [1那7.那8.]。一些研究报告称,COVID-19人群中的哮喘患病率低于一般人群的预期[16那17,然而其他研究显示高达27%的哮喘病例[18]。这些差异可能是由于地区、种族、政策以及COVID-19患者住院标准的差异造成的。需要额外的大规模队列研究来评估COVID-19患者中的哮喘患病率,并确定哮喘是否为COVID-19感染的风险因素。
在本研究中,基础哮喘不是预测COVID-19调整后不良临床结局的独立因素。COVID-19哮喘患者和非哮喘患者的年龄分布和CCI有显著差异。在哮喘患者中,非常年轻(<10岁,9.4%)和老年人(≥60岁,42.5%)较无哮喘患者(分别为0.8%和25.3%)更常见。单因素分析中哮喘对临床结局的负面影响可能是由这些混杂效应(年龄和CCI分布不平衡)引起的。调整基本临床因素后,哮喘对COVID-19的负面影响消失。然而,考虑到哮喘和COVID-19的机制,我们需要进一步的大规模研究来确认哮喘是否是COVID-19临床结局的重要因素。
哮喘药物不会影响本研究中的临床结果。本研究报告的哮喘药物的使用率类似于前一项研究中所述的一般哮喘患者中报告的[10]。GINA建议哮喘患者在COVID-19大流行期间继续服用处方哮喘药物,因为停止哮喘药物往往会导致潜在危险的哮喘症状加剧。在治疗哮喘的药物中,类固醇具有双重功能:阻断宿主过度活跃的炎症,包括细胞因子风暴,并通过阻断先天免疫诱导冠状病毒的复制[19那20.]。因此,世卫组织的指南建议,全身性皮质类固醇应仅在选定的病例中谨慎使用。此外,日本近期一些研究报道,环索奈德作为一种吸入剂,可能对治疗COVID-19具有积极作用[21那22]。然而,本研究的结论是,近期哮喘药物的使用并不独立影响COVID-19的临床结果。这项研究的结果也间接支持GINA的建议。然而,还需要进一步的研究。
在本研究中,使用口服沙巴单独增加了总医疗费用负担。沙巴作为支气管扩张剂,可以缓解哮喘症状;然而,它有各种副作用,包括心动过速、震颤和低钾血症[23那24]。最近,GINA指南建议哮喘患者不应接受仅使用saba的治疗,因为仅使用saba的治疗会增加严重加重的风险和哮喘相关死亡率,而ICS的加入会显著降低风险[25那26]。口服沙巴经常被开给非常年轻或年老的人,作为吸入沙巴的替代品。然而,与吸入沙巴相比,它起效较慢,且相关的副作用更常见。因此,口服沙巴可能导致COVID-19医疗费用负担增加。
在单因素分析中喇嘛似乎是一个重要的死亡率因素。这可以解释为:1)使用LAMA的患者可能具有COPD特征;2)使用LAMA的患者可能有严重的哮喘,因为根据GINA指南,在4-5步推荐使用LAMA。调整其他因素后,LAMA对预测死亡率无显著性影响。
与本研究中没有潜在哮喘的患者相比,Covid-19潜在的哮喘患者均显示出更高的医疗成本和死亡率。气道上皮对过敏原,病毒和污染物来控制炎症和免疫反应是必不可少的,这侵入呼吸道[27]。然而,哮喘患者气道上皮的功能障碍可能导致免疫防御机制弱化[27那28]。呼吸道病毒感染常引起哮喘加重,也可导致不良的临床结局,甚至死亡[5.]。COVID-19感染患者尸检病理分析[29]显示气道炎症和弥漫性肺泡损伤,提示COVID-19也是一种气道炎症性疾病。因此,哮喘可能会对COVID-19的临床结果产生负面影响。
哮喘严重程度与本研究的病死率、ICU住院率、总医疗费用无关,但与住院时间显著相关。然而,由于以往研究的证据有限,且本研究中step 5患者的数量较少,我们认为需要更多的研究来证实这些发现。
这项研究的优势在于,我们纳入了几乎所有在韩国确诊的COVID-19患者,也纳入了足够数量的哮喘患者。韩国NHIS包括韩国几乎所有COVID-19患者的所有医疗使用;这将使选择偏差和对撞机偏差最小化。然而,本研究也存在一定的局限性。首先,HIRA数据只包括诊断代码和药物使用,因此哮喘的定义是基于诊断代码和哮喘药物使用史,而哮喘最初是根据临床病史和客观检测结果进行诊断的。本研究可能排除有间歇性症状的轻度哮喘患者。然而,韩国的国民健康保险服务覆盖了几乎所有的韩国公民。由于有了这项保险服务,韩国的哮喘患者可以比其他国家更自由地去医院看病。因此,我们认为因轻度哮喘而被排除的患者数量不会很大。二是无法获知确诊日期; real use of asthma medications; and the type of medicinal ingredients and dose of medication. Third, we could not obtain important clinical and laboratory data, which can affect the clinical outcomes of COVID-19.
综上所述,COVID-19患者的潜在哮喘与医疗费用负担和死亡率呈正相关。然而,在调整混杂因素后,没有证据表明哮喘、哮喘药物或哮喘严重程度与COVID-19临床结果之间存在关联。反映这些结果的是,临床医生可以建议哮喘患者即使在COVID-19大流行期间继续使用包括ICS在内的哮喘药物。
确认
作者感谢韩国致力于治疗COVID-19患者的医疗专业人员,以及韩国卫生和福利部和健康保险审查与评估服务部门迅速分享宝贵的国民健康保险索赔数据。
脚注
本研究经遣散医院的机构审查委员会批准(数字:3-2020-0067)。由于本研究的风险最小和回顾性,因此放弃了获得知情同意要求的要求。
支持声明:没有
作者的贡献:YJC对数据进行分析和解释,起草和修改文章,并批准了稿件的最终出版版本。JYP和HSL是专业的生物统计学家,负责数据的分析和解释。JS, JYS, MKB, JHC, HJK, JHL, JWP收集和分析数据,参与了手稿的起草,修改了文章,并批准了这份手稿的最终出版版本。HJP对本研究的理论基础和设计提出了建设性的批评,解释了数据,起草和修改了文章,并批准了最终版本的稿件发表。
利益冲突:Choi博士没有什么可披露的。
利益冲突:朴医生没有什么可透露的。
利益冲突:李博士没有什么可透露的。
利益冲突:Suh博士没有披露。
利益冲突:朴医生没有什么可透露的。
利益冲突:宋博士没有什么要透露的。
利益冲突:Byun博士没有什么可透露的。
利益冲突:朴医生没有什么可透露的。
利益冲突:赵博士没有什么可透露的。
利益冲突:金博士没有什么可透露的。
利益冲突:朴医生没有什么可透露的。
- 收到了2020年6月9日。
- 公认2020年9月11日。
- 版权©2020人队
本文是开放获取的,并根据知识共享188滚球软件署名非商业许可4.0的条款发布。





