摘要
出身背景肺超声评估2019年冠状病毒病(COVID-19)引起的肺损伤是可行的。但是,肺超声评估住院患者肺损伤的预后意义和时间线变化尚不清楚。
方法前瞻性队列研究旨在使用定量量表(肺部超声萨拉戈萨(LUZ)-评分)分析前72个月内新冠病毒-19患者肺部超声的预后价值 入院后h。主要终点为院内死亡和/或入住重症监护病房。前72个月的住院总时间、氧气流量增加和医疗升级 h为次要终点。
后果130名患者被列入最终分析;平均值±sd年龄56.7±13.5岁。从出现症状到入院的中位(四分位数范围)时间为6(4-9)天。luz评分评估的肺损伤在前72小时内没有差异(入院时21(16-26)分)相对72小时20(16-27)点;p = 0.183)。在单变量logistic回归分析中,估计动脉氧张力/吸气氧比(PAFI)(风险比0.99,95% CI 0.98-0.99;p=0.027)和LUZ-score >22分(5.45,1.42-20.90;P =0.013)是主要终点的预测因子。
结论LUZ-score是一种简单、快速的即时超声工具,用于在入院时识别因COVID-19造成严重肺部损伤的患者。基线评分可预测整个住院期间的严重程度。该评分有助于尽早实施或加强COVID-19感染治疗。luz评分可以结合临床变量(由PAFI估计)进一步细化风险分层。
摘要
2019冠状病毒病(COVID-19)引起的肺损伤可通过肺超声检测。肺超声可识别COVID-19患者出现并发症的风险较高,并可支持COVID-19患者的临床决策。http://bit.ly/3cQiz6K
介绍
冠状病毒疾病2019(Covid-19)是由严重急性呼吸综合征冠状病毒2(SARS-COV-2)引起的全身疾病[1.,2.]。该病毒于2019年末在中国出现,并迅速在全球传播,对医疗体系构成挑战,成为一个多世纪以来最具破坏性的大流行[3.]本质上,它是一种多系统疾病,对肺部有特殊的倾向性,可能导致严重的呼吸衰竭,最终导致需要机械通气和高死亡率[4.].迄今为止,除了在病情最严重的患者中使用低剂量全身皮质类固醇外,没有一种治疗方法显示出降低死亡率的效果[5.].因此,COVID-19患者早期发现肺受累者和预期呼吸并发症将对临床医生提供巨大帮助,以便对患者进行个性化管理,并预测机械通气的需求。
不足为奇的是,新冠病毒-19导致了诊断上的挑战,因为许多患者表现出症状与放射学结果之间的分离(如。大约三分之一的患者在胸部X光检查时没有浸润)[2.,6.,7.].自从第一次爆发以来[1.]由于其敏感性,肺部计算机断层扫描(CT)被认为是检测肺部受累的“金标准”[8.,9].但是,肺部CT有一定的局限性,特别是在需要重复检查的情况下:设备需求高,并不总是可用;辐射;移动病人的需要;或使用后需要加强环境清洁;所有这些都是不方便和耗时的。由于所有这些原因,肺部超声和护理现场超声[10已被定位为治疗COVID-19患者的潜在替代方案。
我们假设,在入院期间,肺超声对量化COVID-19造成的肺损伤是有用的。此外,我们认为肺损伤的程度可能与预后有关,因此,肺超声可能有助于在前72小时内作出治疗决策。如果这是真的,肺部超声可以帮助为COVID-19感染患者设计更有效和更早的治疗策略。
该研究的目的是:1)分析入院时肺超声评估的肺损伤的预后价值;2)使用肺超声验证新冠病毒-19患者肺损伤的特定定量量表;3)分析在前48-72年期间是否通过肺超声量化肺损伤的变化 入院时间h可确定预后较差的患者;4)分析分析和临床变量与肺超声量化的肺损伤严重程度之间的相关性。
材料和方法
学习设计与环境
这是一项前瞻性队列研究,于2020年7月至10月在一所高等院校教学中心的传染病和内科部门进行。研究分为两个阶段。第一项研究旨在分析肺超声在新冠病毒-19患者中的作用,第二项研究旨在确定具有潜在临床应用价值的血液生物标志物。本文中包含的结果涉及研究的第一阶段。
纳入标准为1)年龄≥18 年;2) 给予知情同意;3)通过鼻咽PCR或特异性血清学(IgM和/或IgG)确诊SARS-CoV-2(COVID-19)感染,并伴有临床活动性呼吸道感染的体征或症状。排除标准为1)重症监护病房(ICU)入院;2) 患者拒绝参与;3) 功能依赖性(Barthel指数<50 积分);4) 中/重度认知障碍(Pfeiffer量表);5) 晚期COPD(1例患者用力呼气量 s<30%)或有肺气肿和/或肺纤维化病史;或6)活动性癌症。
变量和定义
住院期间对患者进行了三次评估:1)“入院”(前24小时内) h入院);2“控制”(48-72 h后)和3“出院”(出院前一天)。在每个时间点,使用肺部超声方案(见下文)对肺部受累情况进行量化,记录生命体征(血压、心率、血氧饱和度和呼吸治疗)、PAFI(动脉氧张力/吸入氧分数)(FIO.2.)比率)指数估计(EPAFI)和患者的呼吸困难使用Borg Scale(从1(最小)至10(最大))量化。记录常规血液实验室数据(完整血液计数,生物化学,凝血和血清)。在患者同意之后,额外的血液样本是生物银行的,并在-80°C下保持未来的分析(Aragón卫生系统Biobank)。
肺的超声波
使用UPROBE-C5PL无线超声装置(LELEMAN),3.5-5 MHz的凸探针进行肺超声检查,增益为80-100dB,最大深度为160-220 mm。存储图像和视频(ipad 10.2;苹果)。负责肺超声的研究人员是内科专家,具有丰富的临床超声经验(> 2年和> 180个胸肺超声探索)[11–13].
在每次检查中,根据先前的研究分析了12个区域[14](每个肺有两个前部、两个侧面和两个后部)。考虑到新冠病毒-19的超声变化的渐进性,根据观察结果的模式,每个象限的得分在0到4分之间,总得分在0到48分之间(0分:A线与正常胸膜线;1分:A线与孤立的小B线共存;2分:A线消失,多条B线与保留的肺实质间隙交替出现。胸膜线增厚,小“咬伤”可见;3分:B线合并形成一条巨大的B线,充满整个肋间空间。胸膜线模糊,咬伤更频繁;4分:胸膜线断裂,胸膜下实变(1-1.5 “阳光”和“瀑布”模式共存)(图1和补充图S5)我们将该方案命名为“肺部超声萨拉戈萨(LUZ)-评分”。在多个模式共存于同一肺象限的病例中(根据分析的肋间间隙),对得分最高的发现进行注释。此外,还记录了受影响区域的数量、胸膜下实变的存在和胸腔积液的存在。
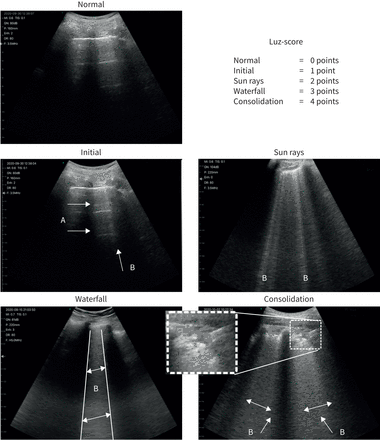
萨拉戈萨(LUZ)肺超声评分。箭头表示每个评分的超声检查结果。
结果
主要终点定义为住院死亡或转到ICU进行有创机械通气的合并发生。还考虑了以下次要结果:1)不需要进入ICU的患者住院至出院的时间;2)入院后72 h内是否需要增加氧气流量;3)在入院72小时内改用更积极的药物治疗(定义为添加瑞德西韦或恢复期血浆,或开始使用皮质类固醇或增加地塞米松剂量)。
统计分析
连续变量表示为平均值±sd或中位数(四分位间距(IQR)),视情况而定。分类变量以百分比表示。采用t检验和方差分析对正常连续变量进行比较分析。使用Mann–Whitney和Kruskal–Wallis U检验对不符合正态性的变量进行比较。分类变量采用卡方检验进行比较。使用皮尔逊或斯皮尔曼检验对连续变量之间的不同相关性进行分析。
样本量是根据进行第2阶段研究所需的血样数量计算的(见研究设计部分)。最终目标是从进行完整随访(基线、对照和出院)的患者中收集100份血清样本.为了说明招募阶段医疗压力的后果,估计损失约为30%,最终目标为130人。
在单变量和多变量logistic回归分析中,LUZ-score根据接收者工作特征分析的主要终点预测值中选择的截止值进行二分。设计了多变量logistic回归模型,以确定与住院期间需要转ICU或院内死亡独立相关的因素。当p值<0.200时,从单变量分析中选择候选预测因子,并在多变量分析中单步进入。年龄也包括在模型中。进行了1000个重复的自举,测试了模型的稳定性。连续的候选变量在必要时使用对数多项式进行变换。
置信区间包括95%,与p值<0.05建立统计学意义。统计分析与社会科学的统计包进行(SPSS版本24.0对于Windows)进行。
该研究符合《赫尔辛基宣言指南》(CEICA,参考C.P.-C.I.PI20/248,2020年5月13日)的基本指南。
后果
基线特性载于表1.
肺的超声波
总共进行341项检查(130例,在控制中124例,放电87)。通过Luz评分观察到的肺部受累并不在基线和控制阶段之间变化(中位数(IQR)21(10)相对分别为20(11);p=0.183),但在出院时观察到显著下降(13(12);p≤0.001) (图2和补充表S1).同样,在入院的前72小时内,受影响的肺区域数量没有显著变化(9±3)相对9±4;p = 0.077)。受影响最大的肺部较低的肺部(R6 = 69.2%)和左下叶(L6 = 65.2%),然后是左上叶(L3 = 58.5%)和右上叶的侧面(R3 =56.2%)(补充表S1).
方框图显示萨拉戈萨(LUZ)肺超声评分在基线检查、对照组和出院时的分布。#:Mann–基线检查时LUZ评分与基线检查时LUZ评分和出院时的Whitney U检验。
根据luz评分(分位数)对人群进行分层,在基线特征或共病方面没有显着差异(表1)然而,ePAFI显示肺部受累程度较高(LUZ评分>75%)的患者呼吸衰竭程度较高(p≤0.001),以及更高的呼吸困难评分(p=0.031)。肺超声改变较大(LUZ评分>75%)的患者入院时天冬氨酸转氨酶(p=0.044)、乳酸脱氢酶(p≤d-二聚体(p=0.037)、C-反应蛋白(p=0.013)和白细胞介素-6(p≤0.001). 通过LUZ评分量化的初始肺部受累程度较高的患者中,接受全身类固醇(p=0.001)和Remdisvir(0.009)治疗的患者比例较高(表1).
LUZ评分与呼吸功能相关变量显著相关,如ePAFI(r=−0.516;p≤0.001)或伯格量表(r=0.228;p=0.009);肺组织生物标记物,如乳酸脱氢酶(r=0.395;p≤0.001); 和全身炎症标志物,如C反应蛋白(r=0.286;p=0.001)或IL-6(r=0.383;p=0.001)≤0.001) (补充表S2和图S2).
结果
130名患者中有13名(10.1%)达到主要终点:12名患者需要入住ICU进行有创机械通气,另一名患者死于与中心静脉导管相关的菌血症。基线LUZ评分为22是主要终点的最高敏感点(敏感性76.9%,特异性62.1%,曲线下面积0.693;p=0.023)(补充图S3).
无需入住ICU的患者的平均住院时间(IQR)为8(6) 天。在对照期,37(32.7%)名患者必须增加给氧量,44(37.9%)名患者需要改用更积极的治疗。基线LUZ评分>75%的患者在主要终点的事件发生率显著较高(25%;p=0.016),无需转入重症监护的较长住院时间(中位数9 天,IQR 6天;p=0.003),需要显著增加对照组的给氧量(41.7%;p=0.037)(表2).Kaplan-Meier曲线显示基线luz评分分层如何帮助预测原发性终点风险较高的患者补充图S4.
单变量logistic回归分析确定了估计的ePAFI(危险比(HR) 0.99, 95% CI 0.98-0.99;p=0.027)和基线>时LUZ-score 22 (HR 5.45, 1.42-20.90;P =0.013)作为主要终点的潜在预测因子(补充表S3).在多变量逻辑回归中,调整混杂因素和自举后(表3),基线检查时LUZ得分>22 点(灵敏度最高的截止点)被确定为主要终点的独立预测因子(HR 5.25,0.84–32.84;p=0.038)(表3).
讨论
在本研究中,我们通过肺超声监测因COVID-19住院患者的肺损伤。我们提出一个基于肺超声的定量评分来估计疾病的严重程度。我们的主要结果显示,入院时luz评分可识别出更严重的肺损伤患者,并能准确预测不良预后。评分在住院的第72小时内没有变化,这意味着在入院时它是完全信息的。
考虑到新冠病毒-19患者肺部广泛受累,肺部超声可能在急性病患者的治疗中有一些潜在的应用[15,16].一些研究报告,通过在急诊科和ICU中使用肺部超声,对新冠病毒-19的肺部受累评估有了改进[17,18],但我们只发现了两项前瞻性研究,分析了第一波新冠病毒流行期间(2020年3月和4月)肺部超声的预后价值[19,20].第一个包括80名患者(17名门诊患者,42名住院患者和21例患有OROTRACHEAL插管或死亡患者),最初录取了急诊部门[19]作者使用定量量表(肺超声评分)第二项研究包括120名患者,使用类似的定量量表,仅在六个区域进行,包括入住内科病房或ICU的新冠病毒-19患者[20].在这些患者中,只有20名(16.6%)在研究期间接受了监测。作者得出结论,肺部超声能快速识别肺部受累并提供危险分层。尽管这些发现新颖而重要,但这两项研究都有一些局限性。样本是异质的,因为门诊病人和在内科病房或ICU住院的病人都包括在内。此外,他们没有提供关于评分指导下治疗变化的数据,也没有关于肺部超声评分随访的数据。(L)艾希特等等。[20]此外,这些研究是在第一次大流行期间进行的,因此其结果可能无法有效地转化为目前的情况,因为一些有效的治疗方法,如地塞米松[21]还有雷德西维尔[22现在正在以更系统的方式使用。
在我们的患者中,LUZ评分在前72个月没有变化 入院后h(p=0.183),这突出了肺早期评估的重要性。两肺的后下和上外侧区是更常见和更严重受累的区域。该模式与其他使用COVID-19肺超声的研究中描述的模式相似[18,19,23].在我们的研究中有一个未被报道过的惊人发现,即尽管出院时肺损伤显著减少(入院时IQR中位数为21(10)分)相对13(12)点放电;P≤0.001),多数患者仍有肺超音波表现。这些发现是否表明了一个活跃的或演变的损伤仍有待澄清。无论是什么意思,这清楚地表达了COVID-19感染的临床图像的异质性,以及临床和影像学发展之间的分离。此外,出院时肺伪影的持续存在应促使医学界从全面的角度解决这些患者的随访问题,这必须包括密切监测肺功能和潜在残留病变。
在我们的队列中,基线luz评分最高(>75百分位)的患者症状持续时间更长,通过Borg量表自我报告的呼吸困难更多,ePAFI显著降低,乳酸脱氢酶、c反应蛋白和白细胞介素-6浓度更高。与更严重程度的感知一致,luz评分较高的患者在入院时更常使用全身类固醇(93.1%,p=0.001)和瑞德西韦(44.8%,p=0.009)。简而言之,肺超声和使用luz评分对肺损伤进行量化可确定受影响最严重的患者,这与临床或分析参数等其他严重程度衡量指标之间存在显著相关性,并通过患者接受的治疗间接显示出来。
我们的研究结果揭示了一种帮助管理COVID-19患者的新工具。通过luz评分等客观措施对肺损伤进行量化,可以为早期识别最严重的患者提供机会,从而为COVID-19患者提供早期实施和适当分配最严厉治疗的机会。
可以从我们的研究中提取相关信息。首先,入院时呼吸系统症状越严重的患者luz评分越高(>75百分位),所有原因导致的死亡或进入ICU的频率也越高(25%,p=0.009)。其次,在单变量logistic回归模型中确定基线luz评分>22分和ePAFI作为主要终点的预测因子(表3).LUZ评分>22分 在调整潜在混杂因素和自举后,最终多变量模型中的得分仍然显著(HR 5.25,95%可信区间0.84–33.84;p=0.038)。值得考虑的是,置信区间很宽,包括该股。在样本量较大的情况下,可能会获得更高的功率,但我们受到超声波设备和训练有素的工作人员的可用性、对更高安全预防措施的需要以及与当前大流行情况相关的超负荷工作的限制。样本量的设计基于生物标志物分析的样本收集,并受到可用资金的限制。还应考虑到该研究的主要终点为硬终点(死亡和/或ICU入院)。相反,自举后结果显著的事实反映了其一致性,并强烈支持超声与其他临床变量(如ePAFI)的潜在效用。这在临床表现高度可变的疾病中尤其重要,并且经常与其他补充检查产生的数据分离。
我们建议LUZ评分作为一种简单、快速的新冠病毒-19患者的护理点超声工具,结合其他临床和分析变量对入院时的风险进行分层。根据我们的结果,入院时肺部超声可以帮助临床医生实施新冠病毒-19治疗(通过早期增加氧气流量或升级其他治疗)在那些更严重的病例中。鉴于肺超声的优势,这种技术可以根据需要重复多次,并且可以在任何地方重复,这为其临床应用带来了额外的优势。
限制
这项研究是在一个中心进行的,因此结果不具有普遍性。由于研究设计的原因,我们没有分析肺部超声和CT之间的相关性。样本量的设计是基于收集样本进行生物标记物分析,这可能低估了多变量逻辑回归分析的能力最后,虽然所有接受肺部超声图像的医生在肺部超声方面都有丰富的经验,但这种技术依赖于操作者,可能会影响最终结果。
结论
肺超声和luz评分可以量化COVID-19患者的肺受累程度。在入院的前72小时内评分没有变化,这加强了第一次超声评估的重要性,这应该在入院后不久进行。基线入院luz评分>22是ICU入院或住院死亡的预测指标。尽管临床情况有所改善,但部分患者在出院时仍存在超声肺伪影。这一特殊的发现以前没有报道过,其意义也不清楚。
补充材料
可分享的PDF.
致谢
对所有员工,医生,护士和技术人员,内科和传染病部门(临床医院“Lozano Blesa”,萨拉戈萨,西班牙)。对于同意参加该研究的患者。对于那些从看起来的大流行和卫生工作者遭受和死亡的所有患者。
脚注
这篇文章有补充资料可从www.qdcxjkg.com
利益冲突:J. Rubio-Gracia没有披露。
利益冲突:I.Giménez-López无需披露。
利益冲突:V.Garcés-Horna没有什么要披露的。
利益冲突:D.López Delgado没有什么要披露的。
利益冲突:J.L.Sierra Monzón没有什么要披露的。
兴趣冲突:L.Martínez-Lostao没有什么可披露的。
利益冲突:C. josa-laorden没有披露。
利益冲突:F. Ruiz-Laiglesia没什么可透露的。
利益冲突:J.I.Pérez Calvo没有什么要披露的。
利益冲突:S.Crespo Aznarez无需披露任何信息。
利益冲突:J.García-lafuente没有披露。
利益冲突:N.Peña-Fresneda没有什么要披露的。
利益冲突:B. Amores Arriaga没什么可透露的。
利益冲突:B. Gracia-Tello没有什么可披露的。
利益冲突:M.Sánchez Marteles没有什么要披露的。
支持声明:该研究由阿拉贡健康研究所发起的新冠病毒-19 2020众筹活动资助(https://www.iisaragon.es/utilidad-de-la-ecografia-clinica-y-el-uso-de-biomarcadores-sericos-en-la-estratificacion-del-riesgo-de-pacientes-con-infeccion-por-sars-cov2-covid-19/).本文的资金信息已存入交叉参考基金登记处.
- 收到了2020年11月20日。
- 认可的2021年1月31日。
- 版权所有©作者2021年。
本版本根据知识共享署名非商业许可4.0的条款发布。有关商业复制权利和许可,请联系权限{exernet.org
















