摘要
升高的生理死亡空间,根据动脉一氧化碳的测量2和混合过期的CO2,已被证明是对急性呼吸窘迫综合征的患者和严重心力衰竭患者的患者进行预后的有用临床标记。虽然对升高的死区测量的经常引用解释已经是接收没有灌注的肺泡区域的发展,但这两个疾病环境中缺乏这种机制的证据。对于与增加的生理死空间测量相关的生理异常范围,肺泡通风/灌注比增加(V”一个/问异质性一直是最重要的病理生理机制。根据疾病情况,可能导致生理死腔测量值升高的其他机制包括分流,总体显著增加V”一个/问’比值、扩散障碍和输送到无灌注肺泡间隙的通气。
摘要
目前对疾病异常生理死区测量的因素理解的综述http://ow.ly/Dnyw1
介绍
最近识别急性呼吸窘迫综合征(ARDS)患者对生理死区测量的预后相关性,对120年前描述的简单气体交换计算带来了新的关注。目前对生理死区的计算,利用动脉CO的测量2紧张(PACO.2)和混合过期的CO2紧张(P生态2),最初认为包括解剖上的死腔,代表通气仅推进到传导气道的部分,以及肺泡死腔,代表通气输送到肺泡表面未接受肺动脉灌注的部分。随着随后对解剖死腔的简单测量的发展,很明显,肺泡死腔成分在一系列肺部疾病中显著增加,而其最初的解释是在无灌注的肺泡表面进行通气,这不足以解释大多数疾病的病理生理学。这篇综述将涵盖气体交换病理生理学的发现,这些发现塑造了我们目前对影响生理性死腔测量因素的理解,主要集中在呼吸或心脏疾病患者获得的死腔测量。
波尔死腔
由于通风的潮汐性,每次呼出的呼吸都含有一小部分的受启发气体,不参与煤气交换。1891年,丹麦呼吸生理学家基督教Bohr推出了他的计算,以代表构成呼吸死区的导电气道内的气体量[1].Bohr模型概念性地分为呼出呼吸的体积(VT)分为两个隔间,第一个隔间(V一个)表示呼出的气体参与气体交换的比例,第二个(VD)代表呼出呼吸呼吸呼吸的一部分,不比导电气道进一步,呼吸死亡空间: BOHR计算利用了两次呼出的CO测量2:分数一氧化碳2总混合呼出气体的浓度(F生态2),并估计平均肺泡一氧化碳2浓度(FACO.2),依据的是在呼出后期采集的气体样本。用CO进行质量平衡计算2假设死亡空间没有有效2呼出的呼吸(FDCO2 = 0):
BOHR计算利用了两次呼出的CO测量2:分数一氧化碳2总混合呼出气体的浓度(F生态2),并估计平均肺泡一氧化碳2浓度(FACO.2),依据的是在呼出后期采集的气体样本。用CO进行质量平衡计算2假设死亡空间没有有效2呼出的呼吸(FDCO2 = 0):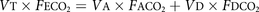
用(VT−VD)V一个收益率: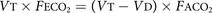 重新排列术语描述VD/VT,不产生CO的通风部分2交换:
重新排列术语描述VD/VT,不产生CO的通风部分2交换: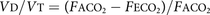 玻尔对呼吸死区体积的估计与呼吸通路的解剖学测量相当吻合,并代表了一种非侵入性方法来测量由于潮汐通风的限制而导致的通风效率低下的程度。
玻尔对呼吸死区体积的估计与呼吸通路的解剖学测量相当吻合,并代表了一种非侵入性方法来测量由于潮汐通风的限制而导致的通风效率低下的程度。
在引入玻尔死空间估计之后的几十年里,两个干扰测量准确性的因素,作为传导气道体积的指标变得明显。气内一氧化碳多重采样方法的建立2[2]在正常受试者呼出的气体中显示出了适度的分压变化,从而认识到在呼出气体中捕获的气体样本不一定反映真实的肺泡气体平均成分。虽然这种影响在正常受试者中是轻微的,但在有严重潜在肺部疾病的患者中,它成为变异性的一个重要来源。此外,玻尔对这些患者进行的计算显示,死腔部分的增加不能归因于导气管体积。虽然后一项发现是推动气体交换病理生理学后续研究的一种见解,但确定一种简单的方法来确定平均肺泡一氧化碳的问题2紧张(PACO.2)导致后来放弃了传统的玻尔测量法。
当前气道有限公司2管插管患者的监测系统提供了最终潮汐CO的准确测量2肺泡一氧化碳浓度的可接受估计2在正常对象中,并反映肺泡CO的至少定向变化2,但不能提供病变肺波尔死腔的准确测量,因为终潮一氧化碳2不反映平均牙槽有限公司2.一种当前应用传统BoHR测量替代终端CO2平均肺泡一氧化碳的测量值2用商业运动测试系统看,在运动期间计算BOHR死亡空间。休息,有限公司2在一次呼气中测量的浓度轻微增加,这是恒定的混合静脉CO的结果2递送和新鲜气体中的间歇性灵感进入肺泡。但是,在繁重的运动期间,当混合静脉CO时2紧张(P有限公司2)可能超过60 mmhg,呼出的co2浓度在每个呼出的呼吸过程中大幅增加。因此在繁重的运动期间,虽然平均肺泡有限公司2呼气中浓度仍接近动脉值,潮末值明显高于肺泡平均值。J的等.[3.)记录end-tidalP有限公司2测量超过PACO.2在繁重的运动期间测量4-6 mmhg。因此,在繁重的运动期间,利用终端CO的测量来估计死亡空间的BOHR估计2产生一个不适当的高值,因为末潮CO2始终超过平均肺泡(和动脉)P有限公司2.最近识别准确均匀的方法的方法2从呼气碳图已在实验动物中得到验证,并可纳入商业呼吸机系统,以计算玻尔死亡空间[4].然而,对于危重病人,这种计算大大低估了更熟悉的恩霍夫修正玻尔死亡空间,它代替了PACO.2平均数测量PACO.2测量(4].(见生理死腔部分,了解动脉-肺泡增加的机制P有限公司2异常肺的差异)
福勒死亡空间
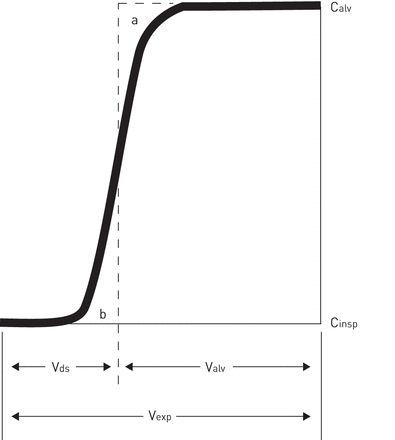
每次启发呼吸的最终分数不比导电通气道进一步行驶,并且解剖死空间体积包括上呼吸道,喉部延伸到Acini的气管支气管树的体积。在20世纪40年代后期,随着迅速响应的氮气表,病房福制品组装的设备可以测量利用呼出氮浓度的测量后立即测量呼吸100%氧气的启发[5].福勒的装置在呼出氮浓度100%氧气的一个灵感后绘制呼出气息的体积,从而产生所示的曲线图1.呼出的呼吸的初始分数,称为I相,含有含氮。呼出量的以下部分被称为II阶段,其特征在于到达到达肺泡气体中氮浓度的高原之前逐渐增加氮的浓度,称为III期。II期的上升斜率反映了肺内大气道通路的长度差异,具有较短的长度导电通气,导致II期中的肺泡气体浓度,并且较长的区域仍然有助于来自死亡空间气体的100%氧气。福勒的图形方法考虑到II阶段的死空间贡献是沿III阶段的直线,并在第二阶段调整垂直线,使得标记为A和B的两个区域图1代表平等地区。通过横坐标上的垂直线的交叉点识别的呼出量识别死路空间,测量他称为生理死区,但现在被描述为解剖死区或福勒死区[6].
Fowler的解剖死腔测量图解,绘制吸入100%氧气后呼出的氮浓度(C)与呼出体积(V经验值),其中c高级警官表示灵感的氮浓度(0%)和calv呢表示肺泡中氮的浓度。垂直虚线的位置使a和b包含相等的区域,虚线与呼出的体积轴的交点定义了VDS.,解剖死空间体积。Valv呢:肺泡体积。福勒使用的原始符号已保留。从[5]允许出版商。
福勒死区测量取决于目标的大小。福勒根据对45名受试者的测量得出的近似结果是,解剖学上的死区(立方厘米)大致等于受试者的理想体重(磅)。5].虽然这种解剖死区通常被认为是固定数量,但导电气道直径取决于肺部体积,而当福勒比较在不同末端吸气肺部体积的测量时,他将平均为100厘米3.最大和最小起始卷之间的死空间测量差异。此外,福勒证明,如果在呼气之前,则测量的死区会降低。他假设这一效果主要是由于肺泡区的气体扩散回到呼吸保持过程中的气体。虽然随后的研究没有显示出与氮和氦进行的饲料测量之间的显着差异[7,气体扩散率的影响后来被记录为利用氦(原子量4)和SF的启发研究的一部分6(分子量146),与SF相比,氦的福勒死区更小6[8].小气道和肺泡间隙之间的气体混合也是心源性运动的结果,这一效应也可以解释持续屏气后观察到的福勒死腔测量值的逐渐减少。在Fowler死腔测量中心源性运动的重要性被记录在一项动物研究中,该研究利用心脏骤停前后的死腔测量,而在心脏骤停后获得的死腔测量值要大20% [9].随后的研究建立了这些心形成振荡,与分子扩散在减少通过饲料方法测量的死亡空间时更重要[10].因此,与嘴唇和呼吸支气管之间的呼吸道途径的实际体积相比,对气体扩散的心形成肺运动和更适度的贡献将测量的禽死空间减少。
生理死腔
1938年,在认识到这个问题的同时,得到了一个合适的均值估计PACO.2对于使用BOHR方程的计算,Enghoff提出了替代PACO.2的意思是PACO.2估计在BOHR计算中[11]: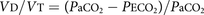 在哪里P生态2是P有限公司2在总混合呼出的呼吸中。它是一般用途的BoHR死空间计算的enghoff修改,并被描述为生理死区,其中该术语代表解剖死区和肺泡死区的总和,其中电流使用肺泡死区分量由生理死区和解剖死区之间的差异定义[12].的替换PACO.2为了PACO.2避免了确定合适方法的困难PACO.2.然而,BoHR方程的这种修改将新组件添加到死亡空间估计中,当使用等式用于描述疾病中的气体交换时特别相关。均值PACO.2总是少于平均值PACO.2尽管这种差异在正常肺中非常小。然而,正如任何气体交换异常都会增加肺泡-动脉O2差异,同样的说法适用于动脉-肺泡一氧化碳2的区别。因此,生理死区,包含该PACO.2,总是大于经典玻尔死腔,而生理因素决定了动脉-肺泡CO2差异可以是任何影响气体交换效率的因素。具体来说,相对于原玻尔死间隙计算,生理性死间隙计算对肺内分流和弥散损伤敏感,对肺泡通气灌注比(V”一个/问”)的异质性。由于玻尔死空间测量的Enghoff修正对一系列生理气体交换异常非常敏感,它提供了一个整体气体交换损害的方便指标,但重要的是要理解,升高的测量可能来自多种机制,取决于产生气体交换障碍的特定病理生理学。
在哪里P生态2是P有限公司2在总混合呼出的呼吸中。它是一般用途的BoHR死空间计算的enghoff修改,并被描述为生理死区,其中该术语代表解剖死区和肺泡死区的总和,其中电流使用肺泡死区分量由生理死区和解剖死区之间的差异定义[12].的替换PACO.2为了PACO.2避免了确定合适方法的困难PACO.2.然而,BoHR方程的这种修改将新组件添加到死亡空间估计中,当使用等式用于描述疾病中的气体交换时特别相关。均值PACO.2总是少于平均值PACO.2尽管这种差异在正常肺中非常小。然而,正如任何气体交换异常都会增加肺泡-动脉O2差异,同样的说法适用于动脉-肺泡一氧化碳2的区别。因此,生理死区,包含该PACO.2,总是大于经典玻尔死腔,而生理因素决定了动脉-肺泡CO2差异可以是任何影响气体交换效率的因素。具体来说,相对于原玻尔死间隙计算,生理性死间隙计算对肺内分流和弥散损伤敏感,对肺泡通气灌注比(V”一个/问”)的异质性。由于玻尔死空间测量的Enghoff修正对一系列生理气体交换异常非常敏感,它提供了一个整体气体交换损害的方便指标,但重要的是要理解,升高的测量可能来自多种机制,取决于产生气体交换障碍的特定病理生理学。
分流对生理死区的贡献
分流不仅增加了肺泡-动脉O2动脉-肺泡CO2差异,因此,增加计算的生理死亡空间。表格1提出了一个简单的双腔肺泡模型,没有解剖死腔,包括分流腔室和正常的肺泡单位。分流腔室的肺泡空间是与混合静脉气体处于平衡状态的气体,并且不促进呼出气体混合物。总灌注4.5 L的三分之一被送到分流器,所有的通气被送到正常的肺单位,产生一个V”一个/问'的0为分流单元aV”一个/问’,正常单位是1.5,总体是1.5V”一个/问',这两个单位合并为1.0。假设是混合静脉P有限公司246 mmHg,充分的肺泡通气以减少混合动脉CO2至40mmhg,下肺泡CO2在单通风室产生7.5%的贡献,计算出的肺泡死腔(VD/VT−alv),即使模型中没有未灌注的肺泡单元。虽然需要一个大分流来达到这个结果,但请注意,这种分流介导的肺泡死腔计算的贡献将通过心输出量的减少或代谢率的增加而增加,其中任何一种变化都会增加混合静脉P有限公司2.
V”一个/问“异质性导致了生理死亡空间
虽然局部通气/灌注不均一确实有助于经典玻尔死腔,但生理死腔受到的影响更大V”一个/问的异质性。表2.提供简单的三室肺泡模型V”一个/问异质性,没有解剖上的死腔,有V”一个/问“三个隔间中的0.1,1.0和10的值以说明效果。与例子一样表1,混合静脉CO2假设为46 mmHg,调节整体肺泡通风,使混合的PACO.2是40毫米汞柱。三室总体通气量合计4.2 L,灌注量合计4.2 L,总体通气量合计4.2 LV”一个/问'1.0。结合了CO.2在这三个单元中,通风和灌注部件的分压产生了26%的计算生理死亡空间V”一个/问异质性模型,不包括未灌注的肺泡间隙和解剖死亡间隙。而V”一个/问'肺泡 - 动脉o对异质性2差异是众所周知的,对CO的影响2交换很少受到临床关注,因为大多数患者可以简单地增加微小的通气(V”E)作为CO.2交易所变得越来越高,从而隐瞒了有效的障碍2.除非患者需要呼吸机支撑,否则需要相对增加的要求V”E永远不会被注意到。John West聘请了更复杂的计算机模型V”一个/问来说明与疾病相关的程度V”一个/问“异质性会增加生理死亡空间,需要补偿性的增加。V”E维持正常的PACO.2价值观[13].
异常肺部的生理死区
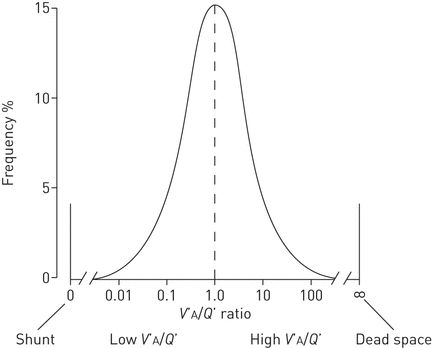
与简单的隔室模型相比表1和2,异常肺部通常具有有助于生理死区测量的因素的组合。图2说明了分布V”一个/问“单位典型的肺部,包括增加的通风/灌注异质性,分流和解剖死区。注意,正常的肺部将具有相同的钟形分布V”一个/问'单位以整体平均值为中心V”一个/问',但肺单位将包含在V”一个/问范围在0.5到2.0之间。为了定量表征生理异常组合对生理死区测量的相对作用,需要熟悉多惰性气体消除技术(MIGET)的特征。
通风和血流在异常肺部,包括分流,增加肺泡通气/灌注比(V”一个/问)异质性和增加的解剖死腔。肺有一个整体V”一个/问'1.0,并根据他们的个人排序组件肺部单位V”一个/问'比率。钟形曲线的宽底座整体反映了大量V”一个/问的异质性。左边的杆表示肺部的频率损害分流器,右侧的杆代表接收通气的肺部单位,但没有肺动脉血流。形象复制了R.W.Glenny(华盛顿大学,西雅图,WA,USA肺部和关键医疗医学分部)。
为了采用MIGET,在动脉和混合静脉血液和混合过期气体中测量六个静脉内注入惰性气体的部分压力,以提供描述肺中通气和灌注分布的数学模型所需的数据[14,15].其相关模型的输注技术提供了对分流的分流的定量估计V”一个/问'比率在0.001和100之间,与惰性气体死区的通风,一种与解剖死区相相关的参数[16].虽然这项技术提供了一种独特的方法来充分表征人体气体交换异常,但通过检查基本惰性气体数据本身,可以获得对疾病中生理死区计算的有用见解[17,18].
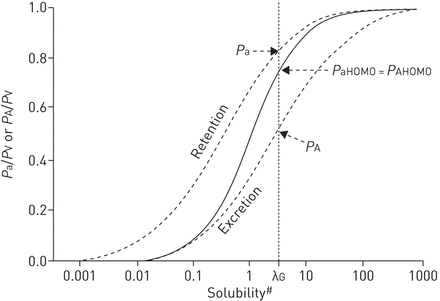
在出版物中,提供了对MIGET的后续发展至关重要的洞察力arhi[17结果表明,根据惰性气体在血液和动脉中的溶解度,可以预测静脉注入惰性气体的肺泡分压或动脉分压V”一个/问'肺部单位的比例。对于任何给定的V”一个/问'值,当绘制血液中的血液范围宽范围的惰性气体的预测动脉(或肺泡)部分压力在绘制气体溶解度的日志时形成血管曲线。单个实线图3说明了均质肺的这种保持溶解度图。如果肺部单位包括不同的分布V”一个/问’的比值组合后,图表上的动脉线和肺泡线就会发散(虚线在里面)图3).垂直的直线图3标签λG表示CO适宜的溶解度2,每毫升血液含2至4毫升气体,视乎霍尔丹效应的影响而定[20.].λ的交点G与动脉和肺泡曲线的线确定了两个分压所需的肺泡死区计算气体的溶解度λG: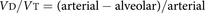
动脉(P一个)(保留)和肺泡(P一个(排泄)在血液中溶解度很大范围内静脉注入惰性气体的分压。单条实线表示完全均匀的肺的动脉和肺泡曲线(PaHOMO=PAHOMO),两条虚线代表通风/灌注异质性的影响,所述通风/灌注异质性为呼吸和惰性气体产生动脉 - 肺泡部分压差。Pv:混合静脉分压;λG:表示CO适宜的溶解度2.#:溶解度表示为每毫升血液的含量在1atm下。从[19]允许出版商。
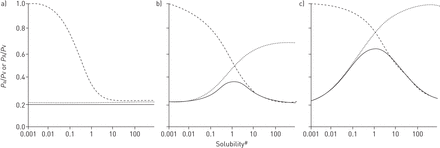
将这种图解惰性气体分析应用于代表不同肺生理异常组合的肺模型,Hlastala和Robertson[19]检查不同程度的影响V”一个/问“异质性、分流和解剖死腔,以说明这些异常对生理死腔计算的影响,在惰性(和呼吸)气体溶解度的广泛范围内进行了检查[19].图4说明了三种不同异常肺(均含20%分流腔和20%解剖腔)在不同气溶度范围内的生理死腔计算V”一个/问'异质性(无花果。4A), 普通的V”一个/问'异质性(无花果。4B.)和增加V”一个/问'异质性(无花果。4C).请注意,有限公司中的生理死区2溶解度范围(每毫升血液约有3毫升气体)对溶解度最敏感V”一个/问'异质性,分流的二次敏感性。在近期调查负责ARDS的死亡空间异常的机制,Wagn[21[比较不同程度的分流器的影响V”一个/问'生理死区的异质性,并强调了相对更大的影响V”一个/问测量结果的异质性。应用惰性气体保留溶解度曲线来理解疾病中的生理死区所获得的最后见解是,任何增加整体V”一个/问这一变化将改变钟形分布图2在右边V”一个/问’轴)也会将保留溶解度图上的所有曲线右移[17,18].因此整体增加五倍V”一个/问比率将改变所有的图4沿着溶解度轴线向右弯曲五个单位。由于血液中的气体溶解度是固定的,平均值的任何增加V”一个/问增加通气和/或减少灌注也会增加计算出的生理死亡空间。值得注意的是,影响的平均值大幅增加V”一个/问“生理学死亡空间的比率是由John West首先描述的,这是基于他使用肺部通气/灌注相互作用的初始计算机模型进行的计算[22].
基于惰性气体保持和排泄值的图表三种模型肺部,其具有20%分流器和20%解剖死区,说明A)没有肺泡通风/灌注比(V”一个/问’)异质性,b)正常V”一个/问’异质性,c)高度V”一个/问的异质性。虚线确定了整个惰性气体溶解度范围的生理死区计算。实线表示惰性气体的动脉-肺泡差异,虚线表示惰性气体的静脉混合计算。#:溶解度表示为每毫升血液的含量在1atm下。从[19]允许出版商。
运动时的生理死区
W的进步工作运动试验期间气体交换初步研究asserman等.[23]表现出从休息到最大运动的生理死区逐渐减少,正常反应为aVD/VT在最大努力下小于20%。这种减少很容易解释为在渐进式工作锻炼试验的前半部分潮气量逐渐增加到肺活量的60%,与解剖上的死腔有关,死腔只随着运动引起的吸气末气量的增加而轻微增加。运动中死腔的减少最初被认为还包括改善通气/灌注匹配,但MIGET评估的正常人运动过程中通气/灌注异质性的测量结果没有显示在低和中等水平运动时整体通气/灌注异质性降低[24],进步工作运动中的时期何时VD/VT最明显减少[23].在可接受的最高水平的运动中,V”一个/问异质性适度增加[24,并且与众所周知的肺泡-动脉O的增加有关2的区别。从这些MIGET的观察中,可以预料到生理上的VD/VT应略微增加,最大努力,但最大努力的增加与总体减少相比,最大努力不一致,小VD/VT在渐进运动工作测试期间早期见。
“真”肺泡死腔也能交换一氧化碳吗2?
肺泡死腔最初的解释是在肺泡腔中没有接受肺动脉灌注的腔室,尽管肺泡死腔一词目前的定义是指生理死腔中不包括解剖死腔的任何东西[12].急性肺栓塞后出现通气的无肺动脉灌注的肺泡区(此处定义为“真”肺泡死腔),应导致异常的死腔测量,而作为肺栓塞诊断试验的生理性死腔对大部分肺栓塞缺乏敏感性。有些敏感性的缺乏可能是由支气管循环提供的气体交换所引起的。急性肺动脉灌注缺失的肺泡区可从连接到支气管循环处接受不同数量的毛细血管灌注,并流入混合肺静脉输出到左心房[25].持续闭塞可明显增加肺泡毛细血管的支气管动脉灌注[25].虽然在第二次穿过肺的第二次穿过时,灌注那些肺泡毛细血管的全身支气管动脉血液不会进一步氧化,但它将交换额外的CO2.因此,对于只从支气管动脉接受血液的栓塞肺段,这些单位的功能同样高V”一个/问’单位的视角2气体交换,生理死区测量值为肺动脉闭塞的真实程度。在严重的支气管切除术中,消除了CO2通过支气管循环在临床上对总CO有重要贡献2交易所,偶尔在严重支气管扩张患者抑制支气管动脉后静止支气管动脉的情况[26].
解剖死腔和V”一个/问的异质性
解剖死腔和器械死腔的存在意味着每次呼吸的第一部分是重新激发的肺泡气体。在实质存在的情况下V”一个/问“异质性,重新激发的肺泡气体可能是混合的,因此,重新激发的死腔可能改变异常肺不同单位间测量的异质性。”气体的效果从一个混合良好的“常见”死空间在肺与整体V”一个/问'首先利用o的角度分析异质性2有限公司2由R图oss和Farhi[27].基于重新激发的死空间气体被很好地混合的假设,他们证明了这种影响将减少测量的总体范围V”一个/问的异质性,从而减少测量到的肺泡死腔对生理死腔的贡献。第二种可能性是,呼出的死气体仍然是“个人的”,也就是说,每个人V”一个/问’单元会重新激发自己呼出的气体,而这一效应对测量值没有影响V”一个/问的异质性。对再激发气体分布的“共同”和“个人”假设由Fortune和Wagn[28在正常的肺里。他们证明,对于正常的肺,重新激发的死气体是“个人”的假设是一个充分的描述。然而,在动物实验中,当连续增加仪器外死区时,逐渐增加再激发气体的比例,Petrini等.[29[证明外部测量程度明显降低V”一个/问的异质性。因此,随着器械死腔数量的增加,计算出的生理死腔的肺泡死腔分量将减少,而不改变实际值V”一个/问'在肺部分布。
扩散障碍和生理死区
二氧化碳作为组织中相对可溶的气体,通常认为在肺气体交换过程中不受扩散损害。然而,CO的交付2从肺毛细血管到肺泡需要红细胞内碳酸酐酶的催化,作为代谢产生的CO的主要运输2肺部是碳酸氢盐的形式而不是溶解的co2[13].由于化学反应需要时间,非常快的毛细血管通过时间可能导致经肺分压分布与分子扩散损伤相同。模型研究表明P有限公司2在肺泡气体中可能略低于系统上的水平PACO.2如果该反应肺泡毛细血管停留时间减少[30.].此外,任何损害红细胞碳酸酐酶作用的药物可以增加PACO.2来PACO.2差异,先前记录的可逆药物效应于烧伤患者用旧的纯磺胺酰胺治疗,具有大量碳酸酐酶抑制作用[31].乙酰唑胺是一种弱利尿剂,目前用于预防高原旅居者的症状,其作用是抑制肾碳酸酐酶,也影响红细胞碳酸酐酶。而抑制则可产生轻微的动脉-肺泡一氧化碳2肺的梯度,在推荐的临床剂量可测量的影响可能只有在剧烈运动时才会明显[30.].
ARDS中的死空间测量
通过N的出版物重新唤醒了生理死空间测量的临床兴趣uckton等.[32] 2002年,将死空间测量与ARDS的预后联系起来。在综合征发作的当天在179名机械通风的ARDS患者中测量生理死区。在最终的幸存者中,平均死区分数为0.54,持续到综合征的患者中,0.63例,死亡风险随着死亡空间的每0.05递增而增加。生理死空间测量表现出所有先前的预后措施,包括传统氧气障碍,肺顺应性和疾病严重程度的传统措施。作者假设异常测量是由于具有封闭微循环的区域,简而言之,异常是次要的“真实”肺泡死空间的次要。Cepovka等.[33]对ARDS患者进行了后续研究3.·公斤−1潮汐卷,展示了生理死区测量的几乎相同的预测力,但肺动脉压力与死区测量无显着相关性。进一步证实急性肺损伤(ALI)和ARDS在急性肺损伤(ALI)和ARDS中的生理死空间测量的预后价值Iddiki.et al。[34利用之前收集的1896名患者的ARDS网络数据。虽然动脉血气和呼吸机测量是可用的,混合过期一氧化碳2没有测量值,因此混合过期的CO2必须基于预测的CO来计算2对急性机械通气病人适宜的生产速率。根据动脉一氧化碳2测量和预测混合过期CO2的浓度,年代Iddiki.等.[34)发现,在第一天和第三天的ARDS诊断,患者死亡空间分数超过0.50增加了死亡的风险,每一个额外的0.10增加死亡空间分数,这一风险预测几乎完全与完整的预测能力有限公司2ñ描述的ARDS患者的测量ucktonet al。[32)和Cepovka等.[33].
导致上升的因素VD/VT在ARDS.
与ARDS中肺无灌注区发展的假设相比较,两者都增加了V”一个/问“异质性和分流更有可能是这一观察结果的原因[21,35].然而,由于ARDS的气体交换特性是多因素的,因此回顾以往使用MIGET进行ALI的研究是有指导意义的,MIGET提供了定量测量分流的影响,V”一个/问'异质性和死亡空间。Coffey.等.[36]利用ALI的油酸模型研究呼气末正压(PEEP)对死腔计算的影响,包括MIGET测量,以充分表征气体交换响应。在麻醉动物的损伤稳定后,在0 - 20 cmH范围内随机分配的呼气末正压水平进行气体交换测量2O.在每个水平的窥视下进行生理死区测量,以及分流器的组件的贡献,V”一个/问'异质性,解剖死区和肺泡死区(定义为V”一个/问' >100)。在这个动物模型中,逐步增加PEEP可以改善分流和分流V”一个/问'异质性,在生理死区内初步减少。然而,较高水平的窥视增加了福勒死区,占对地区的通风量增加V”一个/问' >100,并适度增加生理死亡空间。在本动物模型中随机分配PEEP水平较高V”一个/问’当PEEP水平降低时,这些区域就会消失,所以发展得非常高V”一个/问“呼气末正压高的区域是呼气末正压引起的Fowler死腔和肺3区增加的结果,而不是微血管阻塞的通气肺区,这在Nuckton等.[32].
使用MIGET在ARDS患者中调查气体交换的三项研究,所有在施用高潮气量时在时代进行(10-15厘米3.·公斤−1)为临床标准,描述各种分流组合,极低V”一个/问地区和整体增长V”一个/问'异质性,但孤立的孤立的罕见发病率V”一个/问'所有患者中的地区学习[37- - - - - -39].R的研究alph.等.[38]包括在PEEP的逐步应用期间获得的数据,并没有观察到高的发展V”一个/问'在Ali的狗模型中指出的更高水平的单位。F患者的当前ERA MIGET研究eihl等.[40比较了10cm潮气量下气体交换对通风的响应3.·公斤−1或6厘米3.·公斤−1显示出高的最小证据V”一个/问'区域在10厘米3.·公斤−1潮卷。6厘米3.·公斤−1潮气量,分流率增加,但证据高V”一个/问’区域基本上已经消失了,这可以从大多数可溶气体的微小的滞留排泄差异中得到证明。Feihl等.[40]研究平均生理VD/VT在两个10厘米处都是65%3.·公斤−1和6厘米3.·公斤−1潮卷,而较低的潮气量确实具有比例较大的解剖学死区,而且没有变化VD/VT在6cm处观察3.·公斤−1由较高的心脏输出和更低的混合静脉解释P有限公司2在较低的潮气量。这个ARDS患者群体,没有明显的高V”一个/问'组件时,他们的气体交换接收6厘米3.·公斤−1潮汐卷,总体上更高VD/VT比Nucktonet al。[32)和Cepovka等.[33)的研究。因此,对ARDS患者的MIGET研究未发现无灌注肺泡死腔有任何一致的升高,确实,MIGET研究利用当前的6cm进行3.·公斤−1潮汐量显示出一个惊人的没有任何高V”一个/问,尽管在生理上有严重的升高VD/VT测量。
对生理的最终潜在影响VD/VT在最严重的ARDS患者关系到整体V”一个/问的比率。对于心脏输出量很低但接收量很高的病人来说V”E,整体V”一个/问'比例可能超过5 L·L−1.平均值的增加V”一个/问比率将使保留溶解度图上的所有曲线向右移动,增加生理死区测量值,就像平均值下降一样V”一个/问'比例会产生相反的效果。因此,虽然ARDS患者的生理死区异常是预后的令人信服的指标,但异常值主要代表通风但未灌注的肺实质的创建并不与利用MIGET获得的人类数据一致。ARDS患者的生理死区异常,支持目前使用的6厘米3.·公斤−1潮汐量的增加主要是由于分流和中低量程增加的结果V”一个/问'异质性[40].
心力衰竭的异常运动死空间测量
对稳定性严重心力衰竭患者进行的运动研究表明,在所有水平的运动中都存在异常升高的运动通气反应。一氧化碳的呼吸等效物2(V”E/二氧化碳生产(V”有限公司2),计算为在最大进行性运动试验中获得的两个测量值的斜率,已成为评估严重心力衰竭患者的标准工具[41].a的发现V”E/V”有限公司2> 34 L·L−1与不良的心脏结果有关,对于患者的额外增加,风险逐渐增加了该测量[42].的升高V”E/V”有限公司2在心力衰竭患者主要归因于肺泡过度通气,作为外周化学感受器多动,通过增强对缺氧的通风反应证明,是心力衰竭患者的一致特征,具有显着损害的患者[43].然而,最受损患者的增强运动通风反应也与运动期间的生理死区升高有关[44- - - - - -46].这种提高运动死角的假设反映了非常高的区域V”一个/问'在肺中[45与单次MIGET研究的心衰患者在静息状态下的血压没有升高是不一致的V”一个/问'地区或惰性气体死区的增加[47].虽然目前在运动期间没有对严重心力衰竭患者的MIGET研究,但由于运动过度通气和心输出受损的后果,因此出现了增加的死区的替代解释。严重心力衰竭患者的运动反应的一致特征是在进步工作运动试验期间相对于心输出的微小通风。最受损的患者可以从休息到最大努力中的心脏输出几乎可以将它们的心脏输出倍增48].与心输出量受损相关的不相称的运动通气增加可以产生总体产量V”一个/问这一比例可能接近10升·升−1在最受损的病人的运动中。总体上的增长V”一个/问'比例将改变保留和排泄曲线图3向右,因此所有的导出曲线也会平移图4向右。作为CO的溶解度2保持不变,锻炼相关V”一个/问’的变化导致CO的生理死区测量增加2.因此,最受损心力衰竭患者在运动过程中死亡空间测量值升高的一致解释是整体异常升高V”一个/问比率及其相互作用V”一个/问'异质性[49,50].
肺动脉高压的异常运动死空间测量
正常受试者在剧烈运动时,相对于静息测量值,生理死腔至少减少了50%,而肺动脉高压患者在运动时,通常没有显示死腔减少,尽管随着运动强度的增加潮气量有典型的增加。对这一观察结果最初提出的解释是,运动产生更多的兴奋V”一个/问的肺部区域。D .对静息期特发性肺动脉高压(IPH)或慢性血栓栓塞性肺动脉高压(CTEPH)患者进行MIGET研究antzker等.[51]透露两者都有谦虚的增加V”一个/问“异质性和分流,但静息性生理死区仍在正常范围内。Dantzker等.[52,其中包括7名肺动脉高压患者在运动过程中进行的MIGET测量V”一个/问“运动过程中的异质性保持不变。在运动研究中,患者有平均静息生理VD/VT具有最大努力的42%增加到44%。患者表现出在严重肺动脉高压患者中观察到的血液动力学和通气反应,具有明显的运动过度通气,并且只有适度的心输出增加导致运动意味着V”一个/问’的比例在3-12之间。作为…的范围V”一个/问“在休息到锻炼的过渡中,异质性和分流部分保持不变,本研究代表了最佳记录的运动升高的平均值的实例V”一个/问’的生理死区测量值。而平均增加V”一个/问运动似乎是肺动脉高压患者异常生理死腔测量的重要决定因素,他们的潜在V”一个/问'异质性和分流器仍然是运动测量异常的重要贡献者,因为最大运动中的正常受试者将显示至少两倍的平均值V”一个/问,仍然表现出正常的下降VD/VT进步运动。
Zh等.[53[比较IPH和CTEPH患者的运动生理死区测量测量VD/VT在CTEPH患者中,尽管两组的静息血流动力学测量具有可比性。此外,与IPH患者不同,CTEPH患者的功能状态与生理死间隙异常程度无关,作者认为运动时决定CTEPH生理死间隙的因素平衡可能与IPH不同。Dantzker等.[51在他们研究的三名CTEPH患者中,并没有发现惰性气体死腔的增加,但随着支气管动脉流量急剧增加,肺的慢性栓塞区域[25],那些长期栓塞区域将起高V”一个/问'单位,从而增加V”一个/问“异质性对生理死区计算的贡献。这是另一种解释VD/VT在CTEPH患者中观察到的运动平均值可能相对较高V”一个/问'与Iph患者相比[53].
摘要和结论
生理死腔定义为包括解剖死腔和肺泡死腔成分。在正常受试者中,测量主要由解剖死腔的贡献决定,由于正常通气/灌注异质性,肺泡死腔也有少量增加。然而,在广泛的肺部疾病条件下,肺泡死腔成分变得更加重要,最初认为它反映了肺实质区域未接受肺动脉灌注的影响这一概念并不能充分解释。促进动脉-肺泡一氧化碳增加的任何生理机制2差异会增加测量到的生理死区,但通常会增加整体死区的程度V”一个/问“异质性是最重要的贡献者。此外,在存在增加V”一个/问'异质性,任何刺激都会增加整体均值V”一个/问,如运动时过度换气,将进一步增加生理死区测量。
脚注
这篇文章的网上版本已经更正。更正概述在2015年10月出版的勘误表欧洲呼吸杂志(DOI:10.1183/09031936.50137614].
本系列以前的文章:Naeije R,Vachiery J-L,Yerly P,等.肺血管疾病诊断的二刺压梯度。欧元和J2013;41: 217 - 223。2号:休斯,范·德·李T我,不/TL,有限公司肺功能检查解释的比值。欧元和J2013;41: 453 - 461。第3号:Vonk-noordegraaf a,Westerhof n。描述右心室功能。欧元和J2013;41: 1419 - 1423。4号:Hamzaoui O, Monnet X, Teboul J-L。奇脉。欧元和J2013;42:1696-1705。5号:Prisk GK。微匍匐和呼吸系统。欧元和J2014;43: 1459 - 1471。6号:Dempsey Ja,Smith Ca.人类通气控制的病理生理学。欧元和J2014;44:495-512。7号:Petersson J, Glenny RW。肺内气体交换与通气灌注的关系。欧元和J2014;44:1023-1041。8号:瓦格纳PD。肺气煤气交换的生理基础:动脉血气临床解释的影响。欧元和J2015;45:227-243。
利益冲突:无声明。
- 收到了2014年7月27日。
- 接受2014年9月29日。
- 版权所有©2015