文摘
支气管内超声引导transbronchial针(欧洲)愿望(上升)可能诊断疑似肺癌。确定非小细胞肺癌(NSCLC)亚型可引导选择患者的治疗。小额活检可能受到重大interobserver可变性亚型的决心。
三个独立病理学家检查标本60个病人诊断EBUS-TBNA /分期疑似/非小细胞肺癌。涂片、苏木精和伊红())和免疫组织化学(包含IHC)综述了标本没有引用其他标本类型获得相同的病人。最终诊断,诊断和程度的信心,为每一个标本都被记录下来。
几乎完美的协议被视为区分小细胞肺癌和非小细胞肺癌标本类型。协议在非小细胞肺癌亚型测定涂片,他走时,包含IHC标本轻微(κ= 0.095,95% CI -0.164 - -0.355),公平(κ= 0.278,95% CI 0.075 - -0.481),中等(κ= 0.564,95% CI 0.338 - -0.740),分别。完美的协议被视为在所有三个观察员相信诊断了包含IHC标本。
Interobserver协议的解释EBUS-TBNA标本是温和的非小细胞肺癌亚型的决心。协议是最高后检查包含IHC标本。临床医生应该意识到组织的病理学家的信心程度诊断subtype-specific治疗NSCLC毕业典礼之前。
支气管内超声引导transbronchial针(欧洲)愿望(上升)首次开发允许微创纵隔的已知的非小细胞肺癌(NSCLC)患者(1]。最近,它已被用于获得诊断组织样本疑似肺癌的病人在他计算机断层扫描(CT)或正电子发射断层扫描显示纵隔或门的转移(2- - - - - -4]。这种方法可以获得诊断和分期信息在一个单一的过程,从而加快了管理流程,并基于EBUS-TBNA[诊断灵敏度高5]。因此,越来越多的患者可能有治疗的决定完全基于小规模EBUS-TBNA获得的组织样本。
最近的研究表明,非小细胞肺癌亚型决定了选择的系统性治疗在晚期非小细胞肺癌患者6),需要分子描述肿瘤(7]。重大interobserver可变性病理学家之间在非小细胞肺癌亚型的子分类小标本获得常规灵活的支气管镜检查以前曾被观察到,只有“公平”协议观察支气管活检病理学家检查NSCLC中(8]。细胞学标本受到interobserver变异性显著高于组织学标本(9]。鉴于日益准确NSCLC子分类的重要性,我们认为这是重要的检查interobserver变异性评价通过EBUS-TBNA小额的样品。
材料和方法
机构审查委员会批准了这项研究的性能(墨尔本卫生人力研究伦理委员会、澳大利亚墨尔本)。
病人
从EBUS-TBNA的《盗梦空间》的时间在我们两个三级转诊中心,我们有前瞻性记录人口和所有程序完成详细的临床资料。执行这个数据库的回顾性研究后,我们发现了一个便利样本60个病人EBUS-TBNA分期/已知/疑似非小细胞肺癌的诊断。
EBUS-TBNA的性能
经验丰富的顾问呼吸医师执行EBUS-TBNA EBUS-TBNA执行。一个专用的线性阵列支气管镜(BF - UC180F-OL8;奥林巴斯、东京、日本)被用来想象淋巴结病理,由胸部CT发现,之前的表现EBUS-TBNA使用22码针(na - 201 - sx - 4022;奥林匹斯山)。最多三针通过进行初始材料转移到幻灯片快速现场由cytotechnician细胞学评价。所有后续的材料将被放置在福尔马林溶液允许细胞块的准备组织学评价和免疫组织化学(包含IHC)。
标本处理
细胞学的幻灯片被固定在95%乙醇和巴氏染色用于所有幻灯片。熔融材料在福尔马林离心机和3%琼脂添加到小球,然后固化处理单元块使用组织处理器。串行部分被削减和放置在幻灯片与苏木精和伊红染色之前())。包含IHC染色使用自由裁量权的病理学家的原创报道的标本;然而,他们大多由面板包括细胞角蛋白(CK) 5/6 (Dako、斯特鲁普、丹麦;稀释1:50),p63 (Dako;稀释1:50 0),CK7 (Novocastra、纽卡斯尔、英国;稀释1:120)和甲状腺转录因子1 (Novocastra;稀释施用)。在某些情况下,神经内分泌分化的标志,如CD56 (Novocastra; dilution 1:50), chromogranin A (Dako; dilution 1:800) and synaptophysin (Dako; dilution 1:400), were also used. IHC stains were prepared using a Leica Bond automated immunostainer (Leica Microsystems, Wetzlar, Germany).
病理检查
三病理学家的经验报道肺癌的病理标本独立审查每一个标本。所有三个顾问解剖病理学家有至少10年的经验。每个在肺部病理定期出席澳大利亚和国际会议,虽然没有专业的肺部病理学家或肺cytopathologists。都是定期参与肺癌多学科会议制度。
所有标本鉴定和回顾了以随机的顺序。涂片,综述了)和包含IHC标本没有引用其他标本类型获得相同的病人。前所述细胞学的标准被用于每个肿瘤亚型的诊断(10,11]。
诊断记录在一个专门设计的形式上,首先利用Burnett等。(8),概述了国际研究协会的肺癌(IASLC) /美国胸科学会(ATS) /欧洲呼吸学会(人)的非小细胞肺癌指南分类小活检/细胞学标本(188bet官网地址12]。病理学家也被要求记录在表单上是否有信心有一些疑问关于诊断。最终诊断分为非小细胞肺癌(腺癌,鳞状细胞癌(SCC)或不指定(NOS))或小细胞肺癌(SCLC)。大细胞癌的诊断中NOS的范畴。在2010年的一次回顾,T拉维等。(13)指出,NSCLC-NOS是一个更合适的词比“大细胞癌”小活检标本,但承认经常交替使用。
评估协议使用kappa统计数据不需要任何关于“正确”的诊断,因此没有独立的诊断确认由EBUS-TBNA寻求。
统计方法
摘要统计信息被用来描述病人组。Kappa统计数据被用来计算interobserver协议。程度的协议是根据首次描述了广泛使用的规模决定的并且和K哟(14]。分类数据使用一个双边确切概率法进行了分析。假定值的0.05被认为是显著的。统计分析了使用GraphPad Instat 3 Macintosh(美国GraphPad软件,拉霍亚,CA)。
结果
60个病人接受欧洲评价怀疑/确定原发性肺癌。)标本用于所有60岁的患者,可以使用匹配的“诽谤”,包含IHC标本49和36例,分别。每个标本类型归纳了Kappa评分表1。
细胞学涂片
所有三个涂片标本的病理学家给了整合后的诊断检查19 49例(39%)。实质性的协议是在分化SCLC的非小细胞肺癌(κ= 0.701,95% CI 0.420 - -0.982)。只有轻微的协议决定非小细胞肺癌亚型被(κ= 0.095,95% CI -0.164 - -0.355)。
所有三个诊断病理学家表达了对他们的信心在49涂片标本13例(27%),与完整的一致性在诊断中看到所有13例(κ= 1.0)。相比之下,至少一个病理学家表示怀疑,和谐是只有六36例(17%)。协议减少了这组标本,中度分化的SCLC NSCLC协议(κ= 0.426,95% CI 0.097 - -0.948),和协议在非小细胞肺癌亚型测定低于预期由于机会单独(κ=−0.194,95% CI 0.418−-0.030)。
他走时
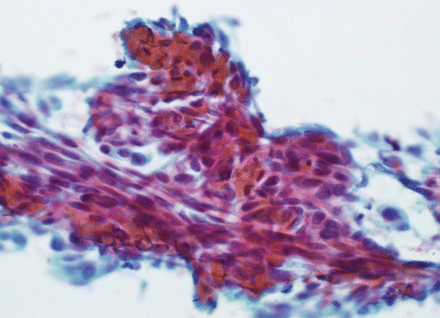
三)标本的病理学家给了整合后的诊断检查33(55%)的60例。在23例,协议是看到三分之二的病理学家之间,而在4例非小细胞肺癌,不同亚型为每个研究的标本的病理学家(图1)。最终诊断标本的至少两三个病理学家同意被记录表2。
示范涂片标本的病理学家确定了不同非小细胞肺癌(NSCLC)亚型。Papanicolaou-stained标本的病理学家解释(×400)包括:1)合理内聚群和一些可能的恶性细胞乳头状结构和温和的多形性古怪的核,与一些知名的核仁,可疑为腺癌;2)细长的流媒体组内的肿瘤细胞密度以及keratin-like材料的背景象征鳞状细胞癌;和3)与齐次non-orangophilic细胞质,细胞表和椭圆与hyperchromasia细长的细胞核和核仁,符合不指定的非小细胞肺癌。
几乎完美的协议是在区分SCLC的非小细胞肺癌(κ= 0.814,95% CI 0.562 - -1.067)。公平的协议之间的非小细胞肺癌亚型测定三个病理学家被认为(κ= 0.278,95% CI 0.075 - -0.481)。
在26日的60例,所有三个诊断病理学家表达了对自己的信心,与21整合诊断这些26例(81%)。相比之下,怀疑是由至少一个病理学家表示,和谐是只有11 34例(32%)。比较高度显著(p = 0.0002)。怀疑的两个最常见的来源确定肿瘤分化差,缺乏细胞礼物送病理检查。
Interobserver协议子类型化的非小细胞肺癌时几乎完美的所有三个病理学家报道对其结果的信心(κ= 0.881,95% CI 0.655 - -1.0)。相比之下,只有轻微的协议是观察当至少一个病理学家怀疑关于他们的诊断(κ= 0.143,95% CI -0.119 - -0.405)。
免疫组织化学
完全同意在区分SCLC NSCLC包含IHC后观察分析后检查包含IHC标本。总体协议确定的非小细胞肺癌亚型是温和(κ= 0.564,95% CI 0.338 - -0.740)。
所有三个病理学家表示有信心在他们包含IHC标本的诊断检查后19 36例(53%),三者之间的和谐完整的诊断病理学家对这些19例(κ= 1.0,95% CI 1.0 - -1.0)。相比之下,17例中至少有一个关于最后诊断病理学家表示“怀疑”,和谐是只有9(53%)、一致性的差异率是高度显著(p = 0.0008)。怀疑所表达的是一个病理学家总共33标本108包含IHC考试。特定来源的疑问记录20的,最常见的是一个包含IHC染色面板不足进行全面描述非小细胞肺癌亚型(n = 14)。
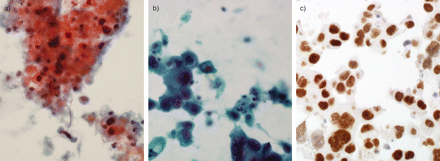
诊断为包含IHC记录是不一致的)诊断同样的病理学家在五,六个人病理学家和11例。从鳞状细胞癌最常见的修订诊断后腺癌)包含IHC分析(7例,22整体不和谐的情况下)(图2)。包含IHC标本可供20的34例(58%)所表达的“怀疑”对非小细胞肺癌亚型)标本的病理学家检查后。使用包含IHC导致自信诊断由三个病理学家在10(50%)的20个标本。协议样本,至少一个病理学家检查后表示“怀疑”)标本与使用包含IHC显著提高(κ= 0.143,95% CI - 0.119−-0.405,κ= 0.494,95% CI 0.118 - -0.871)。
由巴氏染色显示细胞学涂片标本染色)坏死肿瘤细胞(×200)模仿keratinised鳞状细胞萎缩黑暗细胞核和细胞质orangeophilic,和b)肿瘤细胞(×400)出现鳞状在外表上茂密的细胞质,细胞核呈不规则深染。c)免疫组织化学相应的单元块标本显示甲状腺转录因子1的积极性。细胞也被细胞角蛋白(CK) 7积极但CK5/6和p63消极。最后这个病人诊断为腺癌。
包含IHC标本可供14(58%)的24例,所有三个病理学家)诊断的有信心。没有病理改变诊断为SCLC五)标本。尽管信心)诊断、至少一个病理学家改变了他们最后的非小细胞肺癌亚型诊断后包含IHC分析三个9例(33%;95%可信区间12 - 65%)。
不同interobserver协议为每个病理学家,当他走时被诊断为非小细胞肺癌标本包含IHC诊断由相同的病理学家相比,不同协议为每个病理学家见过。他们在诊断病理学家展示了完整的一致性)诊断相比,包含IHC配对标本来自同一病人(κ= 1.0),一个病理学家改变了)诊断后回顾包含IHC标本在一个案例中(κ= 0.609,95% CI 0.114−-1.332)和一个改变的诊断3例(κ= 0.308,95% CI -0.332 - -0.947)。
讨论
非小细胞肺癌亚型之间的区别变得越来越重要的在确定最佳的治疗。这是由于最近的研究表明增加疗效或毒性的化疗15- - - - - -17)和生物(18,19代理商特别是组织学,协会的分子异常,如表皮生长因子受体和棘皮动物microtubule-associated蛋白质像4-anaplastic淋巴瘤激酶基因异常与腺癌组织学(20.,21]。出于这个原因,了解非小细胞肺癌亚型的可靠性由EBUS-TBNA指导今后临床决策至关重要的病人唯一诊断组织EBUS-TBNA已经获得。据我们所知,没有研究之前检查interobserver协议EBUS-TBNA获得的非小细胞肺癌的解释。
我们的发现表明有很高的病理学家之间interobserver协议区分非小细胞肺癌和小细胞肺癌(κ= 0.814,95% CI 0.562 - -1.067)。然而,协议为非小细胞肺癌亚型测定低。协议为非小细胞肺癌亚型测定(κ= 0.278,95% CI 0.075 - -0.481)和区别与NSCLC的SCLC符合协议之前报道的支气管活检标本(8,22,23]。
两个因素似乎改善interobserver协议。首先,病理学家对其诊断的信心似乎与改善interobserver协议。和谐最终诊断中明显高于三病理学家都相信他们的诊断(p = 0.0002);包含IHC, p = 0.0004)。Interobserver协议也更高,当所有三个有信心在他们的诊断(κ= 0.881与κ= 0.143)。其次,包含IHC似乎增加诊断病理学家的信心。在之前的20例)检查至少一个病理学家表示怀疑,包含IHC允许所有三个病理学家确信他们诊断10例(50%)。这反过来改善interobserver协议对这些标本(κ= 0.494与κ= 0.143)。
诊断NSCLC-NOS被用来传达自信地判断非小细胞肺癌亚型的困难。号的比例作为非小细胞肺癌的组织学诊断增加了随着时间的推移,这可能是由于增加使用微创手段来达到诊断(24]。小额标本可能paucicellular或有缺失的组织架构,使肿瘤亚型的识别更加困难(25]。使用包含IHC染色可能克服这种通过识别分化(如。鳞状上皮或腺分化)和更准确地描述有限的分化细胞物质。
符合我们的发现,先前的研究已经指出NSCLC-NOS诊断比例降低了小规模样本使用包含IHC研究[26),表明改进的能力包含IHC亚型NSCLC标本结果。尽管如此,仍有很多患者在诊断不能使人自信。这可能反映了潜在的肿瘤分化不力而不是EBUS-TBNA的局限性,作为协议interobserver曾被报道在低分化肿瘤低(27]。
我们的研究结果强调的重要性使用NSCLC-NOS诊断准确传达病理学家怀疑关于非小细胞肺癌亚型。我们的研究结果有力地表明,怀疑亚型诊断与低interobserver协议和有关,通过推理,非小细胞肺癌亚型分类的准确性可能低。出于这个原因,包含一定程度的病理学家信心内可能有价值的临床医生的诊断报告。我们的研究结果也支持最小的性能包含IHC污渍(如果可能的话),小组推荐的IASLC / at /人的指导方针,最大限度地增加自信的可能性诊断(12]。
原始报告确认EBUS-TBNA优秀的诊断准确性的评估纵隔没有比较非小细胞肺癌亚型诊断结果在手术切除1,28,29日]。因此,当检测非小细胞肺癌诊断EBUS-TBNA精度匹配(30.),甚至超过(31日),纵隔镜检查,非小细胞肺癌亚型测定的准确性仍不清楚。一项研究检查准确性的EBUS-TBNA亚型测定在23个标本(回顾性选择来自1800多个EBUS-TBNA过程执行)(32]。然而,在19个,比较了完全与其他小额活检(如。transbronchial活检或电脑断层是细针穿刺活检)。诊断准确性的解释小规模样本获得在例行支气管镜检查曾被认为是低至50%的非小细胞肺癌亚型的识别(23),利用这些作为黄金标准措施很有问题。此外,这些作者没有检查interobserver变化不一致的诊断,我们已经证明为EBUS-TBNA标本是重要的。值得注意的是,与我们的研究结果一致,该研究报告说,精度提高考试)的幻灯片,并进一步提高使用包含IHC [32]。
最近的一项研究检查的准确性,细针吸细胞学(FNAC)标本从non-squamous分化鳞状非小细胞肺癌(33]。作者回顾了474例非小细胞肺癌诊断的FNAC和确定186年组织检索通过其他方式并指出良好的协议细胞学和组织学诊断(κ= 0.755)。这项研究并没有使用包含IHC实现细胞学诊断也没有作者检查interobserver可变性在细胞学诊断,我们的研究表明可能是重要的,60%的病人,只有支气管活检可作为参考的测试。鉴于重大interobserver可变性(8和有限的诊断准确性23)等标本,这些发现的临床效用是不确定的。
给穷人interobserver可变性,我们的研究结果表明,subtype-specific疗法不应该基于涂片诊断只有经典的鳞状细胞癌的细胞学特征,腺癌或小细胞癌。如果一个自信的诊断不能在非小细胞肺癌亚型涂片检查,检查的)标本加上使用最小包含IHC面板,IASLC / at /人推荐的指南(12),建议。subtype-specific治疗开始之前,回顾这些标本在多学科环境可能通知临床医生的自信程度的病理学家在一个特定的诊断和诊断的方式,如。单独的涂片检查与使用一个包含IHC小组。
限制
病理学家参与这项研究是有经验的,但不是专家,肺部病理学家。Interobserver协议基于报告的经验和信心可能不同的病理学家。虽然经历了肺部病理学家之间的协议可能更高,interobserver协议中指出本研究报告与Burnett等。(8]在病理学家评价肺癌病理中从未有过的。这表明,我们的发现可能准确反映临床实践在全世界大多数中心EBUS-TBNA标本解剖病理学家报告而不是专家肺部病理学家。
我们没有试图检查EBUS-TBNA的准确性。而组织学标本将构成了金本位制,非小细胞肺癌的内在异质性(12]意味着即使手术切除标本interobserver协议受到半点瑕疵9,34]。EBUS-TBNA这一事实证明NSCLC患者意味着进一步临床活检是不必要的。前活检标本,如果存在,也大多是小规模样本(如。transbronchial肺活检(TBLB)),可怜的准确性曾被报道(23]。任何回顾性分析比较EBUS-TBNA诊断与手术诊断会有几个固有偏见,只有选择少数的病人手术组织可用。精度的问题只有通过一个前瞻性研究负责。
此外,先前的研究已经表明,不超过30%的肺癌癌是一个细胞类型(35]。异质性可能意味着不符诊断在某些情况下很有可能。因此准确性的最佳评估可能实际上是多个病理学家共识。尽管一些专家认为,细胞学涂片可以提供更大的核和细胞质分辨率比组织学25),我们的研究结果表明,这是最有可能通过圆)检查和使用包含IHC染色,而不是简单地依靠涂片诊断。
一个标准化的面板包含IHC标记是不习惯。使用包含IHC标记是自由裁量权的病理学家进行活检。40%的样本不免疫组织化学分析。原因一些标本没有主题包含IHC分析仍然是未知的,现在还不知道如果这将改变记录interobserver协议。然而,改进协议清楚地展示了通过使用包含IHC,我们相信没有包含IHC分析少数标本不显著改变这个研究的发现。包含IHC Papanicolaou-stained涂片标本的分析是可能的(36),虽然是不可靠的检查Diff-Quik(护理诊断,Artarmon、澳大利亚)准备涂片(37]。interobserver变异性在报道这样的标本是未知的(37]。
结论
总之,我们的研究结果证实了很高的病理学家之间的协议的区别SCLC的NSCLC标本EBUS-TBNA获得的。我们也在非小细胞肺癌亚型测定证实只有轻微interobserver协议基于细胞学涂片标本,和公平的协议后检查)标本EBUS-TBNA获得的。协议在提高非小细胞肺癌亚型诊断病理学家有信心,信心和interobserver协议可能与使用包含IHC改进。
我们的结果突出的价值包含IHC成交量较低的标本证实组织学亚型分析患者在治疗开始前,根据组织亚型不同的临床结果。最后,重要的是,医生知道的病理学家对组织的信心程度诊断subtype-specific治疗NSCLC毕业典礼之前。包含一定程度的病理学家信心报告内可能有价值的临床医生的治疗。
脚注
支持声明
D.P. Steinfort支持研究生研究奖学金国家卫生和医学研究委员会的澳大利亚,和罗斯林霍根早期发现肺癌奖,由澳大利亚肺基金会授予。
感兴趣的语句
没有宣布。
- 收到了2011年6月27日。
- 接受2012年1月11日。
- ©2012人队