编辑:
免疫刺激性细胞因子,白细胞介素(IL)-2用于治疗癌症患者,如转移性肾细胞癌和黑素瘤1那2.IL-2的毒性已经得到了很好的描述,包括低血压、毛细血管渗漏综合征(包括肺水肿、血小板减少和肾功能不全)1那3.-5..有趣的是在一个罕见的情况下,据报道,IL-2给药,特别是其吸入,造成支气管机会3.那4.那6..然而,对IL-2诱导的支气管混凝土的危险因素和管理知之甚少。我们进行了一项研究以阐明开发IL-2诱导的支气管混合物的患者的临床特征,并检查如何管理这种情况。
该研究受试者包括18名恶性皮肤肺炎患者(10名男性和8名女性)。其中大多数是老年人,平均(范围)年龄为72.3(52-95)YRS,并且所有人都在脸上和头部有病变。所有患者均接受IL-2免疫疗法加放射治疗。IL-2在四名患者中静脉内施用,静脉内施用。其余13名患者静脉内和静脉内接受IL-2。IL-2通常每周给予2-3次。腔内IL-2的总剂量为1.2-56×106.U(平均,13.8×106.U)和静脉注射IL-2为8-60×106.U(平均,32.8×106.u)。
在治疗过程中,三名患者发生严重的咳嗽,呼吸困难和胸闷。这三名患者的临床特征如表1所示⇓.其中2例患者行病灶内注射IL-2,第三例患者静脉注射IL-2。胸部听诊显示弥漫性喘息。肺功能检查显示梗阻性损害,胸片未见异常影。吸入支气管扩张剂沙丁胺醇,一种短效β2- Aganist(SABA),在一秒钟内表现出强制呼气量的少量增加(FEV1<10%),症状改善很少(表1⇓).所有发生支气管收缩的患者均有哮喘病史,但均为轻度间歇性哮喘,不需要常规药物治疗,如吸入糖皮质激素(ICS)。支气管收缩通常发生在给药后6-8小时,并持续一整晚,无论给药途径(图1)⇓).在IL-2给药前吸入SABA不能防止支气管收缩。ICS(丙酸氟替卡松200-400 μgb.i.d)单独或长效β2- agagist(Laba; Salmeterol50μgb.i.d),在IL-2给药前1天给予,可降低IL-2诱导的FEV下降1按<30%。但是,用ICS加上Laba预处理(氟替卡松丙酸酯200-400μg,萨米特洛尔50μgb.i.d)显著降低了FEV的下降170% - 80%,症状改善(图1⇓).血清IL-4、IL-5、嗜酸性阳离子蛋白水平或血浆血栓素- b水平2IL-2给药后未见升高。
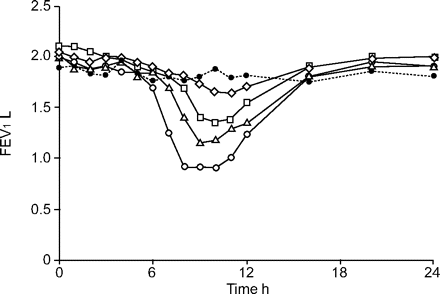
一秒内用力呼气量(FEV)的变化1)在白细胞介素-2治疗期间。患者1静脉注射载体(•)或IL-2(〇)。FEV的变化1用吸入的皮质类固醇(▵)或长效β进行预处理后2-激动剂(□)单独或联合使用(⋄)。
支气管中的据报道,在几项研究中,IL-2的不利影响,但在大多数中,IL-2通过吸入给药6..我们的研究表明,静脉甚至病灶内给药IL-2会导致支气管收缩。值得注意的是,IL-2诱导的支气管收缩仅发生在有支气管哮喘史的患者中,这表明哮喘患者对IL-2诱导的支气管收缩更敏感。IL-2诱导的支气管收缩通常在给药6-8 h后出现,并使基线FEV下降40-55%1持续了一夜。迄今为止,只有一例研究il -2诱导支气管收缩治疗的病例报告6.在一例肾细胞癌转移性肺癌病例中,SABA预处理成功阻止了吸入IL-2治疗导致的支气管收缩。然而,本研究显示,SABA预用药并不能预防支气管收缩。IL-2给药途径的不同可能部分解释了这种差异。吸入IL-2被报道在给药后很快发展成支气管收缩6.治疗后6-8小时,病变内静脉注射引起支气管收缩,并持续过夜。因此,由于SABA的短效作用,它不太可能阻止后者的支气管收缩。有趣的是,单独使用LABA或ICS预处理仅诱导il -2减少的FEV略有增加1但是,与Laba结合的ICS明显下降了FEV1有症状改善。这些结果表明,除了长效的支气管扩张剂之外,还需要防止IL-2诱导的支气管混合物所需的抗炎药。
总之,我们的研究表明,白介素-2即使是在病变内给药,也会导致恶性皮肤血管内皮瘤患者严重的支气管收缩。支气管收缩仅发生在有支气管哮喘史的患者;因此,必须注意白介素2诱导的支气管收缩,特别是有哮喘史的患者。一旦发生,白细胞介素2诱导的支气管收缩对支气管扩张剂没有很好的反应,前处理吸入皮质类固醇联合长效β2- 一个角度成功地阻止了这种情况。
- ©ERS期刊有限公司















